Перианальная бахромка код мкб
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Геморроидальные бахромки, Перианальные бахромки.
Названия
Название: Анальные бахромки.
Анальные бахромки
Синонимы диагноза
Геморроидальные бахромки, Перианальные бахромки.
Описание
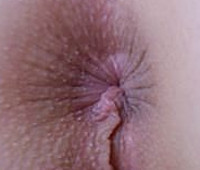
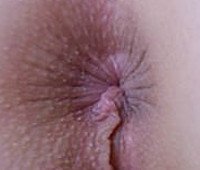
Процедуры для мягкой и бесформенной кожи размером до 1,5 см, расположенные в перианальной области. По внешнему виду кожные образования выглядят как полоски. Дискомфорт появляется при дефекации и ходьбе, слабом зуде, затруднениях с гигиеной, воспалении, сопровождающемся болью, покраснением и плачем. Диагноз: проктологическое исследование, цифровое ректальное исследование, сигмоидоскопия, гистологический анализ биопсии. Для удаления проводятся радиоволновые, криодеструкционные и лазерные вмешательства.
Анальные бахромки
Дополнительные факты
Анальные полосы (перианальные, геморроидальные) в большинстве случаев не имеют живой клинической картины, рассматриваются не как заболевание, а как эстетический дефект. Также часто наблюдается у мужчин и женщин, обычно появляется после 25-30 лет. У детей перианальные новообразования кожи диагностируются в единичных случаях. В группу риска развития анальной челки входят женщины, которые рожали несколько раз, а также пациенты с избыточным весом, которые ведут малоподвижный образ жизни, часто едят острую, копченую и острую пищу и злоупотребляют алкоголем.
Причины
Возникновение геморроидальных отростков связано с наличием проктологических заболеваний, сопровождающихся растяжением кожи перианальной области. Вероятность роста кожи увеличивается при наличии длительно существующей патологии. Специалисты в области современной проктологии выделяют следующие этифакторы формирования анальных полос:
• Наружные геморроидальные узлы. Геморрой является наиболее распространенной причиной развития перианальной бахромы. Разрастания образуются из-за длительного растяжения кожи напряженными геморроидальными сосудами, в то время как нарушение тканевого трофизма играет роль. Появление анальных бахром после родов можно наблюдать при сильном стрессе и напряжении во время родов. Механизм патологии в этой ситуации аналогичен геморрою с той разницей, что повышение давления в геморроидальных сосудах является острым, но в краткосрочной перспективе.
• Сфинктерит, анальные трещины. При воспалительном и травматическом происхождении анальных бахром ведущую роль играют формирование воспалительных инфильтратов, сосудистых нарушений и отека тканей. Вероятность образования бахромчатых наростов увеличивается при сочетании анальных трещин и воспаления.
• Проктологические вмешательства. Если техника выполнения операции по поводу геморроя или другой хирургической патологии в анусе не соблюдается, возможен отек воспалительных и травматических тканей с растяжением кожи. Способствующим фактором является также послеоперационный тромбоз. В редких случаях пораженные участки кожи в анусе являются результатом значительного напряжения с затруднением выделения стула. Дополнительную роль в появлении полос у пациентов с хроническим запором играет постоянное раздражение кожи с твердыми испражнениями.
Патогенез
Механизм развития анальных полос представлен образованием наростов кожи над узелковыми образованиями вокруг заднего прохода. При длительно существующих геморроидальных узлах, хронических воспалительных процессах постоянное растяжение кожи способствует компенсаторному увеличению площади покровного эпителия и подкожных волокон. У пациентов с острым натяжением кожи усугубляющим фактором является частичный разрыв волокнистых структур. В обоих случаях сократительная способность кожи нарушена, которая принимает форму маленьких свободно висящих складок.
Симптомы
Тяжесть клинической картины заболевания зависит от размеров и количества наростов. Как правило, кожные складки не доставляют больному боли. Основными жалобами являются дискомфорт, небольшой зуд в промежности, трудности при проведении интимных гигиенических процедур. При больших разрастаниях по всей окружности заднего прохода могут появляться боли и дискомфорт во время акта дефекации, иногда пациенты отмечают неудобство при ходьбе.
При инфекции развиваются местные признаки воспалительного процесса: болевые синдромы различной интенсивности, покраснение и отечность бахромы, иногда — плач и кровотечение. Общее состояние нарушается только при тяжелом течении заболевания или образовании осложнений. Пациенты часто испытывают психологические проблемы, связанные с наличием косметического дефекта и чувством стыда во время полового акта.
Запор. Лейкоцитоз.
Возможные осложнения
Постоянное раздражение периферии заднего прохода нижним бельем приводит к появлению на коже микроповреждений, через которые могут опускаться патогенные микроорганизмы. Из-за инфекции у пациентов возникает местное гнойное воспаление кожи заднего прохода, сопровождающееся усилением неприятных симптомов. В дальнейшем инфекционный процесс может распространиться на соседние органы. Развитие прямой кишки чаще поражает прямую кишку, в запущенных случаях формируется пародонтит.
Мацерация кожи окружена бахромой из-за фекального загрязнения, а неадекватная гигиена часто вызывает эрозию ануса и поверхностные язвы. Наблюдается постоянное отделение серозного или геморрагического содержимого, острые боли в анусе, усиливающиеся при дефекации. В случае глубоких язв отмечаются эпизоды хронического кровотечения, которые могут привести к развитию железодефицитной анемии после кровоизлияния.
Диагностика
Диагностика не сложна: анальные бахромы легко обнаруживаются во время обычного осмотра проктологом и, в типичных случаях, не требуют дифференциации с другими патологиями. Необходимость дальнейших исследований обусловлена тем, что кожные складки часто сочетаются с различными заболеваниями прямой кишки. Наиболее информативными являются:
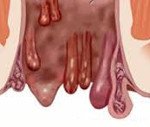
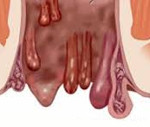
• Проктологический экзамен. Во время обычного осмотра анальной области проктолог может заметить наличие небольших складок кожи (1-1,5 см), которые расположены вокруг заднего прохода. В случае воспаления края могут быть гиперемированными, опухшими, покрытыми эрозией или струпьями.
• Обследование пальцев. При ректальном осмотре врач оценивает эластичность и тонус анального сфинктера, осматривает слизистую оболочку стенки прямой кишки. После снятия пальца определяется характер разряда на перчатке. Способ позволяет выявить геморроидальные узлы и трещины.
• Сигмоидоскопия. Если подозревается комбинация полос с другой патологией, визуальный осмотр внутренней поверхности прямой кишки проводится с помощью сигмоидоскопа. В исследовании оценивается состояние слизистой оболочки, наличие патологических образований или воспаление.
• Гистологический анализ. Изучение цитоморфологического состава образцов биопсии кожных складок позволяет проводить дифференциальную диагностику полос с доброкачественными поражениями кожи вокруг заднего прохода с учетом клеточного состава и структуры ткани.
При отсутствии осложнений заболевания в клинических анализах крови и мочи никаких изменений не наблюдается. В случае гнойного воспаления обнаруживаются нейтрофильный лейкоцитоз и увеличение СОЭ. Частое кровотечение может привести к снижению количества гемоглобина и эритроцитов. При наличии гнойных выделений проводится бактериологическая культура для выяснения типа возбудителя.
Чаще всего полосы следует дифференцировать от доброкачественных опухолей (анальные полипы, папилломы). В сомнительных случаях основным диагностическим критерием являются данные гистологического исследования. При простых складках анальной кожи в структуре образцов биопсии нет аномалий. Также в дифференциальной диагностике важны анамнез и наличие сопутствующей патологии прямой кишки. Как указано, дерматолог или онколог могут участвовать в обследовании пациента.
Лечение
При небольших краях кожи, которые не воспаляются и не мешают уходу за перианальной областью, рекомендуется регулярный мониторинг для оценки роста и правильного питания, за исключением продуктов, вызывающих запоры. Если образования вызывают физический или серьезный психологический дискомфорт у пациента, показано хирургическое лечение. Чтобы исключить послеоперационные осложнения, такие высокотехнологичные методы обычно используются как:
• Радиоволновое расстояние. Разрез и коагуляция ткани высокочастотными волнами является одним из наиболее распространенных методов удаления перианальных полос. Низкая инвазивность вмешательства сводит к минимуму риск осложнений. Анестезирующие мази используются для снятия боли после операции.
• Криодеструкция геморроидальных полос. Преимущество криодеструктивного метода, подобно радиоволновому методу, заключается в слабой инвазии, возможности обхода без наложения швов. Однако после почти безболезненного прижигания анальной бахромы жидким азотом заживление занимает больше времени, чаще возникают послеоперационные рубцы.
• Лазерное удаление бахромы. Лазерное удаление анальных наростов с кожи очень безопасно и имеет низкую вероятность заражения. Лазерная прижигание тканей и кровеносных сосудов в анальной области снижает риск кровотечений, а стимуляция регенеративных процессов радиацией ускоряет заживление.
Список литературы
1. Алгоритмы диагностики и лечения в хирургии. Руководство / Мак-Интайр Р. Б. , Стигманн Г. В. , Айсман Б. , под ред. Федорова В. Д. , Кубышкина В. А. — 2009.
2. Геморрой: Учебное пособие / Долгих О. Ю. , Соловьев О. Л. , Столяров С. А. , Супильников А. А. — 2013.
3. Абдоминальная хирургия: Национальное руководство / под ред. Затевахина И. И. , Кириенко А. И. , Кубышкина В. А. – 2017.
Источник
Анальные бахромки — это мягкие бесформенные выросты кожи размерами до 1,5 см, расположенные в перианальной зоне. Кожные разрастания внешне напоминают бахрому. Проявляются дискомфортом при дефекации и ходьбе, незначительным зудом, сложностями при гигиеническом уходе, при воспалении сопровождаются болью, покраснением, мокнутием. Диагностируются с помощью проктологического осмотра, ректального пальцевого исследования, ректороманоскопии, гистологического анализа биоптата. Для удаления проводятся радиоволновые, криодеструктивные и лазерные вмешательства.
Общие сведения
Анальные (перианальные, геморроидальные) бахромки в большинстве случаев не имеют яркой клинической картины, считаются не заболеванием, а косметическим дефектом. Одинаково часто наблюдаются у мужчин и женщин, обычно появляются после 25-30 лет. У детей кожные перианальные разрастания диагностируются в спорадических случаях. В группу риска по возникновению анальных бахромок входят многократно рожавшие женщины, а также пациенты, которые имеют избыточный вес, ведут малоподвижный образ жизни, часто едят острую, копченую и пряную пищу, злоупотребляют спиртными напитками.

Анальные бахромки
Причины
Возникновение геморроидальных бахромок связано с наличием проктологических заболеваний, сопровождающихся растяжением кожи перианальной зоны. Вероятность появления кожных выростов увеличивается при наличии длительно существующей патологии. Специалисты в сфере современной проктологии выделяют следующие этиофакторы формирования анальных бахромок:
- Наружные геморроидальные узлы. Геморрой — наиболее распространенная причина развития перианальных бахромок. Выросты образуются в результате продолжительного растягивания кожных покровов напряженными геморроидальными сосудами, при этом определенную роль играет нарушение трофики тканей.
- Затяжные роды. Появление анальных послеродовых бахромок может наблюдаться при экстремальном напряжении и натуживании во время родовых потуг. Механизм возникновения патологии в этой ситуации аналогичен геморрою с той разницей, что повышение давления в геморроидальных сосудах является резким, но кратковременным.
- Сфинктерит, анальные трещины. При воспалительном и травматическом происхождении анальных бахромок ведущую роль играет формирование воспалительных инфильтратов, сосудистые нарушения и отек тканей. Вероятность образования бахромчатых выростов повышается при сочетании трещин анального канала и воспаления.
- Проктологические вмешательства. При несоблюдении техники выполнения операции по поводу геморроя или другой хирургической патологии в области заднего прохода возможен воспалительный и травматический отек тканей с растяжением кожи. Способствующим фактором также становится послеоперационный тромбоз.
- Стойкие запоры. В редких случаях бахромчатые кожные образования в области ануса являются следствием значительного натуживания при затрудненном отхождении стула. Дополнительную роль в возникновении бахромок у пациентов с хроническими запорами играет постоянное раздражение кожи твердыми каловыми массами.
Патогенез
Механизм развития анальных бахромок представлен формированием кожных выростов над узловыми образованиями вокруг заднепроходного отверстия. При длительно существующих геморроидальных узлах, хронических воспалительных процессах постоянное растяжение кожи способствует компенсаторному увеличению площади покровного эпителия и подкожных волокон. У больных с острым натяжением кожных покровов усугубляющим фактором является частичный разрыв волокнистых структур. В обоих случаях нарушается сократимость кожи, которая принимает вид небольших свободно свисающих складок.
Симптомы анальных бахромок
Выраженность клинической картины заболевания зависит от размера и количества разрастаний. Как правило, кожные складки не доставляют пациенту болевых ощущений. Основными жалобами являются дискомфорт, незначительный зуд в промежности, сложности при проведении процедур интимной гигиены. При больших разрастаниях по всей окружности анального отверстия могут появляться болевые ощущения и дискомфорт во время акта дефекации, иногда больные отмечают неудобства при ходьбе.
При инфицировании развиваются местные признаки воспалительного процесса: болевой синдром различной интенсивности, покраснение и отечность бахромок, иногда — мокнутие и кровоточивость. Общее состояние нарушается только при тяжелом течении болезни или формировании осложнений. У пациентов зачастую возникают психологические проблемы, связанные с наличием косметического дефекта и чувством стыда во время полового акта.
Осложнения
Постоянное раздражение анальных бахромок нижним бельем приводит к появлению микроповреждений кожи, через которые могут поникать патогенные микроорганизмы. Вследствие инфицирования у пациентов возникает местное гнойное воспаление анальных кожных складок, что сопровождается усилением неприятных симптомов. В дальнейшем инфекционный процесс может распространяться на смежные органы. Чаще поражается прямая кишка с развитием проктита, в запущенных случаях формируется парапроктит.
Мацерация кожи бахромок вследствие загрязнения каловыми массами и недостаточной гигиены зачастую становится причиной анальных эрозий и поверхностных язв. Наблюдается постоянное отделение серозного или геморрагического содержимого, резкие боли в зоне ануса, усиливающиеся при акте дефекации. В случае глубоких язв отмечаются эпизоды хронического кровотечения, которое может вести к развитию постгеморрагической железодефицитной анемии.
Диагностика
Постановка диагноза не представляет затруднений. Анальные бахромки легко выявляются при обычном осмотре проктолога и в типичных случаях не требуют дифференцировки с другими патологиями. Необходимость проведения дополнительных исследований объясняется тем, что кожные складки зачастую сочетаются с различными заболеваниями прямой кишки. Наиболее информативными являются:
- Проктологический осмотр. При рутинном осмотре анальной области проктолог может заметить наличие небольших (1-1,5 см) кожных складок, которые расположены вокруг заднего прохода. В случае воспаления бахромки могут быть гиперемированными, отечными, покрытыми эрозиями или корками.
- Пальцевое исследование. Во время ректального исследования врач оценивает эластичность и тонус анального сфинктера, обследует слизистую стенки прямой кишки. После извлечения пальца определяется характер отделяемого на перчатке. Метод позволяет выявить геморроидальные узлы и трещины.
- Ректороманоскопия. При подозрении на сочетание бахромок с другой патологией проводится визуальный осмотр внутренней поверхности прямой кишки при помощи ректороманоскопа. В ходе исследования оценивается состояние слизистой, наличие патологических образований или воспаления.
- Гистологический анализ. Изучение цитоморфологического состава биоптатов кожных складок дает возможность провести дифференциальную диагностику бахромок с доброкачественными образованиями кожи вокруг анального отверстия с учетом клеточного состава и структуры ткани.
При отсутствии осложнений заболевания в клинических анализах крови и мочи изменений не наблюдается. В случае развития гнойного воспаления обнаруживается нейтрофильный лейкоцитоз, повышение СОЭ. Частые кровотечения могут приводить к уменьшению количество гемоглобина и эритроцитов. При наличии гнойного отделяемого проводят бактериологический посев для уточнения вида возбудителя.
Бахромки чаще всего приходится дифференцировать с доброкачественными новообразованиями (анальными полипами, папилломами). В сомнительных случаях основным диагностическим критерием являются данные гистологического исследования. При простых анальных кожных складках аномалии в структуре биоптатов отсутствуют. Также для дифференциальной диагностики имеет значение анамнез и наличие сопутствующей патологии прямой кишки. По показаниям к обследованию больного может привлекаться дерматолог или онколог.
Лечение анальных бахромок
При наличии небольших кожных бахромок, которые не воспаляются и не нарушают процесс ухода за перианальной областью, рекомендовано наблюдение с периодическими осмотрами для оценки разрастаний и коррекция рациона с исключением продуктов, провоцирующих запоры. Если образования причиняют пациенту физический или выраженный психологический дискомфорт, показано хирургическое лечение. Для исключения послеоперационных осложнений вместо классического иссечения под местной анестезией обычно используют такие высокотехнологичные методы, как:
- Радиоволновая эксцизия. Разрез и коагуляция тканей высокочастотными волнами — один из наиболее распространенных методов удаления перианальной бахромы. Низкая травматичность вмешательства позволяет свести к минимуму риск осложнений. Для уменьшения болевых ощущений после операции применяют анестетические мази.
- Криодеструкция геморроидальных бахромок. Преимуществом криодеструктивного метода, как и радиоволнового, является низкая инвазивность, возможность обойтись без наложения швов. Однако после практически безболезненного прижигания анальной бахромы жидким азотом заживление длится дольше, чаще образуются послеоперационные рубцы.
- Лазерное удаление бахромок. Удаление анальных кожных выростов с помощью лазера отличается высокой безопасностью и низкой вероятностью инфицирования. Лазерное прижигание тканей и сосудов в анальной зоне снижает риск возникновения кровотечения, а стимуляция регенераторных процессов излучением ускоряет заживление.
Прогноз и профилактика
Исход заболевания при наличии анальных бахромок благоприятный, рецидивы после проведенного хирургического удаления наблюдаются крайне редко. Меры специфической профилактики не разработаны. Для предупреждения формирования кожных анальных разрастаний необходимо проводить своевременную диагностику и лечение геморроидальных узлов, соблюдать технику выполнения хирургических манипуляций в области анального отверстия. В случае появления бахромок следует обратиться к врачу, чтобы не допустить осложнений.
Источник
