Перфоративный аппендицит код мкб

Утратил силу — Архив
Также:
H-S-036

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Острый аппендицит (K35)
Общая информация
Краткое описание
Острый аппендицит — воспаление червеобразного отростка слепой кишки.
Код протокола: H-S-036 «Острый аппендицит у взрослых»
Профиль: хирургический
Этап: стационар
Код (коды) по МКБ-10: К 35 Острый аппендицит
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
1. Аппендикулярная колика.
2. Острый простой аппендицит (катаральный).
3. Острый деструктивный аппендицит (флегмонозный, гангренозный, перфоративный).
4. Осложненный аппендицит (перитонит, осумкованные абсцессы, аппендикулярный инфильтрат, абсцессы печени, пилефлебит и др.).
Диагностика
Диагностические критерии
Клиника острого аппендицита зависит от расположения червеобразного отростка в брюшной полости, реактивности организма, стадии заболевания и наличия осложнений.
Типичная картина острого аппендицита характеризуется приступом боли в правой подвздошной области с выраженной местной и общей реакцией организма.
Жалобы и анамнез
1. Боль — возникает внезапно, в начале заболевания в надчревной области или по всему животу, в динамике локализуется в правой подвздошной области, чаще носит постоянный характер.
2. Тошнота — в первые часы заболевания.
3. Рвота — чаще однократная в первые часы заболевания.
4. Сухость во рту.
5. Температурная реакция – обычно бывает 37,5-37,8°С.
6. Лейкоцитоз – со сдвигом лейкоцитарной формулы влево, при наличии осложнений увеличивается СОЭ.
7. Вынужденное положение тела — чаще на правом боку с приведенными к животу ногами.
Физикальное обследование
При обследовании брюшной полости определяется ряд основных, характерных симптомов:
1. При пальпации в правой подвздошной области отмечается боль и напряжение мышц передней брюшной стенки.
2. Симптом Щеткина-Блюмберга — усиление боли при резком отдергивании руки после предварительного надавливания.
3. Симптом Ситковского — усиление болезненности в правой подвздошной области при положении больного на левом боку.
4. Симптом Ровзинга — усиление болезненности в правой подвздошной области при пальпации в левой подвздошной области с перемещением газов по толстой кишке.
5. Симптом Воскресенского — появление боли в правой подвздошной области при быстром проведении ладонью по передней брюшной стенке от реберного края книзу.
Проявление местных симптомов зависит от расположения червеобразного отростка, но общая реакция организма остается типичной:
1. При ретроцекальном расположении червеобразного отростка — болезненность в правой подвздошной области, напряжение мышц, симптомы раздражения брюшины могут отсутствовать. Отмечается болезненность в правой поясничной области, в области поясничного треугольника (симптом Яуре-Розанова). С переходом воспаления на мочеточник или лоханку почки может отмечаться появление небольшого количества белка и единичных эритроцитов в моче.
2. При тазовом расположении — характеризуется отсутствием значительного напряжения мышц передней брюшной стенки, болезненность при пальпации определяется значительно ниже типичного расположения и наиболее четко определяется при ректальном исследовании.
3. При подпеченочном расположении — болезненность при пальпации определяется выше типичного расположения, напряжение мышц передней брюшной стенки может отсутствовать.
Лабораторные исследования
1. ОАК: лейкоцитоз, сдвиг лейкоцитарной формулы влево.
2. ОАМ: незначительное количество эритроцитов и лейкоцитов.
Инструментальные исследования
УЗИ: увеличение диаметра червеобразного отростка до 8-10 мм и более.
Обзорная рентгеноскопия: уровень жидкости в слепой кишке и терминальном отделе подвздошной кишки, пневматоз подвздошной и правой половины ободочной кишки, деформация медиального контура слепой кишки.
Показания для консультации специалистов: в зависимости от сопутствующей патологии.
Перечень основных диагностических мероприятий:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Группа крови и резус-фактор.
4. Микрореакция.
Перечень дополнительных диагностических мероприятий
УЗИ брюшной полости и малого таза — с целью исключения поражения органов брюшной полости, малого таза, забрюшинного пространства.
Определение сахара крови — с целью дифференцировки с острым панкреатитом и сахарным диабетом.
Определение диастазы крови — с целью дифференцировки с острым панкреатитом.
Диагностическая лапароскопия — с целью установления диагноза.
Дифференциальный диагноз
Дифференциальный диагноз чаще производится со следующими ниже нозологиями.
Почечная колика — боль схваткообразного характера, больные беспокойны, положительный симптом Пастернацкого, бывает повторная рвота, метеоризм, дизурические расстройства; при исследовании мочи обнаруживаются белок, форменные элементы, соли. Диагностическую ценность имеет ультразвуковое исследование.
Острый панкреатит — характерны повторная рвота, быстро нарастающие симптомы общей интоксикации, метеоризм, боль в верхней половине живота, повышение диастазы в крови и моче.
Заболевание придатков и малого таза у женщин является частой причиной ошибочного диагноза. При воспалении придатков справа наблюдаются боли в животе, а на основании пальпации трудно бывает решить вопрос о характере заболевания. При аппендиците боли отдают вверх, а при заболевании придатка матки боли отдают вниз, в таз; часто женщины страдают нарушением менструации; при гинекологическом исследовании находят увеличение придатков матки и болезненность с правой стороны.
Перфорация язвы — при этом наблюдаются боли в животе, нередко в правой подвздошной области, содержимое желудка стекает по правому боковому каналу живота, вызывает раздражение брюшины в области слепой кишки и симулирует острый аппендицит. Мы знаем, что при перфорации язвы желудка имеются симптомы, не свойственные аппендициту: нормальная температура и замедленный пульс и распространенное, резко выраженное напряжение мышц живота. Наконец, при перфорации язвы мы имеем типичный анамнез.
Холецистит, камни желчного пузыря сопровождаются приступами болей в правом подреберье в связи с погрешностями в пище, употреблением обильной и жирной пищи. Холециститом чаще болеют пожилые женщины, тогда как аппендицит чаще встречается у молодых людей до 30 лет. При холецистите наблюдается небольшая желтуха, боли в правом подреберье иррадиируют в правое плечо, правую лопатку, что не наблюдается при аппендиците.
Обследование больного доставленного с диагнозом острый аппендицит не должно превышать 3-4 часов.
В трудных диагностических случаях, когда диагноз нельзя снять (имеются перитонеальные симптомы, ухудшение общего состояния) — показана диагностическая лапароскопия (а при отсутствии эндоскопического оборудования — диагностическая лапаротомия).
Лечение
Тактика лечения
Цели лечения
Всем больным острым аппендицитом, при отсутствии аппендикулярного инфильтрата, независимо от длительности заболевания показана аппендэктомия.
При наличии пальпируемого аппендикулярного инфильтрата, отсутствие его абсцедирования и перитонеальных явлений, показано консервативное лечение. У таких больных оперативное лечение показано при абсцедировании инфильтрата или развитии перитонеальных явлений.
Немедикаментозное лечение: нет.
Оперативный доступ: лапаротомия разрезом по Волковичу-Дьяконову.
Аппендэктомия: кисетным способом.
При невозможности вывести слепую кишку из брюшной полости, извлекают только червеобразный отросток и проводят аппендэктомию антеградно.
Когда червеобразный отросток не извлекается свободно из брюшной полости, следует прибегнуть к ретроградной аппендэктомии.
При «замуровывании» червеобразного отростка в сращениях или образовании плотного воспалительного инфильтрата, производят частично субсерозное удаление червеобразного отростка, с последующим оставлением тампона в брюшной полости.
При простом и флегмонозном аппендиците, в случае отсутствия гнойного экссудата в брюшной полости, ее зашивают наглухо.
При флегмонозном и гангренозном аппендиците, протекающим с наличием значительного количества гнойного экссудата, после его удаления брюшную полость санируют и дренируют. Послеоперационную рану дренируют резиновой полоской.
При перфоративном и гангренозном аппендицитах, которые протекают с большим количеством ихорозного и гнилостного выпота брюшную полость дренируют 2 или 3 дренажами.
При сомнениях в прочности перитонизации культи червеобразного отростка, при подозрении на несостоятельность швов ввиду воспалительной инфильтрации слепой кишки, при неостановленном кровотечении из ложа червеобразного отростка, при неполном удалении червеобразного отростка, при вскрытии аппендикулярного абсцесса показана тампонада брюшной полости.
Если во время операции обнаружен аппендикулярный инфильтрат, не диагностированный до операции, то при отсутствии абсцедирования и гнойного экссудата необходимо ограничиться введением в брюшную полость антибиотиков. Аппендэктомию производят после рассасывания инфильтрата.
В тех случаях, когда отросток частично «замурован» инфильтратом, показана аппендэктомия с тщательным гемостазом и последующим дренированием брюшной полости.
При наличии аппендикулярного инфильтрата и гнойного выпота показаны санация, введение антибиотиков и дренирование брюшной полости.
При наличии абсцедирования инфильтрата, обнаруженного во время операции, необходимо отграничить область инфильтрата, вскрыть абсцесс, санировать и дренировать полость гнойника.
Профилактические мероприятия: соблюдение послеоперационного режима.
Дальнейшее ведение: послеоперационная реабилитация в амбулаторных условиях.
Перечень основных медикаментов:
1. *Цефуроксим порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр
2. *Цефтазидим порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 г
3. Цефтриаксон 50-100 мгкгсут. х 1 раз в/в
4. Кеторолак 30мг х 3 раза, в/в, в/м
Перечень дополнительных медикаментов:
1. Амикацин 500 мг х 2 раза в/в, в/м
2. Метронидазол 0,5% 100 мл
Для анестезиологического обеспечения операции:
ПРЕМЕДИКАЦИЯ
Диазепам 10 мг/2 мл
Тримеперидин 2% -1,0 мл
Дифенгидрамин 1% — 1,0 мл
Атропин сульфат 0,1% -1 мл
Основной список:
Диазепам 10 мг/2 мл
Фентанил 0,005% -2 мл
Кетамин 500 мг – 10 мл
Лидокаин 2% — 2 мл
Фторотан раствор во флаконе 250 мл
Суксаметония хлорид 10 мг/5 мл
Пипекурония бромид 4 мг/2 мл
Дегидробензперидол 2,5 мг 10 мл
Мидозолам 15 мг/3 мл
Тиопентал натрия порошок для инъекции 1,0 г
Оксибутират натрия 20% -10,0 мл
Пропофол 10 мг/1 мл
Мидазолам 15 мг/3 мл
Закись азота баллон
Преднизолон 30 мг/1 мл
Изотонический раствор хлорида натрия 0,9%
Глюкоза 5%
Полиглюкин (декстран 60) 400 мл
Этамзилат 2 мл
Индикаторы эффективности лечения: клинически — отсутствие температуры, заживление раны.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Госпитализация
Показания для госпитализации: экстренная, картина острого аппендицита.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Д.Ф.Скрипниченко. Неотложная хирургия брюшной полости.-Киев.-1986
М.А.Алиев, С.А.Воронов, В.А.Джакупов. Экстренная хирургия. Алматы.-2001.
Е.Г.Дегтярь. Острый аппендицит у женщин.М.,1971.
- Д.Ф.Скрипниченко. Неотложная хирургия брюшной полости.-Киев.-1986
Информация
Список разработчиков:
Т.А. Байтилеуов, снс отделения хирургии пищевода и желудка НЦХ им. А.Н Сызганова.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник

Гангренозно-перфоративный аппендицит (код по МКБ 10 – К35)– это последняя стадия острого гнойного аппендицита, которая характеризуется отмиранием тканей.
Без своевременной помощи в начале стадии происходит перфорирование брюшной стенки калом и гноем в полость живота, что приводит к перитониту. Хирургическое вмешательство в поздней стадии бесполезно. Пациент погибает из-за прободения стенок аппендикса.
Причины
Гангренозно-перфоративный аппендицит – это одна из стадий воспаления аппендикса. Причина, по которой воспаляется червовидный отросток – тромбоз артерии. Следующий этап – развитие в микрофлоре кишечника вредоносных бактерий.
Опасность представляют:
- кокки;
- бактероиды;
- кишечная палочка;
- энтерококки.

Деструктивные изменения, характерные для начальной стадии воспаления аппендицита:
- Снижение защиты слизистой оболочки аппендикса и местного иммунитета.
- Нарушения оттока содержимого пищеварительного тракта из червовидного отростка.
- Потеря эластичности стенок аппендикса.
При развитии болезни в тяжелую – гангренозную стадию состояние пациента резко ухудшается. Иногда гангренозное воспаление возникает без предшествующих этапов, как самостоятельный недуг.
Это происходит из-за:
- Нарушения кровообращения в червовидном отростке.
- Дефицита клетчатки в повседневном рационе.
- Образования холестериновых бляшек в ЖКТ.
- Тромбоза сосудов аппендикса.
 Эти данные свидетельствуют о том, что основная причина развития осложнения – нарушение кровообращения в червовидном отростке. Остальные факторы: инфекции, связанные с развитием вредной микрофлоры, нарушение оттока пищевых масс и иммунная аутоагрессия – являются второстепенными факторы и способствуют развитию гангрены, но не провоцируют ее.
Эти данные свидетельствуют о том, что основная причина развития осложнения – нарушение кровообращения в червовидном отростке. Остальные факторы: инфекции, связанные с развитием вредной микрофлоры, нарушение оттока пищевых масс и иммунная аутоагрессия – являются второстепенными факторы и способствуют развитию гангрены, но не провоцируют ее.
Несвоевременно оказанная помощь приводит к гнойному расплавлению стенок аппендикса, и пациент погибает.
Симптоматика на разных стадиях
Опасная гангренозная стадия возникает спустя два–три дня после первых признаков острого аппендицита. При визуальном осмотре наблюдаются изменения аппендикса:
- Отросток увеличен в размере из-за отека.
- Покрыт фибрином и гнойным расслоением.
- Имеет кровоизлияния и темные участки некроза тканей.

Развитию гангрены предшествуют пять стадий воспаления аппендицита, с характерной симптоматикой для каждой.
Острая катаральная
Катаральный – это воспаление со скоплением жидкости. У детей и стариков симптомы маскируются под пищевое отравление.
Симптомы острой катаральной стадии:
- Дискомфорт пищеварения, который сопровождается болями в правой подвздошной области, выше пупка и пояснице.
- Характер боли – острый и ноющий. Усиливается при движениях.
- Когда пациент ложится на правый бок, самочувствие улучшается.
- Субфебрильная или высокая температура.
- Тошнота с позывами к рвоте.
- Сухость во рту.
- Усиление боли, если пациент ложится на левый бок.
Деструктивная стадия
Острое воспаление аппендикса, которое сопровождается гниением тканей. Основная причина – закупорка просвета кишки инородным телом или каловыми камнями.
Симптомы:
- Блуждающая боль в области пупка или верхней части живота. Позже она приобретает локализацию и усиливается.
- Отсутствие аппетита и рвота.
- Белый налет на языке.
- Напряженность мышц в области аппендикса, которая прощупывается при пальпации.
- Усиление боли при повороте на левый бок в положении лежа.
- Субфебрильная температура.
- Постепенное вздутие живота.
Флегмонозная стадия
Тяжелая форма воспаления, которая сопровождается скоплением гноя внутри отростка и увеличением его размеров. Стадия осложняется образованием язв, которые распространяются на близлежащие органы.

Симптомы:
- Сильная, пульсирующая боль, локализованная в подвздошной области справа.
- Тошнота без рвоты.
- Высокая температура.
- Потливость, учащенное сердцебиение.
- Напряженность стенок живота.
Гангренозная стадия
Наступает спустя 1-3 суток после предыдущей стадии. Болевые ощущения притупляются из-за некротических процессов. Ткани отмирают, воспаляется брюшная область. Развитие воспаления определяют по общим признакам.
Симптомы:
- Озноб, холодный пот.
- Высокая температура.
- Неукротимая рвота.
- Сухость во рту.
- Белый налет на языке.
- Учащенное сердцебиение.
- Слабость.
Перфоративная стадия
Острый гангренозный аппендицит без своевременной операции переходит в перфоративную форму, когда скапливающийся гной прорывает стенки аппендикса. Содержимое попадает в стерильную область брюшины и развивается гнойный перитонит. Без срочной операции пациент погибает.
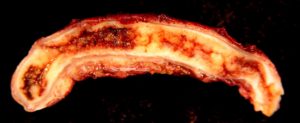
Симптомы:
- Невыносимая боль в животе.
- Слабость и жажда.
- Высокая температура.
- Рвота без облегчения.
- Высокое потоотделение.
- Язык обложен коричневым налетом.
- Сухость во рту.
В редких случаях появляется локальный гнойник. Если живот быстро вздувается, то это свидетельство развития острого гнойного перитонита.
Лечение острого аппендицита
Острый гангренозный аппендицит лечится хирургическим способом. Для обезболивания применяется местная анестезия или общий наркоз. При запущенной форме с развитием перитонита врачи используют эндотрихиальный наркоз с вентиляцией легких.
Аппендэктомия подразумевает два способа оперативного вмешательства: традиционный и лапароскопический.
Традиционная аппендэктомия
Подготовительный этап к операции длится не более двух часов. В него входит сбор анализов крови и мочи, а также ряд диагностических процедур:
- УЗИ.
- Компьютерная томография.
- Ректоскопия.
- Посещение рентгенолога.
- Для женщин – консультация гинеколога.
- ЭКГ при проблемах с сердцем.
После сбора анализов пациента готовят к операции. Проводится:
- Катетеризация мочевого пузыря.
- Бритье брюшной стенки.
- Обеззараживание кожи антисептиком.
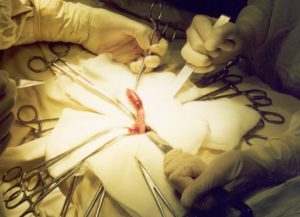 Операция по удалению аппендицита
Операция по удалению аппендицита
Операция проводится через разрез подвздошной зоны справа. Слепая кишка вытаскивается наружу и отросток иссекается. После этого врачи зашивают или дренируют рану. Воспалительная жидкость из полости брюшины убирается электроотсосом и салфетками.
В некоторых случаях хирурги оставляют в брюшной полости дренажи – марлевые тампоны. Это происходит если:
- Аппендицит был иссечен не полностью.
- Несмотря на все меры из места иссечения продолжается кровотечение.
- Вскрылся абсцесс и необходимо дренировать гной.
- Обнаружен инфильтрат и удаление отростка невозможно.
Видео аппендэктомии
Лапароскопия
Прогрессивный метод оперативного вмешательства, который проводится лапароскопом и специальными хирургическими инструментами. Лапароскоп – гибкая трубка с видеокамерой и освещением. С ее помощью, хирург заглядывает в самые удаленные места брюшины и рассматривает органы со всех сторон. При необходимости лапароскопом проводится осмотр органов перед операцией.
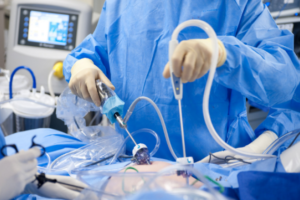 Удаление аппендицита лапароскопом
Удаление аппендицита лапароскопом
Преимущества лапароскопии по сравнению с традиционной резекцией аппендицита:
- Ткани травмируется меньше.
- Раны после операции заживают быстрее.
- Период восстановления сокращен вдвое.
- Минимальный риск осложнений.
- Шрамы после лапароскопии практически незаметны.
 Недостатки лапароскопии – высокая стоимость и индивидуальные противопоказания к операции. В редких случаях из-за неисправности оборудования происходят непредвиденные последствия: ожог кишки и поражение смежных органов.
Недостатки лапароскопии – высокая стоимость и индивидуальные противопоказания к операции. В редких случаях из-за неисправности оборудования происходят непредвиденные последствия: ожог кишки и поражение смежных органов.
Видео лапароскопической аппендэктомии
Послеоперационный период
Операция – первый этап в лечении острого гангренозно-перфоративного аппендицита. После операции пациент нуждается в сложной комплексной терапии, в которую входит:
- Лечение антибиотиками из групп макролидов, цефалоспоринов и тетрациклинов.
- Внутримышечное введение сильных обезболивающих препаратов.
- Очищения организма от продуктов распада. Внутривенно вводятся растворы хлорида калия и натрия, глюкозы и альбумина.
- Профилактика тромбооразования. На швы накладываются эластичные бинты, назначается прием антикоагулянтов и ношение компрессионных чулок.
- Прием препаратов для улучшения функциональности ЖКТ. Назначаются пищеварительные ферменты и блокаторы соляной кислоты.
- Ежедневный анализ крови на общие показатели.
- Ежедневная перевязка и наложение дренажей. Производится полная санитарная обработка ран с использованием стерильных бинтов и салфеток.
Осложнения после удаления аппендикса
Распространенные жалобы после резекции гангренозного аппендицита – скопление газов в кишечнике и боль в области швов. Эти последствия проходят через несколько дней и не требуют врачебного вмешательства.
Вмешательства требуют следующие осложнения:
- Спайки. Сопровождаются тянущей болью. Не диагностируются с помощью УЗИ и рентгена. Для удаления проводят лапароскопию и назначают прием рассасывающих препаратов.
- Грыжи. Выпячивание кишечника между мышцами. Снаружи выглядят как припухлости шва. Требуют подшивания или усечения части кишки. Возникают при несоблюдении режима покоя в восстановительный период.
- Абсцессы. Частое осложнение после аппендицита с перитонитом. Для устранения врачи назначают курс антибиотиков и физиопроцедур.
- Кишечные свищи. Это отверстия, которые соединяют стенки внутренних органов и кожу на поверхности. Редкое осложнение, которое возникает из-за нарушения правил гигиены.
- Запоры и понос. Лечатся сбалансированной диетой.
- Лихорадка. Осложнение снимается приемом жаропонижающих препаратов, а пациента направляют на диагностику для выяснения причин повышения температуры.
 Для того чтобы избежать осложнений, врачами назначаются профилактические меры и специальный уход медперсоналом. Несоблюдение режима дня, диеты и гигиены швов чревато нежелательными последствиями и осложнениями ослабленного гангреной организма.
Для того чтобы избежать осложнений, врачами назначаются профилактические меры и специальный уход медперсоналом. Несоблюдение режима дня, диеты и гигиены швов чревато нежелательными последствиями и осложнениями ослабленного гангреной организма.
Реабилитация
После гангренозно-перфоративной формы восстановление длится долго из-за борьбы с последствиями гангрены. Первые дни после операции пациент слаб и неспособен самостоятельно делать перевязку и следить за гигиеной швов. Всю помощь оказывает медперсонал, который также следит за соблюдением профилактических мер.
 После осложнений больному требуется особый уход
После осложнений больному требуется особый уход
В первый день запрещено принимать пищу и лежать на правом боку. Разрешается пить кипяченую воду, и вставать спусти сутки после операции. После лапароскопии встать можно через 6 часов. Для облегчения дефекации применяется клизма, потому что больному нельзя напрягать травмированные мышцы живота.
Обычно в первые дни температура у пациента повышена. Если она держится более недели, то это признак осложнения. Больного лечат в стационаре 10 суток, после чего реабилитация проходит дома.
Чтобы не попасть в больницу повторно, рекомендуется соблюдать меры профилактики осложнений:
- До снятия швов нельзя принимать душ и мыться в ванной. Гигиена поддерживается влажными обтираниями. До полного заживления запрещено посещать бассейн и баню.
- Загорать до стойкого заживления швов нельзя.
- Активно заниматься спортом. Рекомендуется дыхательная гимнастика, ЛФК и пешие прогулки для улучшения кровообращения. Тяжелые физические нагрузки разрешены спустя полгода.
- Запрещено курить на протяжении недели после операции.
- Возвращаться к интимной жизни только после снятия швов.
Диета
Диета назначается для нормализации стула. Пациенту рекомендуется избегать запоров и при необходимости ставить клизму. Кроме этого, режим сбалансированного питания помогает организму восстановиться.
Примерный план диеты:
- Первые сутки после операции пациент голодает. Разрешено пить воду без газа и для восстановления сил принимать куриный бульон небольшими порциями 5–6 раз в день.
- На вторые сутки в меню добавляются: картофельное пюре, паровые овощи и сухофрукты. Разрешено употреблять в пищу йогурт и творог с низким процентом жирности. Для избежания осложнений диету сохраняют в «жидком» виде.
- На третьи сутки перистальтика налаживается, и кишечник начинает работать. В меню добавляют супы-пюре, сливочное масло и черный хлеб.
 Блюда после операции подаются без соли и специй. Поддерживается жидко-пресный характер диеты для снижения риска газообразования. Диета соблюдается до полного заживления швов.
Блюда после операции подаются без соли и специй. Поддерживается жидко-пресный характер диеты для снижения риска газообразования. Диета соблюдается до полного заживления швов.
Будьте здоровы!
[Всего: 2 Средний: 5/5]
Источник
