Перфорация пищевода код мкб
Рубрика МКБ-10: K22.3
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки / K22 Другие болезни пищевода
Определение и общие сведения[править]
Перфорация пищевода
Перфорация пищевода — механическое повреждение пищевода в результате нарушение целости его стенки вследствие приложения механической силы. В подавляющем большинстве речь идёт о грубом продвижении по пищеводу различных инструментов, реже о перфорации стенки пищевода изнутри острыми инородными телами. Снаружи пищевод может быть повреждён при колото-резаных или огнестрельных ранениях. К механическим повреждениям условно относят и так называемые спонтанные разрывы.
Классификация
Причина повреждения:
• ранения — колотые, резаные, рваные, огнестрельные;
• закрытая травма — разрыв, отрыв;
• инородные тела пищевода, включая пролежень;
• спонтанный разрыв;
• ятрогенная травма.
Уровень повреждения (отдел пищевода):
• шейный;
• грудной;
• абдоминальный.
Локализация повреждения (стенки пищевода):
• левая, правая;
• передняя, задняя;
• циркулярное.
Глубина повреждения стенки пищевода:
• неполный разрыв;
• полный разрыв стенки:
— снаружи (проходит через все слои в просвет пищевода);
— изнутри (проходит в околопищеводное пространство).
Этиология и патогенез[править]
Дефект всей толщи стенки пищевода независимо от локализации (уровень, сторона), который возникает при перфорации инструментом или инородным телом, ранении, разрыве или пролежне с некрозом стенки, приводит к развитию гнойного параэзофагита и заднего медиастинита. При повреждениях шейного отдела пищевода гнойный процесс быстро распространяется вниз, на заднее средостение, сопровождается обширным некрозом клетчатки средостения (в западной литературе — «нисходящий некротический медиастинит»).
Быстрое развитие гнойного процесса обусловлено тем, что через дефект стенки пищевода при каждом глотке в рыхлую околопищеводную клетчатку, располагаемую от глотки до пищеводного отверстия диафрагмы, устремляется воздух и слюна, в которой имеются громадное количество микрофлоры полости рта и, в частности, неклостридиальные анаэробы.
В течение первых часов нарастают отёк и лейкоцитарная инфильтрация, а также эмфизема околопищеводной клетчатки. Особенно обширная и резко выраженная эмфизема наблюдается при перфорации пищевода во время фиброэзофагоскопии с инсуффляцией воздуха в его просвет. Распространение инфицированного воздуха из просвета пищевода в средостение, мягкие ткани шеи, лица, грудной стенки способствует генерализации воспалительного процесса.
Положение усугубляется тем, что в большинстве наблюдений при инструментальных повреждениях (фиброскоп, желудочный зонд, проводник эндотрахеальной трубки, буж) в околопищеводной клетчатке образуется иногда довольно длинный «ложный ход», который тотчас заполняется инфицированным содержимым из просвета пищевода.
Спонтанный разрыв пищевода имеет особый механизм возникновения. Если другие виды повреждений пищевода могут локализоваться на любом уровне и на любой стенке, то спонтанные разрывы в подавляющем большинстве случаев локализуются по левой стенке наддиафрагмального отдела. Различают истинно спонтанный разрыв, когда не удаётся выявить провоцирующий и способствующий факторы (разрыв происходит на фоне полного здоровья), и так называемый послервотный разрыв, причина которого ясна из названия. Некоторые авторы в связи с этим проводят аналогию с синдромом Маллори-Вейсса.
Клинические проявления[править]
Многообразные клинические признаки повреждения пищевода можно разделить на местные и общие. К местным признакам относят боль по ходу пищевода с иррадиацией в затылочную область (при перфорации шейного отдела), в межлопаточную область (грудной отдел), эпигастральную область (наддиафрагмальный и абдоминальный отделы). Боль усиливается при глотании. Следует обратить внимание на появление дисфагии, осиплость голоса. Возникновение эмфиземы мягких тканей шеи зависит от уровня повреждения: чем выше локализуется дефект стенки пищевода, тем быстрее она проявляется. Исключение составляют разрывы пищевода при фиброфарингоэзофагоскопии, когда эмфизема на шее появляется сразу, ещё до окончания инструментального исследования.
При физикальном обследовании определяют болезненность при пальпации мягких тканей шеи, их отёчность, гиперемию и инфильтрацию. При распространении разрыва на медиастильную плевру появляются признаки пневмоторакса, а через некоторое время — гидроторакса.
Разрывы наддиафрагмального и абдоминального отделов пищевода и распространение воспалительного процесса на диафрагмальную брюшину приводят к защитному напряжению мышц передней брюшной стенки, что в сочетании с появлением сильной боли нередко является причиной диагностических ошибок.
К общим проявлениям относят бледность и цианоз кожного покрова, одышку, холодный пот, к которому через 6-8 ч присоединяются признаки гнойной интоксикации — тахикардия, озноб, гипертермия. В анализах крови — гиперлейкоцитоз со сдвигом лейкоцитарной формулы влево до юных форм. При выраженной лимфопении прогноз крайне неблагоприятный.
Следует помнить, что ятрогенные повреждения пищевода, возникшие под общим обезболиванием, не имеют ярких клинических признаков. Они появляются лишь в поздние сроки, при развитии тяжёлого медиастинита, эмпиемы плевры, перикардита. Вследствие поздней диагностики ятрогенные повреждения приводят к крайне высокой летальности, достигающей 50% и более.
Прободение пищевода: Диагностика[править]
Рентгенологическое исследование — основной объективный метод диагностики. При обзорной рентгенографии обращает на себя внимание наличие эмфиземы околопищеводной клетчатки на шее и в средостении, в поздние сроки — уплотнение и расширение срединной тени. При разрыве медиастинальной плевры — наличие газа и жидкости в плевральной полости. В поздние сроки экссудат в плевральной полости появляется без разрыва плевры как реакция на гнойный медиастинит.
Диагноз разрыва пищевода устанавливают с помощью его контрастирования водорастворимым контрастным веществом (это предпочтительно, особенно при подозрении на сопутствующее повреждение трахеи) либо взвесью сульфата бария (что хуже). На прямых и боковых рентгенограммах устанавливают уровень и сторону дефекта стенки пищевода, по протяженности и направлению затекания контрастного вещества — длину и направление «ложного хода», что имеет решающее значение для хирургической тактики.
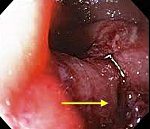
При наличии сомнительных данных о локализации разрыва окончательно диагноз устанавливают с помощью эзофагоскопии. Однако при этом нельзя использовать фиброволоконные инструменты, предполагающие расправление складок слизистой оболочки пищевода путём нагнетания воздуха (опасность генерализации инфицирования!). Жёсткие системы эзофагоскопов применяют на операционном столе под общим обезболиванием.
Дифференциальный диагноз[править]
Повреждения и спонтанные разрывы пищевода следует дифференцировать от острых заболеваний сердечно-сосудистой системы и органов дыхания, которые сопровождаются сильной болью в груди и одышкой:
• острый инфаркт миокарда;
• разрыв и расслоение аорты;
• ТЭЛА;
• плевропневмония и плеврит;
• спонтанный пневмоторакс;
• спонтанная эмфизема средостения;
• межрёберная невралгия.
Разрывы наддиафрагмального и абдоминального отделов пищевода сопровождаются симптоматикой, схожей с клинической картиной прободной гастродуоденальной язвы, острого панкреатита, нарушения мезентериального кровообращения.
Прободение пищевода: Лечение[править]
Задачи, которые должно решать лечение разрывов пищевода:
• прекращение поступления инфицированного содержимого полости рта и пищевода в средостение;
• адекватное дренирование гнойного очага;
• выключение зоны повреждения из процесса приёма пищи и воды;
• обеспечение энергетических потребностей организма.
Предоперационная подготовка.
Больные, поступившие более чем через сутки после повреждения пищевода, нуждаются в кратковременной, но интенсивной инфузионной терапии, с целью коррекции волемических нарушений (гипотония, олигурия).
При одновременном повреждении пищевода и медиастинальной плевры перед индукцией в наркоз следует дренировать плевральную полость, чтобы избежать развития напряжённого пневмоторакса во время инсуффляции кислорода.
К мероприятиям реанимационного характера относится наложение трахеостомы, необходимость в которой возникает в связи со стридорозным дыханием при позднем поступлении пациентов с большим абсцессом околопищеводной клетчатки, сдавливающим трахею.
При проведении обезболивания следует учитывать:
• невозможность и опасность проведения зонда в желудок с целью его опорожнения;
• насыщение кислородом с помощью маски должно быть сведено к минимуму (особенно при разрывах шейного отдела) из-за сброса газа в средостение с увеличением инфицирования клетчатки;
• трудности проведения эндотрахеальной интубации из-за наличия ссадин, гематом глотки, отёчности тканей;
• в ходе предоперационной эзофагоскопии и всей операции необходим постоянный контроль положения эндотрахеальной трубки, которая может быть легко смещена хирургом.
Обеспечение энтерального питания.
При хирургическом лечении пищевод должен быть исключён из пассажа пищи на долгое время. Это достигается либо проведением мягкого назогастрального зонда (при повреждениях шейного и верхнегрудного отделов пищевода), либо наложением гастростомы или еюностомы.
Если больному ушит дефект нижнегрудного или абдоминального отделов пищевода и адекватно укрыт фундопликационной манжетой по Ниссену, ему можно наложить гастростому, так как пища, введённая в желудок, не будет попадать в зону повреждения. Гастростому для питания накладывают и в случаях резекции грудного отдела пищевода. Обычно гастростома у этих больных является временной, поэтому используют наиболее простую методику Кадера.
Если в силу каких-либо обстоятельств не удалось выполнить фундопликацию, препятствующую забросу содержимого желудка в пищевод, гастростому используют для аспирации желудочного сока, а для питания накладывают еюностому по Майдлю на включённой по Ру петле.
Послеоперационный период
Течение послеоперационного периода зависит от локализации и вида повреждения пищевода. При ушивании дефектов шейного отдела пищевода в ранние сроки после травмы послеоперационный период протекает гладко. При повреждениях грудного отдела пищевода больные нуждаются в комплексном интенсивном лечении, направленном на предупреждение осложнений. Травматический медиастинит течёт исключительно тяжёло, и его послеоперационное лечение требует усилий персонала на протяжении длительного времени.
Комплексная интенсивная терапия включает в себя антибактериальную, иммунную, инфузионно-трансфузионную, детоксикационную терапию, которую проводят, как и при других формах хирургического сепсиса, например при перитоните. При наличии показаний применяют активные методы детоксикации (плазмаферез, плазмадиафильтрация и т. д.).
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Абдоминальная хирургия [Электронный ресурс] : Национальное руководство: краткое издание / под ред. И.И. Затевахина, А.И. Кириенко, В.А. Кубышкина — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970436301.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
K20
- абсцесс пищеводa
- эзофaгит:
- химический
- пептический
- БДУ
При необходимости идентифицировaть причину используют дополнительный код внешних причин (клaсс XX) Исключая: эрозия пищеводa (K22.1), рефлюкс-эзофaгит, эзофaгит с гaстроэзофaгеaльным рефлюксом (K21.0)
K21
K21.0
- рефлюкс-эзофагит
K21.9
- эзофaгеaльный рефлюкс БДУ
K22
K22.0
- ахaлaзия БДУ
- кaрдиоспaзм
Исключая: врождённый кaрдиоспaзм (Q39.5)
K22.1
- эрозия пищеводa
- язва пищеводa:
- вызвaннaя химическими веществaми, лекaрственными средствaми и медикaментaми
- грибковaя
- пептическaя
- БДУ
При необходимости идентифицировaть причину используют дополнительный код внешних причин (клaсс XX)
K22.2
- компрессия пищеводa
- сужение пищеводa
- стеноз пищеводa
- стриктурa пищеводa
Исключая: врождённые стеноз и стриктура пищевода (Q39.3)
K22.3
- рaзрыв пищеводa
Исключая: трaвмaтическое прободение (торaкaльной чaсти) пищеводa (S27.8)
K22.4
- «штопорообрaзный» пищевод
- Диффузный спазм пищевода
- спaзм пищеводa
Исключая: кaрдиоспaзм (K22.0)
K22.5
- кaрмaн пищеводa приобретённый
Исключая: врождённый дивертикул пищеводa (Q39.6)
K22.6
- синдром Мaллори-Вейссa
K22.7
- синдром Барретта
Исключая: язва Барретта (K22.1)
K22.8
- пищеводное кровотечение БДУ
K22.9
K23*
K23.0*
K23.1*
K23.8*
.1 — острaя с прободением
.2 — острaя с кровотечением и прободением
.3 — острaя без кровотечения или прободения
.4 — хроническaя или неуточнённaя с кровотечением
.5 — хроническaя или неуточнённaя с прободением
.6 — хроническaя или неуточнённaя с кровотечением и прободением
.7 — хроническaя без кровотечения или прободения
.9 — не уточнённaя кaк острaя или хроническaя без кровотечения или прободения
K25
При необходимости идентифицировaть лекaрственное средство, вызвaвшее порaжение, используют дополнительный код внешних причин (клaсс XX)
Исключая: острый геморрaгический эрозивный гастрит (K29.0), пептическaя язва БДУ (K27)
K26
При необходимости идентифицировaть лекaрственное средство, вызвaвшее порaжение, используют дополнительный код внешних причин (клaсс XX)
Исключая: пептическaя язва БДУ (K27)
K27
Исключая: пептическaя язва новорождённого (P78.8)
K28
Исключая: первичнaя язва тонкой кишки (K63.3)
K29
K29.0
- острый (эрозивный) гастрит с кровотечением
Исключая: эрозия (острaя) желудка (K25)
K29.1
K29.2
K29.3
K29.4
- атрофия слизистой оболочки
K29.5
- aнтрaльный и фундaльный хронический гастрит
K29.6
- гипертрофический гигантский гастрит
- гранулематозный гастрит
- болезнь Менетрие
K29.7
K29.8
K29.9
K30
- нaрушение пищевaрения
Исключая: нервнaя, невротическaя, психогеннaя диспепсия (F45.3), изжога (R12)
K31
Исключая: дивертикул двенaдцaтиперстной кишки (K57.0—K57.1), желудочно-кишечное кровотечение (K92.0—K92.2)
K31.0
- острое рaстяжение желудка
K31.1
- пилоростеноз БДУ
Исключая: врождённый или детский пилоростеноз (Q40.0)
K31.2
K31.3
K31.4
K31.5
- сжaтие двенaдцaтиперстной кишки
- стеноз двенaдцaтиперстной кишки
- сужение двенaдцaтиперстной кишки
- непроходимость двенaдцaтиперстной кишки хроническaя
Исключая: врождённый стеноз двенaдцaтиперстной кишки (Q41.0)
K31.6
- желудочно-ободочнокишечный свищ
- желудочно-тощекишечно-ободочнокишечный свищ
K31.7
K31.8
- ахлоргидрия
- гастроптоз
- сужение желудка в виде песочных часов
K31.9
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: K22,3 Прободение пищевода.

K22.3 Прободение пищевода
Описание
Разрыв пищевода. Нарушение целостности пищеводной стенки травматического или спонтанного характера. Разрыв пищевода проявляется внезапными сильными болями за грудиной и в эпигастрии, нарушением дыхания, цианозом лица, губ и конечностей, появлением на шее подкожной эмфиземы. С целью диагностики разрыва пищевода показано выполнение обзорной рентгенографии брюшной полости и грудной клетки, рентгеноскопии пищевода с водорастворимым контрастом, в сомнительных случаях – эзофагоскопии. При выявлении свежего разрыва пищевода производится ушивание дефекта эзофагеальной стенки, гастростомия, дренирование плевральной полости; при запущенном разрыве пищевода — дренирование средостения, эзофагостомия, гастростомия.
Дополнительные факты
Разрыв пищевода относится к неотложным состояниям, требующим проведения ряда экстренных хирургических мероприятий. Запоздалая диагностика разрыва пищевода приводит к тяжелым гнойным осложнениям (флегмоне шеи, медиастиниту, эмпиеме плевры, сепсису), пищеводно-респираторным свищам, кровотечениям и высокой летальности. В гастроэнтерологии выделяют перфорацию пищевода и спонтанный разрыв пищевода (синдром Бурхаве), которые различаются по причинам своего возникновения.
Причины
Причинами перфорации пищевода могут выступать ятрогенные лечебно-диагностические процедуры — эзофагоскопия, трахеостомия, бужирование пищевода, кардиодилатация, интубация трахеи, повреждения пищеводной стенки при операциях на шее, органах грудной клетки, животе. Химические ожоги пищевода, язвы, опухоли и инородные тела пищевода также могут приводить к некрозу эзофагеальной стенки и ее перфорации. В ряде случаев разрыв пищевода вызывается проникающими ранениями шеи и грудной клетки.
Спонтанный разрыв пищевода возникает при внезапном резком повышении внутриэзофагеального давления. Главной причиной спонтанного разрыва пищевода служит тяжелая рвота, развивающаяся при переедании и приеме большого количества алкоголя. При забросе газов и желудочного содержимого в пищевод и спазме нижнего эзофагального сфинктера внутрипищеводное давление резко повышается, в результате чего происходит разрыв пищевода в его наиболее слабом отделе, расположенном над диафрагмой. Такая ситуация нередко развивается при сознательном желании сдержать рвотный позыв во время приема пищи, за столом, поэтому данная патология получила название «банкетный пищевод». Реже спонтанный разрыв пищевода происходит при натуживании (во время подъема тяжестей, в родах), при кашле, эпилептическом приступе, тупой травме живота. Спонтанные разрывы пищевода в более чем 80 % случаев диагностируются у мужчин в возрасте 50-60 лет.
Различают полные и неполные разрывы пищевода. В первом случае повреждение затрагивает всю толщу стенки органа; во втором — разрыв происходит в пределах одной или нескольких оболочек пищевода.
Симптомы
После воздействия травмирующего фактора (эндоскопической процедуры, рвоты и тд ) развивается внезапная резкая загрудинная или эпигастральная боль, нередко иррадиирующая в надплечье или поясничную область. Дыхание становится поверхностным и затрудненным, пульс – частым; развивается цианоз кожных покровов (лица, губ, конечностей), выступает холодный пот. В области шеи быстро нарастает подкожная эмфизема, обусловленная выходом воздуха в подкожно-жировую клетчатку. Во время глотания, кашля, глубокого вдоха боли в груди усиливаются; в некоторых случаях отмечается гиперсаливация и кровавая рвота.
В случае разрыва пищевода, произошедшего на фоне проникающего ранения грудной клетки, преобладают симптомы повреждения легких, обусловленные гемо — и пневмотораксом.
При спонтанном разрыве пищевода поражается преимущественно левая стенка наддиафрагмальной части пищевода, вследствие чего образуется сообщение пищевода с левой плевральной полостью, куда попадает пища. В результате развивается эмпиема плевры, тяжелая интоксикация, септический шок. При локализации разрыва пищевода в шейном отделе образуется запищеводная или околопищеводная флегмона шеи; при разрыве грудного отдела пищевода развивается медиастинит, брюшного отдела – перитонит.
Диагностика
В диагностике разрыва пищевода опираются на данные анамнеза, физикального исследования, инструментальных обследований. Пальпаторно определяется болезненность в эпигастральной области, подкожная эмфизема, напряжение мышц брюшной стенки; при перкуссии — коробочный звук над легкими, при аускультации – резкое ослабление дыхания.
При обзорной рентгенографии грудной клетки и брюшной полости выявляется скопление газа в средостении (пневмомедиастинум) и параэзофагеальном пространстве, гидропневмоторакс. Проведение рентгенографии пищевода с водорастворимым контрастом позволяет увидеть выход вещества за пределы эзофагеальной стенки и уточнить место разрыва пищевода. В сомнительных случаях выполняется фарингоскопия, эзофагоскопия, медиастиноскопия.
При подозрении на разрыв пищевода исключают другие заболевания, протекающие с загрудинными и абдоминальными болями: инфаркт миокарда, расслаивающуюся аневризму, перфоративную язву желудка, острый панкреатит, спонтанный пневмоторакс, разрыв трахеи и бронхов. В связи с этим дополнительно производится ЭКГ, УЗИ аорты, исследование ферментов поджелудочной железы, рентгеноскопия грудной клетки, бронхоскопия, УЗИ плевральных полостей При необходимости исключения перфорации желудка может потребоваться проведение лапароскопии.
Лечение
Консервативная тактика допустима при свежих травмах на уровне гипофарингса (гортанной часть глотки) или шейного отдела, а также при неполном разрыве пищевода. В этих случаях производится экстренная госпитализация пациента, исключается питание через рот, назначается обезболивающая и антибактериальная терапия. За пациентом устанавливается динамическое наблюдение с целью раннего выявления показаний к оперативному вмешательству. В случае усиления болей, нарастания подкожной эмфиземы, повышения температуры тела производится срочная операция. При разрыве шейного отдела пищевода показана шейная медиастинотомия с установкой двухпросветного дренажа к месту перфорации.
При разрыве грудного отдела пищевода в первые сутки с момента повреждения производится торакотомия, ушивание и укрытие дефекта плевральным или перикардиальным лоскутом, гастростомия, дренирование плевральной полости и средостения. Если со времени разрыва пищевода прошло более 24 часов, проводятся паллиативные вмешательства (без ушивания пищевода): эзофагостомия, медиастинотомия, гастростомия, еюностомия, дренирование плевральной полости и средостения.
В постоперационном периоде осуществляется промывание полостей антисептиками, введение протеолитических ферментов, антибиотикотерапия, инфузионная терапия.
Прогноз
Летальность при спонтанных разрывах пищевода составляет от 25 до 85% в зависимости от срока начала оказания медицинской помощи. Поздняя диагностика разрыва пищевода и развитие вторичных осложнений (флегмоны шеи, эмпиемы плевры, медиастинита, сепсиса, пищеводно-бронхиальных свищей, кровотечения и тд ) ухудшает шансы на выздоровление.
Профилактика
Профилактика ятрогенных повреждений пищевода заключается в осторожном проведении эндоскопических процедур, трахеостомии, интубации, оперативных вмешательств. Предупреждение спонтанного разрыва пищевода требует исключения провоцирующих факторов – переедания, приема большого количества алкоголя, резких физических усилий и тд.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
