Перелом шиловидного отростка локтевой кости код мкб
Содержание
- Описание
- Дополнительные факты
- Классификация
- Патогенез
- Симптомы
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Перелом локтевого отростка.
Перелом локтевого отростка
Описание
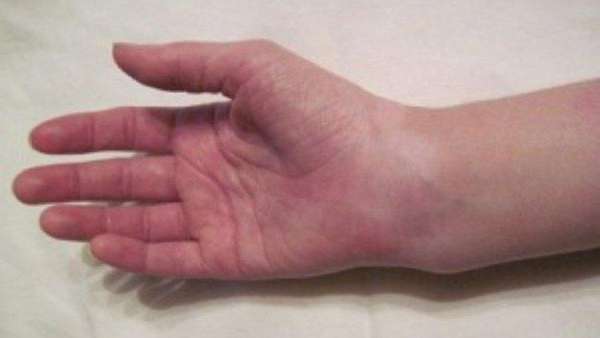
Перелом локтевого отростка. Нарушение целостности локтевого отростка в результате травматического воздействия. Обычно образуется при прямом механизме травмы – падении на локоть или ударе по задней поверхности сустава. Проявляется отеком, болезненностью, кровоизлиянием и ограничением движений. Для подтверждения диагноза назначают рентгенографию. Лечение переломов без смещения консервативное. При переломах со смещением требуется операция – чрескостный шов, фиксация отломка при помощи металлоконструкции или резекция локтевого отростка.
Дополнительные факты
Перелом локтевого отростка – достаточно распространенное повреждение. Такие травмы составляют около 1% от общего числа переломов костей конечностей и 6-30% от общего числа внутрисуставных переломов локтевого сустава. Чаще выявляются у людей молодого и среднего возраста. У детей в возрасте до 10 лет наблюдаются очень редко. В большинстве случаев сопровождаются смещением отломков и образованием диастаза между локтевой костью и «оторвавшимся» фрагментом локтевого отростка.
Обычно являются изолированным повреждением либо сочетаются с вывихом локтевого сустава и/или другими переломами костей предплечья. Реже наблюдаются сочетания с переломами костей конечностей, ЧМТ, переломами таза, переломами позвоночника, повреждением грудной клетки, повреждением почки, разрывом мочевого пузыря, тупой травмой живота Лечение переломов локтевого отростка осуществляют травматологи.
Перелом локтевого отростка
Классификация
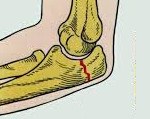
В зависимости уровня травматология выделяет переломы верхушки, основания и середины локтевого отростка, в зависимости от характера повреждения – простые, косые, поперечные и оскольчатые повреждения. В некоторых случаях могут возникать переломы с элементами компрессии, в этом случае сминается участок губчатой кости, из которой состоит локтевой отросток. Возможны закрытые и открытые повреждения со смещением либо без смещения фрагментов. Большинство переломов – внутрисуставные.
Классификация.
• Тип 1 или повреждения без смещения. Тип 1А (неоскольчатый), тип 1В (оскольчатый).
• Тип 2 или стабильные повреждения со смещением. Тип 2А (неоскольчатый), тип 2В (оскольчатый). Смещение фрагмента составляет более 2-3 мм, при этом сохраняется стабильность костей предплечья относительно плеча. Коллатеральные связки не повреждены.
• Тип 3 или нестабильные повреждения со смещением. Тип 3А (неоскольчатый) и тип 3В (оскольчатый). Относятся к категории подвывихов или переломовывихов.
Патогенез
Более чем в 90% случаев повреждение локтевого отростка является следствием прямой травмы – падения на заднюю поверхность согнутого локтевого сустава или прямого удара в область локтевого отростка. Реже возникает при непрямой травме – падении на руку при напряженной трехглавой мышце. В последнем случае образуются косые или поперечные повреждения с различной степенью смещения.
Симптомы
Больной жалуется на резкую боль в области локтевого отростка и придерживает полусогнутую больную руку здоровой, чтобы избежать случайных болезненных движений. При частичных разрывах сухожилия трицепса и повреждениях со смещением невозможно активное разгибание предплечья. Локтевой сустав отечен (преимущественно по задней поверхности), нередко выявляются кровоизлияния. Пальпация резко болезненна, в ряде случаев удается нащупать щель между костными фрагментами.
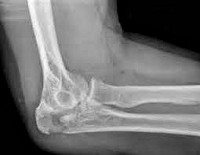
Для уточнения диагноза назначают рентгенографию локтевого сустава. Лучше всего такие переломы видны на боковых снимках при сгибании предплечья под углом 90 градусов. На рентгенограммах обычно четко определяется характер и количество отломков, а также величина диастаза между ними. Дополнительные исследования, как правило, не требуются. В отдельных случаях для детализации плотных структур больных направляют на КТ локтевого сустава. Переломы локтевого отростка могут сопровождаться повреждением локтевого нерва, поэтому при наличии неврологической симптоматики необходима консультация невролога.
Лечение
При повреждениях без смещения и со смещением, не превышающем 2-3 мм, возможно консервативное лечение – иммобилизация гипсовой лонгетой. Руку сгибают под углом 50-90 градусов, предплечье выводят в нейтральное положение. В первые дни назначают анальгетики. После спадания отека (через 5-6 дней) выполняют контрольную рентгенографию, при отсутствии вторичного смещения гипс циркулируют и сохраняют в течение 3 недель. Затем используют поддерживающую повязку и назначают ЛФК, постепенно наращивая нагрузку. Полная консолидация, как правило, наступает в течение 6-7 недель.
Отношение к физиотерапии при таких повреждениях у травматологов неоднозначное. Одни специалисты считают, что физиопроцедуры могут провоцировать образование оссификатов, другие полагают, что оссификация обусловлена не физиолечением, а первичной травмой. С учетом этого, физиотерапию назначают осторожно и не всегда. Возможно применение тепловых процедур (теплых ванн, парафина, озокерита), массаж мышц предплечья и плеча. На этапе реабилитации иногда используют механотерапию.
Повреждение локтевого отростка со смещением является показанием к операции. Хирургическое вмешательство осуществляется в условиях травмотделения. В зависимости от локализации и характера перелома может применяться обычный чрескожный шов лавсановой петлей или проволокой, восьмиобразный чрескожный шов, остеосинтез спонгиозным винтом, остеосинтез спицами в сочетании с восьмиобразной петлей, остеосинтез винтом в сочетании восьмиобразной петлей, остеосинтез пластиной и винтами или резекция проксимального отломка.
Последний способ используется при повреждениях у пожилых пациентов, а также при многооскольчатых и несросшихся переломах. Его преимуществом является устранение возможности несрастания фрагментов, недостатками – наличие небольшого косметического дефекта (отсутствие локтевого выступа под кожей) и некоторое снижение эффективности локтевого сустава. При наличии одного отломка обычно используют различные варианты петлевого чрезкожного шва, при оскольчатых повреждениях – пластины с винтами. Если приходится удалять мелкие отломки, остеосинтез сочетают с пластикой костным аутотрансплантатом.
После операции возможны два варианта. При остеосинтезе с использованием металлоконструкции гипс не накладывают, в течение 2-3 недель используют поддерживающую косыночную повязку, ЛФК начинают в зависимости от рекомендаций лечащего врача (зависит от выбранной оперативной методики). При резекции локтевого отростка на 3 недели накладывают заднюю лонгету. ЛФК начинают на 7-10 день, снимая повязку во время упражнений.
В процессе реабилитации стоит учитывать, что локтевой сустав – один из самых «капризных». Даже после непродолжительной иммобилизации в нем могут возникать ограничения движений. Он достаточно тяжело разрабатывается, срок полного восстановления может занимать несколько месяцев. Гарантией полной реабилитации является только упорство и регулярные занятия лечебной физкультурой в точном соответствии с рекомендациями врача и инструктора ЛФК.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Перелом локтевой кости.
Перелом локтевой кости
Описание
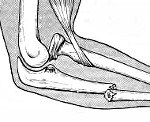
Перелом локтевой кости. Нарушение целостности локтевой кости в результате травматического воздействия. Может сочетаться с вывихом лучевой кости либо быть изолированным. Изолированные повреждения обычно возникают в результате прямого удара, переломы в сочетании с вывихом (повреждения Монтеджи) – в результате падения или удара по согнутой руке. Проявляются резкой болью, отеком, нарушением движений. При переломовывихах возникают укорочение и деформация предплечья, а также выраженное ограничение движений в локтевом суставе. Для подтверждения диагноза выполняют рентгенографию, реже – КТ. Лечение может быть консервативным или оперативным.
Дополнительные факты
Перелом локтевой кости – травматическое повреждение локтевой кости. Возникает относительно редко (чаще встречаются переломы обеих костей предплечья). Изолированные повреждения могут встречаться у людей любого пола и возраста, причиной становится прямой удар по предплечью. Повреждения Монтеджи чаще наблюдаются у мужчин молодого и среднего возраста и образуются при падении на руку или при защитном движении, когда человек пытается отразить удар согнутой рукой.
Изолированные переломы локтевой кости, как правило, не сопровождаются выраженным смещением и протекают достаточно благоприятно. При сочетании с другими повреждениями предплечья и локтевого сустава течение более тяжелое, возможно значительное смещение, а также повреждение нервов, чаще требуется оперативное лечение. В отдельных случаях перелом локтевой кости может сочетаться с другими травмами: переломами костей туловища и конечностей, ЧМТ, повреждением почки, повреждением грудной клетки, тупой травмой живота.
Изолированный перелом локтевой кости.
Обычно бывает поперечным, поэтому отломки хорошо удерживаются и редко смещаются. Смещение по оси и по длине нехарактерно, поскольку правильное положение фрагментов сохраняется благодаря целой лучевой кости. В ряде случаев наблюдается угловое смещение, которое обязательно требует устранения, так как в последующем может негативно влиять на функцию предплечья. Пациент жалуется на резкую локальную боль. Область повреждения отечна, иногда деформирована. Возможны кровоизлияния. Функция предплечья обычно нарушена незначительно, ярче всего выражено нарушение ротации.
Для уточнения диагноза назначают рентгенографию предплечья. При повреждениях без смещения накладывают гипс на 6-10 недель. При наличии смещения выполняют репозицию, через 10 дней делают контрольный снимок, гипс сохраняют 10-12 недель. Операции проводят при неудачной репозиции и невозможности удержать фрагменты в правильном положении. Выполняют остеосинтез диафиза локтевой кости пластиной или штифтом. В послеоперационном периоде назначают УВЧ, анальгетики, антибиотики, ЛФК и массаж. Иммобилизация также продолжается 10-12 недель.
Повреждение Монтеджи.
Повреждение Монтеджи было названо по имени впервые описавшего его итальянского хирурга, жившего в конце 18 – начале 19 века. Относится к разряду высокоэнергетических травм, чаще наблюдается у спортсменов. При таких переломах отломки локтевой кости смещаются, а предплечье укорачивается, вследствие чего головка лучевой кости вывихивается в проксимальном лучелоктевом сочленении. При этом возможны повреждения четырех типов:
• 1 тип. Головка луча вывихивается кпереди, отломки локтевой кости образуют угол, открытый кпереди.
• 2 тип. Головка луча вывихивается кзади, отломки локтевой кости образуют угол, открытый кзади.
• 3 тип. Головка луча вывихивается латерально, локтевая кость повреждается в проксимальном отделе.
• 4 тип. Головка луча вывихивается кпереди, возникает перелом проксимальных отделов обеих костей предплечья.
Локтевой сустав и предплечье отечны, деформированы, возможны кровоподтеки. При сравнительном осмотре выявляется некоторое укорочение предплечья на стороне повреждения. Движения затруднены, особенно ротационные. При задних вывихах иногда удается пальпаторно определить смещение головки луча. В области перелома локтевой кости прощупывается «ступенька» или «уступ», возникшие из-за смещения фрагментов.
Часто наблюдаются сопутствующие сосудистые и неврологические нарушения, особенно – повреждение лучевого нерва, сопровождающееся расстройством движений и чувствительности в зоне иннервации. В некоторых случаях развивается компартмент-синдром, обусловленный повышением подфасциального давления в результате выраженного отека конечности. Признаками такого синдрома являются нарастающие упорные боли, боль при тяге за пальцы и усиление напряжения в области предплечья.
При осмотре обращают внимание на наличие нейрососудистых расстройств, оценивают пульс на лучевой и локтевой артериях. Выполняют рентгенографию предплечья с захватом локтевого и лучезапястного сустава, используя две стандартные и косую проекцию. В некоторых случаях для детализации поврежденных структур назначают КТ кости, для изучения состояния мягких тканей – МРТ. При подозрении на повреждение нерва или сосуда назначают консультации невролога или нейрохирурга и сосудистого хирурга.
Лечение проводят в условиях травматологического отделения. При разгибательных переломах с вывихом головки луча кпереди выполняют закрытую репозицию. Для предотвращения повторного вывиха иногда производят трансартикулярную фиксацию с использованием тонкой спицы. Накладывают гипс, делают контрольный снимок, придают конечности возвышенное положение для уменьшения отека (укладывают руку на подушку или подвешивают к специальной подставке). Удаление спицы осуществляют через 2-3 недели. Через 4 недели гипс заменяют, изменяя положение конечности. Иммобилизацию прекращают через 8-12 недель. При сгибательных переломах фиксация головки спицей обычно не требуется, замена гипса с изменением положения конечности также производится через 4 недели, сроки иммобилизации аналогичные.
Оперативное лечение чаще требуется при разгибательных повреждениях. Производят остеосинтез диафиза локтевой кости штифтом и шов кольцевидной связки. Если связку невозможно сшить, выполняют пластику с использованием аутотрансплантата, выкроенного из фасции пациента. Головку луча вправляют и фиксируют спицей. При переломах шейки головку резецируют, в таких случаях шов кольцевидной связки не требуется. Для ускорения сращения на отломки локтевой кости в некоторых случаях накладывают ауто- или гомотрансплантаты (небольшие пластинки губчатой кости). Рану зашивают. Иммобилизацию осуществляют в течение 3 месяцев. У детей оперативная тактика та же, что и у взрослых, единственное отличие – резекции головки стараются избежать при любом виде травмы, поскольку это может негативно отразиться на росте лучевой кости и функции предплечья.
Повреждение Монтеджи относится к категории сложных переломов, плохо поддающихся лечению и нередко осложняющихся нарушением функции конечности. В раннем периоде у взрослых часто наблюдается несращение или замедленное сращение локтевой кости, обусловленное недостатком мягких тканей на локтевой стороне предплечья. Исходом может стать угловое искривление или смещение головки лучевой кости. Иногда между лучевой и локтевой костями образуются синостозы (сращения), следствием которых становится ограничение ротационных движений. Возможны также подвывихи и вывихи головки локтевой кости в области дистального лучелоктевого сочленения.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
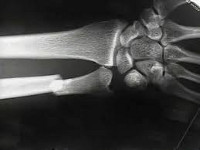
Источник
Лучевая кость – парная кость предплечья, расположенная рядом с локтевой костью. По статистике половина всех травм приходится на перелом верхних конечностей, а перелом лучевой кости является самым распространенным случаем. Это объясняется инстинктивной природой – при падении, в поиске опоры человек всегда стремится выставить руку вперед, и это приводит к перелому шиловидного отростка.
Данная травма по международной классификации болезней (МКБ-10) относится к разделу S52 – перелом костей предплечья.
Причины травмы
Перелом шиловидного отростка возникает чаще всего не от прямого воздействия механической силы, а, как правило, от отдачи. Человек падает на разогнутую в локте руку рефлекторно и в момент падения на лучевую кость приходится чрезмерная нагрузка.
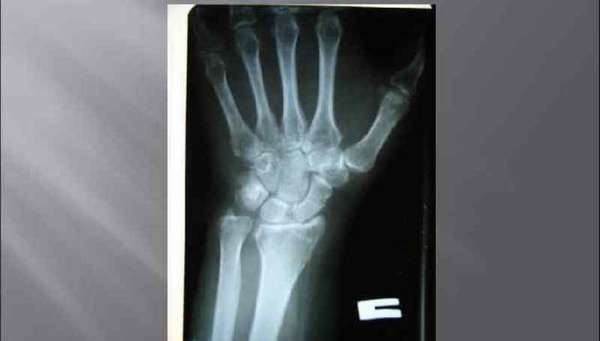
Травма имеет выраженный сезонный характер, и частота случаев перелома возрастает в период поздней осени и зимы, особенно во время гололедицы.
Читайте также: Как лечить перелом кисти
Погодные условия не единственный фактор, также выделяют следующие причины:
- дорожно-транспортные происшествия,
- занятия активными видами спорта (роликовые коньки, скейт, велосипед и т.д.),
- спортивные и профессиональные травмы (например, неудачный прыжок или неправильно выполненный акробатический трюк),
- активные игры.
Разновидности переломов
Выделяют следующие типы переломов шиловидного отростка:
- Компрессионный перелом.
- Отрывной перелом шиловидного отростка.
Компрессионный перелом
Образуется от удара запястьем о лучевую кость, таким образом, что основная его сила приходится на ладьевидную кость. Сила удара оттягивает шиловидный отросток лучевой кости в наружную сторону и немного назад.
Знаете ли вы: Как лечить компрессионный перелом поясничного отдела позвоночника?
Так как ладьевидная кость непосредственно связана с шиловидным отростком, происходит линейный перелом в месте сочленения ладьевидной и полулунной костей. Данный перелом имеет вид небольшой трещины и характеризуется отсутствием смещенных отломков.
Отрывной перелом шиловидного отростка
Этот тип перелома встречается в медицинской практике достаточно редко. В этом случае, в отличие от компрессионного перелома, происходит полный отрыв костного элемента.
Травма происходит в результате падения на разогнутую в локте руку, при этом запястье резко смещается внутрь, либо происходит полный вывих лучезапястного сустава.
Помимо этих видов, выделяют перелом лучевой кости в типичном месте т.к. в результате этой травмы шиловидный отросток также может оторваться. Различают перелом шиловидного отростка лучевой кости без смещения и со смещением.
Перелом со смещением лучевой кисти в свою очередь бывает двух видов:
- разгибательный (перелом Коллеса),
- изгибающий (перелом Смита).
Также существует перелом шиловидного отростка локтевой кости, при котором на фото рентгенографии видна деформация контуров конца локтевой кости.
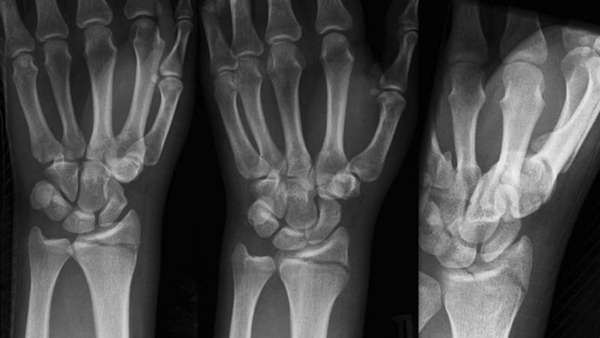
Симптомы
Клиническая картина компрессионного типа:
- Сильная отечность, распространяющаяся на соседние ткани.
- Болезненность и дискомфорт в месте перелома.
- Ощущение натянутости кожного покрова.
- Ограничение двигательной способности верхней конечности.
- При попытке пошевелить конечностью слышен отчетливый звук крепитации (хруст).
- К месту перелома увеличен приток крови, кожа имеет красный цвет и возможно присутствие гематом.
Клиническая картина травмы отрывного типа:
- Сразу же после травмы пострадавший испытывает резкую боль при любой попытке пошевелить рукой.
- Отечность, сопровождающаяся гематомами.
- Деформация лучезапястного сустава.
- Хруст за счет трения костей при попытке пошевелить суставом.
- Онемение пальцев руки.
- Усиление болевых ощущений в момент постукивания по ладони, при ходьбе во время движений руками.
Первая помощь при таких переломах
Во время ожидания приезда бригады скорой помощи необходимо правильно оказать первую помощь пострадавшему. Для того чтобы снизить болевые ощущения, предотвратить возможное кровотечение и смещение, следует выполнить иммобилизацию конечности. Обездвижить руку можно любыми подручными средствами – зафиксировать тканью, либо наложить специальную шину.
Поверхность раны нужно обязательно обработать антисептическим препаратом, обеззараживающим раствором, например, перекисью водорода, спиртовым раствором йода. Это позволит избежать заражения различными патологическими микроорганизмами.
Для того чтобы уменьшить отечность и снизить боль, рекомендуется каждые 15 минут прикладывать к месту перелома лед или охлажденный предмет.
Для лучшего эффекта можно дать пострадавшему обезболивающее средство, например, нестероидный противовоспалительный препарат такой как: Диклофенак, Кетопрофен и т.д.
Диагностика перелома
На первоначальном этапе врач собирает анамнез заболевания, в процессе беседы с пациентом уточняет обстоятельства падения и время. Далее производит осмотр, после которого пострадавший направляется на рентгенографию лучезапястного сустава в двух проекциях (прямой и боковой).

В случае необходимости получения более детальной информации о состоянии мягких тканей, назначают компьютерную томографию, либо ультразвуковое исследование.
Лечение
Первостепенным лечением перелома шиловидного отростка компрессионного типа будет процедура под названием репозиция (сопоставление) костных отломков. Процедуру проводят при помощи местного или общего обезболивания в зависимости от сложности травмы.
Для того чтобы выполнить репозицию, врач одной рукой берет пострадавшего за внутреннюю сторону лучезапястного сустава, второй – за его наружную сторону. После этого он плотно сжимает конечность потерпевшего так, чтобы костные отломки заняли свое физиологичное положение. Далее кисть отводят в сторону локтя и накладывают гипсовую лонгету.
Манипуляция должна выполняться с достаточной силой, чтобы избежать повторного смещения.
Некачественное выполнение процедуры грозит больному нарушениями функций конечности и может стать причиной инвалидности.
Лечение при отрывном типе перелома также заключается в репозиции и последующей иммобилизации (обездвиживании) травмированной конечности. Врач берет пострадавшего за большой палец, а остальные пальцы резко оттягивает в противоположную сторону.
Если процедура выполнена правильно, то происходит сопоставление отломка шиловидного отростка и лучевой кости. Иммобилизация конечности осуществляется при помощи гипсовой повязки, которую следует носить в течение одного месяца.
Для того чтобы оценить правильность срастания костных отломков, через неделю после травмы и перед снятием гипса назначают контрольную рентгенографию.
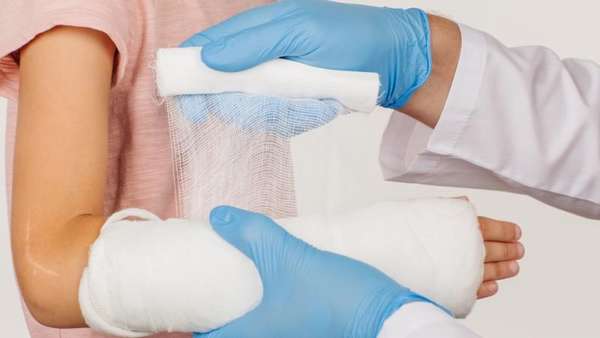
В особо сложных случаях отрывной перелом шиловидного отростка требует проведения хирургической операции с применением фиксирующих средств (винтов, штифтов, пластин). Если происходит перелом шиловидного отростка локтевой кости, то лечение будет иметь аналогичную схему.
Лекарственная терапия заключается в приеме препаратов кальция в сочетании с витамином Д. Так как препараты имеют накопительный эффект их назначают на весь срок лечения, до полного восстановления подвижности травмированной конечности.
При выраженном болевом синдроме назначаются нестероидные противовоспалительные препараты и противоотечные средства. Для восстановления хрящевой ткани показан прием хондропротекторов.
Реабилитация после травмы
Реабилитационные мероприятия проводятся с целью ускорения процесса сращения костных поверхностей друг с другом и восстановление подвижности лучезапястного и локтевого суставов.
Во время ношения гипсовой лангеты рекомендуется чаще двигать пальцами. Это будет способствовать разработке мышц предплечья и улучшит кровообращение в кисти. Также в этот период назначают следующие физиотерапевтические процедуры:
- Ультрафиолетовая терапия.
- Магнитотерапия.
- Ультравысокочастотная терапия (УВЧ).
Ультравысокочастотная терапия противопоказана при наличии металлических фиксирующих приспособлений, установленных для правильного сращивания места перелома.
Через полторы недели к комплексу физиотерапии могут быть добавлены:
- Инфракрасная лазеротерапия.
- Импульсное электромагнитное поле ультравысокочастотной терапии (ЭП УВЧ).
- Магнитная стимуляции поврежденных нервных волокон.

После снятия гипсовой повязки для восстановления показаны занятия лечебной физкультурой и курс массажа. Комплекс лечебной физкультуры должен включать в себя статические и динамические упражнения. В сочетании с массажем умеренная физическая нагрузка будет способствовать укреплению нервно-мышечного аппарата, повышению тонуса мышц и восстановлению нормального кровообращения в тканях.
Наиболее полезны такие упражнения как: сгибание и разгибание руки в области запястья, движения кистью в разные стороны и круговые. По мере тренированности для нагрузки можно взять обычную губку, либо ручной эспандер с постепенным увеличением его степени жесткости.
Сроки восстановления и могут ли быть осложнения
Срок восстановления будет определяться сложностью травмы, состоянием организма и характером проводимого лечения. В среднем для полного восстановления поврежденной конечности достаточно полтора месяца.

Возможные осложнения:
- Гнойно-септические – возникают за счет проникновения инфекции на любом этапе оказания помощи. Чаще встречается при переломах открытого типа и имеет риск развития сепсиса.
- Неправильное сращение костей (например, формирование ложного сустава), деформация конечности. Это бывает, если человек снял гипс раньше положенного времени
- Остеомиелит – гнойно-септическое заболевание костного мозга и костной ткани.
- Косметический дефект (выпирание шиловидного отростка).
- Нейротрофические осложнения.
- Поражения кровеносных сосудов и нервного пучка (синдром контрактуры – ограничение пассивных движений в суставе).
Заключение
Избежать развития осложнений можно путем соблюдения рекомендаций, назначенных врачом-травматологом. Своевременно и правильно оказанная доврачебная и врачебная помощь является основой для скорого выздоровления.
В большинстве случаев протекающих без осложнений перелом шиловидного отростка лучевой кости имеет благоприятный прогноз и быстрые сроки восстановления.
Источник
