Перелом сесамовидной кости стопы код мкб 10

Содержание
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Переломы костей стопы.
Переломы костей стопы
Описание
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов. С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
Дополнительные факты
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Переломы костей предплюсны.
Переломы таранной кости.
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом. Симптомы.
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях. Лечение.
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы плюсневых костей.
Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения. Симптомы.
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях. Лечение.
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
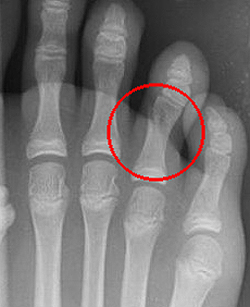
Переломы фаланг пальцев стопы.
Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе. Симптомы.
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях. Лечение.
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Анатомия и патанатомия
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Перелом плюсневых костей стопы требует лечения в кратчайшие сроки. В противном случае нарушается функция опоры и ходьбы, человек может стать инвалидом. Реабилитационные мероприятия позволяют сократить сроки выздоровления, вернуть пациента к полноценной жизни.

Симптомы перелома
Симптоматика перелома плюсневых костей зависит от его локализации. Так, например, переломы костей, на которые приходится незначительная, по сравнению с остальными, нагрузка, отличаются менее выраженным болевым синдромом, при них опорная функция практически не нарушена. С травмами крупных костей ситуация противоположная. К тому же, из-за сходности симптоматики, переломы часто путают с растяжением связочного аппарата.
Основными симптомами, свидетельствующими о наличии перелома плюсна являются:
щелчок или хруст в момент травмирования;
появление постоянного болевого синдрома сразу после получения перелома;
боли усиливаются при движении (активном или пассивном) стопы;
появление отека в подошвенной области и на тыле стопы;
деформация ноги, которую можно увидеть самостоятельно;
посинение (синюшность) кожи стопы, особенно выраженное в месте перелома;
образование подкожного кровоизлияния, гематомы, которая может распространяться по всей поверхности стопы;
отсутствие активных движений пальцами;
усиливающиеся боли при пассивном движении пальцев;
наличие крепитации (хруста трения костных отломков друг о друга) – неоспоримый признак наличия перелома;
нарушение опорной функции конечности (травмированному человеку не под силу самостоятельно опираться на стопу).
Интересно! Указать где именно расположен перелом, поможет отек одного из пальцев. Так при травме 1-й кости отек образуется на большом пальце, при переломе 2 плюсневой кости – на 2-м пальце и т.д.
Отдельно следует упомянуть открытые переломы, т. е. те, при которых нарушается целостность кожных покровов. Открытый перелом характеризуется:
Наличием раны, в которой видны, или выступают из нее, фрагменты поврежденной кости.
Наружным кровотечением (артериальным или венозным).
Быстрым ухудшением общего состояния травмированного человека.
Частым развитием шоковых состояний.
Открытые переломы могут образовываться одномоментно (первично-открытый) или из-за переходя закрытой травмы в открытую форму, при прорезывании фрагментов кости сквозь мягкие ткани (мышцы, жировую клетчатку и др.) Во избежание перехода закрытой формы перелома в открытую форму, строго запрещены любые движения пораженной конечностью.

Выявляемые при инструментальном обследовании признаки
По наличию одних лишь симптомов установить определить сломана кость стопы или нет затруднительно. Для подтверждения или опровержения диагноза необходимо провести дополнительные (инструментальные) обследования. Основным методом диагностики переломов является рентгенография (проведение рентген-снимка). Метод позволяет с вероятностью 90-95% установить наличие травмы. При неэффективности рентгенографии или сомнительном ее результате прибегают к другим инструментальным обследованиям. К ним относятся:
рентген-томография (редко используется, считается устаревшей);
компьютерная томография (рентген-томография с участием компьютерной техники) — КТ;
магнитно-резонансная томография – МРТ.
Признаками, позволяющими достоверно судить о переломе (прямыми признаками) являются:
наличие линии перелома (представляет собой более светлую, по сравнению с другими участками, линию);
разрыв коркового (кортикального) слоя;
наличие смещенных фрагментов кости;
уплотненные или истонченные зоны;
изменение формы поврежденной кости.
Выделяют косвенные (непрямые) рентгенологические симптомы переломов:
усиление или ослабление теней мягких тканей из-за образования гематом или отеков;
измененные, деформированные физиологические просветления в зоне сустава или их полное исчезновение;
наличие в ближайшем суставе жидкости или крови;
образование кортикального козырька (ступеньки) – наслоение слоев костной ткани друг на друга;
неровные поверхности костей;
непрямым симптомом наличия старого перелома (более 1,5-3 нед.) считаются локальные остеопоротические изменения – свидетельствуют о том, что травмированная плюсневая кость активно перестраивается.
Важно! Только специалист, опираясь на выявленные при осмотре и инструментальном обследовании, симптомы, может достоверно определить сломаны плюсневые кости или нет. Заниматься самодиагностикой или обращаться к псевдоспециалистам мы настоятельно не рекомендуем – это опасно для вашего здоровья.
Все диагнозы имеют свой код согласно МКБ-10 (международной классификации болезней). Кодировка позволяет унифицировать диагнозы, выбрать оптимальный вариант лечения, составить прогноз относительно жизни, выздоровления и трудоспособности больного. Согласно МКБ-10 переломы костей плюсны шифруются как S 92.3.

Лечение переломов плюсневых костей стопы
Своевременно начатое лечение позволяет за короткий срок восстановить поврежденные костные структуры, вернуть утраченную функцию, обеспечить пациенту полноценную, активную жизнь. Терапия перелома плюсны делиться на консервативную (гипс, медикаменты и т.д.) и хирургическую. Особая роль уделяется оказанию доврачебной (первой) медицинской помощи. Во многом именно от того, насколько полномерно была оказана доврачебная помощь, зависит последующее специализированное лечение больного, его результат, прогноз к выздоровлению и трудоспособности.
Первая медицинская помощь при переломе
Роль первой медицинской помощи сводится к облегчению состояния пострадавшего, предупреждению развития шоковых состояний, усугубления травмы, появления осложнений.
Доврачебная помощь при переломе плюсневых костей сводится к:
предупреждении нагрузок на стопу (опора, ходьба, активные или пассивные движения строго запрещены);
накладывании на участок травмы холодного компресса, льда или мокрой тряпки для облегчения боли и уменьшения отека;
фиксации поврежденной конечности подручными материалами (бинт, платок и т.д.);
придании ноге горизонтального положения (конечность слегка поднята по сравнению к корпусу). С это целью показано подложить под ногу валик, подушку, свернутую ткань и др.;
открытые переломы, сопровождающиеся кровотечением, требуют его остановки в кратчайшие сроки. При артериальном кровотечении накладывают жгут выше места повреждения или на магистральную артерию. Для остановки венозного кровотечения достаточно тугого бинтования раны;
чтобы предотвратить проникновение в рану инфекции, на нее накладывают асептическую повязку;
если под рукой есть обезболивающие препараты, их можно ввести больному внутримышечно, внутривенно или в саму зону перелома.
Внимание! Оказывать доврачебную помощь должен только человек, обладающий необходимыми навыками. Неправильно оказанная первая помощь приводит к ухудшению состояния пострадавшего или к его смерти.
Закрытый прелом может переходить в открытую форму. Для предотвращения этого запрещено двигать травмированной ногой, подвергать ее осевой нагрузке (становится на нее). Оптимальным вариантом трансформации одного вида перелома в другой является иммобилизация конечности. Для этого используются шины, которые можно сделать из подручных материалов. При отсутствии возможности наложить шину, поврежденную ногу можно закрепить к здоровой.

Консервативное лечение
Переломы без осложнений, значительных смещений, тела кости лечатся по консервативной методике. Она заключается в фиксации места перелома, применении медицинских препаратов, выполнении физиотерапевтических процедур, массажа, лечебной физкультуры. В ряде случаев для иммобилизации используют гипс, но в определенных ситуациях применяется ортез. При незначительных смещениях прибегают к скелетному вытяжению с последующей одномоментной репозицией.
Консервативное лечение отдельных видов переломов:
для лечения несмещенных травм основания 1-5 плюсневой кости обходятся без гипса – используются ортезы. Однако при переломах у детей применяется гипсовая повязка;
через 1-3 дня можно передвигаться с помощью костылей, опираясь на пяточную кость поврежденной ноги;
маршевый перелом требует лечения с применением ограниченных нагрузок. В этом случае используют ортопедические стельки, позволяющие снять нагрузку с участка травмы;
при переломах с выраженным смещением накладывают гипсовую повязку (гипс).
Операция
К хирургическому методу прибегают при открытых переломах или травмах со значительным смещением костных осколков. Отдельно стоит упомянуть перелом пятой плюсневой кости. При нем не отмечается выраженного болевого синдрома и нарушения опорной функции ноги, поэтому его легко спутать с ушибом. Около половины пациентов не обращаются за лечением по поводу такой травмы. Из-за чего кость значительно смещается. В таких ситуациях единственным способом лечения является хирургический.
Выделяют 2 основных способа оперативного лечения переломов:
Фиксация кости чрезкожными спицами. Кости фиксируют в нормальном положении (разрезы не делают). Затем в кости вводят металлические спицы. Для этого в костях просверливают отверстия, через которые вводятся спицы (см. фото).
Открытая операция. Требуется оперативный доступ (разрез) через который врач достигает участка перелома. Кости собирают вручную и фиксируют металлическими конструкциями. При использовании хирургического метода восстановление после перелома плюсневой кости стопы происходит быстрее.

Восстановление
Реабилитационные мероприятия проводят с первого дня после травмирования. Восстановление зависит от тяжести травмы, состояния больного, выполнения рекомендаций врача. Реабилитационные мероприятия сводятся к:
проведению лечебной физкультуры;
физиотерапевтическим процедурам (электрофорез, озокерит и др.)
массажу;
ранним нагрузкам на мышцы;
дозированной ходьбе.
при травме пятой кости показано принимать препараты улучшающие кровоток.

Сколько заживает перелом плюсневой кости
Пациентов с переломами плюсна интересует вопрос: «Сколько заживает нога?» Время заживления определяют тяжесть перелома, наличие или отсутствие осложнений, выбор метода лечения, соблюдение пациентом рекомендация врача. Так, при всех этих пунктов сращение кости происходит в течение 3-5 недель. На период восстановления приходится еще около 1-2 недель. При наличии осложнений время заживления индивидуально для каждого больного.
Источник
S90 Поверхностная травма области голеностопного сустава и стопы
- S90.0 Ушиб голеностопного сустава
- S90.1 Ушиб пальца ев стопы без повреждения ногтевой пластинки
- S90.2 Ушиб пальца ев стопы с повреждением ногтевой пластинки
- S90.3 Ушиб другой и неуточненной части стопы
- S90.7 Множественные поверхностные травмы голеностопного сустава и стопы
- S90.8 Другие поверхностные травмы голеностопного сустава и стопы
- S90.9 Поверхностная травма голеностопного сустава и стопы неуточненная
S91 Открытая рана области голеностопного сустава и стопы
- S91.0 Открытая рана области голеностопного сустава
- S91.1 Открытая рана пальца ев стопы без повреждения ногтевой пластинки
- S91.2 Открытая рана пальца ев стопы с повреждением ногтевой пластинки
- S91.3 Открытая рана других частей стопы
- S91.7 Множественные открытые раны голеностопного сустава и стопы
S92 Перелом стопы, исключая перелом голеностопного сустава
- S92.00 Перелом пяточной кости закрытый
- S92.01 Перелом пяточной кости открытый
- S92.10 Перелом таранной кости закрытый
- S92.11 Перелом таранной кости открытый
- S92.20 Перелом других костей предплюсны закрытый
- S92.21 Перелом других костей предплюсны открытый
- S92.30 Перелом костей плюсны закрытый
- S92.31 Перелом костей плюсны открытый
- S92.40 Перелом большого пальца стопы закрытый
- S92.41 Перелом большого пальца стопы открытый
- S92.50 Перелом другого пальца стопы закрытый
- S92.51 Перелом другого пальца стопы открытый
- S92.70 Множественные переломы стопы закрытые
- S92.71 Множественные переломы стопы открытые
- S92.90 Перелом стопы неуточненный закрытый
- S92.91 Перелом стопы неуточненный открытый
S93 Вывих, растяжение и перенапряжение капсульно-связочного аппарата голеностопного сустава и стопы
- S93.0 Вывих голеностопного сустава
- S93.1 Вывих пальца ев стопы
- S93.2 Разрыв связок на уровне голеностопного сустава и стопы
- S93.3 Вывих другой и неуточненной части стопы
- S93.4 Растяжение и перенапряжение связок голеностопного сустава
- S93.5 Растяжение и перенапряжение капсульно-связочного аппарата суставов пальца ев стопы
- S93.6 Растяжение и перенапряжение капсульно-связочного аппарата других и неуточненных суставов стопы
S94 Травма нервов на уровне голеностопного сустава и стопы
- S94.0 Травма наружного [латерального] подошвенного нерва
- S94.1 Травма внутреннего [медиального] подошвенного нерва
- S94.2 Травма глубокого малоберцового нерва на уровне голеностопного сустава и стопы
- S94.3 Травма кожного чувствительного нерва на уровне голеностопного сустава и стопы
- S94.7 Травма нескольких нервов на уровне голеностопного сустава и стопы
- S94.8 Травма других нервов на уровне голеностопного сустава и стопы
- S94.9 Травма неуточненного нерва на уровне голеностопного сустава и стопы
S95 Травма кровеносных сосудов на уровне голеностопного сустава и стопы
- S95.0 Травма тыльной [дорсальной] артерии стопы
- S95.1 Травма подошвенной артерии стопы
- S95.2 Травма тыльной [дорсальной] вены стопы
- S95.7 Травма нескольких кровеносных сосудов на уровне голеностопного сустава и стопы
- S95.8 Травма других кровеносных сосудов на уровне голеностопного сустава и стопы
- S95.9 Травма неуточненного кровеносного сосуда на уровне голеностопного сустава и стопы
S96 Травма мышцы и сухожилия на уровне голеностопного сустава и стопы
- S96.0 Травма длинного сгибателя пальца и его сухожилия на уровне голеностопного сустава и стопы
- S96.1 Травма длинного разгибателя пальца и его сухожилия на уровне голеностопного сустава и стопы
- S96.2 Травма собственной мышцы и сухожилия на уровне голеностопного сустава и стопы
- S96.7 Травма нескольких мышц и сухожилий на уровне голеностопного сустава и стопы
- S96.8 Травма другой мышцы и сухожилия на уровне голеностопного сустава и стопы
- S96.9 Травма неуточненных мышц и сухожилий на уровне голеностопного сустава и стопы
S97 Размозжение голеностопного сустава
- S97.0 Размозжение голеностопного сустава
- S97.1 Размозжение пальца (ев) стопы
- S97.8 Размозжение других отделов голеностопного сустава и стопы
S98 Травматическая ампутация на уровне голеностопного сустава и стопы
- S98.0 Травматическая ампутация стопы на уровне голеностопного сустава
- S98.1 Травматическая ампутация одного пальца стопы
- S98.2 Травматическая ампутация двух и более пальцев стопы
- S98.3 Травматическая ампутация других частей стопы
- S98.4 Травматическая ампутация стопы на неуточненном уровне
S99 Другие и неуточненные травмы голеностопного сустава и стопы
- S99.7 Множественные травмы голеностопного сустава и стопы
- S99.8 Другие уточненные травмы голеностопного сустава и стопы
- S99.9 Травма голеностопного сустава и стопы неуточненная
Источник
