Печеночная маска при синдроме жильбера

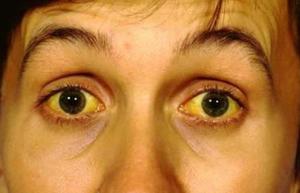 Синдром Жильбера — доброкачественная генетическая болезнь печени, получившая своё название по фамилии знаменитого французского врача-гастроэнтеролога, который первый диагностировал и всесторонне описал это заболевание в 1901 году. В народе его просто называют наследственной желтухой, ведь полное название состоит из 12 медицинских терминов, а короткое из 3 — наследственный пигментный гепатоз.
Синдром Жильбера — доброкачественная генетическая болезнь печени, получившая своё название по фамилии знаменитого французского врача-гастроэнтеролога, который первый диагностировал и всесторонне описал это заболевание в 1901 году. В народе его просто называют наследственной желтухой, ведь полное название состоит из 12 медицинских терминов, а короткое из 3 — наследственный пигментный гепатоз.
Синдром Жильбера — всё как есть
Заболевание незаразно, безобидно и характерно периодически возникающими приступами, которые быстро купируются специальной диетой, соблюдением здорового образа жизни и иногда фармакологическим лечением.
Распространение и способ передачи
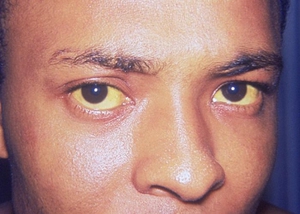 Синдром Жильбера передаётся по наследству. Современные медицинские технологии позволяют семье, планирующей родить ребёнка, ещё до момента зачатия, провести ряд генетических экспертиз и оценить степень риска такой патологии у новорождённого.
Синдром Жильбера передаётся по наследству. Современные медицинские технологии позволяют семье, планирующей родить ребёнка, ещё до момента зачатия, провести ряд генетических экспертиз и оценить степень риска такой патологии у новорождённого.
Пока эта процедура дорогостоящая, поэтому к ней следует обращаться в первую очередь тем родителям, которые уже имеют ребёнка с таким синдромом. Также генетическая консультация рекомендована парам, планирующим первого ребёнка, в случаях, когда и папа и мама страдают от синдрома Жильбера. Беременность у женщин с синдромом Жильбера протекает благоприятно и не требует дополнительного лечения.
Болезнь чаще поражает мужчин чем женщин (в соотношении 8— 10 к 1). Широко распространена в государствах Средней Азии, Ближнего Востока, Индокитая и особенно в Центральной и Северной Африке, где почти 40% населения, в той или иной степени, страдают от синдрома Жильбера.
Современные исследования выяснили, что дефектный ген синдрома Жильбера есть почти у половины человечества, но заболевание возможно только при наследовании такого дефекта от обоих родителей одновременно. При этом они могут не болеть, являясь только носителями. А семейная пара, где оба родителя болеют, в большинстве случаев имеет здоровое потомство.
Морфология
В 1993 году, с прорывом в генетических и молекулярных исследованиях, была точно установлена причина возникновения болезни. Синдром Жильбера возникает из-за мутационного нарушения во второй хромосоме человека.
 В генной последовательности «Т-А-Т-А-А» по неизвестным причинам встраиваются ещё 2 лишних нуклеотида Т и, А — тимин и аденин, чем и объясняется разнообразие форм, симптоматики и течения наследственной желтухи. Ведь количество возможных комбинаций, которую можно составить из 3 Тиминов и 4 Аденинов огромно.
В генной последовательности «Т-А-Т-А-А» по неизвестным причинам встраиваются ещё 2 лишних нуклеотида Т и, А — тимин и аденин, чем и объясняется разнообразие форм, симптоматики и течения наследственной желтухи. Ведь количество возможных комбинаций, которую можно составить из 3 Тиминов и 4 Аденинов огромно.
Этот многовариантный генетический дефект препятствует нормальному синтезу UGT1A1— фермента в печени, который отвечает за преобразование непрямого (нерастворимого) билирубина в прямой (растворимая форма) и его утилизацию.
Билирубин — это конечная стадия распада гемоглобина, который, в свою очередь, является конечной фазой жизни эритроцитов — красных кровяных телец. В нормальном состоянии, за сутки в печени, селезёнке, костном мозге и соединительных тканях вырабатывается 300 мг билирубина.
Попадая с кровью в печень, нерастворимая форма должна превратится при помощи UGT1A1 в растворимую, и с жёлчью попасть в кишечник. При сбоях в выработке этого катализатора происходит отравление «необработанным» токсичным непрямым билирубином, который скапливается в липидах жировой и мозговой ткани. Это механизм накопления коричневато-желтоватых клеток непрямого билирубина объясняет основную симптоматику болезни.
Симптомы
До периода полного полового созревания синдром Жильбера находится в «спящем состоянии». Он проявляется после 20 лет и не влияет на продолжительность жизни.
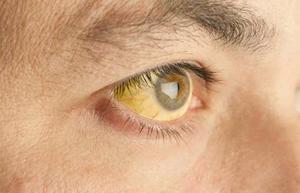 Болезнь коварна ещё и тем, что в 30% случаев люди не обращают внимание на свои недомогания из-за отсутствия ярко выраженных признаков синдрома и не применяют никакого лечения. Этим самым они ускоряют процесс развития сопутствующих заболеваний-компаньонов: гастродуодениты, гепатиты, холециститы, панкреатиты, желчекаменная болезнь и/или дискенезия протоков; другие болезни ЖКТ. Одним из самых неприятных сочетаний является соседство = синдром Жильбера + синдром Кригера — Найяра.
Болезнь коварна ещё и тем, что в 30% случаев люди не обращают внимание на свои недомогания из-за отсутствия ярко выраженных признаков синдрома и не применяют никакого лечения. Этим самым они ускоряют процесс развития сопутствующих заболеваний-компаньонов: гастродуодениты, гепатиты, холециститы, панкреатиты, желчекаменная болезнь и/или дискенезия протоков; другие болезни ЖКТ. Одним из самых неприятных сочетаний является соседство = синдром Жильбера + синдром Кригера — Найяра.
Основным симптомом синдрома Жильбера считается периодическое, реже постоянное, пожелтение кожных покровов — Печёночная маска и белков глаз — Иктеричность склер, а также появление жёлтых бляшек на верхнем веке — Ксантелазмов.
Эта «желтизна» провоцируется и проявляется после: 1) ОРВИ и ОРЗ; 2) переедания, голодания или соблюдения низкокалорийных диет; 3) чрезмерного возлияния алкоголя; 4) некоторых травматических повреждений; 5) стрессовых ситуаций, длительного переохлаждения, больших физических нагрузок и обезвоживания; 6) менструации; 7) приёма гормональных (в том числе анаболических), парацетомолосодержащих и других лекарственных препаратов.
Дополнительная симптоматика:
- Спазматические боли в правом боку, изжога и металлический привкус во рту; тошнота (до рвоты), потеря аппетита; метеоризмы, запоры, поносы и обесцвечивание кала.
- Состояние постоянной вялости и усталости, головокружения; чувство озноба при нормальной температуре тела; ломота в мышцах; отёчность нижних конечностей; тахикардия и головокружения; ночной холодный пот и бессонница.
- Приступы паники и беспричинного страха; эмоциональная подавленность; депрессивные состояния; раздражительность вплоть до асоциальных проявлений.
Диагностика
Если, во время осмотра и опроса, врач заподозрил наличие синдрома Жильбера, он для утверждения диагноза болезни, воспользуется нижеперечисленными исследованиями (по мере необходимости в порядке нарастания):
-
 Развёрнутый биохимический и общий анализ крови.
Развёрнутый биохимический и общий анализ крови. - Анализы мочи и кала.
- Вспомогательные пробы: 1) с голоданием, 2) с никотиновой кислотой, 3) с фенобарбиталом.
- Определение вирусных маркеров гепатита B, C, и D.
- УЗИ органов желудочно-кишечного тракта, КТ и МРТ печени.
- Исследования щитовидной железы.
- Биопсия тканей печени, или альтернативное Фибросканироание или Фибротест (Фибромакс).
- Молекулярный анализ ферментов крови и ДНК.
Для точной постановки диагноза могут быть проведены и другие исследования, чтобы исключить заболевания схожие с синдромом Жильбера: обструкция жёлчных протоков, гемолитическая анемия, холестаз, синдром Криглера-Наджара, синдром Дабина — Джонсона, ложная желтуха.
Лечащий терапевт может назначить консультации у невропатолога, гастроэнтеролога, вертебролога, реабилитолога или инструктора ЛФК. Нелишними будут советы психотерапевта и инфекциониста.
Лечение синдрома Жильбера
Лечение диетой
Основной способ купирования приступов синдрома Жильбера и быстрого выхода из них — строгое соблюдение специальной лечебной печёночной диеты — Стол 5.
В период между приступами эту диету можно строго не соблюдать, но придерживаться принципов здорового питания:
- Принимать пищу дробно, небольшими порциями, не менее 4— 5 раз в день.
- Не забывать о простой воде (1— 2 л).
-
 Использовать продукты с уменьшенным содержанием углеводов, отдавая предпочтение белкам как растительного, так и животного происхождения.
Использовать продукты с уменьшенным содержанием углеводов, отдавая предпочтение белкам как растительного, так и животного происхождения. - Ограничить потребление любой жирной пищи.
- Полностью исключить употребление сладких и слабоалкогольных газированных напитков промышленного производства.
- Применять доступную сокотерапию.
- Категорически запрещено голодание и низкокалорийные диеты.
В профилактических целях, даже в периоды стойкой ремиссии — длительное отсутствие приступов, рекомендуется применять недели «строгой приверженности» диеты Стол 5, где за 1-й неделей диетического питания следуют 3 недели обычного рациона.
Внимание! Строгое веганство и вегетарианство при Синдроме Жильбера исключено!
Лекарственные препараты
В настоящее время медики пришли к утверждению, что это заболевание не нуждается в лечении и постоянном приёме фармакологических препаратов — приступы проходят сами по себе при устранении факторов их вызвавших. Но в случае необходимости, для лечения синдрома Жильбера, врач может подобрать, назначить схему и выписать рецепт на лечение лекарствами из следующего списка:
- Препараты, снижающие уровень непрямого билирубина (фенобарбиталы) — люминал, барбовал, корвалол, валокардин.
- Гепатопротекторы, защищающие печень — флумиценол, синклит, порталак, гепатофальк.
-
 Пропульсанты стимулирующие перистальтику — церукал, домперидол, перинорм, ганатон.
Пропульсанты стимулирующие перистальтику — церукал, домперидол, перинорм, ганатон. - Ферменты, помогающие перевариванию пищи — панкреатин. фестал, мотилиум.
- Лекарства, тормозящие синтез холестерина — клофибрат, липомид, мисклерон.
- Персонально подобранные лекарственные желчегонные травяные сборы и карловарская соль.
- Холеретики — алахол, холагол, холосас.
- Энтеросорбенты — атоксил, энетеросгель, хитозан.
- Гомеопатические настойки и травяные чаи гепатотропного действия.
- Витаминизированный комплекс Нейробион и витамины группы В.
- Иногда — мочегонные препараты.
- Мужчинам рекомендовано пройти 3-месячный курс урсодезоксихолиевой кислоты (УДХК).
- В особо тяжёлых критических случаях, в качестве оказания экстренной скорой помощи, может быть показано введение альбумина.
Во время приступов болезни, необходимо по возможности отказаться от приёма антибиотиков, противовирусных и противопростудных препаратов.
ЛФК и Спорт
 При занятиях физическими упражнениями и спортом необходимо помнить о запрете на большие физические нагрузки, которые в периоды приступов надо сократить до разумного минимума — пешие прогулки, занятия йогой, пилатесом. Не рекомендуются виды спорта, в которых надо часто наклоняться или поднимать тяжести. Под запретом все виды тренировок, где используют анаболические стероиды.
При занятиях физическими упражнениями и спортом необходимо помнить о запрете на большие физические нагрузки, которые в периоды приступов надо сократить до разумного минимума — пешие прогулки, занятия йогой, пилатесом. Не рекомендуются виды спорта, в которых надо часто наклоняться или поднимать тяжести. Под запретом все виды тренировок, где используют анаболические стероиды.
Хорошо зарекомендовало себя бальнеологическое лечение и грязевые ванны.
Другие рекомендации
 Наряду с отказом от вредных привычек и рациональным питанием необходимо соблюдать режим чередования бодрствования и отдыха. Общий суммарный объём сна не должен быть меньше 8 часов в сутки. Обязательно находиться в состоянии полного покоя между 23:00 и 4:00. Избегайте длительного пребывания под прямыми солнечными лучами. Умеренность всегда, везде и во всём — вот основной девиз больных синдромом Жильбера!
Наряду с отказом от вредных привычек и рациональным питанием необходимо соблюдать режим чередования бодрствования и отдыха. Общий суммарный объём сна не должен быть меньше 8 часов в сутки. Обязательно находиться в состоянии полного покоя между 23:00 и 4:00. Избегайте длительного пребывания под прямыми солнечными лучами. Умеренность всегда, везде и во всём — вот основной девиз больных синдромом Жильбера!
Источник
Синдром Жильбера – это хроническое наследственное заболевание печени, обусловленное нарушением захвата, транспорта и утилизации билирубина, характеризующееся периодическим появлением пожелтения кожных покровов и видимых слизистых оболочек, гепатоспленомегалией (увеличением печени, селезенки) и явлениями холецистита (воспаления желчного пузыря).
Одной из важных функций печени является очищение крови от продуктов жизнедеятельности организма и попадающих в него извне токсических веществ. Портальная или воротная вена печени доставляет кровь к печеночным долькам (морфофункциональная единица печени) из непарных органов брюшной полости (желудка, двенадцатиперстной кишки, поджелудочной железы, селезенки, тонкого и толстого кишечника), где происходит ее фильтрация.
 Билирубин является продуктом распада эритроцитов – клеток крови, которые транспортируют ко всем тканям и органам кислород. Эритроцит состоит из гема – железосодержащего вещества и глобина – белка.
Билирубин является продуктом распада эритроцитов – клеток крови, которые транспортируют ко всем тканям и органам кислород. Эритроцит состоит из гема – железосодержащего вещества и глобина – белка.
После разрушения клетки белковое вещество распадается на аминокислоты и всасывается организмом, а гем под действием ферментов крови превращается в непрямой билирубин, который является ядом для организма.
С током крови непрямой билирубин достигает печеночных долек, где под действием фермента глюкуронилтрансферазы соединяется с глюкуроновой кислотой. Вследствие этого билирубин становится связанным и теряет свою токсичность. Далее вещество попадает во внутрипеченочные желчные протоки, затем во внепеченочные протоки и желчный пузырь. Из организма билирубин выводится в составе желчи через мочевыделительную систему и желудочно-кишечный тракт.
Заболевание распространено во всех странах мира и составляет в среднем 0,5 – 7% от всего населения планеты. Чаще всего синдром Жильбера встречается в странах Африки (Марокко, Ливия, Нигерия, Судан, Эфиопия, Кения, Танзания, Ангола, Замбия, Намибия, Ботсвана) и Азии (Казахстан, Узбекистан, Пакистан, Ирак, Иран, Монголия, Китай, Индия, Вьетнам, Лаос, Таиланд).
Синдромом Жильбера заболевают чаще мужчины, нежели женщины – 5-7:1 в возрасте от 13 до 20 лет.
Прогноз для жизни благоприятный, заболевание сохраняется пожизненно, но при соблюдении диеты и медикаментозного лечения к летальному исходу не приводит.
Прогноз для трудоспособности сомнительный, с годами прогрессирования синдрома Жильбера развиваются такие заболевания как холангит (воспаление внутрипеченочных и внепеченочных желчевыводящих путей) и желчекаменная болезнь (образование камней в желчном пузыре).
Родителям детей, которые страдают синдромом Жильбера перед планированием следующей беременности необходимо пройти ряд тестов у генетика, аналогичным образом следует поступать больным синдомом Жильбера прежде чем иметь детей.
Причины возникновения
Причиной возникновения синдрома Жильбера является снижение активности фермента глюкуронилтрансферазы, который преобразует токсичный непрямой билирубин в прямой – не токсический. Наследственная информация о данном ферменте кодируется геном — UGT 1A1, изменение или мутация в котором приводит к появлению заболевания.
Передается синдром Жильбера по аутосомно-доминантному типу, т.е. от родителей к детям, изменение в генетической информации может передаваться как по мужской, как и по женской линии наследования.
Существует рад факторов, которые могут спровоцировать обострение заболевания, к ним относят:
- тяжелая физическая работа;
- вирусные инфекции в организме;
- обострение хронических заболеваний;
- переохлаждение, перегревание, чрезмерная инсоляция;
- голодание;
- резкое нарушение диеты;
- прием алкоголя или наркотиков;
- переутомление организма;
- стрессы;
- прием некоторых лекарственных препаратов, которые связанные с активацией фермента – глюкуронилтрансферазы (глюкокортикостероиды, парацетамол, ацетилсалициловая кислота, стрептомицин, рифампицин, циметидин, хлорамфеникол, левомицетин, кофеин).
Классификация
Выделяют 2 варианта течения синдрома Жильбера:
- заболевание возникает в 13 – 20 лет, если за данный период жизни не было острого вирусного гепатита;
- заболевание возникает до 13 лет, если произошло инфицирование острым вирусным гепатитом.
По периодам синдром Жилбера делят на:
- период обострения;
- период ремиссии.
Симптомы синдрома Жильбера
Для синдрома Жильбера характерна триада признаков, описанная еще автором, открывшим данное заболевание:
- «Печеночная маска» — желтушность кожных покровов и видимых слизистых оболочек;
- Ксантелазмы век – появление зернистости желтого цвета под кожей верхнего века;
- Периодичность симптомов – заболевание сменяется поочередно периодами обострения и ремиссии.
Для периода обострения характерно:
- возникновение усталости;
- головная боль;
- головокружение;
- ухудшение памяти;
- сонливость;
- депрессия;
- раздражительность;
- тревожность;
- беспокойство;
- общая слабость;
- тремор верхних и нижних конечностей;
- боли в мышцах и суставах;
- одышка;
- затрудненное дыхание;
- боли в области сердца;
- снижение артериального давления;
- учащение частоты сердечных сокращений;
- боли по подреберьям и в области желудка;
- тошнота;
- горький привкус во рту;
- отсутствие аппетита;
- рвота кишечным содержимым;
- вздутие кишечника;
- диарея или запор;
- обесцвечивание кала;
- зуд кожных покровов;
- отеки нижних конечностей.
Для периода ремиссии характерно отсутствие каких-либо симптомов заболевания.
Диагностика
Синдром Жильбера довольно редкое заболевание и что бы правильно диагностировать его необходимо пройти все обязательные обследования, которые назначаются больным при пожелтении кожных покровов, а затем, если причина так и не была установлена, назначаются дополнительные методы обследования.
Лабораторные анализы
Основные методы:
Общий анализ крови:
Показатель | Нормальное значение | Изменение при синдроме Жильбера |
|---|---|---|
Эритроциты | 3,2 – 4,3*1012/л | 3,2 – 7,5*1012/л |
СОЭ (скорость оседания эритроцитов) | 1 – 15 мм/ч | 30 – 32 мм/ч |
Ретикулоциты | 0,2 – 1,2% | 0,2 – 18,5% |
Гемоглобин | 120 – 140 г/л | 100 – 110 г/л |
Лейкоциты | 4 – 9*109/л | 4,5 – 9,3*109/л |
Тромбоциты | 180 – 400*109/л | 180 – 380*109/л |
Общий анализ мочи:
Показатель | Нормальное значение | Изменение при синдроме Жильбера |
|---|---|---|
Удельный вес | 1012 — 1024 | 1000 — 1020 |
Реакция рН | Слабокислая | Слабокислая или нейтральная |
Белок | нет | 0,03 – 3,11 г/л |
Эпителий | 1 – 3 в поле зрения | 15 – 20 в поле зрения |
Лейкоциты | 1 – 2 в поле зрения | 10 – 17 в поле зрения |
Эритроциты | Нет | 7 – 12 в поле зрения |
Биохимическое исследование крови:
Показатель | Нормальное значение | Изменения при синдроме Жильбера |
|---|---|---|
Общий белок | 68 – 85 г/л | 65 – 69 г/л |
Альбумин | 40 – 50 г/л | 32 – 35 г/л |
Глюкоза | 3,3 – 5,5 ммоль/л | 3,2 – 4,5 ммоль/л |
Мочевина | 3,3 — 6,6 ммоль/л | 3,9 – 6,0 ммоль/л |
Креатинин | 0,044 — 0,177 ммоль/л | 0,044 — 0,177 ммоль/л |
Фибриноген | 2 – 4 г/л | 2 – 4 г/л |
Лактатдегидрогеназа | 0,8 — 4,0 ммоль/(ч·л) | 0,8 — 4,0 ммоль/(ч·л) |
Печеночные пробы:
Показатель | Нормальное значение | Изменения при синдроме Жильбера |
|---|---|---|
Общий билирубин | 8,6 – 20,5 мкмоль/л | До 102 мкмоль/л |
Прямой билирубин | 8,6 мкмоль/л | 6 – 8 мкмоль/л |
АЛТ (аланинаминотрансфераза) | 5 – 30 МЕ/л | 5 – 30 МЕ/л |
АСТ (аспартатаминотрансфераза) | 7 – 40 МЕ/л | 7 – 40 МЕ/л |
Щелочная фосфатаза | 50 – 120 МЕ/л | 50 – 120 МЕ/л |
ЛДГ (лактатдегидрогеназа) | 0,8 – 4,0 пирувита/мл-ч | 0,8 – 4,0 пирувита/мл-ч |
Тимоловая проба | 1 – 4 ед. | 1 – 4 ед. |
Коагулограмма (свертываемость крови):
Показатель | Нормальное значение | Изменение при синдроме Жильбера |
|---|---|---|
Протромбиновый индекс | 60 – 100% | 60 – 100% |
Адгезия тромбоцитов | 20 – 50% | 20 – 50% |
АЧТВ (активное частичное тромбопластиновое время) | 30 – 40 секунд | 30 – 40 секунд |
Маркеры вирусных гепатитов В, С и Д – отрицательные.
Дополнительные методы:
- Анализ кала на стеркобилин – отрицательный;
- Проба с голоданием: пациент двое суток находится на диете с калорийностью, не превышающей в сутки 400 ккал. До и после диеты измеряют уровень билирубина в сыворотке крови. При подъеме его на 50 – 100 % проба является положительной, что свидетельствует в пользу синдрома Жильбера;
- Проба с никотиновой кислотой: при введении никотиновой кислоты больному синдромом Жильбера уровень непрямого билирубина резко возрастает;
- Проба с фенобарбиталом: при приеме фенобарбитала уровень непрямого билирубина в сыворотке крови снижается у больных синдромом Жильбера.
Инструментальные методы обследования
Основные методы:
- УЗИ печени;
- КТ (компьютерная томография) печени;
- МРТ (магнитно-резонансная томография) печени.
Данные методы обследования предполагают только установления предварительного диагноза – гепатоза – группа заболеваний печени, в основе которой лежит нарушение обмена веществ в печеночных дольках. Причину, по которой возникло данное явление вышеуказанными методами установить невозможно.
Дополнительные методы:
-
 Биопсия ткани печени под контролем УЗИ, для синдрома Жильбера характерно наличие жировой дистрофии клеток печени с накоплением в них липофусцина — желто-коричневого пигмента. На снимке А показана нормальная биопсия печеночной дольки, на снимке В показан синдром Жильбера;
Биопсия ткани печени под контролем УЗИ, для синдрома Жильбера характерно наличие жировой дистрофии клеток печени с накоплением в них липофусцина — желто-коричневого пигмента. На снимке А показана нормальная биопсия печеночной дольки, на снимке В показан синдром Жильбера;
- Генетическое обследование венозной крови или буккального эпителия (клеток слизистой оболочки ротовой полости).
Из клеток взятого материала в лаборатории врачи генетики выделяют и раскручивают молекулу ДНК (дезоксирибонуклеиновой кислоты) в которой содержаться хромосомы, которые содержат генетическую информацию.
Специалисты изучают тот ген, мутация которого привела к синдрому Жильбера.
Интерпретация результатов (то, что Вы увидите в заключение доктора-генетика):
UGT1A1 (ТА)6/(ТА)6 – нормальное значение;
UGT1A1 (ТА)6/(ТА)7 или UGT1A1 (ТА)7/(ТА)7 – сидром Жильбера.
Лечение синдрома Жильбера
Медикаментозное лечение
 Препараты, снижающие уровень непрямого билирубина в крови:
Препараты, снижающие уровень непрямого билирубина в крови:
- фенобарбитал по 0,05 – 0,2 г 1 раз в сутки. Так как препарат обладает снотворным и успокаивающим действием его целесообразно принимать на ночь;
- зиксорин по 0,05 – 0,1 г 1 раз в сутки. Препарат хорошо переносится, не обладает снотворным эффектом, но на территории России последние несколько лет не производится.
Сорбенты:
- энтеросгель по 1 столовой ложке 3 раза в сутки между приемами пищи.
Ферменты:
- панзинорм по 20 000 ЕД или креон по 25 000 ЕД 3 раза в сутки во время еды.
Гепатопротекторы:
- эсенциале по 5,0 мл на 15,0 мл крови больного 1 раз в сутки внутривенно.
Желчегонные препараты:
- карловарская соль по 1 столовой ложке растворенной в 200,0 мл воды утром натощак, хофитол по 1 капсуле 3 раза в сутки или холосас по 1 столовой ложке 3 раза в сутки – длительно.
Витаминотерапия:
- нейробион по 1 таблетке 2 раза в сутки.
 Заместительная терапия:
Заместительная терапия:
- В тяжелых случаях заболевания, когда повышение непрямого билирубина в сыворотке крови достигает критических цифр (250 и выше мкмоль/л) показано введение альбумина и переливание крови.
Физиотерапевтическое лечение
Фототерапия – лампу синего цвета помещают на 40 – 45 см от кожи, сеанс длится 10 – 15 минут. Под действием волн в 450 нм достигается разрушение билирубина непосредственно в поверхностных тканях организма.
Народное лечение
-
 1 столовая ложка измельченных листей и стеблей чистотела, 2 столовые ложки мяты перечной, 1 столовая ложка измельченных корней одуванчика, 2 столовые ложки цветков пижмы, 2 столовые ложки измельченного шиповника и 1 столовая ложка цветов ромашки. Получившуюся смесь залить 3 литрами холодной воды, довести до кипения и держать на огне 5 – 7 минут. Дать остыть и настояться в темном месте в течение суток. Принимать по ½ стакана за 30 минут до еды 3 раза в день.
1 столовая ложка измельченных листей и стеблей чистотела, 2 столовые ложки мяты перечной, 1 столовая ложка измельченных корней одуванчика, 2 столовые ложки цветков пижмы, 2 столовые ложки измельченного шиповника и 1 столовая ложка цветов ромашки. Получившуюся смесь залить 3 литрами холодной воды, довести до кипения и держать на огне 5 – 7 минут. Дать остыть и настояться в темном месте в течение суток. Принимать по ½ стакана за 30 минут до еды 3 раза в день.
- Лечение синдрома Жильбера с помощью соков и меда:
- 500 мл сока свеклы;
- 50 мл сока алоэ;
- 200 мл сока моркови;
- 200 мл сока черной редьки;
- 500 мл меда.
Ингредиенты смешать, хранить в холодильнике. Принимать по 2 столовые ложки 2 раза в день до приема пищи.
Диета, облегчающая течение заболевания
 Диеты следует придерживаться не только в период обострения заболевания, но и в периоды ремиссии.
Диеты следует придерживаться не только в период обострения заболевания, но и в периоды ремиссии.
Разрешено к употреблению:
- мясо, птица, рыба не жирных сортов;
- все виды круп;
- овощи и фрукты в любом виде;
- не жирные кисломолочные продукты;
- хлеб, галетное печенте;
- свежевыжатые соки, морсы, чай.
Запрещено к употреблению:
- жирные сорта мяса, птицы и рыбы;
- цельное молоко и молочные продукты высокой жирности (сливки, сметана);
- яйца;
- острые, соленые, жаренные, копченые, консервированные продукты;
- острые соусы и специи;
- шоколад, сдобное тесто;
- кофе, какао, крепкий чай;
- алкоголь, газированные напитки, соки в тетрапаках.
Осложнения
- холангит (воспаление внутрипеченочных и внепеченочных желчевыводящих путей);
- холецистит (воспаление желчного пузыря);
- желчекаменная болезнь (наличие камней в желчном пузыре);
- панкреатит (воспаление поджелудочной железы);
- редко – печеночная недостаточность.
Профилактика
Профилактика заболевания заключается в предупреждении тех факторов, которые спровоцируют обострение патологического процесса в печени:
- длительное пребывание на солнце;
- переохлаждение или перегревание организма;
- тяжелый физический труд;
- употребление алкоголя или наркотиков.
Следует придерживаться диеты, не переутомляться и вести активный образ жизни.
Источник
