Патоморфологические синдромы при вирусных гепатитах

Инфицирование вирусами гепатита является причиной ряда клинико-патологических синдромов:
(1) бессимптомной острой инфекции с выздоровлением (определяется только серологически);
(2) острого гепатита с выздоровлением (желтушная или безжелтушная форма);
(3) хронического гепатита (прогрессирующего или не прогрессирующего в цирроз печени);
(4) молниеносного гепатита (с массивным или субмассивным некрозом печени).
Любой из гепатотропных вирусов может вызвать острую бессимптомную или симптомную инфекцию. При инфицировании HBV только у небольшого количества взрослых пациентов развивается хронический гепатит. HCV-инфекция, напротив, в большинстве наблюдений становится хронической. HAV и HEV обычно не приводят к развитию хронического гепатита. Молниеносный гепатит возникает редко и, как правило, при инфицировании HBV.
Хотя HBV и HCV являются причиной хронического гепатита в абсолютном большинстве случаев, есть много других причин его развития, включая хронический алкоголизм, лекарственные препараты (например, изониазид, а-метилдопа, метотрексат), токсины, болезнь Вильсона, дефицит а1-антитрипсина и аутоиммунные заболевания. В связи с этим для постановки диагноза «вирусный гепатит» и для определения типа вируса необходимы серологические и молекулярные исследования.
а) Бессимптомная острая инфекция с выздоровлением. Заболевание обнаруживают случайно, а диагноз ставят на основании минимального повышения уровня трансаминаз в сыворотке крови или по наличию в ней антивирусных антител (подтверждение уже перенесенной инфекции). Например, факт перенесенной в детстве HAV- или HBV-инфекции, обычно протекающей субклинически, часто подтверждается наличием анти-HAV или анти-HBV антител у взрослого.
б) Острый гепатит с выздоровлением. Каким бы ни был гепатотропный вирус, заболевание протекает со сходной клинической картиной из 4 фаз:
(1) инкубационный период;
(2) симптомная преджелтушная фаза;
(3) симптомная желтушная фаза;
(4) выздоровление.
Пик инфекционности приходится на последние бессимптомные дни инкубационного периода и первые дни симптомной преджелтушной фазы.
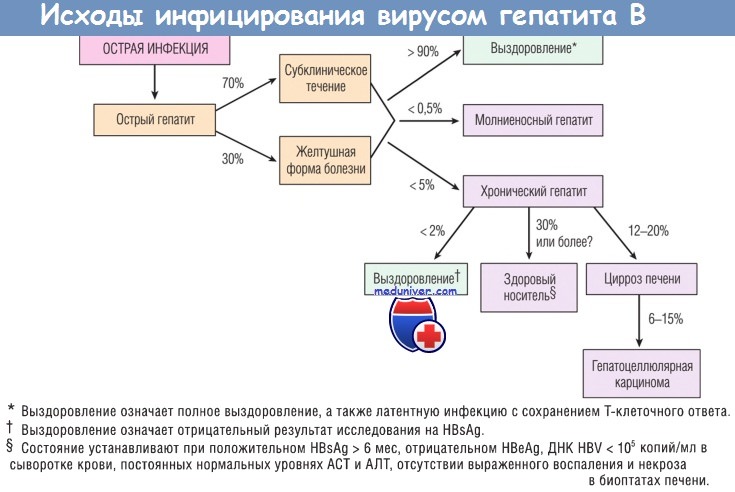
в) Хронический гепатит. Хронический гепатит диагностируют при наличии клинических, биохимических и серологических признаков продолжающегося или рецидивирующего воспаления печени длительностью более 6 мес. Как указывалось ранее, HCV-инфекция с высокой частотой вызывает хронический гепатит, тогда как при HBV-инфекции лишь у небольшого количества больных развивается хроническое заболевание. Клинические проявления хронического гепатита очень разнообразны и не влияют на исход заболевания.
У некоторых пациентов единственным симптомом является персистирующее повышение уровня трансаминаз в сыворотке крови. Самым частым симптомом является повышенная утомляемость, реже — недомогание, потеря аппетита, крайне редко отмечаются приступы легкой желтухи. Физикальные признаки немногочисленны. Наиболее часто выявляют телеангиэктазии, ладонную эритему, умеренное увеличение печени и селезенки, болезненность печени при пальпации.
Лабораторные изменения включают увеличение протромбинового времени и, в некоторых случаях, гиперглобулинемию, гипербилирубинемию и умеренное повышение уровня щелочной фосфатазы. Иногда при HBV- и HCV-инфекции из-за наличия в крови циркулирующих комплексов антиген-антитело может вторично развиться заболевание иммунных комплексов в форме васкулита (подкожного или висцерального) и гломерулонефрита. Криоглобулинемия обнаруживается у 35% больных хроническим гепатитом С.
Серьезная клиническая проблема — развитие хронического гепатита при HBV-инфекции. Решающим фактором хронизации процесса является возраст на момент инфицирования: чем он меньше, тем выше вероятность развития хронического гепатита. Во многих эндемичных регионах основным фактором риска развития хронической HBV-инфекции служит передача вируса от матери плоду. В редких случаях пациенты полностью излечиваются от хронической HBV-инфекции.
Несмотря на прогресс в ее лечении, полного выздоровления достичь очень трудно. Основными задачами лечения хронического гепатита В являются замедление прогрессирования заболевания, снижение повреждающего воздействия на печень и предотвращение развития цирроза и рака печени. Главные проблемы современных схем лечения — резистентность вируса и побочные эффекты.
HCV — самая частая причина хронического вирусного гепатита. Клиническая диагностика может быть затруднена, т.к. у пациентов с хронической HCV-инфекцией симптомы обычно выражены слабо или вообще отсутствуют. Однако даже пациенты с нормальным уровнем трансаминаз имеют высокий риск развития хронического заболевания печени, поэтому любой человек с выявленной в сыворотке крови РНК HCV нуждается в наблюдении специалистов.
HCV-инфекция потенциально излечима. В настоящее время основной схемой лечения является комбинация IFN-a и рибавирина. Реакция организма на терапию зависит от генотипа вируса: у пациентов с генотипами вируса 2 или 3 лечение обычно эффективно. На стадии клинических испытаний находятся новые препараты, действующие на протеазу и полимеразу вируса.
г) Состояние носительства. Носителем является человек, в организме которого присутствуют патогенные микроорганизмы, но симптомы заболевания отсутствуют, однако он может быть источником инфекции.
В случае гепатотропного вируса это определение отчасти неверно, т.к. оно может быть интерпретировано следующим образом:
(1) человек, в организме которого присутствует вирус, но не развивается заболевание печени;
(2) наличие в организме человека вируса сочетается с непрогрессирующим повреждением печени при отсутствии симптомов заболевания или потери трудоспособности.
Однако в обоих случаях, особенно в последнем, такие лица являются резервуаром инфекции.
В случае HBV-инфекции «здоровыми» носителями обычно считают лиц, у которых отсутствует HBeAg, но есть анти-НBe антитела, нормальный уровень трансаминаз, ДНК HBV отсутствует или есть в небольшом количестве, а в биоптатах печени отсутствуют выраженные воспалительные изменения и некроз.
В неэндемичных регионах, например США, менее 1% инфицированных HBV взрослых становятся носителями инфекции. Этот показатель выше среди лиц, страдающих хроническим гепатитом В. Напротив, инфицирование HBV в раннем возрасте в эндемичных регионах (страны Южной Азии, Китай и страны Африки южнее Сахары) приводит к развитию указанных двух форм носительства более чем в 90% наблюдений. Установлено, что в США HCV-инфекция протекает в форме носительства в 10-40% случаев, однако большинство исследователей судят об отсутствии поражения печени лишь по уровню трансаминаз, а не по результатам биопсии печени.
д) ВИЧ-инфекция и хронический вирусный гепатит. В связи с одинаковыми путями передачи вирусов в тех же популяциях с высоким риском в последнее время серьезной проблемой становится коинфицирование ВИЧ и вирусами гепатита. Среди ВИЧ-инфицированных пациентов 10% также инфицированы HBV, а 30% — HCV. Хроническая HBV- и HCV-инфекция в настоящее время является основной причиной заболеваемости и смертности среди ВИЧ-инфицированных пациентов, а болезни печени — второй по частоте причиной смерти лиц со СПИДом. Очевидно, что ВИЧ-инфекция значительно утяжеляет течение болезни печени, вызванной HBV или HCV (о влиянии HBV или HCV на течение ВИЧ-инфекции данных меньше).
Кроме того, у некоторых пациентов с коинфекцией HBV или HCV препараты против ВИЧ могут оказывать гепатотоксический эффект.
— Рекомендуем ознакомиться со следующей статьей «Морфология острого вирусного гепатита»
Оглавление темы «Патогенез болезней печени»:
- Механизм развития (патогенез) желтухи
- Механизм развития (патогенез) холестаза
- Механизм развития (патогенез) вирусного гепатита А
- Механизм развития (патогенез) вирусного гепатита В
- Механизм развития (патогенез) вирусного гепатита С
- Механизм развития (патогенез) вирусного гепатита D
- Механизм развития (патогенез) вирусного гепатита Е
- Механизм развития (патогенез) вирусного гепатита G
- Клинико-патологические синдромы вирусных гепатитов
- Морфология острого вирусного гепатита
Источник
Гепатитом называют группу воспалительных заболеваний печени, которые имеют различную этиологию, проявления, острое или хроническое течение.
В последние годы заболеваемость гепатитами существенно увеличилась. Это объясняется низкими социально-экономическими условиями жизни.
Возрастание количества больных и вирусоносителей связано с ростом инъекционной наркомании, которая является основной причиной распространения вирусных гепатитов с парентеральным путем передачи.
По данным Всемирной организации здравоохранения в мире 2 миллиарда больных вирусными гепатитами из них каждый год 2 миллиона умирает.
Виды гепатитов
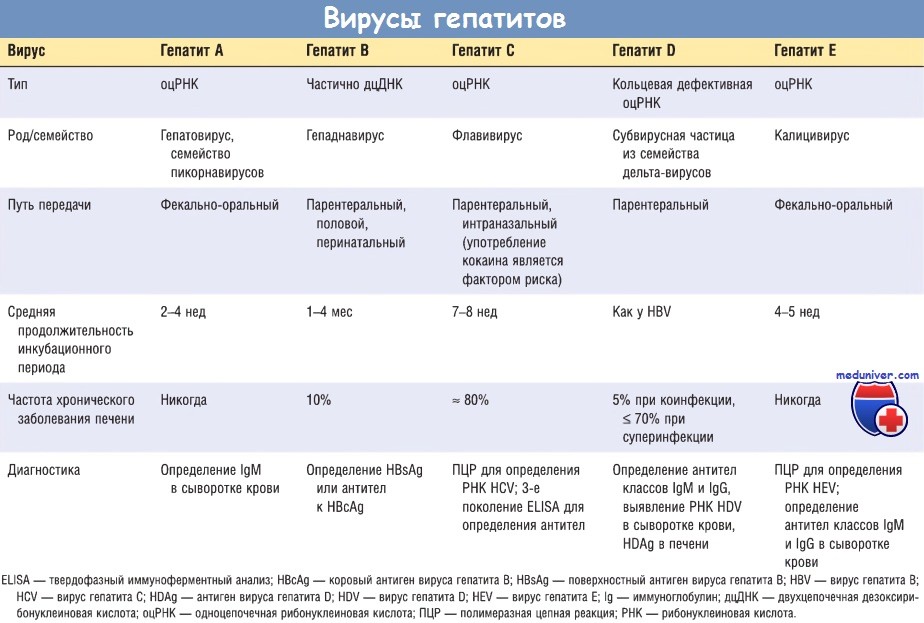
Самая распространенная классификация гепатитов – этиологическая. Согласно ей выделяют следующие виды гепатитов:
1. Вирусные, или инфекционные, гепатиты, которые вызываются вирусами:
-
 гепатит А;
гепатит А; - гепатит В;
- гепатит С;
- гепатит D;
- гепатит Е;
- гепатит G.
2. Токсические гепатиты, вызванные из-за воздействия на печень ядов, химикатов, медицинских препаратов, алкоголя:
- алкогольный гепатит;
- медикаментозный гепатит;
- химический гепатит.
3. Инфекционные гепатиты, возникшие на фоне заболеваний вызванных цитомегаловирусной инфекцией, вирусом краснухи, вирусом Эпштейна — Барра, герпетической инфекции, вируса иммунодефицита человека.
4. Гепатиты, которые возникают при лептоспирозе, сифилисе (венерической инфекции) и других бактериальных инфекциях.
5. Аутоиммунные гепатиты, как следствие повреждения печени собственной иммунной системой.
6. Лучевые гепатиты развиваются от облучения организма большими дозами ионизирующего излучения (лучевая терапия онкопатологии, лучевая болезнь).
Как проявляются гепатиты?
Симптомы гепатитов условно можно разделить на печеночные и внепеченочные, а также ранние и поздние.
К печеночным признакам гепатитов перечисляют астеновегетативный синдром, боли в желудке и правом подреберье, тошноту, отрыжку, болезнь желтуху, повышенную кровоточивость, увеличение печени и/или селезенки.

Внепеченочные признаки гепатитов – это различные высыпания на коже, капиляриты, телеангиэктазии, покраснение ладоней, «малиновый» язык, нарушения со стороны половых желез, щитовидной железы и надпочечников, хроническая печеночная энцефалопатия, зуд кожи, гематомы на коже, частые носовые кровотечения, кровоточивость десен, варикозное расширение вен пищевода и прямой кишки.
Ранние симптомы гепатитов не всегда удается заметить.
Интересно! Некоторые вирусные гепатиты, например, такие как В и С, могут длительное время протекать бессимптомно, и манифестировать тяжелой формой или осложнениями.
Поэтому важно как можно раньше обратиться к врачу для уточнения диагноза и своевременного лечения.
Симптомы гепатитов на ранних стадиях заболевания неспецифичные и связанны с воздействием на организм вируса и его токсинов, а именно: утомляемость, снижение работоспособности, боли в мышцах, головные боли, снижение аппетита, повышение температуры и т. д.
Поздние симптомы гепатита – это в основном признаки осложнений заболевания, таких как цирроз, печеночная недостаточность, рак и других.
Клинико-лабораторные синдромы у больных на гепатиты
Диагноз гепатита основывается на клинической картине, лабораторных изменениях в биохимическом анализе крови и наличии вируса или антител к нему. Во время обследования больных на гепатит можно столкнуться со следующими клинико-лабораторными синдромами:
- синдром цитолиза;
- холестатический синдром;
- синдром имунно-воспалительных изменений;
- синдром печеночно-клеточной недостаточности;
- синдром фульминантной печеночной недостаточности;
- синдром печеночной энцефалопатии;
- синдром портальной гипертензии;
- отечный синдром;
- гепаторенальный синдром.
Характеристика клинико-лабораторных синдромов при гепатитах
Предлагаю рассмотреть более подробно каждый из синдромов.
Синдром цитолиза
Повреждение гепатитов возникает вследствие воздействия на печень вирусов, токсинов, собственных антител и других патогенных агентов. Синдром цитолиза характеризуется некротическими и дистрофическими изменениями гепатоцитов. Этот симптомокомплекс проявляется такими признаками:
-
 желтухой;
желтухой; - потемнение мочи (моча цвета темного пива);
- обесцвечиванием кала;
- лихорадкой;
- увеличением печени (гепатомегалия);
- увеличением селезенки (спленомегалия);
- дискомфортом, тяжестью и болезненными ощущениями в правом подреберье, которые нарастают во время физических нагрузок;
- увеличением активности и изменением количества печеночных трансаминаз и ферментов – аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), глутамилтранспептидазы и лактатдегидрогеназы;
- повышением количества общего билирубина, прямого и/или непрямого билирубина в крови.
Холестатический синдром
Для холестатического синдрома свойственно нарушение образования и оттока желчи в двенадцатиперстную кишку по внутрипеченочным желчевыводящим протокам.
Холестаз может быть как острым, так и хроническим. По механизму образования его разделяют на функциональный и механический (обтурационный). Для гепатитов характерный функциональный, или необструктивный, холестаз.
Основные признаки холестаза:

- образование ксантом и ксантелазм на кожных покровах;
- пожелтение кожи и слизистых оболочек;
- потемнение мочи;
- обесцвечивание кала;
- боли в правом подреберье, которая усиливается во время или после приема пищи;
- кровоточивость из-за недостатка синтеза витамина К, который принимает участие в процессе свертывания крови;
- недостаточность выработки ретинола (витамин А) в виде ухудшения ночного зрения;
- нейропатия периферических нервов;
- сухость и зуд кожи;
- повышение количества билирубина за счет прямой фракции, желчных кислот, холестерина, липопротеидов, фосфолипидов, триглицеридов, щелочной фосфатазы;
- изменения в коагулограмме: повышение международного нормализованного отношения (МНО), увеличение количества антитромбина III и гаптоглобина;
- снижение содержания в крови кальция и жирорастворимых витаминов (А, Д, К и Е).
Синдром имунно-воспалительных изменений
Синдром иммуновоспалительных изменений является больше лабораторным, нежели клиническим. В крови повышается уровень гаммаглобулинов, появляются антитела к ДНК и митохондриям гепатоцитов, гладкомышечным волокнам, а также нарушается клеточный иммунитет.
Синдром печеночно-клеточной недостаточности
Синдром печеночно-клеточной недостаточности возникает вследствие нарушения синтетической и дезинтоксикационной функций печени.
Основные признаки печеночно-клеточной недостаточности:
- снижением количества протеинов крови (альбуминов, протромбина, проконвертина);
- уменьшение содержания в сыворотке крови холестерина, фосфолипидов, липопротеидов;
- положительная Тимоловая Сулемовая пробы;
- положительные функциональные пробы (бромсульфалеиновая, аитипириновая, аммиачная, феноловая).

Синдром фульминантной печеночной недостаточности
При фульминантной печеночной недостаточности происходит внезапное развитие энцефалопатии, вазопареза и коагулопатии. Фульминантаная печеночная недостаточность проявляется резкой тошнотой, рвотой и общей слабостью, желтухой, учащенным сердцебиением, снижением артериального давления, глубоким частым дыханием, повышением температуры тела, нарушением сознания.
Важно! К сожалению, не всегда удается помочь больным с фульминантной печеночной недостаточностью, так как развивается печеночная кома, которая заканчивается отеком головного мозга и смертью.
Синдром печеночной энцефалопатии
Печеночной энцефалопатией называют симптомокомплекс, который возникает из-за метаболической дисфункции, и проявляется нарушением поведения, сознания и нервно-дыхательными расстройствами.
У больных наблюдаются такие симптомы печеночной энцефалопатии:
- нарушение координации движений;
- заторможенность или раздражительность;
- апатия, потеря интереса к родным;
- нарушения дефекации и мочеиспускания;
- нарушение речи;
- печеночный запах изо рта (запах разлагающейся печени);
- хлопающий тремор;
- сопор, ступор;
- судороги;
- кома;
Синдром портальной гипертензии
Синдром портальной гипертензии является причиной повышенного венозного давления в системе воротной вены.
Симптомы портальной гипертензии при гепатите:

- тошнота;
- неустойчивость стула;
- метеоризм;
- боли в верхних отделах живота;
- чувство тяжести в желудке после еды;
- увеличение селезенки;
- патологическое накопление жидкости в брюшной полости (асцит);
- расширение и деформация вен пищевода и прямой кишки;
- расширение и деформация подкожных вен передней брюшной стенки (симптом «голова медузы»);
- нарушение свертываемости крови, кровоточивость;
Отечный синдром
Отеки – это патологическое накопление жидкости в тканях, брюшной, плевральной или других полостях, которое приводит к структурным и функциональным нарушениям органов.
При гепатите отеки возникают на поздних стадиях заболевания на фоне портальной гипертензии. Кроме накопления жидкости в брюшной полости, отекают нижние конечности, в тяжелых случаях отек может иметь диффузный характер (анасарка).
Гепаторенальный синдром
Гепаторенальный синдром – это одновременное нарушение функций печени и почек, которое проявляется такими признаками:

- асцитом;
- желтухой;
- признаками печеночной недостаточности;
- кровотечениями из расширенных вен пищевода, желудка или прямой кишки;
- общей слабостью;
- постоянным чувством усталости, даже после отдыха;
- извращением вкуса;
- олигоурией (суточный диурез не больше 500 мл);
- утолщение дистальных фаланг пальцев рук («барабанные палочки»);
- округлые плоские ногти («часовые стекла»);
- покраснение ладоней;
- желтушные склеры;
- «сосудистые» звездочки или паучки на коже;
- ксантелазмы;
- увеличение печени и селезенки;
- увеличение грудных желез у мужчин.
Симптомы вирусных гепатитов
Самые распространенные виды гепатитов – вирусные. Симптомы гепатита вирусной этиологии зависят от типа вируса, течения заболевания, вирусной нагрузки и состояния иммунной системы организма.
Симптомы гепатита А
Гепатит А – это воспалительное заболевание печени с фекально-оральным механизмом передачи, которое вызывает вирус гепатита А.
Заболевание имеет острое течение и никогда не переходит в хроническую форму.

Инкубационный период длится в среднем 14-30 дней. Основные признаки гепатита А:
- общая слабость;
- быстрая утомляемость;
- снижение или отсутствие аппетита;
- лихорадка, озноб, повышенное потоотделение.
- пожелтение склер, слизистой языка, кожи;
- кожный зуд;
- сухость кожи;
- потемнение мочи;
- ахоличный (обесцвеченный) кал;
- тяжесть и болезненность в правом подреберье;
- тошнота, рвота, метеоризм, запор, тяжесть в эпигастрии;
- боли в мышцах (миалгия).
Период выздоровления наступает через месяц после появления первых признаков болезни.
Симптомы гепатита В
Гепатит В – это вирусное воспаление печени с парентеральным механизмом передачи, которое часто имеет острое или хроническое течение и осложняется печеночной недостаточностью.

Заболевание имеет длительный инкубационный период от 30 до 180 дней, по окончанию которого возникают первые признаки гепатита В. Гепатит В может проявиться такими симптомами:
- быстрой утомляемостью;
- снижением или потерей аппетита;
- болями в мышцах и суставах;
- чувством дискомфорта в правом подреберье;
- тошнотой;
- пожелтением кожи и слизистых оболочек (существует безжелтушная форма гепатита В);
- потемнением мочи (моча цвета темного пива);
- обесцвечиванием кала.
Симптомы гепатита С
Гепатит С – это заболевание печени с длительным скрытым течением, которое вызывается вирусом гепатита С, часто переходящие в цирроз и рак.
Гепатит С, или «ласковый убийца», в большинстве случае выявляется при обследовании больного по поводу других заболеваний.
К общим признакам гепатита С можно перечислить общую слабость, быструю утомляемость, астению, увеличение печени и селезенки.
Поздние признаки гепатита С, такие как желтуха, асцит, печеночная недостаточность, чаще возникают после развития цирроза или гепатоцеллюлярной карциномы.
На основании вышесказанного, можно сделать выводы, что гепатит – это коварное заболевание, которое длительное время существует без каких-либо признаков или проявляется симптомами, общими для заболеваний вирусной этиологии.
При всех гепатитах в крови повышается активность печеночных ферментов и количество билирубина. Идентификация возбудителей проводится при помощи полимеразной цепной реакции и иммуноферментного анализа, которые позволяют определить наличие вируса в крови и антител к нему.
Важно! Если вы обнаружили у себя хотя бы несколько признаков гепатита, то немедленно обратитесь к врачу для тщательного обследования. Своевременно начатое лечение – это залог вашего выздоровления.
Источник
