Патофизиология синдрома хронической венозной недостаточности
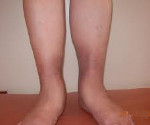
… является далеко не безобидным заболеванием, создающим, вопреки общепринятому мнению, не только косметические проблемы.
Этиология. Считается, что в основе синдрома хронической венозной недостаточности лежат три заболевания: (1) варикозная болезнь, (2) посттромбофлебитическая болезнь; (3) врожденные пороки развития вен нижних конечностей. Тем не менее, этиология хронической венозной недостаточности в настоящее время еще является обсуждаемым вопросом.
Патогенез. Вне зависимости от причины развития хронической венозной недостаточности в основе патологических изменений лежат общие механизмы: прогрессирующее затруднение оттока крови из нижних конечностей, вызванное развитием клапанной недостаточности (ведущее место в патогенезе хронической венозной недостаточности занимает «клапанная» теория), а в ряде случаев и нарушением проходимости различных отделов венозного русла. Отсутствие нормального тока крови по глубоким или поверхностным венам ног приводит к ее депонированию, причем наибольший ее объем скапливается в голенях. В результате повышается давление на венозном конце капилляров, что ведет к увеличению количества интерстициальной жидкости и перегрузке лимфатических сосудов. Застой крови, лимфы и отек тканей способствуют формированию очагов воспаления. По мере ухудшения микроциркуляции создаются все более благоприятные условия для активации патогенной микрофлоры, что значительно осложняет течение хронической венозной недостаточности. В последние годы отмечено появление новых форм хронической венозной недостаточности, связанных со снижением тонико-эластических свойств венозной стенки под воздействием эндогенных и экзогенных факторов, без каких-либо органических причин. Это так называемые флебопатии.
Классификация хронической венозной недостаточности («Стандарты диагностики и лечения варикозной болезни нижних конечностей» 2000 г.): степень 0 – симптомы отсутствуют; степень I – синдром «тяжелых ног», преходящий отек; степень II – стойкий отек, гипер-гипопигментация, липодерматосклероз, экзема; степень III – венозная трофическая язва (открытая или зажившая); осложнения: кровотечения, тромбофлебит, трофическая язва (с указанием локализации и стадии раневого процесса). Формы варикозной болезни: 1 — внутрикожный и сегментрный варикоз без патологического вено-венозного сброса; 2 — сегментарный варикоз с рефлюксом по поверхностным и/или перфорантным венам; 3 — распространенный варикоз с рефлюксом по поверхностным и перфорантным венам; 4 — варикозное расширение при наличии рефлюкса по глубоким венам.
Клиника хронической венозной недостаточности достаточно характерна и проявляется рядом синдромов, выраженность которых зависит от стадии заболевания. Один из самых ранних признаков хронической венозной недостаточности является синдром «тяжелых ног». Его характеризует чувство тяжести в икроножных мышцах, появляющееся к концу дня и исчезающее при ходьбе или во время отдыха в горизонтальном положении. Объективно у больных отмечают варикозное расширение поверхностных вен, начиная с сосудов мелкого калибра до крупных протоков и магистральных стволов (следует помнить, что варикозный синдром является хотя и частым, но далеко не единственным прочвлением хронической венозной недостаточности). Примерно у 1/3 больных хроническая венозная недостаточность проявляется отечным синдромом. Пациенты обычно отмечают тесноту обуви к концу дня, обнаруживают глубокие отпечатки на коже от резинок носков или гольфов. В отличие от сердечных и почечных отеков при хронической венозной недостаточности они локализуются на стопе и голени и сопровождаются выраженными суточными колебаниями в виде значительного уменьшения или полного исчезновения отека после ночного отдыха. Поздние стадии прогрессирующей хронической венозной недостаточности характеризует развитие варикозного, болевого и судорожного синдромов. Судороги в икроножных мышцах обычно появляются во время ночного отдыха.
Осложнения. Наиболее частым осложнением являются прогрессирующие нарушения трофики мягких тканей голени, быстро претерпевающие эволюцию от поверхностной гиперпигментации до обширных и глубоких трофических язв. Дистантные осложнения хронической венозной недостаточности: депонирование больших объемов крови (до 2,5-3 л) в пораженных венах нижних конечностей, вследствие чего уменьшается объема циркулирующей крови с развитием синдрома «недогрузки» сердца, проявляющегося снижением толерантности к физической и умственной нагрузке. Большое количество разнообразных продуктов тканевого распада, являющихся по своей природе антигенами, индуцируют разнообразные аллергические реакции: венозную экзему и дерматиты. Нарушение барьерной функции кожи нижних конечностей с образованием венозных трофических язв, являющихся «входными воротами» для микроорганизмов, создает предпосылки для местных и системных инфекционных процессов, таких, как рожистое воспаление и различные пиодермии.
Лечение. Общепринятыми методами лечения хронической венозной недостаточности являются фармакотерапия (медикаментозное лечение), компрессионная терапия и хирургические методы лечения. (1) Медикаментозное лечение. Среди основных средств, используемых на всех стадиях заболевания, наиболее широкое распространение получили венотоники (флебопротекторы): g-бензопироны (флавоноиды), препараты на основе микронизированного диосмина. При тяжелых формах хронической венозной недостаточности, сопровождающихся нарушением системы гемостаза с развитием синдромов гипервязкости и гиперкоагуляции, приводящих к тромбозу, в качестве средства базисной терапии применяют антикоагулянты (наиболее удобен в применении низкомолекулярный гепарин). Используются вспомогательные, симптоматические средства (по показаниям): антибактериальные и противогрибковые средства, антигистаминные препараты, калийсберегающие диуретики, НПВП, ацетилсалициловую кислоту (АСК). (2) Компрессионная терапия позволяет улучшить деятельность мышечно–венозной помпы голени, уменьшить отеки и купировать тяжесть и распирающие боли в ногах. Наибольшее удобство для пациента и оптимальное физиологическое распределение давления достигается с помощью специального лечебного трикотажа. (3) Хирургическое лечение. Основной целью хирургического лечения является устранение механизма болезни (патологических вено–венозных сбросов). Производят пересечения и перевязки недостаточных перфорантных вен, сафено–феморального и сафено-поплитеального соустий.
Профилактика. Профилактика хронической венозной недостаточности базируется на исключении или уменьшении воздействия следующих факторов риска: беременность и роды, наследственность, избыточная масса тела, хронические запоры, гормональная контрацепция, систематические занятия спортом. Приведенные факторы риска, позволяют довольно четко очертить круг лиц, среди которых необходимо целенаправленное проведение профилактических мероприятий: (1) соблюдение режима (регулярная гимнастика, длительные прогулки, бег и плавание; не сидеть нога на ногу; избегать длительных статических нагрузок; контролировать массу тела; не носить узкую и облегающую одежду; носить обувь на низком и среднем устойчивом каблуке); (2) соблюдение требований к питанию (исключить жирные, острые и соленые блюда; увеличить рацион за счет сырых овощей и фруктов; употреблять в пищу хлеб из муки грубого помола с отрубями и гречку; растительное масло до 50 мл ежедневно; коррекция авитаминоза и недостаточности микроэлементов); (3) соблюдение личной гигиены (исключить горячие ванны, баню и сауну; ежедневный гигиенический и контрастный душ; уход за кожей ног и ногтями; профилактика запоров; безопасная эпиляция).
Источник

Хроническая венозная недостаточность – это патология, обусловленная нарушением венозного оттока в нижних конечностях. При ХВН отмечаются отеки и пигментные нарушения голеней, утомляемость и тяжесть в ногах, судороги по ночам. Прогрессирующая венозная недостаточность вызывает появление трофических язв. Диагноз выставляется на основании ультразвукового исследования вен, флебографии. Лечение проводится консервативными (эластичное бинтование, медикаментозная терапия) или хирургическими методами (флебэктомия, минифлебэктомия).
Общие сведения
По данным зарубежной флебологии, от 15 до 40% населения развитых стран страдает теми или иными заболеваниями венозной системы, причем у 25% пациентов выявляются признаки хронической венозной недостаточности. Российские исследования говорят о том, что при детальном обследовании признаки ХВН определяются у каждого второго россиянина в возрасте от 20 до 50 лет, причем от 5 до 15% населения страдает от декомпенсированной хронической венозной недостаточности, которая в 4% случаев сопровождается трофическими язвами.
Широкая распространенность этого патологического состояния обусловлена прямохождением, вследствие которого повышенная нагрузка на вены нижних конечностей становится практически неизбежной. Нередко хроническую венозную недостаточность путают с варикозным расширением вен нижних конечностей. Однако, эти состояния не тождественны. ХВН может выявляться и при отсутствии видимых изменений поверхностных вен на ногах. Хроническая венозная недостаточность развивается, как следствие ряда врожденных и приобретенных патологических состояний, приводящих к нарушению оттока по глубоким венам нижних конечностей.
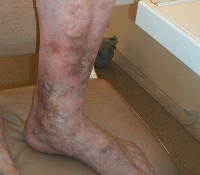
Хроническая венозная недостаточность
Причины ХВН
Хроническая венозная недостаточность может возникать при следующих состояниях:
- длительно текущем варикозном расширении вен нижних конечностей;
- посттромбофлебитическом синдроме;
- врожденной патологии глубокой и поверхностной венозных систем (врожденная гипо- или аплазия глубоких вен — синдром Клиппель-Треноне, врожденные артериовенозные свищи – синдром Парке-Вебера-Рубашова).
Иногда хроническая венозная недостаточность развивается после перенесенного флеботромбоза. В последние годы в качестве одной из причин, приводящих к развитию ХВН, выделяют флебопатии – состояния, при которых венозный застой возникает в отсутствие инструментальных и клинических признаков патологии венозной системы. В редких случаях хроническая венозная недостаточность развивается после травм.
Факторы риска
Существует ряд неблагоприятных факторов, при которых возрастает риск развития хронической венозной недостаточности:
- Генетическая предрасположенность. К развитию патологии приводит генетически обусловленная недостаточность соединительной ткани, которая становится причиной слабости сосудистой стенки вследствие недостатка коллагена.
- Женский пол. Возникновение хронической венозной недостаточности обусловлено высоким уровнем эстрогенов, повышенной нагрузкой на венозную систему в период беременности и родов, а также более высокой продолжительностью жизни.
- Возраст. У людей старшего поколения вероятность развития ХВН увеличивается в результате длительного воздействия неблагоприятных факторов.
- Прием гормональных контрацептивов и других гормонсодержащих препаратов (вследствие повышения уровня эстрогенов).
- Недостаточная двигательная активность, ожирение.
- Продолжительные статические нагрузки (долгие поездки в транспорте, стоячая или сидячая работа), постоянный подъем тяжестей.
- Хронические запоры.
Патогенез
Кровь из нижних конечностей оттекает через глубокие (90%) и поверхностные (10%) вены. Отток крови снизу вверх обеспечивает ряд факторов, важнейшим из которых является сокращение мышц при физической нагрузке. Мышца, сокращаясь, давит на вену. Под действием силы тяжести кровь стремится вниз, однако ее обратному оттоку препятствуют венозные клапаны. В результате обеспечивается нормальный ток крови по венозной системе. Сохранение постоянного движения жидкости против силы тяжести становится возможным, благодаря состоятельности клапанного аппарата, стабильному тонусу венозной стенки и физиологическому изменению просвета вен при изменении положения тела.
В случае, когда страдает один или несколько элементов, обеспечивающих нормальное движение крови, запускается патологический процесс, состоящий из нескольких стадий. Расширение вены ниже клапана приводит к клапанной несостоятельности. Из-за постоянного повышенного давления вена продолжает расширяться снизу вверх. Присоединяется венозный рефлюкс (патологический сброс крови сверху вниз). Кровь застаивается в сосуде, давит на стенку вены. Проницаемость венозной стенки увеличивается. Плазма через стенку вены начинает пропотевать в окружающие ткани. Ткани отекают, их питание нарушается.
Недостаточность кровообращения приводит к накоплению в мелких сосудах тканевых метаболитов, локальному сгущению крови, активизации мактофагов и лейкоцитов, увеличению количества лизосомальных ферментов, свободных радикалов и местных медиаторов воспаления. В норме часть лимфы сбрасывается через анастомозы в венозную систему. Повышение давления в венозном русле нарушает этот процесс, приводит к перегрузке лимфатической системы и нарушению оттока лимфы. Нарушения трофики усугубляются. Образуются трофические язвы.
Классификация
В настоящее время российские флебологи используют следующую классификацию ХВН:
- Степень 0. Симптомы хронической венозной недостаточности отсутствуют.
- Степень 1. Пациентов беспокоят боли в ногах, чувство тяжести, преходящие отеки, ночные судороги.
- Степень 2. Отеки становятся стойкими. Визуально определяется гиперпигментация, явления липодерматосклероза, сухая или мокнущая экзема.
- Степень 3. Характеризуется наличием открытой или зажившей трофической язвы.
Степень 0 была выделена клиницистами не случайно. На практике встречаются случаи, когда при выраженном варикозном изменении вен пациенты не предъявляют никаких жалоб, и симптомы хронической венозной недостаточности полностью отсутствуют. Тактика ведения таких больных отличается от тактики лечения пациентов с аналогичной варикозной трансформацией вен, сопровождающейся ХВН 1 или 2 степени.
Существует международная классификация хронической венозной недостаточности (система CEAP), учитывающая этиологические, клинические, патофизиологические и анатомо-морфологические проявления ХВН. Классификация ХВН по системе CEAP:
Клинические проявления:
- 0 – визуальные и пальпаторные признаки болезни вен отсутствуют;
- 1 – телеангиоэктазии;
- 2 – варикозно расширенные вены;
- 3 – отеки;
- 4 – кожные изменения (гиперпигментация, липодерматосклероз, венозная экзема);
- 5 – кожные изменения при наличии зажившей язвы;
- 6 – кожные изменения при наличии свежей язвы.
Этиологическая классификация:
- причиной ХВН является врожденная патология (EC);
- первичная ХВН с неизвестной причиной (EP);
- вторичная ХВН, развившаяся вследствие тромбоза, травмы и т.д. (ES).
Анатомическая классификация.
Отражает сегмент (глубокие, поверхностные, коммуникантные), локализацию (большая подкожная, нижняя полая) и уровень поражения.
Классификация с учетом патофизиологических аспектов ХВН:
- ХВН с явлениями рефлюкса (PR);
- ХВН с явлениями обструкции (PO);
- ХВН с явлениями рефлюкса и обструкции (PR,O).
При оценке ХВН по системе CEAP применяется система баллов, где каждый признак (боль, отек, хромота, пигментация, липодерматосклероз, язвы, их длительность, количество и частота рецидивов) оцениваются в 0, 1 или 2 балла.
В рамках системы CEAP применяется также шкала снижения трудоспособности, согласно которой:
- 0 – полное отсутствие симптомов;
- 1 – присутствуют симптомы ХВН, пациент трудоспособен и не нуждается в поддерживающих средствах;
- 2 – пациент может работать полный день, только если использует поддерживающие средства;
- 3 – пациент нетрудоспособен, даже если использует поддерживающие средства.
Симптомы ХВН
Хроническая венозная недостаточность может проявляться разнообразной клинической симптоматикой. На ранних стадиях появляется один или несколько симптомов. Пациентов беспокоит тяжесть в ногах, усиливающаяся после длительного нахождения в вертикальном положении, преходящие отеки, ночные судороги. Отмечается гипер- (реже – гипо-) пигментация кожи в дистальной трети голени, сухость и потеря эластичности кожных покровов голеней. Варикозно расширенные вены в начальной стадии хронической венозной недостаточности появляются не всегда.
По мере прогрессирования ХПН усугубляется локальная недостаточность кровообращения. Трофические нарушения становятся более выраженными. Образуются трофические язвы. Депонирование значительного объема крови в нижних конечностях может приводить к головокружениям, обморокам, появлению признаков сердечной недостаточности. Из-за уменьшения ОЦК пациенты с выраженной хронической венозной недостаточностью плохо переносят физические и умственные нагрузки.
Диагностика
Диагноз выставляется на основании анамнестических данных, жалоб пациента, результатов объективного и инструментального исследования. Заключение о степени нарушения венозного оттока делается на основании УЗДГ вен нижних конечностей и дуплексного ангиосканирования. В некоторых случаях для уточнения причины ХПН производится рентгенконтрастное исследование (флебография).
Лечение ХВН
При определении тактики лечения хронической венозной недостаточности, следует четко понимать, что ХВН – системный патологический процесс, который невозможно устранить, удалив одну или несколько поверхностных варикозно расширенных вен. Целью терапии является восстановление нормальной работы венозной и лимфатической системы нижних конечностей и предупреждение рецидивов.
Консервативная терапия
Лечение при ХВН должно подбираться индивидуально. Терапия должна быть курсовой. Одним пациентам показаны короткие или эпизодические курсы, другим – регулярные и длительные. Средняя продолжительность курса должна составлять 2-2,5 месяца. Прием лекарственных препаратов необходимо комбинировать с другими способами лечения ХВН. Для достижения хороших результатов необходимо активное участие больного. Пациент должен понимать суть своей болезни и последствия отступлений от рекомендаций врача.
Основное значение в процессе лечения ХВН имеют консервативные методики: лекарственная терапия (флеботробные средства) и создание дополнительного каркаса для вен (эластическая компрессия). Препараты для местного применения: раневые покрытия, мази, кремы, антисептики и кремы назначаются при наличии соответствующих клинических проявлений. В некоторых случаях показаны кортикостероидные препараты.
Хирургическое лечение
Хирургическое лечение проводится для устранения патологического венозного сброса и удаления варикозно расширенных вен (флебэктомия). В оперативном лечении нуждается около 10% пациентов с хронической венозной недостаточностью. При развитии ХВН на фоне варикоза часто прибегают к малоинвазивной минифлебэктомии.
Прогноз
В качестве важнейшей проблемы, оказывающей негативное влияние на развитие и прогрессирование ХВН, следует отметить позднее обращение пациентов за врачебной помощью. Значительная часть больных полагает, что симптомы хронической венозной недостаточности являются нормальным следствием утомления и продолжительных статических нагрузок. Некоторые недооценивают тяжесть патологии и не отдают себе отчет в том, к каким осложнениям может привести ХВН. Наряду с недостатком информации, определенную негативную роль играет реклама «чудодейственных» средств, которые якобы могут полностью устранить венозную патологию. В настоящее время медицинскую помощь получает всего около 8% больных с ХВН.
Профилактика
Профилактика ХВН включает в себя зарядку, регулярные прогулки, предупреждение запоров. Необходимо по возможности ограничить время нахождения в статическом положении (стояние, сидение). Следует исключить бесконтрольный прием гормональных препаратов. Пациентам из группы риска, особенно – при назначении эстрогенов показано ношение эластичных чулок.
Источник
