Паротит код мкб 10
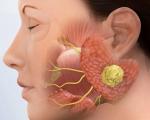
Острый неэпидемический паротит
Этиология. Причиной паротита могут быть местные и: общие факторы. Местными факторами являются: острый остеомиелит нижней челюсти с преимущественной локализацией процесса в области угла и ветви челюсти, стоматит, инородные тела или конкременты в выводном протоке, отиты, острые гнойные артриты, травматические повреждения железы.
Общие факторы способствуют гипосаливации при ряде инфекционных заболеваний (грипп, корь, дизентерия, тиф и др.) и, рефлекторному прекращению слюноотделения у больных (преимущественно после операций на органах брюшной полости).
Частота острого паротита как осложнения по отношению к числу оперированных на органах желудочно-кишечного тракта,, по данным различных авторов, колеблется от 0,2 до 4%. Общее состояние больных с момента возникновения острого паротита значительно ухудшается. Нередко паротит как осложнение основного заболевания является причиной летального исхода.
В ряде случаев острые паротиты развиваются при обезвоживании организма, сопровождающемся сухостью полости рта на почве сердечно-сосудистой недостаточности, кахексии, снижения иммунобиологической активности организма.
Пути распространения инфекции. Стоматогенный путь проникновения инфекции — через устье выводного протока в паренхиму слюнной железы— при остром неэпидемическом паротите подтверждается наличием однородной микрофлоры полости рта и протоков железы. При острых паротитах в протоках железы и в полости рта обнаруживается смешанная микрофлора: стафилококки, стрептококки, диплококки, кишечная палочка и др.
Гематогенный путь распространения инфекции имеет место при таких заболеваниях, как пневмония, менингит и др. Так, при остром паротите, возникшем как осложнение пневмонии, нередко в железе определяется пневмококк, при менингите — менингококк и т. д. Наличие значительного количества лимфоидной ткани в паренхиме околоушных слюнных желез не исключает лимфогенного пути заноса инфекции в слюнные железы при инфекционных процессах.
Хирургическое лечение пародонтоза
Патологоанатомическая картина. При серозном воспалении имеют место гиперемия, отек и умеренная лейкоцитарная инфильтрация тканей железы. В просветах выводных протоков скапливаются слущивающийся эпителий, вязкий секрет и большое количество микроорганизмов. Эпителий протоков набухает. При гнойном воспалении резко выражена лейкоцитарная инфильтрация. В отечных и полнокровных тканях определяются очаги кровоизлияний, отдельные участки железы подвергаются гнойному расплавлению с образованием мелких и крупных абсцессов. В выводных протоках скапливается большое количество лейкоцитов и дегенерировавшего эпителия.
Клиническая картина. Острые неэпидемические паротиты по клиническому течению делятся на серозные, гнойные и гангренозные.
Больные острым паротитом жалуются на сухость во рту, общее недомогание, повышенную температуру тела, стреляющие боли в предушной области, усиливающиеся при приеме пищи.
Объективно определяется асимметрия лица за счет болезненного инфильтрата в области околоушной слюнной железы (реже обеих). Мочка уха инфильтратом приподнята кверху. В первые 3—4 дня заболевания, когда в железе имеет место острое серозное воспаление, открывание рта не затруднено, устье выводного протока гиперемированное и отечное. При массаже околоушный слюнной железы часто из протока секрет не выделяется, иногда определяется в небольшом количестве мутновато-слизистое содержимое. Затем наступает обратное развитие процесса, уменьшаются инфильтрат в области железы и отек окружающих тканей, исчезают боли, увеличивается количество слюны.
При переходе острого серозного паротита в гнойную форму воспалительный процесс в железе развивается быстро. Наличие плотной капсулы железы затрудняет выход гноя в подкожную клетчатку, поэтому боли усиливаются, становятся рвущими, мучительными. Инфильтрат в области околоушной железы увеличивается, отек распространяется на прилежащие ткани. Кожа над инфильтратом гиперемирована, в складку не собирается. Открывание рта ограничивается. Из устья выводного протока выделяется гной, иногда в большом количестве, особенно при легком массировании железы. Флюктуацию можно обнаружить только при расплавлении капсулы железы. Сформировавшиеся в области околоушной слюнной железы очаги размягчения могут самопроизвольно вскрываться через кожу щеки или чаще в наружный слуховой проход. При благоприятном течении гнойного паротита воспалительные явления через 12—15 дней постепенно уменьшаются, боли прекращаются и не возникают во время еды, общее состояние больного улучшается, появляется аппетит, температура тела снижается до нормы. Инфильтрат в области железы уменьшается, а затем полностью исчезает. Саливация восстанавливается, из протока в полость рта поступает прозрачная слюна. Свищевые ходы закрываются, слюнные свищи формируются редко.
При гангренозной форме паротита имеют место обширный некроз тканей и тяжелое септическое состояние больного. Заболевание протекает бурно, как правило, с высокой температурой тела, с выраженными местными симптомами. Однако на фоне общих дистрофических явлений воспалительный процесс нарастает медленно и вяло, без высокой температурной реакции. Некротизировавшиеся участки железы постепенно секвестрируются и длительно отторгаются через рану кожи. В отдельных случаях гангренозная форма воспалительного процесса значительно усугубляет и отягощает общее состояние больного, что может привести к летальному исходу.
Классификация пародонтоза
Осложнения. Прогноз неэпидемического паротита обычно благоприятный. Однако при снижении иммунобиологической реактивности организма, например на фоне сахарного диабета, хронической алкогольной интоксикации, инфекционного процесса и других общих заболеваний, иногда возникают ранние или поздние осложнения.
Ранним осложнением является распространение гнойного процесса по клетчатке на боковую поверхность шеи, в окологлоточное пространство по сосудистому пучку шеи в средостение. Прорыв гноя в наружный слуховой проход может вызвать воспаление наружного и среднего уха.
Иногда острый паротит протекает по типу гнилостно-некротической флегмоны, сопровождающейся сепсисом и обширным некрозом тканей со стойким нарушением функции лицевого нерва. Возможно возникновение тромбофлебитов яремных вен и мозговых синусов.
При гангренозной форме паротита в отдельных случаях наблюдается расплавление стенок крупных сосудов с возникновением обильного кровотечения, требующего срочного оперативного вмешательства.
К поздним осложнениям относятся слюнные свищи, рубцовые деформации и явления околоушного гипергидроза.
Дифференциальный диагноз. Острый гнойный паротит имеет много общих симптомов с флегмонами щечной, височной областей и поджевательного пространства, при которых функция слюнной железы не нарушается, из протока выделяется прозрачная слюна.
В отличие от острого эпидемического паротита острый неэпидемический паротит — заболевание чаще одностороннее, встречается преимущественно у взрослых. При клиническом исследовании крови определяются повышение СОЭ, лейкоцитоз, увеличение количества нейтрофилов, сдвиг влево.
Лечение. Лечебные мероприятия при остром паротите зависят от стадии заболевания. В начальном периоде при серозной форме воспаления рекомендуются диета, усиливающая слюноотделение, и прием внутрь перед едой по 6—8 капель 1 % раствора гидрохлорида пилокарпина. После приема пищи следует проводить ирригации полости рта щелочными растворами. Благоприятный лечебный эффект оказывают физиотерапевтические процедуры на область слюнной железы, УВЧ-терапия в бактерицидных слаботепловых дозах или сухое тепло днем и согревающие компрессы с камфорным маслом на ночь, а также ежедневное промывание системы выводных протоков теплым 0,5% раствором новокаина с антибиотиками или протеолитическими ферментами. Нередко этого бывает достаточно для купирования процесса. В тех случаях, когда воспалительный процесс продолжает нарастать, следует дополнительно назначить антибиотики с учетом чувствительности микрофлоры. Положительный эффект наблюдается при блокаде по А. В. Вишневскому — введение в окружающие инфильтрат ткани околоушной слюнной железы 0,25 раствора новокаина с добавлением антибиотиков.
При переходе воспалительного процесса в гнойную или гангренозную форму клинически это состояние сопровождается значительной интоксикацией организма. Кроме дезинтоксикацион-ной противобактериальной, общеукрепляющей, симптоматической терапии, показаны наружные разрезы с учетом топографии ветвей лицевого нерва. Рассекают кожу, подкожную клетчатку, околоушно-жевательную фасцию, затем тупым путем раздвигают ткань железы в зоне воспалительного очага. В рану рыхло вводят марлевую турунду, смоченную гипертоническим раствором хлорида натрия, и накладывают повязку по типу согревающего компресса. В дальнейшем при благоприятном течении (уменьшении гнойного экссудата) в рану вводят турунду с мазью Вишневского. Положительное действие в этом периоде оказывает ежедневное промывание системы протоков околоушной слюнной железы теплыми растворами антибиотиков и протеолитических ферментов. Протеолитические ферменты расщепляют фибринозные сгустки, разжижают сгустившуюся слюну, облегчают выведение ее из протоков.
В последние годы хороший терапевтический эффект выявлен при применении ингибиторов протеолитических ферментов — контрикала, трасилола, тзалола. Указанные препараты растворяют в изотоническом растворе хлорида натрия или в 5% растворе глюкозы и вводят внутривенно медленно, капельно. В зависимости от степени выраженности воспалительной реакции доза контрикала составляет от 20 000 до 50 000 ЕД в сутки, трасилола—от 25 000 до 100 000 ЕД, тзалола —от 5000 до 10 000. Ингибиторы применяют в течение 3—5 дней до устранения острых воспалительных явлений. Введение ингибиторов в комплексе с другими лечебными мероприятиями при острых воспалительных процессах дает положительный терапевтический эффект.
Кюретаж
При наличии наружной раны благоприятное действие оказывают УВЧ-терапия, соллюкс, ультрафиолетовое облучение. В период стихания воспалительной реакции необходимо продолжить промывание системы протоков железы до полного восстановления ее функции.
При осложнениях лечебная тактика зависит от их клинических проявлений. Стойкие слюнные свищи устраняют путем пластических операций.
Профилактика острых неэпидемических паротитов заключается в гигиеническом содержании полости рта и своевременной ее санации: снятии зубных отложений, пломбировании разрушенных кариозным процессом зубов, лечении заболеваний слизистой оболочки, пародонтоза и т. д. У ослабленных больных и с тяжелыми заболеваниями желудочно-кишечного тракта после операции на органах брюшной полости, помимо указанных: мероприятий, следует повышать функциональную деятельность, слюнных желез приемом внутрь 1 % раствора гидрохлорида пилокарпина по 6—8 капель 3 раза в день перед едой и назначением соответствующей диеты, вызывающей слюноотделение (сухари, лимоны, клюква и т. д.).
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
Краткое описание
Эпидемический паротит (свинка) — широко распространённое острое доброкачественное вирусное инфекционное заболевание, протекающее с негнойным поражением железистых органов (чаще слюнных желёз, особенно околоушных, реже поджелудочной железы, половых, молочных желёз и др.), а также нервной системы (менингит, менингоэнцефалит). Заболеваемость: 13,97 на 100 000 населения в 2001 г.
Код по международной классификации болезней МКБ-10:
- B26 Эпидемический паротит
Причины
Этиология. Возбудитель — РНК — содержащий вирус семейства Paramyxoviridae.
Эпидемиология. Эпидемический паротит — типичный антропоноз. Источник инфекции — только больной человек, заразный в течение 9 дней болезни. Наибольшую эпидемическую опасность представляют пациенты со стёртыми формами болезни. Механизм передачи инфекции — воздушно — капельный. Наиболее поражаемый контингент — дети школьного возраста. С возрастом число случаев заболевания падает за счет роста числа иммунных лиц. Случаи заболевания среди детей 1 года жизни крайне редки. Редко эпидемический паротит встречают у пациентов старше 40 лет.
Симптомы (признаки)
Клиническая картина
• Периоды заболевания •• Инкубационный период (11–21 сут) •• Продромальный период; необязательный для всех случаев эпидемического паротита, протекающий с общей интоксикацией (повышение температуры тела, головная боль, недомогание); длительность не более суток •• Период развёрнутых клинических проявлений (7–9 сут) •• Период реконвалесценции (до 2 нед).
• Клинические симптомы •• Поражение околоушных слюнных желёз: отёк поражённой ткани (заполненность заднечелюстной ямки, выбухание плотной ткани железы кверху и вперёд на лицо) и гиперемия слизистой оболочки щеки в месте выхода стенонова протока •• Поражение подчелюстных слюнных желёз (субмаксиллит) с выраженным отёком и умеренной их болезненностью в зонах типичного расположения (проксимальные отделы дна полости рта) •• Поражение ЦНС: головная боль, нарушение сна, рвота, симптомы менингита (типичная триада: головная боль, высокая температура тела, тошнота и рвота; подтверждают диагноз положительные менингеальные знаки) •• Симптомы менингоэнцефалита (дополнительно к симптомам менингита присоединяются общемозговые расстройства: угнетение сознания, психические нарушения, судорожные припадки) •• Поражение поджелудочной железы (панкреатит): боли в животе (обычно в верхней половине, возможно, опоясывающего характера), повторная рвота •• Поражение мужских половых желёз (орхит, орхиэпидидимит) с одно — или двусторонним поражением в виде отёка и болезненности яичка, отёка и гиперемии мошонки •• Поражение подъязычной слюнной железы (сублингвит): отёк и умеренная болезненность поражённого органа в дистальном отделе дна полости рта; отмечают редко •• Поражения слёзной, щитовидной, молочных и женских половых желёз: симптомы острого воспаления •• Вся специфическая топическая симптоматика обязательно сопровождается общетоксическими проявлениями •• Изменения со стороны железистых органов и ЦНС достигают своего максимального развития в течение 2–4 дней с момента появления первых симптомов. Для симптоматики периода развёрнутых клинических проявлений характерна последовательность появления очагов нового топического поражения, что обычно сопровождается подъёмом температуры тела. Жёсткой зависимости в очерёдности развития указанных очагов нет, но, как правило, типичные воспалительные изменения со стороны ЦНС и половых органов следуют за поражением слюнных желёз.
Диагностика
Методы исследования • Выделение вируса: традиционная изоляция вирусов из биоматериала слизи носоглотки при посевах на эмбриональные ткани • Обнаружение АТ к Аг вируса •• РСК (рост титра АТ в динамике болезни в 4 раза и более) •• РТНГА (диагностический титр 1:80 и выше) •• При оценке результатов исследования учитывают возможную поствакцинальную реакцию • Аллергологический метод: постановка внутрикожной аллергической реакции с паротитным диагностикумом; в настоящее время используют редко • Исследование ликвора при менингите: высокий лимфоцитоз • Анализ крови: повышение содержания амилазы при панкреатите • Анализ мочи: повышение содержания диастазы в моче при панкреатите.
Дифференциальная диагностика • Инфекционный мононуклеоз • Дифтерия • Гемобластозы • Саркоидоз • Синдром Микулича • Гнойный, неэпидемический паротит • Синдром Шёгрена • Слюннокаменная болезнь • Опухоли слюнной железы.
Лечение • Диета с механическим щажением (пища в протёртом и жидком виде) • Лечение больных проводят в амбулаторных условиях. Показание к госпитализации — развитие тяжёлой формы (с поражением ЦНС и половых органов) или невозможность изоляции пациента в домашних условиях • Симптоматическая терапия • При менингите — дегидратирующие средства (например, фуросемид) на период выраженных проявлений синдрома • При орхите — постельный режим, ношение суспензория; назначают преднизолон 1–3 мг/кг в течение 3–5 сут.
Осложнения • В зарубежной литературе явления менингита, орхита, панкреатита расценивают как осложнения эпидемического паротита. В отечественной медицине указанные воспалительные процессы рассматриваются как проявления или самостоятельные клинические варианты течения основного заболевания • Атрофия яичка — резидуальные явления перенесённого ранее орхита.
Профилактика. Вакцинация парентеральной живой паротитной вакциной в возрасте 12 мес. Ревакцинация в 6 — летнем возрасте: используют отечественные или зарубежные препараты (в т.ч. и комбинированные). Имеются наблюдения случаев заболевания эпидемическим паротитом среди привитых ранее детей. Болезнь в этих случаях протекает сравнительно легко с вовлечением в патологический процесс только слюнных желёз. Дети первых 10 лет, имевшие контакт с больным, разобщаются на 21 день с момента изоляции заболевшего.
МКБ-10 • B26 Эпидемический паротит
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Паротит эпидемический».
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Классификация
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Гнойный паротит.

Гнойный паротит
Описание
Это микробный воспалительный процесс в околоушной железе. Больные жалуются на появление отеков, при пальпации которых возникает боль. Кожа в проекции ушной слюнной железы гиперемирована. Открытие рта ограничено. Функции глотания, жевания нарушены. Состояние пациентов резко ухудшается. Диагноз включает экстраоральное и интраоральное обследование, исследование пальпации, УЗИ, цитологическое исследование секрета. При обнаружении гнойного паротита показано хирургическое лечение. Основная цель — раскрытие гнойного очага и создание полного оттока экссудата. После операции назначают антибиотикотерапию.
Дополнительные факты
Гнойный паротит — инфекционное воспаление, которое сопровождается образованием гнойных очагов в толще околоушной железы. Болезнь более подвержена пожилым людям, мужчинам и женщинам в равной степени. Чаще постинфекционный процесс сначала поражает одну из апикальных желез, через 2-3 дня характерные симптомы могут появиться в другой. Послеоперационный паротит характеризуется односторонним повреждением. Гнойный паротит диагностируется чаще, чем воспаление поднижнечелюстных или подъязычных желез, что связано с низким уровнем секреции муцина, который оказывает бактерицидное действие.
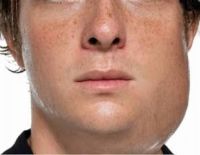
Гнойный паротит
Причины
Причины.
Околоушная железа является самой большой слюнной железой в ретромандибулярной ямке. Гнойный паротит вызывается бактериальной микрофлорой: стафилококками, стрептококками и т. Д. Воспаление вызывается проникновением инфекционных агентов из патологического стада в железу. Основные способы заражения: Реализуется при наличии одонтогенной инфекции в полости рта: налета, кариозных полостей, осложнений кариеса. Инфекция возникает восходящей через устье слюнной железы. При пневмонии с кровообращением при менингите — менингококке — пневмококк может быть вставлен в верхушку железы. Распространение бактерий по гематогенному пути с образованием гнойных очагов характерно для одной из форм сепсис-септикопиемии. Источником инфекции является воспаление носоглотки, гнойное воспаление волосяного фолликула и окружающих тканей. Гнойная рана на коже лобной или височной области также может вызывать абсцессы паротита. Поражение железы происходит из-за распространения контакта инфекции с диффузным гнойным воспалением — флегмонами околоушной жевательной и щечной областей. Реже бактериальный паротит развивается в результате перехода воспаления из периофарингеального пространства в околоушную железу.
Патогенез
При серозном воспалении вследствие отека слизистой оболочки выводного протока нарушается отток секрета, производимого железистой тканью. Застой вызывает серозное воспаление. Вместе с отеком и гиперемией апикальная железа подвергается выраженной инфильтрации лейкоцитов. В просвете выводных протоков обнаружены группы лейкоцитов и дескваматированных клеток некротического эпителия.
Гнойное слияние железистой ткани приводит к образованию микро-абсцессов, которые при плавлении образуют большие полости, полные гнойного экссудата. Сосудистый тромбоз вызывает некроз тканей. Когда капсула растворяется, гнойное содержимое может распространиться на шею, висок, наружный слуховой канал.
Симптомы
Воспаление протекает с образованием болезненного отека в ушной железе, который ухудшается с каждым днем. Кожа в проблемной зоне истончается. Открытие рта затруднено из-за вовлечения жевательных мышц в патологический процесс. Парез лицевого нерва может возникнуть у пациентов с гнойным паротитом.
По мере прогрессирования гнойного паротита отек распространяется вокруг шеи, в подчелюстной зоне, на щеке. Слизистая оболочка вокруг устья выводного протока гиперемирована и опухла. В первые дни секрет не разглашается. На третий день гнойное содержимое может начать выделяться из выводного протока. Общее состояние было насильственно нарушено. Температура тела выше 39 ° С.
Возможные осложнения
Прогрессирование гнойного паротита приводит к таянию капсулы и распространению экссудата на соседние участки. Из-за особенностей лимфатического потока, мокрота может развиваться в пространстве около глотки. Преждевременное лечение у стоматолога-хирурга приводит к распространению патологического очага на шею, с образованием глубокой мокроты вдоль сосудистого пучка.
Тяжелое осложнение гнойного паротита — острый медиастинит — воспаление средостения. Таяние стенок кровеносных сосудов, проходящих через толщину железы, вызывает эрозивное кровотечение. Из-за тромбоза яремных вен и венозных пазух развивается менингит. Поздние осложнения гнойного паротита: образование слюнных свищевых ходов, развитие околоушно-височного гипергидроза.
Диагностика
Диагноз основывается на жалобах пациентов, данных клинического обследования и УЗИ. Из вспомогательных лабораторных методов показаны подробный анализ крови, цитологическое исследование секрета, вырабатываемого железой. Пациент осматривается челюстно-лицевым хирургом-стоматологом: Выявлена асимметрия лица, наличие плотного подковообразного отека в ушной области. Наблюдается тризм — ограниченное открывание рта. Слизистая оболочка вокруг устья стенозного протока отечна и гиперемирована. Из-за высокого напряжения под фасцией, симптом флуктуации отрицательный. Во время массажа протока слюна не выделяется или выделяется капля гнойного экссудата.
• УЗИ слюнных желез. С помощью ультразвуковой диагностики определяется наличие единичных или множественных округлых образований, заполненных гнойным содержимым с зоной инфильтрации по периферии.
• Цитологическое исследование. Значительные скопления нейтрофилов, небольшое количество макрофагов, лимфоцитов и цилиндрических эпителиальных клеток обнаруживаются в секрете. Кровь диагностируется с лейкоцитозом, сдвигом формулы лейкоцитов влево (увеличение количества колотых нейтрофилов и уменьшение сегментированных нейтрофилов), увеличением СОЭ.
Сиалография в гнойной фазе заболевания не показана. Гнойный паротит дифференцируется с острым вирусным паротитом, острым лимфаденитом, обострением паренхиматозного сиаладенита. Кроме того, следует исключить абсцессы и флегматическое воспаление тканей задней области жевания.
Классификация
Лечение направлено на то, чтобы открыть все вспышки с созданием полного дренажа. Разрез производят в месте наибольшего размягчения с учетом направления ветвей лицевого нерва. После рассечения кожи и подкожного жира при разрезе капсулы тупым методом выявляется абсцесс. Гнойное содержимое, некротические ткани удаляются. Полученную полость промывают и осушают. После операции отечность уменьшается, температура снижается, состояние нормализуется.
Лечение
Из назначенных препаратов антибиотики широкого спектра действия, антигистаминные и детоксикационные препараты. В тяжелых ситуациях инфузионная терапия для ослабленных пациентов показана для восстановления объема и состава внеклеточной и внутриклеточной жидкости. Чтобы стимулировать поток слюны, предписывается диета слюны. Физиотерапевтические процедуры при гнойной форме паротита не проводятся. Самонагревание (компрессы, лосьоны) строго запрещено.
Прогноз
Прогноз зависит от времени диагностики заболевания. При раннем лечении, хирургическом вскрытии гнойных очагов, рациональной антибактериальной терапии прогноз благоприятный. Улучшение наблюдается на следующий день после операции. Позднее лечение чревато развитием угрожающих жизни осложнений.
Профилактика
Профилактика гнойного паротита заключается в санации полости рта с целью устранения одонтогенных очагов инфекции. Важно избегать обезвоживания при лечении критически больных пациентов. Чтобы улучшить слюноотделение и минимизировать застой, рекомендуется использовать продукты, стимулирующие слюноотделение.
Список литературы
1. Руководство по хирургической стоматологии и челюстно-лицевой хирургии/ Тимофеев А. А. ‒ 2004.
2. Руководство по общей хирургии/ Ефименко Н. А. – 2006.
3. Хирургическая стоматология и челюстно-лицевая хирургия/ Кулакова А. А. , Робустова Т. Г. , Неробеева А. И. – 2010.
Источник
