Пароксизмальная синусовая тахикардия код мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Пароксизмальная тахикардия.
Пароксизмальная тахикардия
Описание
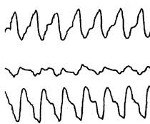
Пароксизмальная тахикардия. Вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Дополнительные факты
Пароксизмальная тахикардия. Вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Пароксизмальная тахикардия этиологически и патогенетически сходна с экстрасистолией, и несколько экстрасистол, следующих подряд, расцениваются как непродолжительный пароксизм тахикардии. При пароксизмальной тахикардии сердце работает неэкономно, кровообращение осуществляется неэффективно, поэтому пароксизмы тахикардии, развивающиеся на фоне кардиопатологии, приводят к недостаточности кровообращения. Пароксизмальная тахикардия в различных формах выявляется у 20-30% пациентов при длительном ЭКГ-мониторировании.
Пароксизмальная тахикардия
Классификация
По месту локализации патологических импульсов выделяют предсердную, предсердно-желудочковую (атриовентрикулярную) и желудочковую формы пароксизмальной тахикардии. Предсердная и предсердно-желудочковая пароксизмальные тахикардии объединяются в наджелудочковую (суправентрикулярную) форму.
По характеру течения встречаются острая (пароксизмальная), постоянно возвратная (хроническая) и непрерывно рецидивирующая формы пароксизмальной тахикардии. Течение непрерывно рецидивирующей формы может длиться годами, вызывая аритмогенную дилатационную кардиомиопатию и недостаточность кровообращения. По механизму развития различаются реципрокная (связанная с механизмом re-entry в синусовом узле), эктопическая (или очаговая), многофокусная (или многоочаговая) формы наджелудочковой пароксизмальной тахикардии.
В основе механизма развития пароксизмальной тахикардии в большинстве случаев лежит повторный вход импульса и круговая циркуляция возбуждения (реципрокный механизм re-entry). Реже пароксизм тахикардии развивается в результате наличия эктопического очага аномального автоматизма или очага постдеполяризационной триггерной активности. Вне зависимости от механизма возникновения пароксизмальной тахикардии всегда предшествует развитие экстрасистолии.
Причины
По этиологическим факторам пароксизмальная тахикардия сходна с экстрасистолией, при этом суправентрикулярная форма обычно вызывается повышением активации симпатического отдела нервной системы, а желудочковая — воспалительными, некротическими, дистрофическими или склеротическими поражениями сердечной мышцы.
При желудочковой форме пароксизмальной тахикардии очаг возникновения эктопического возбуждения располагается в желудочковых отделах проводящей системы — пучке Гиса, его ножках, а также волокнах Пуркинье. Развитие желудочковой тахикардии чаще отмечается у мужчин пожилого возраста при ИБС, инфарктах миокарда, миокардитах, гипертонической болезни, пороках сердца.
Важной предпосылкой развития пароксизмальной тахикардии служит наличие дополнительных путей проведения импульса в миокарде врожденного характера (пучка Кента между желудочками и предсердиями, обходящего атриовентрикулярный узел; волокон Махейма между желудочками и атриовентрикулярным узлом) или возникших в результате поражений миокарда (миокардита, инфаркта, кардиомиопатии). Дополнительные пути проведения импульса вызывают патологическую циркуляцию возбуждения по миокарду.
В некоторых случаях в атриовентрикулярном узле развивается, так называемая, продольная диссоциация, приводящая к нескоординированному функционированию волокон атриовентрикулярного соединения. При явлении продольной диссоциации часть волокон проводящей системы функционирует без отклонений, другая, напротив, проводит возбуждение в противоположном (ретроградном) направлении и служит основой для круговой циркуляции импульсов из предсердий в желудочки и затем по ретроградным волокнам обратно в предсердия.
В детском и подростковом возрасте иногда встречается идиопатическая (эссенциальная) пароксизмальная тахикардия, причину которой не удается достоверно установить. В основе нейрогенных форм пароксизмальной тахикардии лежит влияние психоэмоциональных факторов и повышенной симпатоадреналовой активности на развитие эктопических пароксизмов.
Симптомы
Пароксизм тахикардии всегда имеет внезапное отчетливое начало и такое же окончание, при этом его продолжительность может варьировать от нескольких суток до нескольких секунд.
Начало пароксизма пациент ощущает как толчок в области сердца, переходящий в усиленное сердцебиение. Частота сердечных сокращений во время пароксизма достигает 140-220 и более в минуту при сохраненном правильном ритме. Приступ пароксизмальной тахикардии может сопровождаться головокружением, шумом в голове, чувством сжимания сердца. Реже отмечается преходящая очаговая неврологическая симптоматика – афазия, гемипарезы. Течение пароксизма наджелудочковой тахикардии может протекать с явлениями вегетативной дисфункции: потливостью, тошнотой, метеоризмом, легким субфебрилитетом. По окончании приступа на протяжении нескольких часов отмечается полиурия с выделением большого количества светлой мочи низкой плотности (1,001-1,003).
Боль в груди слева. Боль в грудной клетке. Метеоризм. Потливость. Рвота. Тошнота. Холодный пот.
Возможные осложнения
При желудочковой форме пароксизмальной тахикардии с частотой ритма более 180 уд. В минуту может развиться мерцание желудочков. Длительный пароксизм может приводить к тяжелым осложнениям: острой сердечной недостаточности (кардиогенному шоку и отеку легких). Снижение величины сердечного выброса во время пароксизма тахикардии вызывает уменьшение коронарного кровоснабжения и ишемию сердечной мышцы (стенокардию или инфаркт миокарда). Течение пароксизмальной тахикардии приводит к прогрессированию хронической сердечной недостаточности.
Диагностика
Пароксизмальная тахикардия может быть диагностирована по типичности приступа с внезапным началом и окончанием, а также данным исследования частоты сердечных сокращений. Суправентрикулярная и желудочковая формы тахикардии различаются по степени учащения ритма. При желудочковой форме тахикардии ЧСС обычно не превышает 180 уд. В минуту, а пробы с возбуждением блуждающего нерва дают отрицательные результаты, тогда как при суправентрикулярной тахикардии ЧСС достигает 220-250 уд. В минуту, и пароксизм купируется с помощью вагусного маневра.
При регистрации ЭКГ во время приступа определяются характерные изменения формы и полярности зубца Р, а также его расположения относительно желудочкового комплекса QRS, позволяющие различить форму пароксизмальной тахикардии. Для предсердной формы типично расположение зубца Р (положительного или отрицательного) перед комплексом QRS. При пароксизме, исходящем из предсердно-желудочкового соединения, регистрируется отрицательный зубец Р, расположенный позади комплекса QRS или сливающийся с ним. Для желудочковой формы характерна деформация и расширение комплекса QRS, напоминающего желудочковые экстрасистолы; может регистрироваться обычный, неизмененный зубец Р.
Если пароксизм тахикардии не удается зафиксировать при электрокардиографии, прибегают к проведению суточного мониторирования ЭКГ, регистрирующего короткие эпизоды пароксизмальной тахикардии (от 3 до 5 желудочковых комплексов), субъективно не ощущаемые пациентами. В ряде случаев при пароксизмальной тахикардии проводится запись эндокардиальной электрокардиограммы путем внутрисердечного введения электродов. Для исключения органической патологии проводят УЗИ сердца, МРТ или МСКТ сердца.
Лечение
Вопрос о тактике лечения пациентов с пароксизмальной тахикардией решается с учетом формы аритмии (предсердной, атриовентрикулярной, желудочковой), ее этиологии, частоты и длительности приступов, наличия или отсутствия осложнений во время пароксизмов (сердечной или сердечно-сосудистой недостаточности).
Большинство случаев желудочковой пароксизмальной тахикардии требуют экстренной госпитализации. Исключение составляют идиопатические варианты с доброкачественным течением и возможностью быстрого купирования путем введения определенного антиаритмического препарата. При пароксизме суправентрикулярной тахикардии пациентов госпитализируют в отделение кардиологии в случае развития острой сердечной либо сердечно-сосудистой недостаточности.
Плановую госпитализацию пациентов с пароксизмальной тахикардией проводят при частых, 2 раз в месяц, приступах тахикардии для проведения углубленного обследования, определения лечебной тактики и показаний к хирургическому лечению.
Возникновение приступа пароксизмальной тахикардии требует оказания неотложных мер на месте, а при первичном пароксизме или сопутствующей сердечной патологии необходим одновременный вызов скорой кардиологической службы.
Для купирования пароксизма тахикардии прибегают к проведению вагусных маневров – приемов, оказывающих механическое воздействие на блуждающий нерв. К вагусным маневрам относятся натуживание; проба Вальсальвы (попытка энергичного выдоха при закрытых носовой щели и ротовой полости); проба Ашнера (равномерное и умеренное надавливание на верхний внутренний угол глазного яблока); проба Чермака-Геринга (надавливание на область одного или обоих каротидных синусов в области сонной артерии); попытка вызвать рвотный рефлекс путем раздражения корня языка; обтирание холодной водой и тд С помощью вагусных маневров возможно купирование только приступов суправентрикулярных пароксизмов тахикардии, но не во всех случаях. Поэтому основным видом помощи при развившейся пароксизмальной тахикардии является введение препаратов противоаритмического действия.
В качестве оказания неотложной помощи показано внутривенное введение универсальных антиаритмиков, эффективных при любых формах пароксизмов: новокаинамида, пропранолоа (обзидана), аймалина (гилуритмала), хинидина, ритмодана (дизопирамида, ритмилека), этмозина, изоптина, кордарона. При длительных пароксизмах тахикардии, не купирующихся лекарственными средствами, прибегают к проведению электроимпульсной терапии.
В дальнейшем пациенты с пароксизмальной тахикардией подлежат амбулаторному наблюдению у кардиолога, определяющего объем и схему назначения антиаритмической терапии. Назначение противорецидивного антиаритмического лечения тахикардии определяется частотой и переносимостью приступов. Проведение постоянной противорецидивной терапии показано пациентам с пароксизмами тахикардии, возникающими 2 и более раз в месяц и требующими врачебной помощи для их купирования; при более редких, но затяжных пароксизмах, осложняющихся развитием острой левожелудочковой или сердечно-сосудистой недостаточности. У пациентов с частыми, короткими приступами наджелудочковой тахикардии, купирующимися самостоятельно или с помощью вагусных маневров, показания к противорецидивной терапии сомнительны.
Длительная противорецидивная терапия пароксизмальной тахикардии проводится противоаритмическими средствами (бисульфатом хинидина, дизопирамидом, морацизином, этацизином, амиодароном, верапамилом и тд ), а также сердечными гликозидами (дигоксином, ланатозидом). Подбор препарата и дозировки осуществляется под электрокардиографическим контролем и контролем самочувствия пациента.
Применение β-адреноблокаторов для лечения пароксизмальной тахикардии позволяет снизить вероятность перехода желудочковой формы в мерцание желудочков. Наиболее эффективно использование β-адреноблокаторов совместно с противоаритмическими средствами, что позволяет снизить дозу каждого из препаратов без ущерба эффективности проводимой терапии. Предупреждение рецидивов суправентрикулярных пароксизмов тахикардии, уменьшение частоты, продолжительности и тяжести их течения достигается постоянным пероральным приемом сердечных гликозидов.
К хирургическому лечению прибегают при особо тяжелом течении пароксизмальной тахикардии и неэффективности противорецидивной терапии. В качестве хирургического пособия при пароксизмах тахикардии применяются деструкция (механическая, электрическая, лазерная, химическая, криогенная) дополнительных путей проведения импульса или эктопических очагов автоматизма, радиочастотная абляция (РЧА сердца), вживление электрокардиостимуляторов с запрограммированными режимами парной и “захватывающей” стимуляции либо имплантация электрических дефибрилляторов.
Прогноз
Прогностическими критериями пароксизмальной тахикардии являются ее форма, этиология, длительность приступов, наличие или отсутствие осложнений, состояние сократительной способности миокарда (так как при тяжелых поражениях сердечной мышцы велик риск развития острой сердечно-сосудистой или сердечной недостаточности, фибрилляции желудочков).
Наиболее благоприятна по течению эссенциальная суправентрикулярная форма пароксизмальной тахикардии: большинство пациентов не утрачивают трудоспособности на протяжении многих лет, редко наблюдаются случаи полного спонтанного излечения. Течение суправентрикулярной тахикардии, обусловленной заболеваниями миокарда, во многом определяется темпами развития и эффективностью терапии основного заболевания.
Худший прогноз отмечается при желудочковой форме пароксизмальной тахикардии, развивающейся на фоне патологии миокарда (острого инфаркта, обширной преходящей ишемии, рецидивирующего миокардита, первичных кардиомиопатий, тяжелой миокардиодистрофии, обусловленной пороками сердца). Поражения миокарда способствуют трансформации пароксизмов тахикардии в мерцание желудочков.
При отсутствии осложнений выживаемость пациентов с желудочковой тахикардией составляет годы и даже десятилетия. Летальный исход при желудочковой форме пароксизмальной тахикардии, как правило, наступает у пациентов с сердечными пороками, а также больных, перенесших ранее внезапную клиническую смерть и реанимацию. Улучшает течение пароксизмальной тахикардии постоянная противорецидивная терапия и хирургическая коррекция ритма.
Профилактика
Меры профилактики эссенциальной формы пароксизмальной тахикардии, как и ее причины, неизвестны. Предупреждение развития пароксизмов тахикардии на фоне кардиопатологии требует профилактики, своевременной диагностики и терапии основного заболевания. При развившейся пароксизмальной тахикардии показано проведении вторичной профилактики: исключение провоцирующих факторов (психических и физических нагрузок, алкоголя, курения), прием седативных и антиаритмических противорецидивных препаратов, хирургическое лечение тахикардии.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Синусовая тахикардия является распространенным видом аритмии, при котором пульс выше 100 ударов в минуту. Синусовая тахикардия может быть длительной и ситуационной (например при сильном стрессе, испуге, физической нагрузке, повышенной температуре). Но если вы часто отмечаете у себя сильное сердцебиение, лучше обратиться к врачу.
Для лечения синусовой тахикардии назначают как лекарства (при тяжелой форме), так и седативные препараты и народные методы лечения (при легкой форме). Также чтобы избежать проблем в дальнейшем, стоит заняться своим здоровьем: наладить режим питания, ежедневно уделять время физической нагрузке, стараться избегать стрессов.
Описание патологии

Синусовая тахикардия – это значительное учащение сердцебиения, однако с сохранением правильного сердечного ритма.
Управляющим сердечного ритма является синусовый узел, главная работа которого состоит в генерировании тех импульсов, которые приводят к сокращению сердечных мышц.
Однако при определенных условиях работы синусовый узел уже начинает генерировать эти импульсы с немного увеличенной скоростью, которая составляет от 90 ударов в минуту.
В медицине различают патологическую и физиологическую тахикардию. Если это физиологическая тахикардия, то она может быть врожденной или же приобретенной на протяжении жизни.
Важно! В большинстве случаев врожденная форма учащенного сердцебиения встречается у девочек, причем разного возраста или у подростков.
Что касается приобретенной физиологической тахикардии, то она возникает во время сильных физических нагрузок, после активного занятия спортом, после нахождение в состоянии стресса или сильного волнения.
Существует два вида тахикардии: синусовая и пароксизмальная:
- Пароксизмальная тахикардия всегда является патологией, она требует лечения и представляет опасность для здоровья и жизни человека. При ней ритмичность сокращений желудочков и предсердий изменяется, а, значит, и ритм сердца нарушается.
- Синусовая тахикардия – сердцебиение, которое превышает 100 ударов в минуту и может достигать показателя 240 ударов. Но, в отличие от пароксизмального, синусовый тип тахикардии может быть как физиологическим, то есть безопасным, так и патологическим, представляющим опасность для здоровья человека.
Классификация
Тахикардии могут быть:
- физиологическими;
- патологическими;
- вызванными беременностью.
Физиологическая тахикардия
Основной характеристикой синусовой тахикардии является ее периодичность: она возникает под воздействием определенных факторов, после чего ритм сердца стабилизируется:
- Таким фактором может быть физическая нагрузка: при быстром беге или силовых нагрузках сердце человека начинает биться быстрее, чтобы обеспечить кровоснабжением и кислородом все системы организма. Но можно заметить, что при регулярных нагрузках тахикардия становится менее выраженной. У профессиональных спортсменов тахикардия отсутствует вообще: в состоянии покоя у них наблюдается брадикардия, то есть сниженный сердечный ритм, а при физической нагрузке – повышается для нормальных показателей.
- При сильном стрессе человек тоже сталкивается с тахикардией, но организм сам стабилизирует сердечный ритм, активизируя работу парасимпатического отдела нервной системы. Побочным эффектом при этом является усиление перистальтики кишечника и повышение диуреза. Именно этим объясняется «медвежья болезнь» – распространенное явление, когда при сильном стрессе человек испытывает позывы опорожнить мочевой пузырь или кишечник.
- Еще одним физиологическим условием для тахикардии является возраст. У новорожденных сердцебиение 150-170 ударов в минуту считается нормой, а после показатель постепенно уменьшается, приходя к значению 60-80 ударов лишь к 14-16 годам.
Стоит знать! После 50 лет показатели пульса снова растут, но в данном случае назвать их полностью физиологическими некорректно, однако такая тенденция имеет место.
Диагностически рассматривать тахикардию в этом возрасте следует с учетом общей клинической картины: если сердцебиению сопутствуют заболевания сердца, эндокринные или нервные патологии, лечить нужно именно первопричину явления, тогда сердечный ритм нормализуется до уровня, который будет физиологически приемлемым для конкретного организма.
Таким образом, синусовая тахикардия, то есть сильное сердцебиение без нарушения ритма, возникающее вод влиянием стресса, физической нагрузки или напрямую связанное с возрастом человека, не является опасным и не требует лечения.
Но для того чтобы предупредить развитие опасных патологий сердца и сосудов, врач может порекомендовать пациенту изменить образ жизни, правильно питаться, избегать стрессов, заниматься умеренной физической нагрузкой.
Рекомендуем также прочитать статью: «Таблетки от повышенного давления: названия списком».
Патологическая тахикардия
Патологический тип тахикардии – это сердцебиение, которое протекает на фоне наличествующих заболеваний сердца или сосудов. Если организм здорового человека способен нивелировать нагрузку при сердцебиении, то нездоровая сердечно-сосудистая система может не справиться с функциональной нагрузкой. В этом случае высок риск инфаркта миокарда, ишемического инсульта.
Важную роль в формировании патологического фактора синусовой тахикардии играет вегетативная нервная система. Для здорового человека дисбаланс в работе симпатической и парасимпатической системы не несет в себе никакого риска.
Но если у человека есть патологии сердца и сосудов, в том числе атеросклероз, вызванные активностью симпатического отдела нервной системы, синусовая тахикардия может стать причиной опасного для жизни человека состояния.
При беременности
Беременность — естественное состояние женщины, но зачастую протекающие в организме процессы кажутся признаками заболевания. Ощущение, когда сердце начинает биться часто, обычно вызывает у беременной испуг, заставляя подозревать самое страшное. Сопровождается учащение сердечного ритма головокружением, слабостью и болями за грудиной.
Чаще эта симптоматика появляется в 3 триместре, причины синусовой тахикардии беременных будут следующие:
- быстрый набор веса;
- гормональная перестройка, сильно меняющая состав крови;
- ускоренный метаболизм, вызванный необходимостью обеспечить плод необходимыми питательными веществами.
Важно! Приступы головокружения и сердцебиения появляются внезапно, длятся недолго, но они считаются нормой или вариантом нормы.
Беспокоиться следует, только когда внезапные недомогания возникают часто и сопровождаются полуобморочным состоянием.
В этом случае необходимо обследоваться у врача: помимо беременности, этот синдром могут спровоцировать сердечные болезни или гипертиреоз. Учащение сердцебиения может быть не только у беременной женщины, но и у вынашиваемого ей плода.
В норме это возникает при волнении будущей матери или если она принимает некоторые медикаментозные препараты. Кратковременное ускорение ритма опасности для плода не представляет. Только если оно продолжается длительное время, следует искать причины.
Это может быть:
- нарушение водно-солевого баланса;
- анемия;
- гипоксия;
- генетические аномалии;
- проникшая сквозь плацентарный барьер инфекция.
Лечение синусовой тахикардии плода должно проводиться незамедлительно. Учащенный сердечный ритм негативно сказывается на внутриутробном развитии, главным образом — на развитии нервной и сердечно-сосудистой систем.
Причины

Развитие патологической тахикардии говорит о том, что в организме появились проблемы в работе сердца, это миокардит, порок сердца, недостаточность в кровообращении сердца.
Синусовая тахикардия еще может развиться на фоне лечения препаратами, которые относятся к группе глюкокортикоидов, это лечении анемии или заболеваний внутренних органов.
Помимо этого, среди причин развития синусовой тахикардии может быть раздражение синусового узла из-за инфекции, превышение в крови оптимального уровня токсинов, повышение температуры тела, повышение в организме кислотности, а также снижение кислорода в артериальной крови, то есть гипоксемия.
Довольно часто синусовая тахикардия становится спутником беременности, поэтому подобное явление не считается каким-либо отклонением от нормы. Естественно, что во время вынашивания ребенка у женщин возрастает нагрузка на весь организм, в итоге может присутствовать учащенное сердцебиение.
Симптомы
Симптоматика одинаковая для разных причин, вызвавших болезнь синусовая тахикардия. Симптомы одинаковы для мужчин и женщин:
- Повышенное и устойчивое увеличение частоты сердечных сокращений.

- Ощущение работы сердца даже в покое, во сне.
- Головокружение.
- Падение артериального давления (ниже 100/60 мм рт ст., что плохо для человека живущего с давлением 130/70 мм рт ст.).
- Слабость, недомогание при длительных приступах тахикардии (больше часа).
- Боли в грудной клетке сопровождают резкое увеличение пульса и характерны для пациентов с сочетанной патологией сердца (стенокардией, пороков сердца).
- Необъяснимый и жуткий страх, беспокойство, тревога (симптомы встречаются у эмоциональных пациентов или во время панических атак). Эти состояния очень опасны для психики человека.
Диагностика

Заподозрив симптомы, перечисленные выше, срочно обращайтесь к лечащему врачу. За лечение тахикардии отвечает кардиолог, но вам для начала подойдёт и участковый терапевт.
Народными средствами лечить себя можно, но сперва необходимо получить грамотную врачебную консультацию и диагностировать основной недуг. Возможно, вам пропишут витамины, но в некоторых ситуациях требуются препараты посерьёзнее.
Диагностика всегда начинается с опроса пациента. Врач выслушает ваши жалобы и выделит ключевые симптомы недомогания. Также специалист займётся прослушиванием вашего сердца.
Таблетки сразу никто назначать не будет — потребуется комплекс дополнительных диагностических мер:
- Общий анализ крови. Доктор должен проанализировать количество гемоглобина, эритроцитов и ряд других показателей. Иногда синусовая тахикардия является следствием лейкемии и анемии.
- Дополнительные анализы. Затрагивают исследование крови на предмет гормонов щитовидной железы (трийодтиронин, тироксин), а также анализ мочи, цель которого — исключение гормональных первопричин недуга.
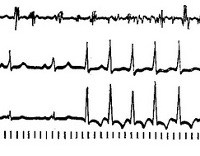
- ЭКГ. Метод электрокардиограммы позволяет вычислить ритмичность и частоту сердечных сокращений, исключает желудочковую тахикардию, лечение которой несколько отличается. Иногда назначается велоэргометрия.
- ЭКГ по Холтеру. Функционирование сердечной мышцы пациента отслеживается на протяжении суток. Врач получает сведения о работе пораженного органа во время физической нагрузки, сна и бодрствования.
- УЗИ сердца. Второе название метода — ЭхоКГ. Оценивается работа клапанов и самой сердечной мышцы, выявляются хронические заболевания (гипертония, ишемия) и пороки сердца.
Возможно, Вам будет интересна следующая статья: «Помогает ли иглоукалывание после инсульта?»
Лечение
Те пациенты, которые имеют диагноз легкой формы синусовой тахикардии, в лечении обычно не нуждаются. Единственно, что им может посоветовать врач – это регулярно проходить электрокардиографию, то есть два раза в год.

В основу лечения синусовой тахикардии входит прием седативных препаратов, это:
- фенобарбитал;
- седуксен;
- валериана;
- настой пустырника.
А если тахикардии плохо поддается лечению, однако не сопровождается сердечной недостаточностью, то пациенту назначают атенолол или изоптин. Если наблюдается сочетание тахикардии и сердечной недостаточности, то врач назначает сердечные гликозиды, ингибиторы апф.
Первая помощь при приступе тахикардии
Лечение синусовой тахикардии начинается с устранения провоцирующих патологий. Если приступ заболевания настиг человека внезапно, то нужно предпринять все действия, облегчающие состояние пациента.
- На лоб больного надо положить прохладный компресс.
- Сказать пострадавшему о том, чтобы он напряг мышцы на животе, это снизит скорость биения сердца.
- Открыть форточку, чтобы свежий воздух заполнил помещение.
В случае если ситуация не стабилизируется, необходимо вызвать бригаду скорой помощи. Самолечение опасно, нельзя просто принять таблетку без назначения врача, так как даже небольшая доза неподходящего препарата способна ухудшить состояние человека. Не резкий, а постепенно развивающийся приступ можно купировать медикаментами седативного типа.
Иногда больному требуется анестезия, чтобы облегчить ощущения в грудной клетке. Врачи рекомендуют использовать с этой целью различные средства, но нужно пить препараты, не оказывающие вредного воздействия на деятельность сердечно-сосудистой системы.
Важно! Противопоказанием к приему подобных медикаментов является брадикардия, когда скорость сокращения сердца снижена.
Советуем Вам также прочесть данную статью: «Артериальная гипертензия: код по МКБ-10».
Народные методы лечения
Домашний рецепт приготовления лекарства для устранения тахикардии можно использовать только после разрешения лечащего доктора.
Существует масса подобных способов терапии, они помогут успокоиться и снизить частоту сердечных ударов:
- Черная редька и мед. Отжать сок из редьки. Посмотреть, какой объем этой жидкости вышел, и добавить в нее столько же меда. Пить по 1 столовой ложке получившегося лекарства 3 раза за день. Курс терапии составляет 30 дней.

- Травяной чай. Взять по ½ чайной ложки качественного зеленого чая, ягод боярышника, плодов шиповника и травы пустырника. Все ингредиенты сложить в банку и залить кипятком, около 200 грамм. Оставить для настаивания на 1 час. Сцедить. Принимать в виде заварки к чаю, пить на протяжении всего дня.
- Настой из девясила. Приготовить 100 грамм сушеного корневища девясила и половину литра спирта, смешать. Настаивать в течение 2-ух недель, сцедить. Пить по 1 чайной ложке трижды за день. Курс лечения 2 месяца.
Важно! Любой народный метод устранения тахикардии не является панацей, принимать лекарства, назначенные врачом, необходимо.
Профилактика и прогноз

Профилактика недуга заключается в ведении здорового образа жизни, соблюдении правильного питания и отсутствии стрессов. Если че
