Пароксизм синусовой тахикардии код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Пароксизмальная тахикардия.
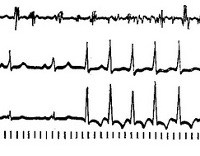
Пароксизмальная тахикардия
Описание
Пароксизмальная тахикардия. Вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Дополнительные факты
Пароксизмальная тахикардия. Вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Пароксизмальная тахикардия этиологически и патогенетически сходна с экстрасистолией, и несколько экстрасистол, следующих подряд, расцениваются как непродолжительный пароксизм тахикардии. При пароксизмальной тахикардии сердце работает неэкономно, кровообращение осуществляется неэффективно, поэтому пароксизмы тахикардии, развивающиеся на фоне кардиопатологии, приводят к недостаточности кровообращения. Пароксизмальная тахикардия в различных формах выявляется у 20-30% пациентов при длительном ЭКГ-мониторировании.

Пароксизмальная тахикардия
Классификация
По месту локализации патологических импульсов выделяют предсердную, предсердно-желудочковую (атриовентрикулярную) и желудочковую формы пароксизмальной тахикардии. Предсердная и предсердно-желудочковая пароксизмальные тахикардии объединяются в наджелудочковую (суправентрикулярную) форму.
По характеру течения встречаются острая (пароксизмальная), постоянно возвратная (хроническая) и непрерывно рецидивирующая формы пароксизмальной тахикардии. Течение непрерывно рецидивирующей формы может длиться годами, вызывая аритмогенную дилатационную кардиомиопатию и недостаточность кровообращения. По механизму развития различаются реципрокная (связанная с механизмом re-entry в синусовом узле), эктопическая (или очаговая), многофокусная (или многоочаговая) формы наджелудочковой пароксизмальной тахикардии.
В основе механизма развития пароксизмальной тахикардии в большинстве случаев лежит повторный вход импульса и круговая циркуляция возбуждения (реципрокный механизм re-entry). Реже пароксизм тахикардии развивается в результате наличия эктопического очага аномального автоматизма или очага постдеполяризационной триггерной активности. Вне зависимости от механизма возникновения пароксизмальной тахикардии всегда предшествует развитие экстрасистолии.
Причины
По этиологическим факторам пароксизмальная тахикардия сходна с экстрасистолией, при этом суправентрикулярная форма обычно вызывается повышением активации симпатического отдела нервной системы, а желудочковая — воспалительными, некротическими, дистрофическими или склеротическими поражениями сердечной мышцы.
При желудочковой форме пароксизмальной тахикардии очаг возникновения эктопического возбуждения располагается в желудочковых отделах проводящей системы — пучке Гиса, его ножках, а также волокнах Пуркинье. Развитие желудочковой тахикардии чаще отмечается у мужчин пожилого возраста при ИБС, инфарктах миокарда, миокардитах, гипертонической болезни, пороках сердца.
Важной предпосылкой развития пароксизмальной тахикардии служит наличие дополнительных путей проведения импульса в миокарде врожденного характера (пучка Кента между желудочками и предсердиями, обходящего атриовентрикулярный узел; волокон Махейма между желудочками и атриовентрикулярным узлом) или возникших в результате поражений миокарда (миокардита, инфаркта, кардиомиопатии). Дополнительные пути проведения импульса вызывают патологическую циркуляцию возбуждения по миокарду.
В некоторых случаях в атриовентрикулярном узле развивается, так называемая, продольная диссоциация, приводящая к нескоординированному функционированию волокон атриовентрикулярного соединения. При явлении продольной диссоциации часть волокон проводящей системы функционирует без отклонений, другая, напротив, проводит возбуждение в противоположном (ретроградном) направлении и служит основой для круговой циркуляции импульсов из предсердий в желудочки и затем по ретроградным волокнам обратно в предсердия.
В детском и подростковом возрасте иногда встречается идиопатическая (эссенциальная) пароксизмальная тахикардия, причину которой не удается достоверно установить. В основе нейрогенных форм пароксизмальной тахикардии лежит влияние психоэмоциональных факторов и повышенной симпатоадреналовой активности на развитие эктопических пароксизмов.
Симптомы
Пароксизм тахикардии всегда имеет внезапное отчетливое начало и такое же окончание, при этом его продолжительность может варьировать от нескольких суток до нескольких секунд.
Начало пароксизма пациент ощущает как толчок в области сердца, переходящий в усиленное сердцебиение. Частота сердечных сокращений во время пароксизма достигает 140-220 и более в минуту при сохраненном правильном ритме. Приступ пароксизмальной тахикардии может сопровождаться головокружением, шумом в голове, чувством сжимания сердца. Реже отмечается преходящая очаговая неврологическая симптоматика – афазия, гемипарезы. Течение пароксизма наджелудочковой тахикардии может протекать с явлениями вегетативной дисфункции: потливостью, тошнотой, метеоризмом, легким субфебрилитетом. По окончании приступа на протяжении нескольких часов отмечается полиурия с выделением большого количества светлой мочи низкой плотности (1,001-1,003).
Боль в груди слева. Боль в грудной клетке. Метеоризм. Потливость. Рвота. Тошнота. Холодный пот.
Возможные осложнения
При желудочковой форме пароксизмальной тахикардии с частотой ритма более 180 уд. В минуту может развиться мерцание желудочков. Длительный пароксизм может приводить к тяжелым осложнениям: острой сердечной недостаточности (кардиогенному шоку и отеку легких). Снижение величины сердечного выброса во время пароксизма тахикардии вызывает уменьшение коронарного кровоснабжения и ишемию сердечной мышцы (стенокардию или инфаркт миокарда). Течение пароксизмальной тахикардии приводит к прогрессированию хронической сердечной недостаточности.
Диагностика
Пароксизмальная тахикардия может быть диагностирована по типичности приступа с внезапным началом и окончанием, а также данным исследования частоты сердечных сокращений. Суправентрикулярная и желудочковая формы тахикардии различаются по степени учащения ритма. При желудочковой форме тахикардии ЧСС обычно не превышает 180 уд. В минуту, а пробы с возбуждением блуждающего нерва дают отрицательные результаты, тогда как при суправентрикулярной тахикардии ЧСС достигает 220-250 уд. В минуту, и пароксизм купируется с помощью вагусного маневра.
При регистрации ЭКГ во время приступа определяются характерные изменения формы и полярности зубца Р, а также его расположения относительно желудочкового комплекса QRS, позволяющие различить форму пароксизмальной тахикардии. Для предсердной формы типично расположение зубца Р (положительного или отрицательного) перед комплексом QRS. При пароксизме, исходящем из предсердно-желудочкового соединения, регистрируется отрицательный зубец Р, расположенный позади комплекса QRS или сливающийся с ним. Для желудочковой формы характерна деформация и расширение комплекса QRS, напоминающего желудочковые экстрасистолы; может регистрироваться обычный, неизмененный зубец Р.
Если пароксизм тахикардии не удается зафиксировать при электрокардиографии, прибегают к проведению суточного мониторирования ЭКГ, регистрирующего короткие эпизоды пароксизмальной тахикардии (от 3 до 5 желудочковых комплексов), субъективно не ощущаемые пациентами. В ряде случаев при пароксизмальной тахикардии проводится запись эндокардиальной электрокардиограммы путем внутрисердечного введения электродов. Для исключения органической патологии проводят УЗИ сердца, МРТ или МСКТ сердца.
Лечение
Вопрос о тактике лечения пациентов с пароксизмальной тахикардией решается с учетом формы аритмии (предсердной, атриовентрикулярной, желудочковой), ее этиологии, частоты и длительности приступов, наличия или отсутствия осложнений во время пароксизмов (сердечной или сердечно-сосудистой недостаточности).
Большинство случаев желудочковой пароксизмальной тахикардии требуют экстренной госпитализации. Исключение составляют идиопатические варианты с доброкачественным течением и возможностью быстрого купирования путем введения определенного антиаритмического препарата. При пароксизме суправентрикулярной тахикардии пациентов госпитализируют в отделение кардиологии в случае развития острой сердечной либо сердечно-сосудистой недостаточности.
Плановую госпитализацию пациентов с пароксизмальной тахикардией проводят при частых, 2 раз в месяц, приступах тахикардии для проведения углубленного обследования, определения лечебной тактики и показаний к хирургическому лечению.
Возникновение приступа пароксизмальной тахикардии требует оказания неотложных мер на месте, а при первичном пароксизме или сопутствующей сердечной патологии необходим одновременный вызов скорой кардиологической службы.
Для купирования пароксизма тахикардии прибегают к проведению вагусных маневров – приемов, оказывающих механическое воздействие на блуждающий нерв. К вагусным маневрам относятся натуживание; проба Вальсальвы (попытка энергичного выдоха при закрытых носовой щели и ротовой полости); проба Ашнера (равномерное и умеренное надавливание на верхний внутренний угол глазного яблока); проба Чермака-Геринга (надавливание на область одного или обоих каротидных синусов в области сонной артерии); попытка вызвать рвотный рефлекс путем раздражения корня языка; обтирание холодной водой и тд С помощью вагусных маневров возможно купирование только приступов суправентрикулярных пароксизмов тахикардии, но не во всех случаях. Поэтому основным видом помощи при развившейся пароксизмальной тахикардии является введение препаратов противоаритмического действия.
В качестве оказания неотложной помощи показано внутривенное введение универсальных антиаритмиков, эффективных при любых формах пароксизмов: новокаинамида, пропранолоа (обзидана), аймалина (гилуритмала), хинидина, ритмодана (дизопирамида, ритмилека), этмозина, изоптина, кордарона. При длительных пароксизмах тахикардии, не купирующихся лекарственными средствами, прибегают к проведению электроимпульсной терапии.
В дальнейшем пациенты с пароксизмальной тахикардией подлежат амбулаторному наблюдению у кардиолога, определяющего объем и схему назначения антиаритмической терапии. Назначение противорецидивного антиаритмического лечения тахикардии определяется частотой и переносимостью приступов. Проведение постоянной противорецидивной терапии показано пациентам с пароксизмами тахикардии, возникающими 2 и более раз в месяц и требующими врачебной помощи для их купирования; при более редких, но затяжных пароксизмах, осложняющихся развитием острой левожелудочковой или сердечно-сосудистой недостаточности. У пациентов с частыми, короткими приступами наджелудочковой тахикардии, купирующимися самостоятельно или с помощью вагусных маневров, показания к противорецидивной терапии сомнительны.
Длительная противорецидивная терапия пароксизмальной тахикардии проводится противоаритмическими средствами (бисульфатом хинидина, дизопирамидом, морацизином, этацизином, амиодароном, верапамилом и тд ), а также сердечными гликозидами (дигоксином, ланатозидом). Подбор препарата и дозировки осуществляется под электрокардиографическим контролем и контролем самочувствия пациента.
Применение β-адреноблокаторов для лечения пароксизмальной тахикардии позволяет снизить вероятность перехода желудочковой формы в мерцание желудочков. Наиболее эффективно использование β-адреноблокаторов совместно с противоаритмическими средствами, что позволяет снизить дозу каждого из препаратов без ущерба эффективности проводимой терапии. Предупреждение рецидивов суправентрикулярных пароксизмов тахикардии, уменьшение частоты, продолжительности и тяжести их течения достигается постоянным пероральным приемом сердечных гликозидов.
К хирургическому лечению прибегают при особо тяжелом течении пароксизмальной тахикардии и неэффективности противорецидивной терапии. В качестве хирургического пособия при пароксизмах тахикардии применяются деструкция (механическая, электрическая, лазерная, химическая, криогенная) дополнительных путей проведения импульса или эктопических очагов автоматизма, радиочастотная абляция (РЧА сердца), вживление электрокардиостимуляторов с запрограммированными режимами парной и “захватывающей” стимуляции либо имплантация электрических дефибрилляторов.
Прогноз
Прогностическими критериями пароксизмальной тахикардии являются ее форма, этиология, длительность приступов, наличие или отсутствие осложнений, состояние сократительной способности миокарда (так как при тяжелых поражениях сердечной мышцы велик риск развития острой сердечно-сосудистой или сердечной недостаточности, фибрилляции желудочков).
Наиболее благоприятна по течению эссенциальная суправентрикулярная форма пароксизмальной тахикардии: большинство пациентов не утрачивают трудоспособности на протяжении многих лет, редко наблюдаются случаи полного спонтанного излечения. Течение суправентрикулярной тахикардии, обусловленной заболеваниями миокарда, во многом определяется темпами развития и эффективностью терапии основного заболевания.
Худший прогноз отмечается при желудочковой форме пароксизмальной тахикардии, развивающейся на фоне патологии миокарда (острого инфаркта, обширной преходящей ишемии, рецидивирующего миокардита, первичных кардиомиопатий, тяжелой миокардиодистрофии, обусловленной пороками сердца). Поражения миокарда способствуют трансформации пароксизмов тахикардии в мерцание желудочков.
При отсутствии осложнений выживаемость пациентов с желудочковой тахикардией составляет годы и даже десятилетия. Летальный исход при желудочковой форме пароксизмальной тахикардии, как правило, наступает у пациентов с сердечными пороками, а также больных, перенесших ранее внезапную клиническую смерть и реанимацию. Улучшает течение пароксизмальной тахикардии постоянная противорецидивная терапия и хирургическая коррекция ритма.
Профилактика
Меры профилактики эссенциальной формы пароксизмальной тахикардии, как и ее причины, неизвестны. Предупреждение развития пароксизмов тахикардии на фоне кардиопатологии требует профилактики, своевременной диагностики и терапии основного заболевания. При развившейся пароксизмальной тахикардии показано проведении вторичной профилактики: исключение провоцирующих факторов (психических и физических нагрузок, алкоголя, курения), прием седативных и антиаритмических противорецидивных препаратов, хирургическое лечение тахикардии.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Наверное, каждый человек хотя бы один раз сталкивался в своей жизни с учащением сердцебиения.
Кардиологам часто приходится работать с подобными жалобами и ставить диагноз «синусовая тахикардия».
Действительно ли это опасно и требует незамедлительного лечения или же это вариант нормы?
Что такое синусовая тахикардия сердца?
Приступ заболевания начинается на фоне сильных эмоций, стрессовых состояний, физической работы или нехватки кислорода. Это не влечет за собой никаких негативных последствий. Пульс нормализуется, как только раздражитель исчезнет.
Однако изменение скорости работы сердца бывает связано с рядом патологий. Проблемы со щитовидной железой, заболевания сердца и кровеносных сосудов – все это может влиять на скорость пульса, указывая на необходимость лечения.
Общее понятие и код по МКБ 10
Рассмотрим, что такое синусовая тахикардия с точки зрения современной кардиологии. В медицине она характеризуется значительным увеличением пульса.
Из международной классификации болезней (пересмотр 10) отдельный код МКБ 10 «синусовая тахикардия» был исключен. Заболевание классифицируется как наджелудочковая тахикардия (узловая) и имеет общий код I47.1.
В зависимости от того, что вызвало тахикардию, ее подразделяют на:
- Патологическую. В данном случае наблюдаются значительные изменения в системе кровоснабжения, а также в миокарде. При увеличении скорости работы сердца камеры не успевают полностью заполняться кровью. Это вызывает нарушение кровообращения, и как следствие наблюдается кислородное голодание в тканях других органов. Через некоторое время происходит расширение сердца и уменьшается сократимость сердечной мышцы. Развивается кардиомиопатия. Также данной форме сопутствует ишемия миокарда, это происходит из-за плохого кровотока в коронарных артериях. Если при этом сосуды подвержены атеросклерозу, то больной есть риск наступления инфаркта миокарда.
- Физиологическую. Это разновидность нормы. Увеличение пульса происходит из-за определенных внешних причин: стресс или физическая нагрузка. После прекращения воздействия извне, ЧСС (частота сердечных сокращений) возвращается к исходному значению. При этом не происходит никаких расстройств в гемодинамике и изменений в сердечной мышце. Опасность может заключаться только в том, что повышенные сердечные сокращения могут спровоцировать обострение какой-либо другой патологии.
Выделяют:
- умеренную форму;
- выраженную форму.
Умеренная
Для понимания, что такое умеренная синусовая тахикардия важно определиться с допустимой ЧСС. Пульс в этом случае варьирует в диапазоне от 90 до 135. Никаких симптомов болезни пациент не ощущает. Чаще всего болезнь проявляется при стрессе и нагрузках.
Умеренная синусовая тахикардия чаще всего не требует лечения.
Выраженная
При ней пульс значительно возрастает и колеблется в пределах от 135 до 185 ударов/минуту. Больной может ощущать значительную слабость. Возможно головокружение, а также потеря сознания. При проявлении подобных симптомов рекомендовано обязательно показаться врачу для дальнейшего обследования.
Синусовая тахикардия в выраженной форме может быть результатом патологии.
У взрослых
Специалисты, изучив что такое синусовая тахикардия и причины ее появления у взрослых, установили, что увеличение пульса может быть:
- в состоянии нормы;
- в результате какой-либо патологии.
По мере того, как головной мозг и вегетативная регуляция становятся более зрелыми, симптомы подростковой тахикардии могут полностью исчезнуть или, наоборот, проявиться в значительной степени.
Особое внимание следует обратить на увеличение частоты сердечных сокращений в пожилом возрасте.
При беременности
Установлено, что даже если у женщины нет нарушений в работе сердечно-сосудистой системы, возможно развитие заболевания синусовая тахикардия при беременности. Это не является физиологической нормой и может быть объяснено рядом вполне закономерных причин:
- у женщины в период беременности увеличивается объем кровотока, это связано с увеличением размера матки и ростом будущего ребенка;
- при беременности у женщины увеличивается вес, что тоже влияет на работу сердца;
- изменение гормонального фона будущей матери.
С каждым новым месяцем беременности нагрузка на сердце все возрастает. При этом болезнь из умеренной может перейти в выраженную. Данное заболевание требует особо пристального наблюдения особенно в третьем триместре, так как оно может спровоцировать серьезные осложнения как для матери, так и для плода.
У подростков
Кардиологи, отвечая на вопрос о том, что такое синусовая тахикардия у подростков, стремятся рассмотреть проблему не только со стороны патологических изменений, но и с точки зрения влияния интенсивного роста и развития всех систем и органов в целом.
Специалисты постоянно изучают данное заболевание и причины его возникновения в юном возрасте. Чаще всего оно случается из-за особенностей или расстройств нервной системы. Также заболевание наблюдается у пациентов страдающих вегетативной дисфункцией. При этом любое внешние воздействие, любое эмоциональное состояние способно вызвать приступ. Синусовая тахикардия у подростка носит следующие признаки:
- потливость;
- головокружение;
- сильная дрожь.
У ребенка
Синусовая тахикардия у ребенка – явление распространенное. Под ней подразумевают значительное увеличение ЧСС, при этом синусовый ритм не изменен. В разном возрасте значение ЧСС варьирует от 90 до 180 за одну минуту.
У детей до семи лет ускорение ЧСС не считается патологией. Синусовая тахикардия у ребенка в 1 год чаще всего имеет физиологические причины и проходит сама через некоторое время.
Изменение ЧСС вызывают:
- лихорадочные состояния (повышение температуры на 1 градус вызывает учащение сердечных сокращений на 10 -15 ударов);
- незрелость нервной системы;
- пороки в развитии сердца;
Синусовая тахикардия у детей требует тщательного наблюдения, чтобы не пропустить серьезных нарушений в развитии и здоровье.
У новорожденного
Пульс у ребенка напрямую зависит от возраста. У младенца частота пульса в норме может быть 140 ударов в минуту.
Синусовая тахикардия у новорожденного почти всегда нормальное физиологическое явление, которое не требует медицинского вмешательства.
Причины
При заболевании синусовая тахикардия причины могут быть различные. Существует их принятое разделение:
- Кардиальные. К ним относят:
- сердечная недостаточность;
- воспалительные процессы, они могут иметь как инфекционное, так и аутоиммунное происхождение;
- разновидности ишемического поражения сердца;
- врожденные и приобретенные пороки сердца;
- кардиомиопатии.
- Не связанные с проблемами сердца:
- нарушения в работе желез внутренней секреции;
- неврозы, психозы и прочие неврогенные заболевания.
- Нехватка кислорода может вызвать увеличение частоты пульса.
- Некоторые лекарственные препараты способны вызвать приступ сердцебиения.
Вертеброгенный характер заболевания
Появление тахикардии может быть вызвано проблемами с позвоночником. Вертеброгенная синусовая тахикардия диагностируется при следующих симптомах:
- увеличение ЧСС возникает при поворотах или наклонах;
- при нахождении длительное время в неудобной позе возможно развитие приступа;
- кроме изменения пульса присутствуют другие симптомы, указывающие на проблемы с позвоночным столбом;
- сильный кашель или чихание увеличивает скорость биение сердца.
Симптомы
Врач, обследуя больного синусовой тахикардией, внимательно изучает симптомы болезни, выясняет причину, ее вызвавшую, и назначает соответствующее лечение.
Иногда при заболевании синусовая тахикардия симптомов может не быть вовсе.
Иногда пациент жалуется на незначительные неприятные ощущения, локализованные внутри груди, учащенное сердцебиение и легкие боли.
При нарастании заболевания жалобы становятся более конкретными и причиняют значительный дискомфорт.
При этом заболевании возможны:
- не проходящее сильное ощущения частого сердцебиения;
- ощущение нехватки воздуха и одышка даже в состоянии покоя;
- быстрая утомляемость;
- постоянная слабость;
- боли в сердце;
- постоянное чувство раздражения, бессонница и беспокойство.
Отличительной чертой является постепенное нарастание симптомов. Очень часто пациент не способен зафиксировать время начала приступа.
Когда пульс становится достаточно высоким, больной начинает ощущать учащенное сердцебиение. Если приступ продолжается длительно время возможно наблюдать бледность кожных покровов, уменьшение выделяемой мочи и понижение давления. Возможны приступы панических атак и состояние выраженного беспокойства.
Признаки на ЭКГ
Заболевание можно диагностировать по результатам ЭКГ. Это является основным диагностическим критерием, позволяющим точно выявить болезнь.
Для диагностики заболевания синусовая тахикардия на ЭКГ выделяют следующие признаки:
- ЧСС более 90 ударов за одну минуту;
- сохранение синусового ритма, при этом зубец Р идет перед желудочковым комплексом;
- QRS не нарушен;
- промежуток между зубцами Р сокращен;
- размер зубцов Т выше или ниже нормы.
Для более точного диагностирования заболевания синусовая тахикардия ЭКГ делают под нагрузкой. Например, пациента просят приседать или используют специальные тренажеры. ЭКГ снимается до и после физических упражнений. Если приступы случаются редко и они длятся незначительное время, для диагностики врач может назначить суточный мониторинг.
Лечение
Для своевременной диагностики взрослый человек должен знать, что такое синусовая тахикардия и опасно ли это. Для эффективного лечения стенокардии в первую очередь необходимо выяснить причину, ее вызывающую. Кроме купирования симптомов необходимо устранять и то, что провоцирует учащение сердцебиения.
Физиологическая тахикардия лечения не требует. Лечением патологической формы заболевания занимается кардиолог. Если больному поставлен диагноз синусовая тахикардия, за консультацией по вопросу «как лечить» следует обратиться к таким специалистам как эндокринолог, невролог, психотерапевт.
Как лечить?
После подтвержденного диагноза синусовая тахикардия лечение назначает врач, но пациент в первую очередь должен изменить свой образ жизни и привычки.
Для успешного лечения необходимо:
- Отказаться от вредных привычек.
- Исключить все кофеинсодержащие продукты.
- Убрать пряные специи из рациона.
- Принимать пищу требуется дробно небольшими порциями не реже 5-6 раз в сутки.
- Наладить баланс между работой и полноценным отдыхом.
- Больше гулять на свежем воздухе.
- Стараться избегать стрессовых ситуаций и чрезмерных нагрузок на нервную систему.
Всего этого достаточно, чтобы физиологическая тахикардия перестала беспокоить пациента. Но в случае, если проблема вызвана какими-либо патологиями или заболеваниями, без серьезного лечения уже не обойтись.
Препараты
Лечение синусовой тахикардии с помощью препаратов направлено на устранение первопричины заболевания:
- Повышенная функция щитовидной железы. В данном случае пациенту показан прием тиреостатиков (например, Мерказолил). Дополнительно лечащий врач может назначить бета-адреноблокаторы (например, Пиндолол) или антагонисты кальция (Верапамил) для нормализации сердечного ритма.
- При анемии. Назначают препараты, повышающие содержание железа в крови (Феррум-лек). Хороший эффект дают витамины и микроэлементы. В данном случае средства для дополнительной коррекции ЧСС назначаются редко.
- При хронической сердечной недостаточности назначают бета-блокаторы и сердечные гликозиды (Целанид).
В случае, если медикаментозное лечение неэффективно, пациенту может быть порекомендовано проведение хирургического вмешательства.
Чем опасна?
Многие пациенты не понимают, что такое синусовая тахикардия и чем она опасна. Физиологическая тахикардия опасности для здоровья не представляет. А вот паталогическая форма, если ее вовремя не лечить, может вызвать ряд серьезных осложнений.
При приступах учащенного сердцебиения значительно увеличивается износ сердца. Желудочки не успевают наполняться кровью, а скорость работы сердечной мышцы увеличивается. Это приводит к дефициту кислорода в тканях и органах. Из-за этого может развиться ишемическое поражение сердца и головного мозга.
Берут ли в армию с таким диагнозом?
Призывники и их родственники не всегда знают, берут ли в армию с диагнозом «синусовая тахикардия». Сама по себе тахикардия не является противопоказанием к призыву в армию. Освобождения получают те призывники, у которых заболевание сопровождается другими серьезными сопутствующими заболеваниями. Например, призыв в армию недопустим при ревматоидных заболеваниях, сопровождающихся сердечной недостаточностью.
Пароксизмальные тахикардии
Учащение ЧСС пароксизмального типа отличается от синусового внезапным острым началом приступа и резким прекращением. При этом пульс может достигать 300 ударов в минуту.
Желудочковая
Данное заболевание почти всегда сопровождается серьезным поражением мышцы сердца. При этом наблюдается нарушение внутрисердечного и внешнего кровотока. При отсутствии лечения может вызвать смерть пациента.
Наджелудочковая
Аритмия вызвана нарушением электрической проводимости и регуляции ЧСС. Проявляется в 95% случаев всех аритмий. Способна вызвать аритмогенный коллапс и сердечную недостаточность.
Полезное видео
Дополнительную информацию о синусовой тахикардии можно узнать из этого видеоролика:
Заключение
- Несмотря на то, что у многих людей учащение пульса возникает из-за вполне объяснимых физиологических причин и проходит после прекращения нагрузки, расслабляться нельзя. Увеличение ЧСС может быть результатом тяжелых патологий, требующих обследования и лечения.
- Важно помнить, что в отличии от пароксизмальной, приступ в данном случае развивается медленно, и его начало легко пропустить.
- Помимо проблем с самим сердцем, увеличение частоты пульса могут вызывать расстройства нервной и эндокринной систем. Для корректного лечения в данном случае может потребоваться консультация соответствующих специалистов.
- Многие не понимают, что такое синусовая тахикардия и какие неприятные последствия она может вызвать и обращаются к врачу слишком поздно.
- Заболевание не является приговором. После своевременно поставленного диагноза и правильно проведенного лечения качество жизни человека не ухудшится.
Источник
