Паркинсонический синдром и его лечение

Тремор конечностей, замедленность движений и другие признаки синдрома паркинсонизма могут быть вызваны целым рядом заболеваний. В связи с улучшением результатов лечения различных заболеваний, продолжительность жизни населения растёт, частота развития данного синдрома увеличивается. Это состояние характерно для старших возрастных групп населения, в основном для мужчин.
Понятие синдром паркинсонизма включает в себя симптомокомплекс, характеризующийся:
- тремором;
- неспособностью удерживать равновесие;
- повышением тонуса мышц;
- появлением неконтролируемого сопротивления мышечной ткани в ответ на попытку изменить положение тела;
- замедленностью движений;
- неспособностью начать движение, адекватное по скорости и силе и др.
Причины возникновения
Синдром паркинсонизма является следствием следующих заболеваний:
- перенесенные в прошлом геморрагические или ишемические инсульты в базальных отделах головного мозга;
- повторные многочисленные черепно-мозговые травмы;
- указание на заболевание энцефалитом в прошлом;
- лекарственные интоксикации нейролептиками, препаратами лития;
- нейросифилис;
- рассеянный склероз, сирингомиелия, боковой амиотрофический склероз, деменция;
- атаксия-телеангиэктазия;
- глиома третьего желудочка;
- на фоне гепатоцеребральной недостаточности, патологии щитовидной железы;
- атрофия мозжечка с сообщающейся гидроцефалией, повышением внутричерепного давления (ВЧД);
- острый энцефалит Экономо.
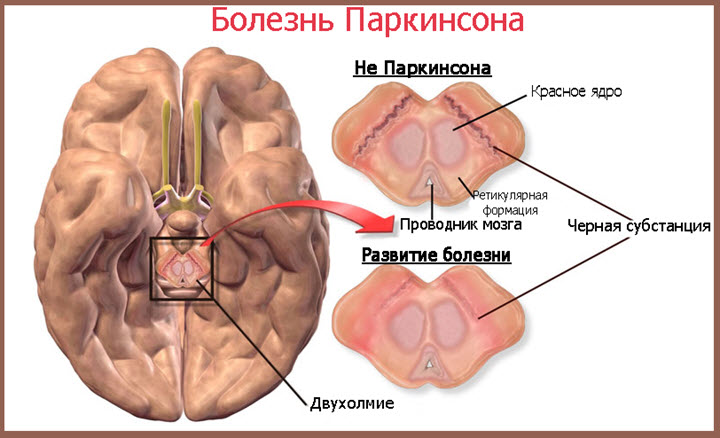
Синдром паркинсонизма классифицируется по причинам возникновения:
- Первичный идиопатический – болезнь Паркинсона.
- Генетический дефект, проявляющийся в молодом возрасте, – ювенильный паркинсонизм.
- Вторичный – синдром Паркинсона, развившийся как осложнение, последствие других заболеваний и травм центральной нервной системы (ЦНС).
- Паркинсонизм-плюс – состояние, когда симптомы паркинсонизма имеются наряду с другими разнообразными синдромами тяжелых заболеваний ЦНС, например, эссенциальный тремор.
Клиническая картина
Болезнь Паркинсона, ювенильный паркинсонизм, синдром Паркинсона и паркинсонизм-плюс характеризуются общими симптомами и отличительными чертами.
Общие симптомы
Общие симптомы включают в себя следующие нарушения:
- двигательные;
- вегетативные;
- сенсорные;
- психические;
- патология сна и бодрствования.
Двигательные симптомы
Нарушения движения представлены отсутствием активных движений, тремором в покое, скованностью и напряжением в мышцах.
- Тремор, или дрожание, пальцев рук встречается при большом количестве заболеваний. В каждой ситуации он характеризуется своими особенностями:
- Тремор, который возникает в покое, чаще встречается при паркинсонизме. Ослабевает при движении, ходьбе, если отвлечь внимание пациента.
Мозжечковый тремор проявляется дрожанием головы, рук, туловища. Важно! Крупноразмашистые движения при патологии мозжечка развиваются в основном в момент окончания движения, а при паркинсонизме – в покое. Проверяется при выполнении пальценосовой и пяточно-коленной пробы. - Тремор, развивающийся при патологии щитовидной железы, психоэмоциональном перенапряжении, синдроме отмены алкоголя, болезнях обмена веществ. Максимально проявляется при попытке сохранить позу. Хорошо виден на кончиках пальцев кистей при вытянутых руках.
- Ортостатический тремор не наблюдается при паркинсонизме, появляется в ногах во время ходьбы, отмечается дрожание в четырёхглавой мышце бедра.
Главное отличие дрожательного феномена при паркинсонизме – несимметричность. При данной патологии у больных имеется характерная поза просителя: наклонённая вперёд голова, опущенные плечи.
К нарушениям движения относятся:
- шаркающая походка;
- замедленная, монотонная речь;
- гипомимичное выражение лица;
- почерк становится мелким;
- утрачиваются содружественные движения рук при ходьбе, которые в норме есть у всех людей;
- человеку сложно начать выполнять какое-либо движение и так же трудно остановиться.
Вегетативные симптомы
Вегетативная недостаточность характеризуется следующими проявлениями:
- нарушение глотания, ощущение удушья;
- склонность к запорам;
- разнообразные нарушения мочеиспускания от императивных позывов до затруднения с неполным опорожнением мочевого пузыря, недержанием мочи;
- нарушения эрекции, снижение либидо;
- склонность к ортостатическим коллапсам;
- снижение потоотделения, гипер- или гипосаливация.

Сенсорные симптомы
Пациенты не обращают внимания на нарушение чувствительности или сенсорные симптомы, которые являются ранними проявлениями синдрома паркинсонизма. Чувствительные нарушения формируются раньше паркинсонических двигательных расстройств. К ним относятся:
- нарушение обоняния;
- чувство бегания мурашек, жжение или боль в конечностях, в основном в ногах.
Психические симптомы
Болезнь Паркинсона и паркинсонизм в равной степени часто сопровождаются нарушением психики:
- Депрессия. Люди, склонные к депрессивным состояниям, чувству вины, заниженной самооценке, больше подвержены паркинсонизму. Важно! Пациенты фиксируют своё внимание на нарушении движения и не говорят об имеющейся тревожности, отчаянии. Но эти явления присутствуют всегда.
- Психозы, чередующиеся с апатией, безразличием, вялостью. Возможно развитие спутанного сознания с галлюцинациями и психозом. Чем дольше имеется клиническая симптоматика паркинсонизма, тем чаще появляются психотические реакции. Сначала критика сохранна. Со временем критическое отношение к галлюцинациям у больного исчезает и развивается такое состояние, как паранойяльный психоз.
- Пониженная работоспособность, ощущение усталости, вялости, постоянное чувство утомлённости. Отсутствует радостное настроение, нет потребности получать удовольствие и наслаждение.
- Нарушение познавательных функций, появляется вязкость мышления, резко снижается внимание. Нарушение памяти отличается характерными особенностями. Больные могут запоминать механическую информацию и вообще не способны фиксировать эмоционально окрашенную.
- Навязчивые состояния, патологические влечения.
Нарушение сна и бодрствования
Нарушения сна и бодрствования имеются у 98 % больных с паркинсонизмом и появляются на 5 – 10 лет раньше, чем основная двигательная симптоматика синдрома Паркинсона.
Имеются следующие проявления:
- нарушается засыпание;
- дневная сонливость;
- частые ночные или ранние утренние пробуждения;
- увеличивается продолжительность ночного сна, сохраняется чувство усталости и разбитости после пробуждения;
- слишком яркие устрашающие сновидения.
При синдроме паркинсонизма на первый план выходит симптоматика того заболевания, которое привело к его развитию.

Диагностика
Для правильного лечения синдрома паркинсонизма надо выявить причину, его вызвавшую, и исключить сходные состояния, которые могут симулировать заболевание.
Синдром Паркинсонизма развивается как осложнение следующих приобретённых заболеваний:
- лекарственный;
- посттравматический;
- токсический;
- постэнцефалитический;
- паркинсонизм при других нейроинфекциях;
- паркинсонизм при гидроцефалии;
- сосудистый;
- постгипоксический.
Первично проявляется симптоматика вышеуказанных заболеваний, а потом как осложнение присоединяется дрожательно-ригидный синдром.
При дегенеративных заболеваниях ЦНС развивается паркинсонизм-плюс, при котором на первый план выходят неврологические синдромы:
- пирамидный;
- мозжечковый;
- вегето-сосудистая дистония;
- деменция;
- последним присоединяется паркинсонизм-плюс.
К этой же группе относятся:
- мультисистемная атрофия;
- прогрессирующий надъядерный паралич;
- болезнь диффузных телец леви;
- кортикобазальная дегенерация;
- гемипаркинсонизм-гемиатрофия;
- болезнь Альцгеймера;
- болезнь Крейтцфельдта – Якоба;
- наследственные формы;
- болезнь Гентингтона;
- спиноцеребеллярные дегенерации;
- болезнь Галлервордена – Шпатца;
- гепатолентикулярная дегенерация;
- паллидарные дегенерации;
- семейная кальцификация базальных ганглиев;
- нейроакантоцитоз;
- дистония-паркинсонизм.

Лечение
Выделяют 4 важных направления лечения:
- Лечение основного заболевания, если это возможно.
- Препараты, направленные на купирование явлений паркинсонизма.
- Использование ноотропов, сосудистых средств для защиты мозга от дальнейшего разрушения.
- Реабилитация.
Для симптоматического лечения используют следующие средства:
- препараты леводопы;
- агонисты дофаминовых рецепторов;
- антихолинергические средства;
- препараты амантадина;
- ингибиторы моноаминоксидазы типа В;
- ингибиторы катехол-О-метилтрансферазы.
Лечение паркинсонизма назначается индивидуально лечащим врачом с учётом основного заболевания, выраженности дополнительных неврологических расстройств, индивидуальной чувствительности.
Основная задача лечения больных с паркинсонизмом – восстановление нарушенных двигательных функций. В некоторых случаях, когда проявления заболевания минимальные, лекарство можно не назначать.
При нарастании симптоматики используется монотерапия, а в дальнейшем – комбинированная лекарственная терапия.
Для лечения вегетативных расстройств применяются:
- ношение эластичных чулок;
- увеличенное употребление соли, воды;
- флудрокортизон;
- «Мидодрин» – адреналиноподобный симпатомиметик с сосудосуживающим эффектом. Назначается внутрь по 2,5 мг 3 раза;
- «Индометацин» хорошо снимает головную, мышечную, суставную боль при сенсорных проявлениях;
- Кофеин улучшает выносливость ЦНС к нагрузке и устойчивость к повреждающим факторам. Повышает артериальное давление, применяется для лечения ортостатических нарушений;
- «Дигидроэрготамин» обладает стимулирующим действием на серотониновые рецепторы, является блокатором адренорецепторов сосудов. Препарат сужает сосуды головного мозга.

При нейрогенных нарушениях мочеиспускания используют:
- «Оксибутинин» применяется при нейрогенной слабости мочевого пузыря и недержании мочи. Эффективен также при повышении спазма гладкой мускулатуры желудочно-кишечного тракта, матки, желчного пузыря. Продолжительность лечения до 2 лет.
- «Толтеродин» – м-холинолитик, применяемый при гиперактивности мочевого пузыря, императивных позывах, непроизвольном мочеиспускании.
- «Альфузозин» блокирует альфа-1-адренорецепторы мочеполовых органов, назначается при функциональных нарушениях по 5 мг 2 раза.
- «Доксазозин» снижает артериальное давление, уровень холестерина и липидов высокой плотности в крови, даёт хороший эффект при синдроме паркинсонизма на фоне хронической ишемической болезни головного мозга с артериальной гипертензией.
- «Празозин» – гипотензивный препарат, обладающий способностью расслаблять мышцы сосудов на периферии и не влияющий на артерии и вены головного мозга.
- «Тамсулозин» эффективен у пожилых мужчин при дизурических нарушениях, развивающихся на фоне гиперплазии предстательной железы.
- «Теразозин» используется для симптоматической терапии доброкачественной гиперплазии предстательной железы, артериальной гипертензии.
- «Десмопрессин» эффективен в отношении мочевых нарушений, никтурии.
При склонности к запорам:
- диета, богатая клетчаткой;
- достаточная физическая активность;
- «Домперидон» или «Мотилиум» улучшают моторику ЖКТ, блокируя при этом рвотный центр;
- «Цизаприд» – серотонинергическое средство, стимулирующее моторику желудочно-кишечного тракта при желудочно-пищеводном рефлюксе, гастропарезе, анорексии, функциональном и идиопатическом запорах, функциональной диспепсии, гипокинезии желчного пузыря;
- слабительные средства лучше использовать растительного происхождения. Они обладают более мягким, постепенным эффектом, не вызывают нарушения водно-электролитного баланса, дефицита витаминов и микроэлементов в организме. К таким препаратам относятся «Гутталакс», «Регулакс», сенна, белладонна, «Мукофальк», «РектАктив».
Для лечения когнитивных расстройств применяют:
- «Ривастигмин»;
- «Донепезил»;
- «Галантамин»;
- «Мемантин»;
- «Ипидакрин»;
- «Холина альфосцерат»;
- «Пирацетам».
Для лечения аффективных нарушений используют:
- «Пирибедил»;
- «Прамипексол»;
- «Мелипрамин» – антидепрессант, хорошо устраняющий явления тревоги, применяется по 25 мг 3 раза;
- психотерапию.
Лечение проблем сна требует:
- откорректировать вечернюю дозу противопаркинсонических средств;
- если этого не достаточно, то на ночь назначается «Клозапин»;
- «Тразодон», «Амитриптилин», «Доксепин»;
- снотворные назначаются на очень непродолжительное время из-за реально существующей угрозы развития привыкания.
Немедикаментозное лечение
Для сохранения качественной социально активной жизни пациент должен иметь необходимую информацию о своём заболевании, научиться с ним жить, чтобы контролировать болезнь.
Обычно в лечение включают:
- нейропсихологический тренинг;
- речевую терапию;
- ЛФК;
- соблюдение диеты, режима дня.
Профилактика
Специфических мер профилактики синдрома паркинсонизма не существует. Но учитывая, что он развивается как симптом либо осложнение других болезней нервной системы, необходимо проводить первичную профилактику заболеваний и травм ЦНС.
Основные направления профилактики включают:
- избегание стрессов;
- ведение здорового образа жизни;
- достаточную физическую активность;
- отказ от употребления алкоголя, никотина;
- профилактику производственного и дорожно-транспортного травматизма и др.
Будучи достаточно частым заболеванием ЦНС, особенно в пожилом возрасте, сидром паркинсонизма развивается на фоне хронической ишемической болезни головного мозга. Последствия ишемического и геморрагического инсультов, дисциркуляторная энцефалопатия, атеросклеротическое поражение сосудов могут привести к синдрому паркинсонизма. Следовательно, профилактика вышеперечисленных заболеваний является необходимым условием предотвращения явлений паркинсонизма.
Источник
Общая характеристика заболевания
 Паркинсонизм — это неврологический синдром, основным симптомом которого является нарушение произвольных движений. Синдром паркинсонизма встречается при целом ряде неврологических заболеваний и всегда сопровождается дрожанием конечностей, скованностью мышц, а также замедленностью движений разной степени выраженности.
Паркинсонизм — это неврологический синдром, основным симптомом которого является нарушение произвольных движений. Синдром паркинсонизма встречается при целом ряде неврологических заболеваний и всегда сопровождается дрожанием конечностей, скованностью мышц, а также замедленностью движений разной степени выраженности.
В зависимости от этиологии заболевания различают первичный или идиопатический паркинсонизм и вторичную или симптоматичную форму синдрома паркинсонизма. В первом случае болезнь вызывается постепенной гибелью дофаминовых нейронов в центральной нервной системе человека. Они отвечают за торможение двигательной активности, и их дефицит приводит к расстройству двигательной функции организма.
Вторичный синдром паркинсонизма провоцируется внешними факторами: лекарственными препаратами, черепно-мозговыми травмами, инфекциями и т.д.
Паркинсонизм – одно из наиболее распространённых заболеваний людей пожилого возраста. Оно было описано впервые в 1817 г. и названо в честь Дж. Паркинсона. После 80 лет синдром паркинсонизма диагностируется примерно у каждого 5-го жителя планеты. Увеличение продолжительности жизни людей в развитых странах приводит к дальнейшему статистическому росту количества пациентов с паркинсонизмом.
Симптомы паркинсонизма
Тремор, он же непроизвольное дрожание конечностей – один из наиболее ярких симптомов паркинсонизма. Во время произвольного движения тремор исчезает и появляется снова при двигательной пассивности больного.
Ещё один важный симптом паркинсонизма – ригидность, она же скованность мышц. Заболевание проявляется повышенным мышечным тонусом скелетной мускулатуры. Из-за неё выполнение любого движения требует приложения дополнительных усилий. Ригидность мышц сопровождается сутулостью. Существует даже неофициальное название для позы пациента с синдромом паркинсонизма – «поза просителя», вызванная изменением рефлексов, отвечающих за вертикальность положения тела.
Дополнительными симптомами паркинсонизма считаются олиго — и брадикинезия (замедленность и дефицит движений), обеднение жестикуляции и мимики, нарушения равновесия.
Первичный паркинсонизм у пожилых людей может привести к нарушениям слюноотделения, глотания, монотонности голоса и в редких случаях к деменции (слабоумию). Последние названные симптомы паркинсонизма обычно манифестируются на поздней стадии заболевания.
Весь симптомокомплекс заболевания приводит к трудностям при выполнении будничных занятий, доставляет значительные неудобства и исчезает лишь во время сна больного.
Виды паркинсонизма
Согласно общепринятой классификации заболевания выделяют сосудистый паркинсонизм, а также токсические, лекарственные, посттравматические и постэнцефалитические виды заболевания.
Сосудистый паркинсонизм провоцируется сосудистыми патологиями. В отличие от других видов заболевания при нём у пациента не бывает периодов отсутствия тремора. Непроизвольное дрожание мышц при сосудистом паркинсонизме провоцируют подострые или острые нарушения мозгового кровообращения. В случае ухудшения состояния заболевание может перерасти в инсульт.
Сосудистый паркинсонизм – одна из наиболее редких форм болезни. Гораздо чаще встречаются токсические и лекарственные виды заболевания.
Токсический паркинсонизм возникает на фоне хронического или острого отравления тяжёлыми металлами, ядовитыми газами или наркотиками.
Лекарственный паркинсонизм провоцирует приём медикаментов, например, нейролептиков.
Посттравматический паркинсонизм вызывается повреждениями структур мозга и встречается наиболее часто у боксёров. Один их подвидов паркинсонизма — синдром Мартланда, характеризующийся дистрофическими изменениями головного мозга.
Постэнцефалитический паркинсонизм имеет инфекционную этиологию. Он развивается из-за повреждений верхнего ствола мозга при эпидемическом энцефалите. Один из симптомов паркинсонизма этого вида — глазодвигательные расстройства: непроизвольное закатывание глаз и т.д.
Диагностика паркинсонизма
Тремор и другие нарушения двигательной активности проявляются уже при гибели значительных количества двигательных нейронов. На этой стадии заболевания постановка диагноза уже не вызывает сложностей. Хотя не один из симптомов паркинсонизма не является патогномоничным признаком, типичным исключительно для данного заболевания. Поэтому окончательный диагноз устанавливается лишь после длительного наблюдения за больным и улучшения его состояния под влиянием холиноблокаторов.
Более ранняя диагностика паркинсонизма основана на фиксации минимальных изменений в голосе больного, вызванных нарушениями функций мышц гортани.
Лечение паркинсонизма
 Схема лечения паркинсонизма сугубо индивидуальна для каждого больного. Для купирования синдрома лекарственного вида обычно достаточно отмены курса принимаемых медикаментов. Лечение паркинсонизма сосудистого типа предполагает хирургическую коррекцию мозгового кровообращения методом шунтирования.
Схема лечения паркинсонизма сугубо индивидуальна для каждого больного. Для купирования синдрома лекарственного вида обычно достаточно отмены курса принимаемых медикаментов. Лечение паркинсонизма сосудистого типа предполагает хирургическую коррекцию мозгового кровообращения методом шунтирования.
Частью обязательного медикаментозного лечения паркинсонизма любого вида является назначение L-ДОФА-препаратов, холинолитиков и т.д. Медикаментозное лечение паркинсонизма помогает лишь уменьшить проявление симптомов заболевания и замедлить его прогрессирование.
Терапия паркинсонизма пожизненная, поэтому возможно развитие побочных эффектов: запоров, сухости во рту, общей слабости, нарушения сердечного ритма, расстройства памяти и пр. При недостаточной эффективности консервативного лечения паркинсонизма применятся нейростимуляция головного мозга. Для этого под кожу пациента в области груди имплантируется нейростимулятор, который соединён электродами с головным мозгом.
К радикальным методам лечения паркинсонизма тяжёлой степени относят также электросудорожную терапию, глубокую стимуляцию головного мозга магнитным полем, а также пересадку стволовых клеток и эмбриональных тканей больному.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник
