Парауретральная киста у женщин код мкб

Парауретральная киста у женщин (код по МКБ-10 — D 30.7) – это замкнутая полость, содержимое которой – жидкостный экссудат. Локализуется новообразование возле устья мочеиспускательного канала и редко – в самом канале.
Парауретральная киста у мужчин и иные типы кист у представителей сильного пола встречаются в единичных случаях.

Причины формирования
Такие доброкачественные новообразования, как дивертикулы уретры, формируются вследствие закупоривания желез, которые располагаются возле мочеиспускательного канала – парауретральных. Увеличение размера новообразования происходит на фоне скопления в нем жидкости.
По результатам исследований в области урологии, самые распространенные причины, способствующие возникновению капсулы, следующие:
- Воспалительный процесс, протекающий в мочеиспускательном канале. В дистальном отделе капсула чаще формируется при перенесенном уретрите. Большая половина случаев приходится на присутствующую гонококковую инфекцию. Реже патологию вызывает условно-патогенная микрофлора.
- Травмирование уретрального канала. Основная причина травматизации – повреждение канала после родов, в результате сдавления головой ребенка при прохождении по родовым путям. Кроме того, облитерация железы происходит при грубом половом акте.
- Инвазивная манипуляция в анамнезе. Это может быть туширование, бужирование, колькоскопия, кольпорафия, субуретральная петлевая пластика.
Редко, но все же имеются случаи, когда формируется киста уретры при беременности. Еще реже новообразования имеют врожденный характер или неустановленную этиологию.
Среди провоцирующих возникновение кисты влагалища факторов – развитие генитальной инфекции (кольпит, вульвовагинит, эндоцервицит и др.).
В группе риска – лица с иммунодефицитом, хроническими заболеваниями (сахарным диабетом, ВИЧ и др.), проходящие лечение иммуносупрессивными препаратами.
Какие симптомы возникают




Симптомы и клинические проявления парауретральной капсулы во многом схожи с иными заболеваниями урологической этиологии.
Особенности симптоматики отличаются у каждой больной женщины (или мужчины) и могут разниться в зависимости от стадии течения патологического процесса.
- На начальном этапе, когда только произошло инфицирование парауретральной железы, клинические проявления заключается в нарушении процесса мочеиспускания. Женщина страдает дизурией, учащением позывов к опорожнению. Из уретрального канала выделяется слизистый экссудат.
- Со временем, по мере развития заболевания, воспалительный процесс начинает протекать с болевым синдромом, диспареунией. Возникает чувство инородного предмета в уретральной области, повышение чувствительности в данном отделе, формирование характерного уплотнения.
- Нагноившаяся капсула формирует абсцесс, который может самостоятельно вскрыться в область мочеиспускательного канала. При наличии кровяных включений в выделяемой урине требуется незамедлительно обратиться к врачу.
- Фото-симптом новообразования – опухолевидное выпячивание, имеющее шаровидную форму, мягкую и эластичную консистенцию, четкие границы. Размер – 2-4 см. Капсулу легко прощупать самостоятельно. Если на нее надавить, можно наблюдать выделение слизистого экссудата.
В новообразовании редко образуются конкременты, которые с легкостью пальпируются. Таковые можно рассмотреть на снимке уретрограммы.
Диагностика

В некоторых случаях парауретральная капсула имеет бессимптомное течение. Ее наличие выявляют случайно при профилактическом осмотре. Диагностика такого патологического состояния затрудняется ввиду схожих клинических проявлений с многими иными урологическими заболеваниями.
Для уточнения диагноза назначают следующие исследования:
- Визуальный осмотр наружных половых органов. Кистозное новообразование может локализоваться в области между влагалищем и уретрой или на боковой стенке вагины. Пальпируя данные отделы, определяют размер, консистенцию, уровень подвижности образования.
- Проведение трансвагинального ультразвукового исследования. В таком случае можно обнаружить небольшую ретенционную капсулу, которая не сообщается с уретральным каналом.
- Проведение уретроцистоскопии. Диагностическое мероприятие позволяет рассмотреть состояние мочеиспускательного канала изнутри.
- Проведение рентгенологической диагностики. Необходимо для дифференциального анализа парауретрального новообразования.
- Проведение магнитно-резонансной томографии. Наиболее точный метод исследования кист, позволяющий детально оценить их анатомию.
Дифференциальный анализ проводят с такими патологиями, как бартолинит, уретрит, цистит, скинеит, острый и хронический пиелонефрит, аденокарцинома.
Лечение кисты

Лечение парауретральной кисты – только оперативным путем. Народное лечение и консервативное в таком случае не помогут полностью избавиться от заболевания. Последний метод используют только для устранения неприятных симптомов и подавления активной инфекции.
Иссечение кистозного новообразования должно происходить вместе с его оболочкой. Дренирование кисты и удаление из его полости жидкостного экссудата без изъятия оболочки не проводят.
Исключение – сильный гнойный процесс, который препятствует проведению операции. В таком случае сначала откачивают содержимое, проводят антибактериальную терапию, а после стихания воспалительного процесса уже проводят хирургическое лечение.
Консервативное

Консервативная терапия заключается в откачивании содержимого кистозного новообразования, назначении лечения протекающей инфекции. С последней целью требуется антибактериальная терапия.
Назначают прием Офлоксацина, Норфлоксацина, других препаратов из данной группы. Продолжительность лечения – до 2 недель.
Антибактериальное лечение назначают и в предоперационный период для того, чтобы предотвратить возможные осложнения.
Оперативное

Удаление парауретральной кисты производят под местным или общим наркозом. Оперативное лечение – наиболее надежное, после которого возможность рецидивов сводится к минимуму.
Если киста располагается в дальнем отделе уретрального канала, проводится лапароскопическая операция, однако чаще такое вмешательство требуется в случае сформировавшихся дивертикулов или абсцессов.
После удаления кисты требуется нахождение в стационарных условиях еще в течение 5-7 дней. На протяжении 2 дней в уретре находится катетер для выведения мочи. Запрет на ведение половой жизни и тяжелые физические нагрузки – до 2 месяцев.
Возможные осложнения и профилактика

Не нужно ждать, пока киста лопнет самостоятельно. При подозрении на формирование требуется неотложный поход к врачу для удаления новообразования. Многочисленные отзывы подтверждают отсутствие осложнений в послеоперационный период в случае иссечения кисты на начальном этапе развития.
Если пренебрегать ранним лечением, повышается риск возникновения осложнений, среди которых:
- присоединение вторичной инфекции;
- образование гематомы в послеоперационный период;
- кровоизлияние;
- рецидив патологии;
- сужение уретрального канала, что негативно сказывается на мочеиспускании;
- образование свища.
Заключение
Чтобы предотвратить такие осложнения и формирование парауретральной кисты, рекомендуется соблюдать личную гигиену, не нарушать питьевой режим, носить только то нижнее белье, которое выполнено из натурального материала.
И, главное профилактическое правило, — прохождение контрольных обследований мочеполовой системы 2 раза в год. Только так можно выявить патологию на начальном этапе развития и снизить риск осложнений.
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Скиниева киста.
Названия
Название: Парауретральная киста.
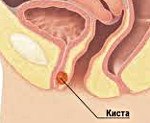
Парауретральная киста
Синонимы диагноза
Скиниева киста.
Описание
Парауретральная киста. Это удерживающая жидкость полость, происходящая из кожных желез или инсульта Гартнера, расположенная в мягких тканях между влагалищем и уретральным каналом. Это проявляется в наличии ощутимых парауретральных образований, дизурии, диспареунии, слизистых выделений из мочеиспускательного канала. Диагноз: гинекологическое и урологическое обследование, трансвагинальное УЗИ, уретроцистоскопия, цистоуретрография, ретроградная уретрография, МРТ. Рекомендуемый вариант лечения — радикальное исчезновение кисты.
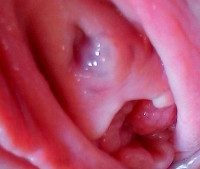
Парауретральная киста
Дополнительные факты
Парауретральные кисты выявляются у 1,7–3% женщин детородного возраста, у 84–85% пациентов от 20 до 50 лет. Болезнь была впервые описана в 1880 году Скин и Уэстбрук. Источником образования удерживающих флюидных образований являются эмбриональные производные мочеполового тракта — парауретральные железы кожи, которые являются женскими гомологами предстательной железы, и проток Гартнера, который наблюдается у 24-25% пациентов. Обычно железы в коже выделяют секрет, необходимый для увлажнения слизистой уретры и создания барьера для предотвращения проникновения микроорганизмов в уретру из преддверия.
Причины
Формирование доброкачественного ретенционного образования в дистальной части мочеиспускательного канала является результатом накопления секрета при закупорке кожной железы или гиперсекреции эпителия заросшего прохода Гартнера. По наблюдениям специалистов в области клинической урологии, акушерства и гинекологии, наиболее распространенными причинами возникновения кист парауретральных желез являются:
• Воспаление мочеиспускательного канала. Кисты дистального отдела мочеиспускательного канала чаще всего развиваются на фоне перенесенного уретрита. Почти у половины пациентов роль гонококков была установлена в генезе патологии, в других случаях воспалительные изменения в устьях табличных желез были вызваны активированной патогенной условной флорой.
• Травматические поражения мочеиспускательного канала. Уничтожение парауретральной железы, особенно у пациентов с женской гипоспадией, может привести к серьезному половому акту. Посттравматическая обструкция протока с образованием кисты также возможна после эпизиотомии или раздавливания тканей при родах с сдавлением головки плода.
• Выполнение инвазивных процедур. У некоторых пациентов, скудные кисты развиваются после затвердевания и кровоизлияния в мочеиспускательный канал, а кисты Гартнера — после кольпоскопии, кольпографии и лазеротерапии В последние годы парауретральные кистозные образования были обнаружены у женщин, перенесших восстановление субуретрального уха (TVT, TVT-O).
В некоторых случаях кисты являются врожденными или неизвестного происхождения. Фактором, повышающим риск образования кист в парауретральной области, является наличие половых инфекций (вульвовагинит, бактериальный вагиноз, кольпит, эндоцервицит). В группу риска также входят женщины, у которых иммунитет снижается из-за хронических заболеваний, сахарного диабета, ВИЧ-инфекции и использования иммунодепрессантов.
Патогенез
Механизм образования парауретральных кист кожи основан на закупорке желез под воздействием различных повреждающих факторов. При воспалительных процессах обструкция возникает вследствие посева микроорганизмами слизистой оболочки протока и полости кожной железы. Отек, а затем закупорка рта провоцируют задержку секреции и воспалительный экссудат. Парауретральная железа увеличивается и постепенно превращается в ретенционную кисту. По мере роста формация вырывается в генитальный разрыв, смещает и сдавливает мочеиспускательный канал. Возможный самопроизвольный разрыв стенки кисты приводит к дренажу ее содержимого в уретру.
Патогенез посттравматических и ятрогенных кистозных образований сходен, однако в этих случаях закупорка полости железы обусловлена прямым разрушением протока или неинфекционным воспалением поврежденных тканей. По мнению ряда авторов, образование парауретральных кист является первой стадией уретрального дивертикулеза. Кисты протоков Гартнера, как правило, образуются за счет посттравматического накопления выделений в рудиментарном канале волка. Роль возбудителей в возникновении этих парауретральных образований еще не установлена.
Классификация
Систематизация парауретральных кист происходит с учетом их образования и происхождения. Такой подход позволяет выбрать оптимальный метод лечения заболевания. Задержка кистозных образований встречается крайне редко, в большинстве случаев приобретается патология. В зависимости от эмбриологического происхождения урогинекологи различают: Они возникают из кожных желез, которые являются гистологически основой предстательной железы и открыты в дистальной части мочеиспускательного канала. Выявлено у 65–70% пациентов с буллезной жидкостью. Они удаляются через доступ к уретре.
• Кисты движений Гартнера. Они происходят от остатков волчьего протока. Хотя они обнаружены в топографии в парауретральной области, они никогда не связываются с уретрой. Увеличение удержания формирования обычно происходит в направлении влагалища и параметров. Истечение происходит через влагалищный доступ.
Симптомы
Болезнь длится долго и скрыто. В 75% случаев пациенты самостоятельно обнаруживают пальпируемое эластическое образование в области наружного отверстия уретры. Клиническая картина у 81% женщин представлена нарушениями мочеиспускания: боль, боли, жжение, частые импульсы, появление слизистого секрета из мочеиспускательного канала.
По мере прогрессирования процесса в тканях, окружающих кисту, развивается хроническое воспаление, боли в области малого таза, дискомфорт во время полового акта и обострение клиники после полового акта. Иногда наблюдаются помутнение мочи, болезненность и чувство угнетения в парауретральной области, жалобы на разрыв, ощущение инородного тела в уретре, затруднение мочеиспускания или ночное недержание мочи. Общие симптомы в виде лихорадки, слабости крайне редки.
Возможные осложнения
При застое мочи и патогенных микроорганизмов, попадающих в полость кисты, возникает абсцесс, который может открыться в просвет мочеиспускательного канала и влагалища с образованием уретро-вагинального свища. Микробный посев способствует вовлечению в воспалительный процесс вышележащих участков мочевыделительной системы с развитием цистита, пиелонефрита.
Состояние может осложняться образованием дивертикула уретры (выпячивание стенки уретры). Постоянная травма объемного образования и эффект инфекции иногда приводят к гиперпластической пролиферации эпителия слизистой оболочки, поэтому у пациентов с парауретральной кистой риск возникновения доброкачественных новообразований увеличивается. Самое серьезное осложнение — рак — встречается крайне редко.
Диагностика
Удерживающая парауретральная киста часто становится случайной находкой во время обычной проверки, обследования на другое урологическое или гинекологическое заболевание. Диагностика жалоб часто затруднена из-за неспецифических симптомов. Наиболее информативными методами диагностики парауретральной кисты являются:
• Гинекологическое обследование. Кисты кожного покрова обычно обнаруживаются в виде сферических образований между мочеиспускательным каналом и влагалищем, кисты Гартнера вдоль боковой стенки влагалища. При просмотре на стуле и при пальпации определяются размеры, характеристики консистенции и поверхности пласта, их боль и подвижность. В отличие от дивертикулов, уретральная секреция обычно не заметна при надавливании на кисту.
• Трансвагинальное УЗИ. Гинекологический ультразвук может обнаружить даже небольшие ретенционные кисты, которые выглядят как округлые гипоэхогенные образования с четкими контурами, которые не имеют связи с уретральным каналом. Сканирование проводится по всему просвету уретры. При необходимости исследование дополняется ультразвуком промежности.
• Эндоскопия мочеиспускательного канала. Более 50% пациентов с уретроскопией имеют выраженную гиперемию слизистой оболочки мочеиспускательного канала во время проекции кисты. Часто просвет мочеиспускательного канала искажается цистически измененными железами. В 5-8% случаев киста открывается в уретральном канале, при нажатии на нее выделяется облачный секрет.
• Рентгенологические исследования. Рентгенография в основном используется для дифференциальной диагностики различных типов парауретральных образований. Во время микотической цистоуретрографии и ретроградной уретрографии с созданием положительного давления можно определить, связана ли киста с уретрой, чтобы исключить наличие клинически сходного дивертикула.
• Магнитно-резонансная томография парауретрального образования. Это наиболее чувствительный метод диагностики удержания кист. Он используется для детальной оценки хирургической анатомии пласта, его распространенности, его связи с окружающими тканями и выявления увеличенных кожных желез, из которых могут образовываться новые кисты. Метод определяет объем операции.
Уродинамическое обследование менее информативно. Максимальное внутриуретральное давление увеличивается только у некоторых пациентов во время профилометрии образования кисты. У трети женщин с парауретральными ретенционными кистами наблюдается бактериурия со стафилококками, Escherichia coli, Proteus, Candida, которые обычно появляются после посева. Помимо уролога и гинеколога пациенту по показаниям рекомендуют специалист по инфекционным заболеваниям, венеролог и онколог.
Кисты парауретральных желез различаются между скеинитом, бартолинитом, уретритом, циститом, посткоитальным воспалением мочевого пузыря, уретеритом, уретероцеле, острым и хроническим пиелонефритом, заболеваниями женской репродуктивной системы (аднексит, параметрит, вагинальные кисты, эндометриоз). Уретральный рак.
Лечение
Эффективные консервативные методы лечения удерживающих образований не были предложены. При наличии рецидивирующих урогенитальных инфекций на этапе предоперационной подготовки проводится антибиотикотерапия препаратами широкого спектра действия или препаратами, отобранными с учетом чувствительности возбудителя. Курс профилактической антибиотикотерапии также назначают, когда женщина отказывается от хирургического вмешательства. Независимо от типа кисты пациенту могут быть рекомендованы:
• Склероз скинии или киста гартнера. После пункционного дренажа в полость удерживающего пласта вводятся склеротические растворы йода, колларгола. Склероз стенок кисты сопровождается прекращением секреции и дальнейшим ростом. В настоящее время метод используется в ограниченной степени из-за высокого риска рецидива и усложнения методики выполнения последующих радикальных операций.
• Удаление кисты. Иссечение парауретической кисты проводится по плану в холодный период объемного образования. Железу с измененной кистой полностью удаляют, используя капсулу и рот (если есть). Кисты кожи иссекают через мочеиспускательный канал, кисты Гартнера имеют переднюю кольпотомию. Преимущество радикальной хирургии — высокая эффективность, низкая вероятность рецидивов и послеоперационных осложнений.
После удаления образование пародонта обязательно отравляют для гистологического исследования. Когда в материале обнаруживаются симптомы метаплазии, злокачественных новообразований, эндометриоза, объем вмешательства расширяется в соответствии с рекомендациями протокола по выявленному заболеванию. После операции вы можете дополнительно назначить лучевую терапию.
Список литературы
1. Парауретральная киста/ Пушкарь Д. Ю. , Раснер П. И. , Гвоздев М. Ю. // Русский медицинский журнал. – 2013 — №34.
2. Диагностика и лечение доброкачественных парауретральных образований у женщин: Автореферат диссертации/ Анисимов А. В. – 2010.
3. Хирургическое лечение кистозных заболеваний парауретральных ходов/ Гольдин Ю. М. // Акушерство и гинекология – 1978 — №1.
4. Парауретральные кисты у женщин: Автореферат диссертации/ Жоробекова А. К. — 1992.
Источник
