Паратенонит код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Тенонит.
Тенонит
Описание
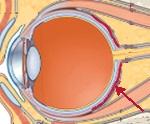
Тенонит. Это полиэтиологическая патология органа зрения, для которой характерно вторичное поражение теноновой капсулы. Основные клинические симптомы: боль в глазнице с иррадиацией в область лба и надбровных дуг, которая усиливается при движениях глаз, экзофтальм, отек век и орбитальной конъюнктивы. Диагностика тенонита включает в себя наружный осмотр, КТ, УЗД в В-режиме, визометрию, биомикроскопию, тонометрию. В зависимости от этиологии лечение сводится к проведению глюкокортикостероидной или антибактериальной терапии системно или в виде подконъюнктивальных и ретробульбарных инъекций. При гнойном теноните показано вскрытие и дренирование тенонового пространства.
Дополнительные факты
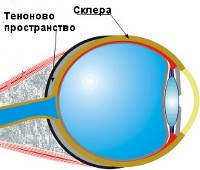
Тенонит – это чаще монокулярное поражение глазного яблока с развитием воспалительного процесса в области теноновой капсулы или ее пространства. Патология распространена повсеместно. Заболевание наиболее часто встречается среди лиц трудоспособного возраста. Из-за склонности к рецидивам тенонит приводит к частому ограничению работоспособности в периоды обострений. Мужчины и женщины болеют одинаково часто, но среди лиц женского пола преобладает аутоиммунная природа заболевания. У представителей мужского пола наиболее распространена патология, возникающая на фоне проникающего ранения органа зрения. Исходом тенонита чаще является полное выздоровление, реже потеря зрения и инвалидизация.
Тенонит
Причины
Наиболее распространенной причиной тенонита являются воспалительные процессы других отделов глазного яблока с последующим вовлечением в патологический процесс теноновой капсулы. Источником внутриорбитальной инфекции зачастую выступают изъязвления роговицы, иридоциклит, эндофтальмит или панофтальмит. Реже тенонит развивается на фоне гриппа, скарлатины, паротита или рожистого воспаления, что подтверждает инфекционную теорию патогенеза. Этиологические факторы представлены бета-гемолитическим стрептококком группы А, вирусом гриппа. Серозная форма заболевания часто возникает на фоне ветряной оспы и сифилиса в анамнезе. Причиной гнойного тенонита могут становиться гематогенные микробные метастазы. Распространение инфекционных агентов возможно и лимфогенным путем.
В офтальмологии описаны случаи заболевания у пациентов с активным ревматическим процессом и коллагенозами в анамнезе. Тенонит может выявляться в послеоперационном периоде после проведения хирургического вмешательства по поводу страбизма, факоэмульсификации катаракты. В ряде случаев заболевание диагностируют у пациентов с проникающими ранениями глаз. Пусковым фактором развития данной патологии является отек с последующей инфильтрацией висцерального и париетального листков теноновой капсулы. Скопление выпота в теноновом пространстве, раздражение рецепторного аппарата приводят к возникновению клинической картины тенонита.
Симптомы
С клинической точки зрения различают серозный и гнойный тенонит. При диффузном поражении патологический процесс распространяется по всей протяженности тенонового пространства. Локальный тенонит ограничен на небольшом участке. При подостром течении симптомы заболевания менее выражены, но сохраняются в течение длительного промежутка времени. Зачастую при наружном осмотре выявить изменения не удается, единственным признаком патологии является боль при движении глаз. Для тенонита характерно рецидивирующее течение. Провоцируют развитие рецидивов ревматические атаки, носоглоточная инфекция, общее переохлаждение организма, снижение реактивности и резистентности организма, иммунодефицитные состояния, авитаминоз.
Диагностика
Для диагностики тенонита необходимо провести наружный осмотр, компьютерную томографию (КТ), ультразвуковое исследование (УЗД) в В-режиме, визометрию, биомикроскопию, тонометрию. При наружном осмотре выявляется незначительный экзофтальм, отечность век, отек и гиперемия конъюнктивы. Экзофтальм при теноните, как правило, I (21-23 мм), реже II (24-26 мм) степени, что подтверждают результаты экзофтальмометрии при помощи прибора Людде. Разница в высоте стояния глазных яблок более 2 мм указывает на односторонний процесс. Пальпация в зоне проекции поражения стимулирует усиление болевого синдрома. На КТ визуализируется скопление жидкости в теноновом пространстве. Проведение УЗД в динамике позволяет выявить содержание экссудата, который самопроизвольно рассасывается, что указывает на серозную разновидность тенонита. При гнойной природе заболевания объем экссудата увеличивается с дальнейшим прорывом в полость конъюнктивы.
Методом биомикроскопии подтверждается хемоз с бледно-желтоватым оттенком орбитальной конъюнктивы. Острота зрения при проведении визометрии соответствует референтным значениям. При остром течении гнойного тенонита возможно повышение внутриглазного давления, что определяется методом тонометрии.
Дифференциальная диагностика
Дифференциальная диагностика серозного тенонита проводится с миозитом наружных мышц глазного яблока, эписклеритом и склеритом. В отличие от воспаления теноновой капсулы, при глазном миозите экзофтальм достигает высокой степени, присутствует клиника фотофобии и слезотечения. Отличительными чертами склерита и эписклерита являются выраженная гиперемия орбитальной конъюнктивы, очаги воспаления на наружной соединительнотканной оболочке глаза, светобоязнь. Гнойную форму тенонита необходимо дифференцировать с флегмоной глаза. При флегмоне глаза обнаруживаются общие интоксикационные симптомы, состояние пациента, как правило, тяжелое.
Лечение
Тактика лечения тенонита зависит от формы и особенностей течения заболевания. Этиотропная терапия при серозном варианте патологии на фоне активного ревматического процесса в анамнезе сводится к введению глюкокортикостероидов. Наиболее рациональный путь введения – подконъюнктивальные и ретробульбарные инъекции. При инфекционной природе тенонита необходимо проводить инъекции антибактериальных средств широкого спектра действия.
При гнойной форме заболевания показано хирургическое вмешательство. Под общей анестезией проводится вскрытие с последующим дренированием тенонового пространства. В послеоперационном периоде необходима системная антибактериальная терапия. При подостром рецидивирующем течении хорошим эффектом обладают локальные тепловые процедуры (УВЧ-терапия, диатермия, сухое тепло). Подострый серозный ревматический тенонит можно купировать при помощи электрофореза с глюкокортикостероидами. Рекомендовано назначение поливитаминных комплексов и иммуностимуляторов.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Паронихия.

Паронихия
Описание
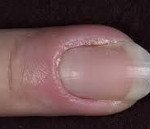
Паронихия. Дерматологическое заболевание с воспалением околоногтевого валика, обусловленным травмой, воздействием химических веществ или высокой температуры с последующим занесением инфекции. Симптомами этого состояния являются покраснение, отек и болезненность в области валика, возможно с развитием нагноения и абсцесса. При длительно протекающих хронических воспалительных процессах возможно изменение формы и структуры ногтя. Диагностика паронихия обычно не вызывает затруднений и производится на основании результатов осмотра специалистом, в некоторых случаях используются дополнительные методы исследования для уточнения причины развития патологии. Лечение паронихия осуществляется традиционными противовоспалительными, антибактериальными и другими средствами в зависимости от этиологии заболевания.
Дополнительные факты
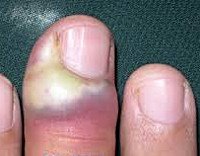
Паронихия или воспаление околоногтевого валика (околоногтевой панариций) – воспалительное поражение (обычно острое, реже встречаются хронические формы) тканей кожи, окружающих ростовую зону ногтей. Это очень распространенное заболевание, практически каждый человек как минимум раз в жизни переносил какую-либо форму такого воспаления. У лиц, которые в силу профессиональных обязанностей контактируют с промышленной или бытовой химией и некоторыми другими средствами, паронихия может рассматриваться как профессиональная патология. Нередко воспаление приобретает гнойный характер с формированием абсцесса ногтевого валика, при этом может произойти потеря ногтя или переход инфекционного процесса на глубоко расположенные ткани с развитием тендинита и даже гнойным расплавлением фаланги. Своевременное лечение паронихии имеет большое значение для предотвращения осложнений этого воспалительного заболевания.
Паронихия
Причины
Современные дерматологи относят паронихию к полиэтиологическим заболеваниям с множеством форм и разновидностей клинического течения. Наиболее распространенная форма этого состояния обусловлена проникновением в ткани околоногтевого валика инфекционных агентов: золотистого стафилококка, стрептококка, грибков и ряда других. Предрасполагающими факторами для инфицирования и последующего развития паронихии являются травмы, частые механические воздействия, высокие температуры и контакт с некоторыми химическими веществами. После попадания инфекционного агента в ткани он начинает размножаться, запуская иммунные механизмы противодействия, которые проявляются в виде простого или гнойного воспаления.
Так развивается воспалительный процесс практически в 90% случаев острого паронихия. При этом очаг воспаления околоногтевого валика большей частью располагается со стороны ладонной поверхности пальца, но из-за особенностей анатомического строения этой анатомической структуры и сложной лимфоциркуляции в данной области основные проявления локализуются на тыльной стороне. Поражение подлежащих тканей может стать причиной широкого распространения инфекционного процесса на глубоко расположенные ткани пальца и даже кисти.
Развитие воспаления или абсцесса способно вызвать не только инфицирование – подобные проявления иногда сопровождают другие дерматологические заболевания. В частности, выделяют паронихию, обусловленную экземой, псориазом и некоторыми формами сифилиса. Как правило, в этих случаях воспаление носит не острый, а хронический характер, ему сопутствуют выраженные изменения структуры и формы ногтя. Причины развития паронихии при экземе или псориазе досконально не изучены, как, собственно, и этиология этих состояний в целом. Еще одной формой воспаления ногтевого валика без инфицирования являются профессиональные типы паронихии, возникающие при работе на производствах, контакте с бытовой химией и другими веществами. Воспалительные проявления в подобных случаях обусловлены прямым повреждающим воздействием некоторых соединений на ткани околоногтевого валика.
Классификация
Существует множество клинических форм паронихии. Причина их различий заключается в полиэтиологичности заболевания, отражающейся на течении патологии. Кроме того, различия в значительной степени определяют тактику лечения паронихии, принципы терапии могут значительно различаться в зависимости от этиологии воспаления ногтевого валика. Современная клиническая классификация паронихии, применяемая в дерматологии, включает в себя следующие разновидности патологии:
Симптомы
• Простая паронихия – может выступать как самостоятельное заболевание или быть первым проявлением других форм данного состояния. Причиной этого типа воспаления становится инфицирование, воздействие температурных или физических факторов. Простая паронихия характеризуется покраснением, отеком и умеренной болезненностью в области ногтевого валика. Как правило, при отсутствии прогрессирования выраженность симптомов постепенно снижается, через 5-10 дней наступает выздоровление.
• Пиококковая или гнойная паронихия – форма заболевания, обусловленная инфицированием тканей гноеродной микрофлорой, чаще всего – стафилококками и стрептококками. Встречается достаточно часто. Симптомами данного состояния являются резкий отек и боли (нередко – пульсирующего характера). После 2-3 дней покраснения начинает формироваться абсцесс ногтевого валика, из-за скопления гноя валик приобретает желтоватый оттенок. В последующем гнойник самопроизвольно прорывается или вскрывается хирургом, проявления пиококковой паронихии ослабевают и постепенно исчезают. При отсутствии лечения возможно распространение гнойного воспаления на другие ткани пальца и кисти. В редких случаях наблюдается метастатический перенос возбудителя с развитием абсцессов во внутренних органах.
• Кандидамикотическая паронихия (болезнь кондитеров) – разновидность данной патологии, обусловленная инфицированием тканей грибками рода кандида. Практически всегда развивается при наличии совокупности предрасполагающих факторов: частого контакта с возбудителем, механического раздражения ногтевых фаланг, пониженного уровня иммунитета. Характеризуется умеренным воспалением, иногда наблюдается незначительное нагноение. Течение заболевания длительное. Типичным проявлением кандидамикотической паронихии является исчезновение эпонихия – тонкого слоя кожи над ногтевым валиком. Со временем грибок может поражать и собственно ноготь, это проявляется утолщением, расслоением, изменением цвета и формы ногтевой пластинки.
• Язвенная паронихия – особенностью этого типа заболевания является развитие изъязвлений на ногтевом валике. В качестве этиологического фактора могут выступать как патогенные бактерии, так и различные химические воздействия (контакт с едкими соединениями, компонентами бытовой химии). Язвы довольно болезненны и часто становятся входными воротами для вторичной инфекции, которая приводит к развитию гнойной паронихии.
• Роговая паронихия – редкий тип заболевания, характеризующийся развитием гиперкератоза папулезных элементов на поверхности ногтевого валика. Чаще всего свидетельствует о сифилитическом поражении тканей.
Диагностика
Определить наличие воспаления ногтевого валика достаточно легко при осмотре пальцев больного. Практически всегда обнаруживаются отек и покраснение, при пальпации выявляется болезненность. Пиококковая форма заболевания характеризуется резко отекшим валиком, который может приобретать желтый оттенок из-за скопления гноя. Более точно установить форму паронихии помогают дополнительные методы диагностики. Для постановки диагноза производят сбор анамнеза, назначают микробиологические исследования, в некоторых случаях используют общий дерматологический осмотр (для выявления экземы или псориаза) и серологические анализы (для определения сифилиса).
При расспросе и выяснении анамнеза больного паронихией можно обнаружить профессиональные формы этого заболевания – патология часто поражает пекарей, сотрудников прачечных и работников химических предприятий. Выявление в анамнезе пациента сопутствующих патологий (экземы, псориаза, сифилиса) указывает на их роль в развитии паронихии, особенно при характерной клинической картине соответствующего заболевания. При наличии гнойных или серозных выделений производят микробиологическое исследование (микроскопию, посев на селективные питательные среды) для более точной идентификации возбудителя.
Лечение
Лечение паронихии во многом определяется причинами, спровоцировавшими это заболевание. При патологии, обусловленной инфицированием ногтевого валика, применяют местные антисептические средства и ихтиоловую мазь. При гнойном характере воспаления и развитии абсцесса осуществляют хирургическое вскрытие и дренирование, назначают антибиотикотерапию. При признаках кандидамикотической паронихии используют местные формы противогрибковых препаратов (например, клотримазол). Если воспаление ногтевого валика вызвано воздействием какого-то химического соединения, больному рекомендуют ограничить контакт с агрессивным веществом или носить защитные перчатки. При паронихии вследствие экземы, псориаза или сифилиса помимо общей терапии основного заболевания применяют кортикостероидные мази и ультрафиолетовое облучение пораженных участков.
Прогноз
В подавляющем большинстве случаев прогноз паронихии благоприятный – при правильно проведенных терапевтических мероприятиях заболевание полностью излечивается и не угрожает жизни и здоровью больного. При хронических формах, обусловленных профессиональными факторами или другими патологиями, возможны эстетические проблемы из-за изменения формы и структуры или даже потери ногтей. Для профилактики этого состояния необходимо придерживаться правил личной гигиены, использовать антисептики при травмах кожи пальцев, применять перчатки и другие средства защиты при работе с агрессивными соединениями.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
