Паранеопластический синдром в онкологии реферат
Как правило, клиника большинства злокачественных новообразований обусловлена прямым (механическим, инвазия) действием опухоли, вызывая местные нарушения физиологических функций в организме хозяина (сдавление мозга при интракраниальных опухолях, кишечная непроходимость, дисфагия и т.д.).
Однако большое значение имеют и общие, системные, проявления онкологических заболеваний, обусловленные непрямым воздействием новообразований.
При этом наиболее общей особенностью всех опухолей является их вмешательство в гомеостаз организма, индуцирующее различные биохимические, эндокринные и иммунные его нарушения, а также клеточные и гуморальные иммунные реакции против опухолевых клеток, которые лежат в основе возникновения многих опухолевых (паранеопластических) синдромов.
Большинство из них не носит опухолеспецифического характера (например, раковая кахексия), но некоторые относительно специфично связаны с конкретным раком (например, acanthosis nigricans — при раке желудка).
Паранеопластические синдромы (греч. раrа — около + neos — новый + plasis — формирование) — разнообразные клиинические проявления системного воздействия олухоли на организм, симптомы которого возникают при появлении злокачественного новообразования и исчезают после ее удаления.
Термин охватывает большую группу синдромов, различных по клиническим проявлениям и патогенетическим механизмам. Паранеоплазии возникают примерно у 10% онкологических больных.
Они могут раньше других признаков информировать об оккультной (латентной, скрытой) опухоли и создать самостоятельный комплекс осложнений, подчас смертельный, наконец, они могут имитировать метастатические поражения и тем самым подталкивать к неадекватной терапии.
Критериями паранеопластических заболеваний принято считать:
• сосуществование и параллельное развитие паранеоплазии и рака;
• исчезновение паранеоплазии после радикального специального лечения;
• возобновление паранеопластического синдрома при рецидиве или метастазировании;
• статистически достоверная корреляция обеих процессов.
Развитие паранеопластических феноменов, как диагностического симптома злокачественного процесса, является клиническим проявлением взаимоотношений в системе опухоль-организм.
Поэтому лица, особенно старше 40-50 лет, впервые обратившиеся по поводу заболевания, которое встречается и как паранеопластический синдром, безусловно, должны подвергнуться тщательному онкологическому обследованию, ибо злокачественная опухоль — самый грозный фактор, который может привести к развитию этих заболеваний.
И только после исключения новообразования можно рассматривать имеющуюся у больного клиническую картину как идиопатическое заболевание или как синдром, вызванный другим, неонкологическим, процессом.
При этом нужно помнить, что при неподдающихся или плохо поддающихся лечению заболеваний, характерных для паранеоплазии, и при отсутствии в момент обследования указаний на рак, пациента необходимо включить в группу повышенного онкологического риска, так как паранеоплазии могут появляться за многие годы до клинической манифестации рака.
Патогенез паранеопластических синдромов изучен недостаточно Однако предполагается, что они являются по отношению к злокачественной опухоли вторичными заболеваниями, фоном для возникновения которых служат изменения гомеостаза.
Паранеопластические синдромы возникают в результате возможного влияния секреторных продуктов неоплазм на организм. Механизмы развития паранеопластических синдромов до конца не ясны, ниже изложены наиболее вероятные.
Иммунные нарушения
В основе многих паранеоплазий лежит иммунодепрессия, которая чаще бывает первичной по отношению к опухолевому процессу — то есть, изначально предшествует ему.
Иммунодепрессии может быть следствием недостатка незаменимых факторов питания, белковой недостаточности, ятрогенным последствием терапии, а также проявлением действия опухолевых иммуносупрессорных цитокинов на эффекторные клетки специфического Т-клеточного противоопухолевого иммунитета и клетки естественной резистентности (макрофаги, NK-клетки).
Кроме того, цитокины опухолей и иммунной системы непосредственно сами могут быть причастны к патогенезу многих паранеоплазий в организме онкологического больного.
Одной из особенностей злокачественной клетки на ранних стадиях канцерогенеза является изменение структуры ее антигенов. Относительное сродство опухолевого антигена и антигена здоровых тканей способствует развитию иммунного конфликта «опухоль-организм», аутоиммунных процессов и образованию антител.
Так, антитела разной специфичности, а также их фрагменты секретируются неопластическими клонами при В-лимфомах, лимфолейкозе и миеломной болезни (плазмоцитоме). Заболевания, вызванные аутоантителами, по-видимому, могут возникнуть уже на ранних этапах канцерогенеза из-за близости опухолевого и тканевого антигена, поэтому они являются ранними предвестниками канцерогенеза.
Аутоантитела против внутриклеточных структур, по-видимому, образуются также при распаде опухоли с выделением внутриклеточных антигенов. Диагностика таких паранеоплазий часто основывается на обнаружении соответствующих антител.
Взаимоотношения между опухолевыми и аутоиммунными процессами могут определяться и другими факторами: аллергическими реакциями, дополнительной сенсибилизацией организма опухолевыми антигенами, нарушением иммунологической толерантности, мутагенным влиянием самой опухоли на клоны иммунокомпетентных клеток, продуцирующих в результате патологические антитела.
Метаболические нарушения
Известно, что опухолевая ткань представляет собой «ловушку» для важнейших ингредиентов метаболизма — азота, глюкозы, липидов и т.д., а метаболизм опухолевых клеток вследствие нарушения регуляторных процессов — изменяется.
Прежде всего, метаболические особенности опухолей связаны с тем, что в них имеется повышенная интенсивность гликолиза, не подавляющегося даже при осуществлении аэробного распада глюкозы.
В связи с этим, неоплазмы являются источниками повышенных количеств лактата и активаторами глюконеогенеэа в организме хозяина. При наличии опухоли, тенденция к гипогликемии вызывает у хозяина гипофункцию инсулярного аппарата поджелудочной железы, активацию глюкокортикостероидогенеза и метаболические изменения.
Осуществляя задержку азота, опухоль индуцирует усиленный катаболизм белка в соматическом секторе и отрицательный азотистый баланс у хозяина. Опухоли извлекают из крови глютамин, витамин С, тиамин, предшественники пиримидиновых нуклеотидов, способствуя дефициту этих метаболитов в организме хозяина.
Из-за нарушения баланса незаменимых аминокислот при онкологических заболеваниях возможны гипераминоацидемия и аминоацидурия. Минеральный обмен при раке также нарушен: характерны тенденция к гиперкалиемии, гиперфосфатемии. При неоплазиях и особенно их печении повышается образование мочевой кислоты в организме, что может вести к гиперурикемии.
Таким образом, длительное функционирование опухолевой «ловушки» нарушает биохимический обмен в организме (концентрация соединений, активность ферментов, транспорт и активность метаболитов, энергетический баланс и др.), что является одним из важных факторов, ведущим к развитию паранеоплазий.
Эндокринные нарушения
Развитие паранеопластических синдромов объясняют изменением программы генетического аппарата опухолевых клеток. В результате они начинают продуцировать полипептиды, сходные с действием некоторых гормонов, не свойственных исходной ткани (так называемые эктопические гормоны).
Правда, клинически определить, вызван ли паранеопластический синдром эктопической гормональной активностью или сдвигами в гормональном гомеостазе, не всегда возможно.
Эктопическая гормональная активность проявляется уже на ранних этапах развития злокачественной опухоли и может представлять собой ранний синдром, но, к сожалению, эктопическая активность присуща чаще низкодифференцированным опухолям с высокой потенцией злокачественности. Важным звеном патогенеза паранеоплазии могут быть также ростовые факторы и другие биологически активные вещества.
Классификация паранеопластичеких синдромов
Нарушение биохимических, гормональных, иммунологических и других реакций в организме опухоленоситепя лежит в основе системного действия опухоли на организм и вызывает многообразные клинические проявления, что и отличает злокачественную опухоль от доброкачественной. В настоящее время описано более 60 возможных паранеопластических заболеваний, список которых продолжает увеличиваться.
Частота их выявления у онкологических больных, по данным различных авторов, составляет от 3 до 15%, достигая в поздних стадиях опухолевого процесса 75%. Классификация паранеоплазии представлена на рисунке 11.1.

Рис. 11.1. Классификация паранеопластических синдромов [Waldenstrom F., 1978].
Угляница К.Н., Луд Н.Г., Угляница Н.К.
Опубликовал Константин Моканов
Источник
Паранеопластический синдром – комплекс клинических и лабораторных признаков онкологического заболевания, не связанных с ростом первичного новообразования и появлением метастазов. Обусловлен неспецифической реакцией организма и выделением опухолью биологически активных соединений. Проявляется эндокринными, дерматологическими, сердечно-сосудистыми, нейромышечными, нефрологическими, гастроэнтерологическими, гематологическими или смешанными расстройствами. Диагностируется на основании анамнеза, симптомов и данных дополнительных исследований. Лечение – удаление либо консервативная терапия первичной опухоли.
Общие сведения
Паранеопластический синдром – неметастатические системные клинико-лабораторные проявления онкологического заболевания. Страдают преимущественно больные пожилого и среднего возраста. Паранеопластический синдром чаще возникает при лимфоме, раке легких, раке яичников и раке молочной железы. Иногда становится первым признаком ранее недиагностированного онкологического поражения. Играет как положительную, так и отрицательную роль в процессе диагностики онкологических заболеваний.
При отсутствии клинических проявлений первичного онкологического процесса становится неспецифическим маркером новообразования. Вместе с тем, одновременное появление паранеопластического синдрома и локальных симптомов злокачественной опухоли может усложнять клиническую картину и затруднять распознавание онкологического заболевания. Лечение осуществляют специалисты в области онкологии, эндокринологии, кардиологии, гастроэнтерологии, дерматологии и врачи других специальностей.

Паранеопластический синдром
Причины паранеопластического синдрома
Основными причинами развития паранеопластического синдрома являются активность злокачественной опухоли и реакции организма на эту активность. Клетки новообразования выделяют биологически активные белки, энзимы, иммуноглобулины, простагландины, цитокины, интерлейкины, факторы роста, активные и неактивные гормоны, влияющие на деятельность различных органов и систем. Контакт нормальных тканей организма с тканью опухоли и выделяемыми ею соединениями провоцирует нормальные иммунные реакции и вызывает развитие аутоиммунных нарушений.
Вероятность возникновения, интенсивность проявлений и характер паранеопластического синдрома зависят от локализации и вида новообразования, способности опухоли выделять различные активные вещества и генетически обусловленной склонности к аутоиммунным нарушениям. Чаще всего паранеопластический синдром развивается при раке легкого. В числе других онкологических заболеваний, часто провоцирующих этот синдром – рак молочной железы, рак яичников, рак почки, лимфомы, лейкозы, гепатоцеллюлярная карцинома, рак желудка, рак поджелудочной железы и опухоли ЦНС.
Характеристика паранеопластических синдромов
Паранеопластические синдромы – обширная группа синдромов, возникающих при злокачественных опухолях. Кроме того, паранеопластические синдромы выявляются при некоторых доброкачественных новообразованиях и заболеваниях неопухолевой природы, в том числе – при ревматических болезнях, хронических неспецифических заболеваниях легких, болезнях сердца, эндокринных заболеваниях и поражении паренхиматозных органов. Возможность вовлечения любых органов и систем, а также разнообразие клинических проявлений паранеопластических синдромов затрудняют создание единой классификации.
Существует несколько вариантов упорядочивания таких синдромов, наиболее распространенным из которых является группировка по органно-системному принципу (с учетом поражения тех или иных органов). Согласно этому варианту, различают эндокринные/метаболические, дерматологические, почечные, нервно-мышечные/неврологические и некоторые другие виды паранеопластических синдромов. Отличительными особенностями всех синдромов являются:
- общие патогенетические механизмы;
- возникновение при онкологических заболеваниях;
- неспецифичность клинической симптоматики и лабораторных показателей;
- возможность развития паранеопластического синдрома до появления локальных признаков опухоли, одновременно с локальными признаками опухоли либо на заключительных стадиях болезни;
- неэффективность терапии, исчезновение синдрома после радикального лечения новообразования и его повторное возникновение во время рецидива.
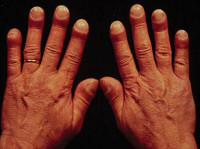
Развитие паранеопластического синдрома до появления местных признаков опухоли может, как облегчать, так и затруднять диагностику основной патологии. Например, синдром Мари-Бамбергера (оссифицирующий системный периостоз, при котором пальцы приобретают вид барабанных палочек) чаще наблюдается при злокачественных поражениях плевры и легких, но не является их специфическим проявлением, поскольку может обнаруживаться и при других заболеваниях, например, при хроническом обструктивном бронхите, циррозе печени или пороках сердца.
Тем не менее, наличие этого паранеопластического синдрома указывает на высокую вероятность патологии дыхательной системы и позволяет достаточно точно определить перечень необходимых обследований. Другие паранеопластические синдромы, например, лихорадка, тромбофлебит или дерматологические поражения могут трактоваться как самостоятельные заболевания, что ведет к недообследованию, назначению неправильного лечения и запоздалому выявлению онкологических поражений, ставших причиной развития данной патологии. Своевременная диагностика и дифференциальная диагностика этой группы патологических состояний остается актуальной проблемой современной онкологии.
Виды паранеопластических синдромов
Гастроинтестинальные паранеопластические синдромы (потеря аппетита, похудание) – самые распространенные синдромы при онкологических заболеваниях. На определенных этапах злокачественного процесса выявляются практически у всех больных. Основными проявлениями паранеопластического синдрома являются потеря аппетита, изменение вкуса, возникновение отвращения к некоторым пищевым вкусам и запахам. После постановки диагноза, прогрессирования локальной симптоматики и начала химиотерапии гастроинтестинальные расстройства могут усугубляться депрессией, страхом перед тошнотой и рвотой, нарушениями проходимости кишечника и другими обстоятельствами.
Гематогенные паранеопластические синдромы выявляются у большинства онкологических больных. Самой распространенной разновидностью этого паранеопластического синдрома является умеренная или нерезко выраженная нормохромная анемия. В анализе периферической крови нередко обнаруживаются другие признаки основного заболевания: повышение СОЭ, лейкоцитоз и сдвиг лейкоцитарной формулы влево. При В-клеточных лимфоидных новообразованиях паранеопластический синдром может проявляться аутоиммунной гемолитической анемией, при меланоме и лимфоме Ходжкина – гранулоцитозом, при лейкозах – тромбоцитопенией, при раке печени и почек – эритроцитозом.
Эндокринные и метаболические паранеопластические синдромы включают в себя разнообразные гормональные и обменные нарушения. При медуллярном раке щитовидной железы может развиваться гипокальциемия, протекающая бессимптомно или сопровождающаяся повышением нервно-мышечной возбудимости. При мелкоклеточном раке легкого паранеопластический синдром проявляется синдромом Кушинга и водно-электролитными нарушениями. Для феохромоцитом характерно повышение артериального давления, для лимфомы Ходжкина – гипоурикемия, для гематосаркомы и острых лейкозов – гиперурикемия.
Сосудистые паранеопластические синдромы обычно проявляются тромбофлебитами. Могут возникать за несколько месяцев до появления первых признаков онкологического заболевания. Чаще всего выявляются при раке молочной железы, опухолях ЖКТ, раке легких и раке яичников. Половина тробмофлебитов у пациентов в возрасте старше 65 лет связаны с развитием злокачественных новообразований. Сосудистые паранеопластические синдромы плохо поддаются антиагрегантной терапии. После оперативных вмешательств развиваются более чем у половины больных онкологическими заболеваниями. Являются третьей по распространенности причиной летальности в послеоперационном периоде.
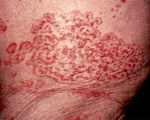
Дерматологические паранеопластические синдромы отличаются большим разнообразием. Включают в себя преходящую эритему, приобретенный ихтиоз, паранеопластическую пузырчатку и другие расстройства. Выявляются при лейкозах, медуллярном раке щитовидной железы и некоторых других онкологических заболеваниях.
Неврологические/нервномышечные паранеопластические синдромы сопровождаются поражением центральной и периферической нервной системы. Могут проявляться энцефалитом, деменцией, психозами, синдромом Ламберта-Итона (слабость мышц конечностей, напоминающая миастению, при сохранении тонуса глазных мышц; обычно возникает при опухолях в области грудной клетке, чаще всего при раке легкого), синдромом Гийена-Барре (периферическая нейропатия, выявляется у некоторых больных лимфомой Ходжкина) и другими периферическими нейропатиями.
Ревматологические паранеопластические синдромы встречаются как при ревматоидных заболеваниях, так и при злокачественных новообразованиях. Системный склероз, полимиалгия и ревматоидный артрит характерны для гемобластозов и опухолей толстого кишечника. Паранеопластический синдром в виде вторичного амилоидоза выявляется при почечно-клеточном раке, лимфомах и миеломе. Гипертрофическая остеопатия может наблюдаться при некоторых разновидностях рака легкого.
Источник
