Паллиативной помощи при хроническом болевом синдроме
Планирование противоболевой терапии при оказании паллиативной медицинской помощи
С целью обеспечения качественной ПМП нуждающимся в ней пациентам, важно поощрять их личный вклад в разработку плана собственного лечения. Исследования показали, что пациенты, участвующие в совместном принятии решений при лечении хронических заболеваний, улучшили свои показатели качества жизни. Врач обязан привлекать пациента к планированию лечения для лучшей осведомленности относительно его состояния и доступных вариантов паллиативной медицинской помощи, понимания, что для обезболивания будут использованы самые эффективные и безопасные методы. Именно акцент на персонализированный подход к выбору терапии является определяющим для адекватного контроля боли.
После составления плана лечения очень важно, чтобы принятая схема неукоснительно соблюдалась и постоянно контролировалась для успешного достижения цели как с точки зрения врача, так и пациента. Часто именно с этого начинается понимание, что, несмотря на предпринятые усилия, во многих случаях полное устранение боли невозможно. Необходимо постоянно оценивать и переоценивать эффективность обезболивания и любые проблемы, возникающие в ходе лечения. Такой подход гарантирует эффективность и безопасность противоболевой терапии и способствует активному участию пациента и семьи в лечебном процессе.
Лечение хронической боли при оказании паллиативной медицинской помощи
Методология лечения боли при оказании ПМП должна предусматривать несколько позиций:
- объяснение пациенту и его семье причин страдания,
- изменение образа жизни пациента,
- терапевтическое воздействие на ход болезни,
- повышение порога боли,
- воздействие на процессы проведения боли.
Основным методом лечения хронической боли у пациентов всех возрастных групп является системная фармакотерапия неопиоидными и опиоидными анальгетиками в сочетании с адъювантными препаратами, которая оказывается эффективной более чем в 80% случаев.
В то же время следует помнить, что залогом успеха в лечении хронической боли является комплексный подход, включающий, при необходимости, специальное лечение, а также различные инвазивные и нелекарственные методы, в том числе психологическую коррекцию и реабилитационные мероприятия. Например, у неизлечимых онкологических пациентов для купирования боли может с успехом применяться специальная противоопухолевая терапия (хирургическое лечение, лучевая терапия или химиотерапия) по соответствующим показаниям. При дополнении противоболевой терапии методами психологической коррекции пациенты быстрее и полноценнее справляются с контролем физической боли, осложнившей течение прогрессирующего патологического процесса.
Нелекарственные методы лечения боли должны приниматься во внимание с учетом сложности и многообразия патогенетических механизмов формирования хронической боли, и эффективности противоболевой фармакотерапии. В ряде случаев значительное облегчение пациенту может принести применение таких нелекарственных методов как тепло, холод, массаж, физические упражнения, ортопедические приспособления или иммобилизация. Такое воздействие часто позволяют разорвать порочный круг «боль — мышечное напряжение — нарушение кровообращения — боль».

Дополнительным усиливающим положительный эффект фактором является доверительное общение при проведении физиотерапии. Психологические и психосоциальные аспекты имеют определяющее значение у неизлечимых пациентов с психологически обусловленным рефлекторным напряжением мышц, приводящим к развитию болезненного дискомфорта вследствие усиления синтеза альгогенов и сенситизации ноцицепторов. В терапии подобной боли используется комплексный подход, сочетающий методы психотерапии, рефлексотерапии и лечебной физкультуры. При дополнении противоболевой терапии методами психологической коррекции пациенты быстрее и полноценнее справляются с контролем физической боли, осложнившей течение прогрессирующего хронического заболевания.
Некупируемая (резистентная) боль у неизлечимых пациентов
По статистике, примерно у 5% неизлечимых пациентов встречается хроническая боль, которую не удается контролировать доступными методами лечения. Наиболее частые причины некупируемой (резистентной) хронической боли — неадекватное или неправильное применение анальгетиков и игнорирование других причин страдания, которые могут провоцировать или усиливать боль.
Для облегчения хронической боли требуется назначение соответствующего препарата в адекватной дозе и по графику введения, определяемому его фармакологическими свойствами. Применяемые дозы анальгетиков могут отличаться от обычно используемых для контроля острой или послеоперационной боли.
Частыми причинами некупируемой (резистентной) боли являются нерешенные проблемы, относящиеся к другим причинам страдания — физическим, психологическим, социальным, культурным и духовным. Эти проблемы могут быть решены, если будет применен мультидисциплинарный подход.
Обезболивание в последние часы жизни
Оказание паллиативной медицинской помощи пациенту в последние дни и часы жизни имеет некоторые особенности, в первую очередь, в обезболивании.
Не рекомендуется снижать подобранную эффективную дозу опиоидного анальгетика из-за снижения уровня артериального давления или спутанности сознания, если они не являются прямым следствием неверного подбора дозы опиоидного анальгетика. При необходимости снижения дозы, ее следует уменьшать не более чем на 50% в течение суток, чтобы избежать прорыва боли и возможного развития синдрома отмены.
Помимо контроля боли, необходимо оценивать уровень и динамику других тягостных симптомов, которые могут усиливать страдания. К этим симптомам относятся пролежни, рвота, отечный синдром, запоры, задержка мочи, эпизоды возбуждения и др. В этой связи, даже при отсутствии сознания у пациента рекомендуется сохранять прием опиоидных анальгетиков, применяя титрование дозы.
Ряд исследований показали, что в силу разных причин у некоторых пациентов непосредственно перед смертью боль становится рефрактерной и не поддается эффективному лечению. В таких случаях дальнейшее применение стандартных подходов следует считать исчерпанным, поскольку это не способствует адекватному обезболиванию. При рефрактерности болевого синдрома, рекомендуется рассмотреть вопрос о возможности медикаментозной седации. Это должно быть обсуждено с пациентом и/или его законным представителем и закреплено решением врачебной комиссии. В некоторых клинических случаях медикаментозная седация является единственным методом, способным обеспечить облегчение страданий пациента. Наиболее часто используются нейролептики, бензодиазепины, барбитураты и пропофол. Вне зависимости от используемого препарата (или препаратов) его назначение в первую очередь требует определения дозы, обеспечивающей адекватное обезболивание, с последующим продолжением терапии для закрепления эффекта.
Оценка качества противоболевой терапии при оказании паллиативной медицинской помощи
Несмотря на значительные достижения в области анестезиологии, фармакологии и паллиативной медицины, адекватный контроль хронической боли не достигается, по разным оценкам, у 25 — 60% пациентов. Препятствия на пути к улучшению контроля боли возникают на разных уровнях (медицинский персонал, пациенты и члены их семей, система здравоохранения). Основным показателем качества ПМП и противоболевого лечения будет являться отсутствие боли у пациента.
В мировой практике при проведении клинического аудита качества лечения хронической боли применяются различные индикаторы. Например, при анализе амбулаторных карт доля пациентов, у которых оценка болевого синдрома проведена с определением его интенсивности, должна быть не менее 90%. Аналогичным образом, не ниже этого показателя должна быть доля пациентов, у которых при наличии болевого синдрома в медицинской документации есть указания о назначении противоболевой терапии.
Источник: Новиков Г.А., Вайсман М.А., Рудой С.В., Подкопаев Д. В. Паллиативная медицинская помощь пациентам с хронической болью // Паллиативная медицина и реабилитация. М., 2019. № 2 (апрель—июнь).
Источник
29.05.2016 22:10:30
62263
Лечение болевого синдрома в онкологии
Несмотря на выдающиеся достижения современной онкологии, проблема терапии боли у пациентов с онкозаболеваниями остается актуальной и у нас, и за рубежом. Общеизвестно, что практически каждый третий пациент, впервые пришедший на прием к онкологу, испытывает боль разной степени интенсивности.
Международная ассоциация по изучению боли IASP определила боль как «неприятное чувство или эмоциональное ощущение, связанное с действительным или возможным повреждением ткани или описываемое в терминах такого повреждения». Считается, что острая боль, сохраняющаяся в течение 3-6 месяцев без устранения вызвавшей ее причины, становится самостоятельным патологическим процессом, который можно классифицировать как хронический болевой синдром.
Подбор и назначение эффективной противоболевой терапии – сложная задача, требующая многокомпонентного подхода. Для правильного и адекватного обезболивания при раке врачу-онкологу необходимо собрать анамнез боли: причина, давность, интенсивность, локализация, тип, факторы, усиливающие или уменьшающие боль; время возникновения боли в течение дня, применявшиеся ранее анальгетики, их дозы и эффективность.

Осмотр и клинико-лабораторные исследования важны для выбора наиболее безопасного для конкретного пациента комплекса анальгетиков и адъювантных средств.
Причиной боли при онкологическом заболевании является:
- Боль, вызванная самой опухолью (поражение костей, мягких тканей, кожи, внутренних органов, органов пищеварительного тракта);
- Боль при осложнениях опухолевого процесса (патологический перелом, некроз, изъязвление, воспаление, инфицирование тканей и органов, тромбозы);
- Боль при паранеопластическом синдроме;
- Боль при последствиях астенизации (пролежни);
- Боль, обусловленная противоопухолевым лечением:
— при осложнениях хирургического лечения (например, фантомная боль),
— при осложнениях химиотерапии (стоматит, полинейропатия и др.),
— при осложнениях лучевой терапии (поражение кожи, костей, фиброз и др).
Классификация болевого синдрома:
Специалистами разработана классификация болевых синдромов при онкологии, каждый из которых требует особенного подхода в терапии.
| Этиологическая классификация |
|
| Патофизиологическая классификация
|
|
| По локализации источника боли |
|
По временным параметрам |
|
| По степени выраженности боли |
|
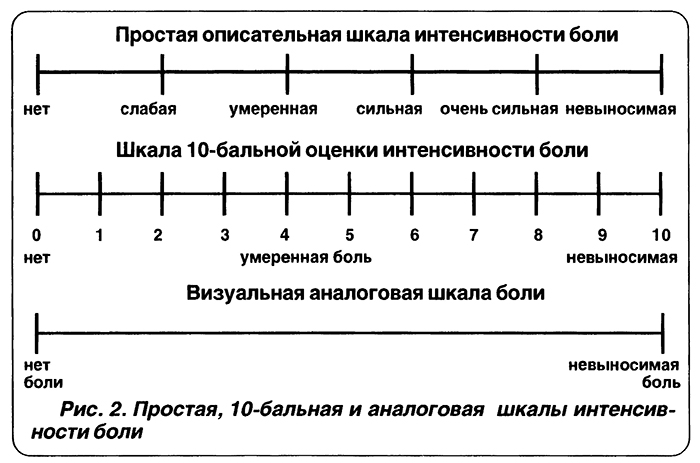
Оценка интенсивности хронического болевого синдрома
Оценка интенсивности хронического болевого синдрома проводится с помощью шкалы вербальных оценок, визуально-аналоговой шкалы или «болевых» опросников. Наиболее простой и удобной для клинического применения является 5-балльная шкала вербальных оценок, заполняемая врачом со слов пациента:
0 баллов – боли нет, 1 балл – слабая боль, 2 балла – боль умеренная, 3 балла – боль сильная, 4 балла – нестерпимая, самая сильная боль.
Нередко онкологи применяют визуально-аналоговую шкалу интенсивности боли от 0 до 10, на которой предлагают пациенту отметить степень своих болевых ощущений. Эти шкалы позволяют количественно оценить динамику хронического болевого синдрома в процессе лечения.
На основании данных диагностики врач-онколог устанавливает причину, тип, интенсивность хронического болевого синдрома, локализацию боли, сопутствующие осложнения и возможные психические нарушения.
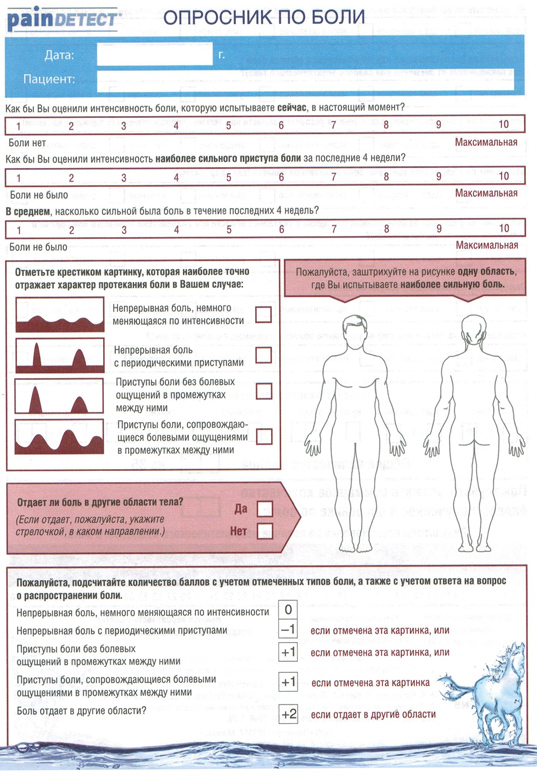

Пример «болевого» опросника, который заполняет врач-онколог при первичном осмотре пациента
На последующих этапах наблюдения и терапии лечащий врач проводит повторную оценку эффективности обезболивания, выраженности побочных эффектов фармакотерапии. Этим достигается максимальная индивидуализация терапии болевого синдрома, отслеживаются возможные побочные эффекты применяемых анальгетиков и динамика состояния пациента.
Основные принципы назначения фармакотерапии боли у онкологических пациентов:
- Прием обезболивающих препаратов по часам, а не по требованию. Соблюдение этого принципа позволяет достичь наибольшего эффекта с минимальной суточной дозой обезболивающего препарата.
- Адекватная доза и режим приема анальгетиков должны соблюдаться как основа противоболевого действия;
- Прием неинвазивных форм препаратов (через рот) следует осуществлять длительный период, так как это самый удобный способ применения препаратов для больного, особенно в домашних условиях. Это могут быть таблетки, капсулы, растворы анальгетиков.
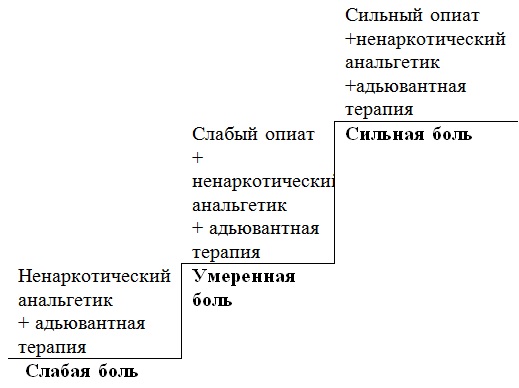
Лечение по восходящей — означает, что лечение боли у онкологических больных следует начинать с ненаркотических препаратов, постепенно переходя к более сильным препаратам.
Трехступенчатая схема обезболивания при раке
Принцип обезболивающей лестницы разработан Всемирной организацией здравоохранения – согласно ему, принято выделять три ступени фармакотерапии:

- На первом этапе лечения боли слабой и средней интенсивности применяются ненаркотические препараты (неопиды). Основными препаратами этой группы являются аспирин, парацетамол, анальгин, седальгин, пентальгин, диклофенак и пр.
Необходимо понимать, что использование ненаркотических анальгетиков в лечении более сильной боли ограничено их способностью к обезболиванию. Обезболивающий эффект имеет свои пределы и не усиливается бесконечно с увеличением дозы препарата. При этом возрастает только опасность побочных реакций и проявлений токсичности.
- Поэтому когда боль у онкологических пациентов усиливается, несмотря на увеличение дозы обезболивающих препаратов, наступает второй этап лечения боли – добавление мягких опиоидных анальгетиков. Это трамал, трамадол, кодеин, дионин.
Обращаем ваше внимание, что подбор и дозировку анальгетиков проводит только врач-онколог!
- Когда применение ненаркотических препаратов не дает нужного эффекта, лечащий врач переходит к использованию препаратов третьего этапа — сильных опиатов (просидол, норфин, морфин, дюрогезик, MST-Continus, фендивия).
Дюрогезик – трансдермальный пластырь — содержит фентанил в дозе 25, 50. 75 и 100 мкг/час и выпускается в виде пластыря, содержащего резервуар с обезболивающим препаратом. Доза зависит от размера пластыря. Длительность действия препарата составляет 72 часа.

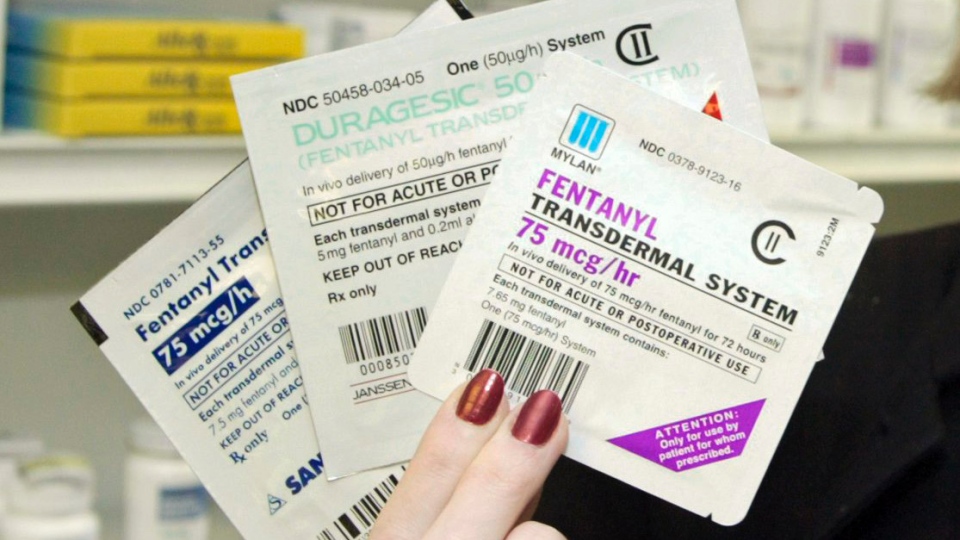
Морфин – «золотой стандарт» терапии боли опиоидами, и именно его анальгетический эффект принят за единицу измерения эффективности обезболивающих препаратов. Для лечения онкологического хронического болевого синдрома существует специальная форма морфина в виде таблеток-ретард морфина сульфата (МСТ-континус).
Наряду с основными анальгетиками (опиаты и неопиаты) большое значение имеют адъювантные, то есть вспомогательные препараты – кортикостероиды (дексаметазон), антидепрессанты (амитриптилин), противосудорожные (карбамазепин), антигистаминные, транквилизаторы.
Эти препараты используются в основном при лечении отдельных симптомов и осложнений у онкологических больных.
Лечение нейропатической боли
Лечение нейропатической (жгучей) боли представляет собой значительно более сложную задачу вследствие недостаточной эффективности большинства анальгетиков.
По статистике более 50% пациентов, имеющих нейропатическую боль, продолжают испытывать ее на фоне назначенного лечения опиоидами, что свидетельствует о низкой эффективности традиционных обезболивающих препаратов.
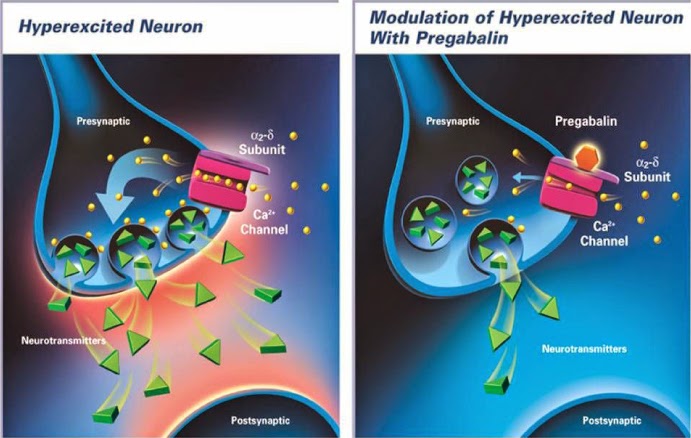
В Европейских рекомендациях по лечению нейропатической боли препаратами первой линии названы антиконвульсанты, антидепрессанты и местные анестетики – это амитриптилин, габапентин и прегабалин.
Прегабалин – препарат последнего поколения, обладающий меньшими побочными эффектами, полной безопасностью, эффективностью начальной дозы и быстрым началом действия.
Важной особенностью прегабалина является его способность уменьшать и полностью нивелировать остроту болевых ощущений, что подтверждается значительным снижением (в 2-5 раз) числа жалоб на жгучие, простреливающие и режущие боли. Это способствует улучшению качества жизни онкологических больных с хроническими болевыми синдромами.

Подводя итоги, мы хотим еще раз подчеркнуть, что один из важнейших принципов лечения болевого синдрома в онкологии – принцип индивидуальности. Выбор препарата для обезболивания при раке, а также подбор дозировки в каждом конкретном случае зависит от причины, вызывающей боль, общего состояния пациента, от наличия и выраженности имеющихся расстройств отдельных органов и систем.
Важно прогнозировать возможные или уже имеющиеся на момент осмотра побочные эффекты предшествующей противоопухолевой или обезболивающей терапии. Следует осуществлять направленный выбор основного препарата для терапии, в зависимости от патогенеза боли (ноцицептивная, нейропатическая, психогенная).
В современной онкологии врачи обладают широким арсеналом препаратов для борьбы с болью онкологического генеза, поэтому почти во всех случаях (>90%) удается полностью купировать болевой синдром или же значительно уменьшить его интенсивность.
Подпишитесь на нашу еженедельную рассылку
Источник
Сильная боль характерна для третьей ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения.
Внутривенное введение — способ введения препаратов, который применяется для быстрой стабилизации боли при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным.
1. Сколько ступеней выделяется в ступенчатой схеме терапии неонкологической боли по данным ВОЗ?
1) одна ступень;
2) две ступени;
3) три ступени;+
4) четыре ступени.
2. Чему равно значение визуально-аналоговой шкалы на первой ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) менее 10%;
2) 40-70%;
3) 10-40%;+
4) более 70%.
3. Какая боль характерна для третьей ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) умеренная боль;
2) сильная боль;+
3) слабая боль;
4) очень сильная боль.
4. Какое токсическое действие присуще селективным нестероидным противовоспалительным препаратам и следует учитывать при выборе препарата при фармакотерапии первой ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) ототоксичность;
2) нефротоксичность;
3) риски со стороны сердечно-сосудистой системы;+
4) гастротоксичность.
5. Для какой ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения значение визуально-аналоговой шкалы равно 10-40%?
1) для первой ступени;+
2) для четвертой ступени;
3) для второй ступени;
4) для третьей ступени.
6. Для какой ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения значение визуально-аналоговой шкалы равно 40-70%?
1) для первой ступени;
2) для четвертой ступени;
3) для третьей ступени;
4) для второй ступени.+
7. Для какой ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения значение визуально-аналоговой шкалы более 70%?
1) для четвертой ступени;
2) для первой ступени;+
3) для второй ступени;
4) для третьей ступени.
8. Чему равно значение визуально-аналоговой шкалы на второй ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) 10-40%;
2) менее 10%;
3) 40-70%;+
4) более 70%.
9. Какой способ введения препаратов применяется для быстрой стабилизации боли при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным?
1) внутримышечное введение;
2) внутривенное введение;+
3) спинальное введение;
4) подкожное введение.
10. Что является основным методом купирования боли при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным?
1) терапия нестероидными противовоспалительными препаратами;
2) адъювантная терапия;
3) терапия опиоидными препаратами;+
4) паллиативные оперативные вмешательства.
11. Какой способ введения препаратов применяется при наличии интенсивных болей и плохом ответе на рутинную системную терапию опиоидами при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным?
1) внутривенное введение;
2) внутримышечное введение;
3) спинальное введение;+
4) подкожное введение.
12. Какое токсическое действие присуще всем неопиоидным анальгетикам и следует учитывать при выборе препарата при фармакотерапии первой ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) гастротоксичность;
2) ототоксичность;
3) нефротоксичность;+
4) риски со стороны сердечно-сосудистой системы.
13. Чему равно значение визуально-аналоговой шкалы на третьей ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) 40-70%;
2) более 70%;+
3) менее 10%;
4) 10-40%.
14. Какое токсическое действие присуще неселективным нестероидным противовоспалительным препаратам и следует учитывать при выборе препарата при фармакотерапии первой ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) гастротоксичность;+
2) риски со стороны сердечно-сосудистой системы;
3) нефротоксичность;
4) ототоксичность.
15. Какой препарат рекомендуется для терапии умеренной боли на второй ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) Кодеин;
2) Оксикодон;
3) Морфин;
4) Пропионилфенилэтоксиэтилпиперидин.+
16. В каких случаях трансдермальная терапевтическая система является средством выбора на третьей ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) при сердечной недостаточности;
2) при дисфагии;+
3) при мукозитах;+
4) при язвенном или опухолевом поражении слизистой полости рта.+
17. Какие существуют рекомендации по введению опиоидных препаратов при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным?
1) предпочтителен пероральный путь введения;+
2) неинвазивное введение;+
3) инвазивное введение;
4) исключение инъекций.+
18. Чем определяется переход с одной ступени обезболивания на следующую в лестнице обезболивания Всемирной организации здравоохранения?
1) побочными эффектами лекарственных препаратов у конкретного пациента;+
2) усилением боли;+
3) излишним ответом на применяемую обезболивающую терапию;
4) недостаточным ответом на применяемую обезболивающую терапию.+
19. Какие препараты относятся к сильным опиоидам, зарегистрированным в РФ для терапии хронического болевого синдрома?
1) Фентанил;+
2) Морфин;+
3) Бепренорфин;+
4) Кодеин.
20. Какие препараты назначаются на первой ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) сильные опиоиды;
2) слабые опиоиды;
3) нестероидные противовоспалительные препараты;+
4) парацетамол.+
21. Какие препараты назначаются на третьей ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) Парацетамол;+
2) нестероидные противовоспалительные препараты;+
3) сильные опиоиды;+
4) слабые опиоиды.
22. Какие способы введения препаратов применяются для постоянного обезболивания при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным?
1) спинальное введение;+
2) внутримышечное введение;
3) подкожное введение;+
4) внутривенное введение.+
23. Какие опиоиды рекомендуется использовать на 2-й ступени фармакотерапии боли в лестнице обезболивания Всемирной организации здравоохранения?
1) Трамадол;+
2) Кодеин;+
3) Морфин;
4) Фентанил.
24. В каких случаях предпочтителен трансдермальный способ введения препаратов при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным?
1) при постоянном и длительном характере боли;+
2) при слабой и умеренной боли;
3) при уже подобранной эффективной суточной дозе;+
4) при умеренной и сильной боли.+
25. Какие препараты целесообразно назначить дополнительно к препаратам 2-й ступени с целью уменьшения побочных эффектов применяемых препаратов в лестнице обезболивания Всемирной организации здравоохранения?
1) блокаторы ионной помпы;+
2) бензодиазепины;+
3) кортикостероиды;
4) противорвотные.+
26. По каким схемам назначается терапия на второй ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) слабые опиоиды + Парацетамол/ нестероидные противовоспалительные препараты;+
2) сильные опиоиды в высоких дозах + Парацетамол/нестероидные противовоспалительные препараты + адъювантная терапия;
3) сильные опиоиды в низких дозах + Парацетамол/нестероидные противовоспалительные препараты + адъювантная терапия;+
4) сильные опиоиды + Парацетамол/ нестероидные противовоспалительные препараты.
27. Каких правил рекомендуется придерживаться при определении интервала введения обезболивающих препаратов при хронической боли?
1) назначать только при усилении боли;
2) назначать с учетом длительности действия препарата и индивидуальных особенностей пациента;+
3) назначать регулярно по схеме, не дожидаясь усиления боли;+
4) вводить регулярно через определенные интервалы времени с учетом периода полувыведения или «по часам».+
28. Что необходимо проводить с целью корректировки хронической боли в динамике?
1) обязательный контроль состояния кислотно-щелочного баланса;
2) обязательное введение опиоидных анальгетиков;
3) терапию возникающих побочных эффектов;+
4) оценку эффективности терапии.+
29. Какой адъювантной и симптоматической терапией целесообразно сопровождать терапию 1 ступени в динамике в лестнице обезболивания Всемирной организации здравоохранения?
1) антикоагулянтами;
2) кортикостероидами;+
3) блокаторами ионной помпы;+
4) бензодиазепинами.+
30. Какой адъювантной и симптоматической терапией целесообразно сопровождать терапию 2 ступени в динамике в лестнице обезболивания Всемирной организации здравоохранения?
1) препаратами 1-й ступени в лестнице обезболивания Всемирной организации здравоохранения;+
2) спазмолитиками;+
3) антикоагулянтами;
4) кортикостероидами.+
31. По каким причинам эффективная доза и/или препарат(ы) у одного и того же больного в определенный момент могут стать неэффективны?
1) из-за нарушения всасывания;+
2) из-за присоединения соматической патологии;
3) из-за прогрессирования основного заболевания;+
4) из-за развития толерантности.+
32. Что следует учитывать при выборе препарата при фармакотерапии первой ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) ототоксичность;
2) нефротоксичность;+
3) гастротоксичность;+
4) риски со стороны сердечно-сосудистой системы.+
33. Благодаря каким свойствам нестероидные противовоспалительные препараты с коротким периодом полувыведения рекомендуются для корректировки терапии 1 ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) безопасности для желудочно-кишечного тракта;
2) высокой эффективности;+
3) отсутствию побочных эффектов;
4) наименьшим побочным эффектам.+
34. В каких случаях предпочтителен спинальный способ введения препаратов при оказании паллиативной медицинской помощи онкологическим и неонкологическим больным?
1) при наличии интенсивных болей;+
2) при плохом ответе на рутинную системную терапию опиоидами;+
3) при хорошем ответе на рутинную системную терапию опиоидами;
4) при наличии слабой боли.
35. Каким препаратам следует отдавать предпочтение при выборе препарата при корректировке терапии 1 ступени в динамике в лестнице обезболивания Всемирной организации здравоохранения?
1) низкоселективным нестероидным противовоспалительным препаратам, особенно у пациентов с высоким риском развития осложнений со стороны сердечно-сосудистой системы;
2) нестероидным противовоспалительным препаратам с длинным периодом полувыведения;
3) нестероидным противовоспалительным препаратам с коротким периодом полувыведения;+
4) высокоселективным нестероидным противовоспалительным препаратам, особенно у пациентов с высоким риском развития осложнений со стороны желудочно-кишечного тракта.+
36. Какой препарат имеет неактивные метаболиты, в связи с чем, является преимущественным препаратом выбора для пациента с средней и тяжелой степенью тяжести почечной и печеночной недостаточности?
1) Оксикодон;
2) Фентанил;+
3) Кодеин;
4) Морфин.
37. Какая схема терапии соответствует третьей ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) сильные опиоиды + Парацетамол/ нестероидные противовоспалительные препараты + адъювантная терапия;+
2) сильные опиоиды + Парацетамол/ нестероидные противовоспалительные препараты;
3) слабые опиоиды + Парацетамол/ нестероидные противовоспалительные препараты;
4) сильные опиоиды в низких дозах + адъювантная терапия.
38. Какая боль характерна для первой ступени обезболивания в лестнице обезболивания Всемирной организации здравоохранения?
1) очень сильная боль;
2) слабая боль;+
3) умеренная боль;
4) сильная боль.
39. В каких случаях рекомендуется использование трансдермальной терапевтической системы как альтернативу пероральным препаратам на третьей ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) при нарушении функции глотания;+
2) при тошноте и рвоте;+
3) при отказе пациента от таблетированных форм;+
4) при сердечной недостаточности.
40. В каких случаях трансдермальная терапевтическая система ограничена в применении у пациентов, ранее не получавших опиоиды на третьей ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) при повышенном потоотделении;+
2) при выраженной кахексии;+
3) при нарушении целостности кожных покровов;+
4) при сердечной недостаточности.
41. Какими действиями обладает Пропионилфенилэтоксиэтилпиперидин?
1) умеренным противокашлевым;+
2) сосудорасширяющим;+
3) сосудосуживающим;
4) спазмолитическим.+
42. В каких случаях, связанных с особенностями элиминации препарата, рекомендуется снижать дозу Морфина на третьей ступени в лестнице обезболивания Всемирной организации здравоохранения?
1) при выраженной кахексии;
2) при умеренной почечной и печеночной недостаточности;+
3) при нарушении кишечного пассажа;+
4) при язвенном или опухолевом поражении слизистой полости рта.
Источник
