Отек головного мозга с дислокационным синдромом

Дислокационный синдром — это различные смещения, которые нарушают работу мозговой деятельности. Данные сдвиги могут носить разный характер.
Причины возникновения недуга. Степени синдрома
Дислокационный синдром возникает при повышенном давлении. Происходит это изменение из-за определённых заболеваний. Например, патологию могут вызывать: различные опухоли, абсцессы, гематомы и отеки мозга. Также могут быть грыжи. Они являются врожденными. Дислокационный синдром имеет 3 степени:
- Выпячивание.
- Вклинение.
- Ущемление.
Мозг является центром управления организма человека. Процесс осуществляется посредством нейронов. Определённые отвечают за работу тех или иных органов. Скопление нейронов называется нейроновыми центрами. Они состоят из нервных клеток. При сдвиге тканей в головном мозгу могут защемиться те или иные центры либо пути, по которым осуществляется передача сигналов работы той или иной системы организма. Например, если произошло сдавливание центра нейронов, который отвечает за работу органов дыхания, то произойдёт его остановка.
Симптомы
Дислокационный синдром имеет очень тяжёлую форму. Для его лечения может потребоваться проведение операции. При наступлении дислокационного синдрома человек теряет сознание и впадает в кому. Как правило, она наступает в результате инсульта или тяжёлой травмы головы. Также инфекция нервной системы человека и отек головного мозга могут стать причиной бессознательного состояния человека.
Вышеперечисленные причины дислокации возникают внезапно. Поэтому человеческий организм впадает в кому. Но также причинами дислокации мозга могут являться другие факторы, при которых смещение происходит постепенно и человек остаётся в сознании. Например, в мозгу может начать образовываться опухоль, которая со временем будет увеличиваться. Либо может начать развиваться киста. Данные заболевания, несмотря на их постепенный рост, могут вызвать дислокацию мозга.
Как определить болезнь?
Присутствие этого нарушения в организме человека можно определить по нижеперечисленным признакам. К ним относятся:

- Сильные боли в голове.
- Тошнота, рвота.
- Ухудшение зрения. Падение может проявляться периодами.
- Судороги.
- Полусознательное состояние или полная потеря сознания.

Все симптомы, связанные с дислокацией, называются дислокационным синдромом. Подобные признаки проявляются у человека также при опухоли головного мозга. Поставить точный диагноз может врач.
Диагностика
Диагностировать неврологические синдромы человека поможет:
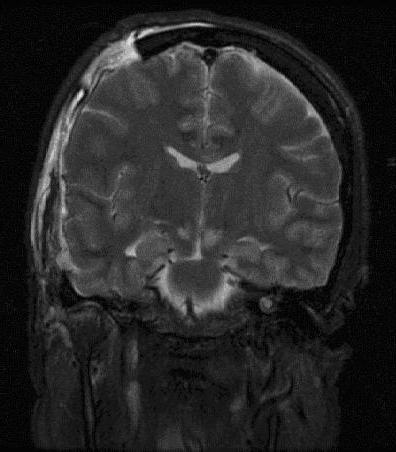
- Эхоэнцефалография. Данное обследование показывает, насколько произошел сдвиг срединных структур мозга. Смещение может происходить как в одну сторону, так и в другую.
- Томография. С помощью томографии можно увидеть внутреннюю структуру мозга.
- Ангиография. Этот вид обследования позволяет узнать о состоянии кровеносных сосудов.
- Лучевая диагностика. Она позволяет получить внутренний снимок мозга человека.
- Магнитно-резонансная томография.
- УЗИ головы также позволяет выявить различные сбои в работе мозга.
Лечение дислокации
Как правило, лечение данного заболевания заключается в том, чтобы снять компрессию с головного мозга и устранить дислокацию. Данная терапия осуществляется в реанимации или нейрохирургии. Задача врачей заключается в том, чтобы снять отек мозга. Это осуществляется посредством назначения мочегонных препаратов. Помимо этого, прописывают средства, которые поддерживают жизнедеятельность организма. Также часто требуется проведение операции. Ее выполняют нейрохирурги, которые хирургическим методом убирают источник дислокации. Например, опухоль или кисту. Бывают случаи, когда оперативное вмешательство невозможно из-за состояния человека.
Обратитесь в специализированный центр для проведения лечения
Следует сказать, что в нашей стране существует институт нейрохирургии, который занимается диагностикой данного вида заболеваний. Данный центр посещают люди из всех регионов страны. Институт нейрохирургии является одним из самых крупных центров в мире по диагностированию, лечению и реабилитации людей, страдающих заболеваниями нервной системы. Здесь находится современная медицинская техника. Посредством ее можно пройти такие обследования, как томография, УЗИ головы и многие другие.
Стадии синдрома
Существует несколько стадий дислокационного синдрома. Они классифицированы по схеме Познера-Плама:
- Ранняя стадия дислокационного синдрома. Человек находится в сознании, но имеет признаки дислокационного синдрома. К таким признакам относятся заторможенность реакции на внешние факторы. Выполнение каких-либо действий происходит медленно. Временами наступает психомоторное возбуждение. У больного наблюдаются узкие зрачки, но они реагируют на фотовспышки. Мышцы находятся в нормальном тонусе. Однако иногда присутствует повышенный тонус. Но реакция на раздражители наблюдается верная. У мышц шеи также наблюдается повышенный тонус. Это приводит к развитию ригидности мышц затылка. Это приводит к затруднению движений головы в разные стороны, если она запрокинута назад.
- Поздняя стадия дислокационного синдрома. У человека наблюдается угнетенное сознание, суженные зрачки реагируют на свет. Тонус мышц повышенный. Следует сказать, что ранняя и поздняя стадии поддаются лечению. Для этого необходимо избавиться от причины дислокации мозга. В связи с этим является важным выявить причину заболевания именно на этих двух стадиях. Чем раньше будет поставлен диагноз, тем выше вероятность того, что человек вернется к здоровому состоянию организма. Состояния мозга ухудшается, если человек находится в алкогольном опьянении. Так как в данном состоянии человек имеет неадекватные реакции, поэтому невозможно верно определить его симптомы.
- Стадия среднего мозга. Зрачки у больного расширены. Размер их составляет от 3 до 5 миллиметров, они не реагируют на свет. Иногда возможна пульсация зрачков. Такое состояние называется тектальным. Тонус мышц имеет декорационную ригидность в состоянии покоя. При стимуляции мышц они приобретают децеребрационную ригидность.
- Стадия дислокационного синдрома нижних отделов моста и верхних отделов продолговатого мозга. Характеризуется угнетенным сознанием, иногда комой, зрачками, максимально зауженными, не реагирующими на свет. Мышцы находятся в состоянии децеребрации.
- Стадия продолговатого мозга. Состояние атонической комы, запредельного медриаза и отсутствия фотореакции. В данном состоянии у человека присутствует атония, арефлексия и агональное дыхание. Если человек находится в коме, то постановка назогастрального зонда обеспечит питание его организма.
Основные виды
Определяют два основных вида дислокации головного мозга — боковое и аксиальное. Выделяют несколько важных форм недуга:
- Дислокация мозжечка, или височно-тенториальное смещение. Данная проблема возникает из-за опухоли задней черепной ямки и при отеке головного мозга. При таком виде дислокации наблюдается сильная боль в голове, тошнота, рвота. Также может возникнуть остановка дыхания и сердца.

- Дислокация височных долей в отверстие мозжечкового намета, например под большой серповидный отросток. У человека резко повышается внутричерепное давление, которое сопровождается головной болью, тошнотой и лежачим положением больного.
- Смещение мозжечка. У больного в данном состоянии присутствуют те же самые симптомы, что и при дислокации височных долей. Смещение медиальных отделов теменной и лобной долей.
Определяем форму дислокации
Диагностируются формы дислокации по совокупности симптомов больного. Также проводится компьютерное обследование, которое помогает поставить точный диагноз. Дислокация мозга является патологическим состоянием.
Клиническое состояние человека зависит от того, какие нарушения кровообращения присутствуют из-за поражений вклинивающегося участка и симптомов нарушения ликвороциркуляции. Дислокации мозга требуют тщательного обследования. Иногда их можно перепутать с другими заболеваниями. Например, признаки внутричерепной гипертензии очень схожи с симптомами дислокации.
Заключение
В нашей статье достаточно обширно рассмотрены симптомы болезней головного мозга. Особенно много информации про неврологические синдромы. Как вы могли заметить, это достаточно серьезный недуг. Надеемся, что информация в статье была вам полезна.
Источник
Сдвиг мягкой ткани мозга в отношении твердых структур называется дислокационный синдром. Это серьезное заболевание могут вызвать многие факторы. Чтобы его ликвидировать, следует точно знать причину возникновения данного нарушения.
Мозг в черепной коробке не занимает все место. Между ним и паутинной оболочкой существует под-паутинное пространство. В некоторых местах есть углубления, создающие под-паутинные цистерны. Если растет натиск в какой-то области основного органа ЦНС и черепа – возникает смещение. Но независимо от болезни, в формировании смещения мозга участвуют регулярно неменяющиеся структуры. Это говорит о том, что клиническая картина не имеет никаких связей с причиной возникновения данного процесса.

Мозг в черепной коробке не занимает все место
Причины патологии
Существует пять причин возникновения дислокационного синдрома:
- отечность центрального отдела нервной системы;
- гематомы головы;
- злокачественные и доброкачественные образования в структурах мозга;
- кисты головного мозга и его структур;
- врожденные черепно-мозговые грыжи.
Симптомы дислокационного синдрома разнообразны. Их проявление связано со степенью тяжести, месторасположением и скоростью развития патологии.
Разновидности сдвигов тканей головного мозга
Существует несколько видов смещения главного органа ЦНС:
- Височно-тенториальная дислокация.
- Мозжечково-тенториальная дислокация.
- Часть мозгистого тела, расположенная сзади, смещенная в спинном направлении в цистерну под аналогичным названием.

Строение головного мозга
- Экзогенное нарушение расположения диэнцефалона.
- Дислокация извилин лобной зоны большого мозга в направлении цистерны перекреста.
- Дислокация миндалин малого мозга в зоне кости затылка.
- Нарушение расположения церебрального моста, проходящего сквозь отверстие намета малого мозга.
- Полушария диэнцефалона смещены под серповидный отросток.
Синдром при травме головы
При ЧМТ дислокационный синдром появляется у пострадавших с интракраниальными кровоизлияниями, огромными контузионными очагами, увеличивающимся отеком диэнцефалона, острой гидроцефалией.
Существуют 2 типа сдвигов тканей:
- Простые. Деформируется определенный церебральный участок без образования борозды ущемления.
- Грыжные. Представляют собой ущемления участков органа ЦНС, которые появляются только в области размещения плотных, негибких физиологических образований (серп большого мозга, вырезка намета малого мозга).

При ЧМТ дислокационный синдром появляется у пострадавших с интракраниальными кровоизлияниями
Во время выпирания какой-либо зоны медуллярной ткани в большое отверстие, находящееся в затылочной зоне либо в щели, на нем образуется венозный застой. В результате появляется местный отек с незначительным кровоизлиянием. Вклинение не препятствует прогрессированию симптомов местного отека. Из-за этого происходит процесс увеличения размеров патологического очага (он принимает форму грыжи).
Диагностировать вид дислокации нелегко. Патология может развиться очень быстро, человек умирает в первые часы после получения травмы. Но во время подострого течения интракраниальные кровоизлияния развиваются через 7-12 суток после травмирования.
Дисклокация при новообразованиях мозга
Во время процесса патологического разрастания тканей в диэнцефалоне возможно появление смещений и вклиниваний. Зачастую встречаются боковое височно-тенториальное и аксональное вклинение в затылочной части головы. В первом случае патология развивается при опухолях полушарного размещения в височной части. При этом структуры смещаются в тенториальное отверстие, и там ущемляются совместно с церебральным стволом медиальных отделов височной кости. Клиническая картина следующая:
- наличие у пациента стволовых симптомов;
- острые расстройства сознания;
- сбой сердечно-сосудистой системы и дыхания.
Осевое вклинение в затылочной части – это грыжевидное выпячивание участка миндалин малого мозга в большое затылочное отверстие, при этом ствол мозга сдавливается. Это происходит в основном во время образования опухолей задней черепной ямки, а также может быть при закрытой водянке независимо от ее уровня и происхождения. Встречается патология при развитии полушарных злокачественных образований.

Один из симптомов заболевания — это острые расстройства сознания
Основными симптомами являются:
- присутствие болевого синдрома в затылочной и шейной части;
- несгибаемость шейных мышц с характерным положением головы.
Увеличение вклинения становится причиной неправильного функционирования сознания и бульбарными витальными нарушениями, которые заканчиваются остановкой сердца и летальным исходом, если вовремя не оказать медицинскую помощь.
Дислокационный синдром у детей
Как ни прискорбно, но дети также подвержены таким заболеваниям, как злокачественные новообразования головного мозга. В основном опухоли располагаются по средней линии. Образования появляются на 3-ем и 4-ом желудочках, стволе диэнцефалона, в малом мозгу.
По параметрам образования имеют размеры намного больше, чем у взрослых, потому как детский череп имеет хорошую эластичность. При росте опухоли увеличивается объем диэнцефалона, что влечет за собой расхождение швов и рост объема черепной коробки. Проблемы с вместимостью черепа и объемом мозга, пораженного образованием, возникают позже. У взрослых намного раньше проявляются симптомы болезни.
На последней стадии заболевания большой объем мозга занимает все свободные пространства черепа. Из-за нехватки места он начинает проникать в щели и отверстия. В результате образуется дислокационный синдром головного мозга. Полный отек диэнцефалона является осложнением, которое может вызвать нарушение расположения органа. Поэтому важно знать первые признаки дислокационного синдрома у детей.

Дислокационный синдром у детей
Существует несколько разновидностей патологии, но ясную клиническую картину имеет только:
- височно-тенториальная дислокация;
- миграция миндалин малого мозга в большое затылочное отверстие.
В этих случаях травмируется ствол головного мозга, что опасно для жизни больного. Без экстренной медицинской помощи возможна смерть пациента.
Симптомы дислокационного синдрома
Чаще всего патология проходит одновременно с комой, но иногда бывает и по-иному. Например, если причиной нарушения является поражение нервной системы инфекцией, то больной, возможно, будет в сознании. Могут отмечаться следующие симптомы:
- тошнота и рвота;
- сильные головные боли;
- ухудшение зрения;
- судороги.
Главной задачей терапии является удаление причины образования болезни. Это единственный способ сделать лечение максимально результативным. Поэтому проводится тщательное обследование.
Диагностика и методы лечения
Нарушение местоположения основного органа ЦНС определяется с применением следующих методик:
- МРТ – способ лучевой диагностики. Он дает возможность не инвазивным путем получить снимок головного мозга человека;
- КТ – способ послойного обследования диэнцефалона и его внутренней структуры;
- Эхо-энцефалография – способ установления, на какое расстояние срединные структуры переместились в сторону. Данные этого исследования показывают только боковую дислокацию, во время которой полушария сдвигаются под серповидный отросток.
Запрещается больному делать люмбальную пункцию, даже если есть подозрение на смещение. Происходит уменьшение давления цереброспинальной жидкости в под-паутинном пространстве спинного мозга. Процедура может спровоцировать процессы образования выпячивания участка диэнцефалона в естественные отверстия черепа. Это несет существенную опасность для жизни человека.
Задачей лечения дислокационного синдрома является устранение давления мозга и удаление смещения. Терапия проводится в процессе оперативного вмешательства нейрохирургами. Главной задачей докторов является снятие отека мозга. Поэтому больному назначают мочегонные препараты, а также лекарства, которые будут поддерживать жизнедеятельность организма.
Источник
Диалокационный синдром появляется при высоком давлении, которому способствуют патологические процессы. Отдельные нейроны отвечают за функционирование внутренних органов. Форма дислокационного синдрома зачастую тяжелая. Ниже об этом приводится подробная информация.
Факторы риска
К появлению болезни могут привести процессы, которые являются триггером внутричерепного давления: гнойные воспаления, новообразования, отечность мозга, кровоподтеки, возникающие из-за полученной травмы.

Нередко может появиться грыжа, которая образовалась на том или ином участке мозга. Она может быть врожденной.
Выделяют три этапа мозгового сдвига в участках из-за наличия давления внутри черепа:
- Выбухание вещества головного мозга через дефект костей;
- Сдвиг ткани мозга за пределы образований твердого характера, которые ограничены и разделены внутричерепным пространством;
- Смещение и деформация ствола мозга.
Возможно развитие застоя венозной крови при ситуации, когда определенная часть мозговой ткани выдвигается в большое отверстие, располагающееся в области затылка. Ограждает ее мозговая оболочка, обладающая твердостью.

К осложнениям можно отнести отек местного типа и небольшие кровоизлияния. Из-за вклинивания наблюдается рост отечности, что способствует увеличению размеров пострадавшего участка, принимающего грыжевидную форму.
Можно выделить два типа данной аномалии:
- Часть мозга способна переместиться под серповидный отросток, когда наблюдается боковое расположение.
- Сдвиг мозга в черепе по осевой в отверстиях участка мозжечка и затылка.
Определение заболевания
Стоит отметить, что головной мозг не полностью занимает внутричерепное пространство. При увеличении давления в черепе, в некоторых участках может произойти процесс смещения мозга. Разная клиническая картина болезни наблюдается при наличии той или иной тяжести нарушений и процесса развития патологии.

Развитие процесс аномалии может возникнуть в силу таких причин, как: гнойное воспаление, отечность тканей мозга, ушибы, кровоподтеки и опухоли в различных участках мозга, грыжа, развивающаяся в мозге, которая может быть врожденной.
Выделяют несколько разновидностей смещения мягких мозговых тканей к твердой структуре. Это зависит от пострадавшего участка мозга. Сбои оказывают неблагоприятный эффект на работу всего организма пациента.
Процесс формирования аномалии включает следующие шаги:
- Выпячивание участка мозга, что является причиной образования отечности и кровоизлияния.
- Вклинивание участка и рост местного отека, что способствует его увеличению и обретению грыжевидной формы.
- Появление защемления.
- Боковое или внутреннее развитие процесса патологии. Причем первое встречается намного чаще.
Разновидность симптомов
Относительно нечасто, но процесс патологии может обернуться состоянием комы. При отечности мозга заражении инфекционным вирусом нервной системы пациент не впадает в коматозное состояние.

Смещение мягких тканей мозга к твердым структурам способно протекать медленно. Пациент в этом случае страдает от регулярных, сильнейших приступов боли в голове, тошноты, рвоты, сбоях в функциях зрения и судорожных приступах.
Для стабилизации состояния пациента стоит приступить к определению и устранению причин нарушений. Для этой цели проводится комплексная диагностика.
Обследование включает в себя:
- Эхоэнцефалографию. Она позволяет оценить степень смещения. Результаты покажут, есть ли боковая форма развития болезни. Она включает в себя перемещение структур под серповидный отросток.
- Антиографию. Позволяет узнать в каком виде находятся кровеносные сосуды.
- Компьютерную томографию для оценки работы внутренней структуры органа, который подвергается обследованию.
- Магнитно – резонансную томографию. Позволяет получить наиболее подробную информацию, благодаря чему используется для диагностики большинства заболеваний.

При подозрении на наличии патологии нельзя подвергать пациента поясничному проколу, пункции. Это может привести к снижению давления жидкости, постоянно циркулирующей в желудочках головного мозга.
Если ранее наблюдалось его повышение, может происходить процесс смещения мозговой ткани относительно твердых образований. Это служит причиной для появлений нарушений, которые могут привести к смертельному исходу.
Основные виды мозговых дислокаций — видео
Существует несколько видов смещения структур головного мозга, связанных с его деформированием дислокаций: осевое и боковое. Дифференцируют такие формы дислокации мозга как:
Мозжечковый конус вклинения. Данная патология является следствием распухания головного мозга, а также воспаления задней черепной ямки. Признаки болезни – это интенсивная головная боль, тошнота и многократная рвота, в некоторых случаях прекращение сердечной деятельности и дыхания.
Височно-тенториальное вклинение. Может быть одностороннее или двустороннее, в области среднего, заднего или переднего отдела намета, а также всего отверстия. Клиническими симптомами являются внутримозговое давление, головная боль, тошнота, больной находится в положении лежа.
Мозжечково-тенториальное вклинение. Клинические проявления при таком состоянии совпадают с симптомами височно-тенториального вклинения.
Методы диагностики
Для определения вида смещения используют следующие исследования:
- МРТ – лучевая диагностика, которая позволяет определить повреждения головного мозга вследствие кислородного голодания, выявляет поражения черепных нервов и мелкие кровоизлияния.
- Эхоэнцефалография – помогает определить уровень и направление смещения срединных структур, боковые изменения положения. Данный вид исследования не применяется для диагностики аксиальных дислокаций.
- Ангиография – аппаратное рентгенологическое изучение кровеносных сосудов с использованием контрастного вещества.
- Компьютерная томография – детальное изображение, которое позволяет определить структурные особенности головного мозга и его паталогические состояния.
Для диагностики не используют люмбальную (спинномозговую) пункцию в виду большой вероятности понижения давления спинномозговой жидкости и последующей смерти пациента. Для исследований в отдельных случаях используют хирургическое вмешательство.
Лечение
Одно из главных направлений в лечении дислокаций – это устранение сдавливания структур головного мозга и уменьшение его отека. Одним из методов устранения отека является оперативное вмешательство, трепанация. При повышении внутричерепного давления проводят трепанацию височной области, после которой не зашивают уплотненные части. Для нормализации давления проводят дренирование, выведение жидкости желудочков головного мозга.

При боковом смещении доступ к желудочкам затруднен, поэтому данный метод применяют в начале болезни. Помимо хирургических, методов используют:
- мочегонные лекарства;
- диуретики;
- вещества, поддерживающие жизненно-важные функции организма;
- охлаждение головного мозга, лечебная гипотермия;
- периодическое интенсивное дыхание гипервентиляция;
- лекарственная терапия гормонами.
Последствия заболевания
Дислокации мозга в дальнейшем могут вызывать осложнения в виде отека. Для молодых больных с хорошим здоровьем при своевременной терапии прогноз может быть благоприятный. Но для человека с дислокацией последствия недуга остаются на всю жизнь, их тяжесть зависит от степени повреждений.

Последствия отека продолговатого мозга – это нарушение кровоснабжения, эпилепсия, судороги, угнетение дыхательной функции. После реабилитационного курса у больного остаются головные боли и повышенное внутримозговое давление.
Частичная потеря трудоспособности сильно ухудшает качество жизни пациента. В большинстве случаев у больных остаются сращения оболочек мозга, из-за которых болит голова и больной находится в депрессивном состоянии.
Даже в ходе успешного излечения, последствия болезни не проходят бесследно, больному с дислокацией требуется постоянный контроль своего состояния и прием лекарственных препаратов для лечения симптомов. Основные последствия болезни:

- —эпилепсия—;
- расстройство функции дыхания;
- повышение внутримозгового давления;
- головные боли;
- спутанность сознания;
- умственная отсталость;
- срывы нервной системы;
- нарушения двигательной и речевой функций.
В процессе дислокаций разрушаются нейроны. Чтобы серьезность повреждений была минимальной, необходимо экстренно проводить больным лекарственную терапию, нейрохирургическое вмешательство, физиотерапию.
Источник
