Отечный синдром у новорожденных что это такое


Отечный синдром — это скопление жидкости, богатой белком, в альвеолах, альвеолярных ходах, бронхах и соединительной (интерстициальной) ткани. Именно такое определение можно найти на многих популярных медицинских сайтах. Оно целиком и полностью отражает суть проблемы, о которой мы будем сегодня говорить, но рассчитано, скорее, на медицинских работников, нежели на обычного человека. А с учетом того, что жалобы на отеки являются одной из наиболее частых причин первого обращения к врачу, большинство пациентов предпочли бы более понятное объяснение, не перенасыщенное незнакомыми терминами.
К сожалению, отечный синдром (ОС) различного генеза в большинстве источников описывается далеко не самым понятным языком. И дело здесь не столько в косноязычии авторов, сколько в неоднозначности самой патологии. Дифференциальная диагностика ОС далеко не так проста, как кажется, причины до конца не выяснены, связь с заболеваниями, повышающими риск сердечной недостаточности, не так очевидна, а лечение зачастую направлено на купирование симптомов, а не искоренение первопричин, вызвавших недуг.
Еще больше дискуссий вызывает вопрос: возможен ли отечный синдром у детей и новорожденных? Теоретики утверждают, что ОС — это во многом «возрастная» патология, возможная исключительно у взрослых. Более же приближенные к реальности приводят достоверные статистические данные о том, что отечный синдром в практике любого педиатра встречается никак не реже, чем у «взрослого» врача.
Потому мы решили, что стандартная схема подачи материала (формы ОС, причины, дифференциальная диагностика, лечение, профилактика и возможные осложнения) была бы не совсем корректной. И после некоторых колебаний решили предложить вам, дорогие читатели, построить нашу беседу в форме вопросов и ответов. Тем самым мы не только упростим подачу сложного для восприятия материала, но и сможем без потери информативности сделать акцент на практической стороне вопроса.
Какие негативные факторы отечного синдрома в наибольшей степени могут влиять на самочувствие?
Из-за того, что ОС — это не «монолитное» заболевание, а комплекс клинических проявлений, возникающий при патологиях различного генеза и природы, его воздействие на организм может быть смешанным. Потому лечение собственно ОС должно начинаться только после того, как выявлено основное заболевание и причины, которые спровоцировали его возникновение. А для этого необходимо разобраться, какие патологические изменения и клинические проявления синдрома являются наиболее вероятными.
- Увеличение проницаемости стенок сосудов. В первую очередь в этом «виновата» нарастающая дисфункция эндотелиоцитов (клеток, выстилающих стенки мелких сосудов — синусов, капилляров и синусоидов). Но если вовремя не приступить к соответствующему лечению, может начаться локальная гиперпродукция некоторых медиаторов (чаще всего кининов).
- Задержка в организме натрия. Недостаточность первично-почечной обработки Na объясняется повреждением нефрона (функционального структурного элемента тканей почки), в результате чего нарушается деятельность поворотно-противоточной множительной системы. Чрезмерная реабсорбция натрия также может быть следствием гиперактивности соответствующих гуморальных (эндокринных) систем.
- Уменьшение онкотического давления крови, одной из основных задача которого является блокирование перехода жидкости из крови в ткани и органы человека. Такое состояние (снижение концентрации альбумина в сыворотке крови до 35 г/л и ниже) может быть следствием двух факторов: недостаточной всасываемости белков или чрезмерной потери альбумина с мочой. Наиболее вероятное клиническое проявление — выраженный отек периферических тканей.
Какие виды отеков существуют?
 Классификация отеков, возникающих при ОС, может строиться на основе двух критериев: причин (условий) их возникновения и характерных мест локализации. Но здесь следует четко понимать, что такое деление является достаточно условным. Оно несколько упрощает лечение, но негативно сказывается на первичном выявлении ОС, так как точная диагностика синдрома с учетом всех возможных видов и типов отеков становится довольно нетривиальной задачей.
Классификация отеков, возникающих при ОС, может строиться на основе двух критериев: причин (условий) их возникновения и характерных мест локализации. Но здесь следует четко понимать, что такое деление является достаточно условным. Оно несколько упрощает лечение, но негативно сказывается на первичном выявлении ОС, так как точная диагностика синдрома с учетом всех возможных видов и типов отеков становится довольно нетривиальной задачей.
1. В зависимости от этиологии
- гипоонкотические отеки: заболевания почек, кахексия (крайняя степень истощения организма), различные патологии почек (гипопротеинемия);
- отеки лимфатических узлов: слоновость, лимфангиит;
- эндокринные отеки: различные «женские» патологии (одно из проявлений предменструального синдрома, водянка беременных), дефицит гормонов щитовидной железы (миксидема);
- кардиальные отеки: они, по сути, являются одним из типичных проявлений сердечной недостаточности, но из-за неявной, скрытой связи с патологиями сердца выявить эту взаимосвязь (как и назначить адекватное лечение) достаточно тяжело;
- венозные отеки: тромбофлебит, варикозная болезнь;
- мембраногенные отеки: избыточное скопление жидкости, вызванное токсическими или аллергическими причинами;
- лекарственные (ятрогенные) отеки: один из побочных эффектов от приема некоторых сильнодействующих фармакологических препаратов. В условную «зону риска» попадают кортикостероиды, половые гормоны, гипотензивные и противовоспалительные средства. Негативное действие значительно усиливается в случае превышения рекомендованных доз или несоблюдения схемы приема;
- другие доброкачественные отеки: идиопатические и ортостатические.
2. По локализации
- местные: нарушение баланса жидкости ограничивается одним органом или участком, могут быть как воспалительного (экссудат), так и невоспалительного (транссудат) происхождения. Провоцируются заболеваниями лимфатических сосудов и вен, а также острыми аллергическими состояниями;
- генерализованные: развиваются по причине тотальной гипергидратации организма и делятся на полостные (гидроперикардит, гидроторакс, асцит) и периферические.
Какие заболевания могут сопровождаться ОС?
Частично мы уже коснулись этой темы в предыдущем вопросе, хотя в общем случае классификация ОС и перечень причин, его вызывающих, — это не одно и то же. Но, повторимся, правильная диагностика основного заболевания при подозрении на ОС — важнейшее условие для успешной терапии синдрома, ведь лечение «вслепую» (то есть, по сути, купирование симптомов) не способно обеспечить стойкую ремиссию.
1. Заболевания сердечно-сосудистой системы
- отечность при сердечной недостаточности развивается постепенно, причем чаще всего ей предшествует одышка;
-
 наиболее характерные жалобы: ортопноэ, боли в грудной клетке, усиленное сердцебиение;
наиболее характерные жалобы: ортопноэ, боли в грудной клетке, усиленное сердцебиение; - клинические проявления (чаще всего наблюдаются при правожелудочковой сердечной недостаточности): значительное увеличение печени и набухание шейных вен, в тяжелых случаях — гидроторакс, выраженный асцит и никтурия;
- типичные места локализации: голень и лодыжка (у ходячих больных), крестцовая и поясничная зоны (у лежачих), отеки чаще всего имеют симметричное расположение.
2. Патологии почек
- отеки могут развиваться как постепенно (нефроз), так и стремительно (гломерулонефрит);
- возможные сопутствующие заболевания: диабет, красная волчанка, сифилис, острое отравление, амилоидоз, нефропатия беременных, тромбоз почечных вен;
- места локализации: лицо (особенно в области век), поясница, конечности, передняя брюшная стенка, половые органы;
- сопутствующие патологии: асцит;
- возможные клинические проявления: отек легких и повышение артериального давления (АД), которое далеко не всегда является признаком сердечной недостаточности (особенно у новорожденных);
- при хронических патологиях почек возможны экссудаты и кровоизлияния в глаза, а также изменение размера почек.
3. Заболевания печени
- отеки становятся заметными на поздних стадиях цирроза (портального и постнекротического);
- наиболее вероятные клинические признаки — асцит и увеличение размеров селезенки (спленомегалия);
- вероятные причины: гепатиты, хронический алкоголизм, желтуха и хроническая печеночная недостаточность (артериальные гемангиомы, эритемы, венозные коллатерали передней брюшной стенки).
4. Гипопротеинемия (критически низкий уровень белка в плазме крови)
- вероятные причины: недостаточное или несбалансированное питание, кахектический отек, патологии, при которых наблюдается потеря белка через кишечник, тяжелый авитаминоз (болезнь бери-бери);
- характерная симптоматика включает в себя снижение массы тела, покрасневший язык и очевидные признаки хейлоза (заболевание, поражающее губы), одутловатость лица, профузный понос и боли в кишечнике;
- отеки обычно небольшие, локализуются на голени и стопах;
-
 признаки сердечной недостаточности слабо выражены или отсутствуют.
признаки сердечной недостаточности слабо выражены или отсутствуют.
5. Венозный ОС
- пальпация кожи над пораженной веной сопровождается значительной болью;
- проявление поверхностного венозного рисунка (при тромбозе глубоких вен);
- характерные признаки хронического венозного застоя: трофические язвы и пигментация кожи.
6. Лимфатический ОС
- область отека болезненна и имеет плотную структуру (так называемая «свиная кожа» или «корка апельсина»);
- в отличие от венозной формы, при поднятии конечности отечность спадает значительно медленнее;
- возможные формы: воспалительная, идиопатическая и обструктивная;
- причины: радиационное поражение, следствие хирургического вмешательства, ХЛЛ — хронический лимфолейкоз;
- длительный отек нередко приводит к скоплению в тканях белка, росту коллагеновых волокон и слоновости.
7. Травматический ОС
- выраженная болезненность при пальпации;
- практически всегда локализуется в зоне травмы (перелом, ушиб).
8. Эндокринный ОС I типа (недостаточность щитовидной железы, гипотиреоз)
- генерализованная отечность кожи (микседема);
- на плечах, голени и лице проявляющийся внешне отек подкожной клетчатки;
- все признаки гипотиреоза: брадикардия, снижение концентрации внимания, приглушение тембра голоса, уменьшение интенсивности обменных процессов в организме, депрессия, гиперсомния);
- концентрация гормонов щитовидной железы существенно снижена.
9. Эндокринный ОС II типа (наблюдается исключительно у женщин)
- симметричное ожирение ног и их опухание;
- отечность усиливается после купания в теплой воде, перед началом менструаций, при длительном сидении или в результате неконтролируемого употребления соли;
-
 признаки хронического венозного застоя, сердечной недостаточности, тромбоза глубоких вен или отека нижних конечностей отсутствуют.
признаки хронического венозного застоя, сердечной недостаточности, тромбоза глубоких вен или отека нижних конечностей отсутствуют.
10. Нейрогенный (идиопатический) ОС (болезнь Пархона)
- наблюдается преимущественно у взрослых женщин (в 30-60 лет);
- классическая триада симптомов: олигурия (снижение объема ежедневной мочи), отсутствие жажды, а также выраженная отечность, не связанная с теми или иными заболеваниями печени, сердца и почек;
- признаки гипоталамической и мозговой недостаточности (тенденция к ожирению, вегетососудистые и неврологические нарушения) выражены слабо либо вообще отсутствуют;
- основной фактор риска — психическая травма;
- утренняя припухлость рук и лица, усиливающаяся во время движения;
- лабораторные исследования показывают нарушение естественного соотношения половых гормонов, увеличение концентрации альдостерона и изменение активности ренина.
11. Гипоталамические отеки
- обычно развиваются на фоне какого-либо патологического состояния (злокачественная опухоль, инфаркт, менингит, внутреннее кровоизлияние), нередко с признаками сердечной недостаточности;
- возможные осложнения: гипонатриемия, задержка воды в организме, сбой секреции антидиуретического гормона;
- диагностика ОС, вызванного гипоталамическим отеком, должна учитывать схожесть его клинических проявлений с болезнью (синдромом) Швартца-Бартера.
12. Отек (трофедема) Мейжа
- исключительно редкое (орфанное) заболевание, проявляющееся локальным кожным отеком, который может держаться от 2-3 часов до нескольких дней с образованием стойкой резидуальной припухлости;
- возможно возникновение повторного отека на том же самом месте;
- отек достаточно плотный, причем с каждым новым рецидивом такая конституция становится все более выраженной;
- вероятные (но не обязательные) симптомы: озноб, спутанность сознания, головная боль;
- возможные (встречающиеся редко) клинические проявления: отек гортани, легких и языка;
- маловероятные проявления: признаки сердечной недостаточности, отечность гортани, легких, языка, органов ЖКТ и зрительного нерва.
13. Рефлекторная симпатическая дистрофия
- на определенной стадии может сопровождаться болезненным отеком конечности;
- основная жалоба: сильная (часто невыносимая) вегетативная боль;
- факторы риска: длительная неподвижность (иммобилизация) и травмы;
-
 возможные сопутствующие патологии: трофические нарушения и аллодиния.
возможные сопутствующие патологии: трофические нарушения и аллодиния.
14. Ятрогенный ОС (провоцируется медикаментозным воздействием)
- гормональные препараты;
- гипотензивные лекарства;
- противовоспалительные средства;
- ингибиторы МАО;
- мидантан (этот препарат может привести к выпоту в плевральной полости).
Можно ли полностью избавиться от отеков?
Вопрос не такой простой, как представляется некоторым пациентам. Формально «сбить» отечность действительно можно, но здесь следует обязательно учитывать несколько важных моментов, обычно упускаемых из виду. Во-первых, если начать симптоматическое лечение (то есть бороться с проявлениями синдрома, а не причиной, их вызвавшей), отеки рано или поздно вернутся. Во-вторых, врачи категорически не рекомендуют заниматься самолечением, так как бездумный прием препаратов может вызвать очень (!) большие проблемы. В-третьих, далеко не все случаи отечности представляют собой проявления именно ОС. В общем же для терапии синдрома (некоторые рекомендации одинаково применимы даже для новорожденных) могут использоваться следующие мероприятия и препараты:
1. Соблюдение режима
- уменьшить потребления соли до 1-5 г в сутки (зависит от тяжести клинических проявлений);
- суточный объем выпиваемой жидкости — не более 600-1200 мл (будьте осторожны: чрезмерные ограничения могут спровоцировать гипернатриемию);
- отдать предпочтение продуктам с высоким содержанием калия (бананы, виноград, персики, вишня, абрикосы, картофель, петрушка, капуста, сухофрукты);
- на стадии обострения соблюдать строгий постельный режим;
- значительно снизить отечность помогут эластичные бинты;
- в случае гипопротеинемии (при условии, что у пациента нет признаков печеночной, почечной или сердечной недостаточности) рекомендуется отдать предпочтение блюдам и продуктам с высоким содержанием белка.
2. Медикаментозная терапия (к сожалению, многие препараты при лечении новорожденных использовать нельзя)
- витамины B1, C, P: уменьшение мембранных отеков путем снижения капиллярной проницаемости;
-
 тиазидные диуретики (хлорталидон, гипотиазид): ускорение вывода калия, натрия и магния;
тиазидные диуретики (хлорталидон, гипотиазид): ускорение вывода калия, натрия и магния; - петлевые диуретики (буметанид, фуросемид, трифлоцин): повышают секрецию натрия с мочой, обладают хорошим мочегонным действием;
- калийсберегающие диуретики (триамтерен, верошпирон): эффект менее выражен, но и вероятность побочного воздействия ниже;
- диуретики нового поколения: индапамид, арифон-ретард, индап (из-за нехватки данных, касающихся возможных побочных эффектов, использовать при лечении новорожденных категорически не рекомендуется);
- натуральные флавоноиды: красное вино, сок цитрусовых, экстракт виноградных косточек;
- синтетические флавоноиды: рутин (витамин P), венорутон, гливенол, эсфлазид.
Источник
Список болезней, которые пытаются атаковать здоровье современных обывателей, достаточно широк. Одним из наименее опасных на первый взгляд диагнозов является отечный синдром, причины возникновения которого могут быть абсолютно разными. Но если углубиться в проблему, то выяснится, что скопление жидкости в организме часто происходит на фоне серьезных проблем со здоровьем, требующих вмешательства квалифицированных медиков.
Что такое отечный синдром?
Под данным заболеванием стоит понимать скопление богатой белком жидкости в альвеолярных ходах, альвеолах, интерстициальной (соединительной) ткани и в бронхах. Причиной возникновения отечности считается повышенная проницаемость сосудов. В результате появления подобных скоплений может происходить снижение емкости серозной полости или рост объема тканей.
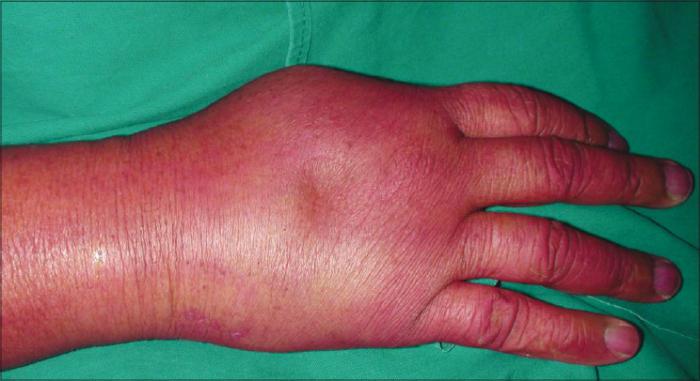
Отечный синдром способен привести также к изменению физических свойств органов и тканей, а также к нарушению их функций.
В медицинской практике выделяют два вида отеков:
- Генерализованные. Это общее проявление позитивного водного баланса в организме.
- Локальные, которые представляют собой скопление жидкости в конкретном участке органа или ткани.
В процессе диагностики отечного синдрома врачи прежде всего исключают припухлости (если надавить на кожу пальцем, то не остается ямки). В целом для точного определения состояния больного используются результаты анализов функции щитовидной железы и определение скорости образования отека.
Как проявляется синдром у детей?
К сожалению, родителям иногда приходится сталкиваться с таким неприятным фактом, как скопление жидкости в тканях или органах их малышей. Самой распространенной причиной подобного диагноза являются различные заболевания почек.
Отечный синдром у детей частопроявляется посредством нарастания непосредственно самого отека до тугого наполнения интерстициальной ткани и даже отчасти таких полых пространств, как плевра, мошонка и брюшина. Тот факт, что в конкретных местах собирается большое количество асцитической жидкости, иногда значительно усложняет процесс оттока венозной крови, вследствие чего у больного развивается сердечная недостаточность.
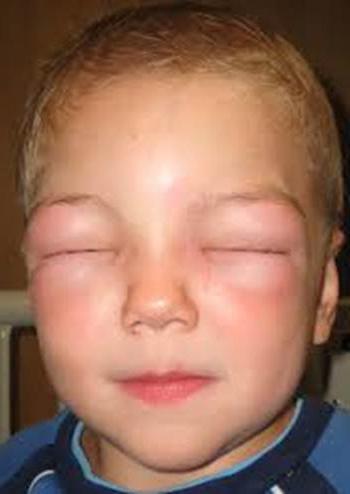
Отеки у детей могут возникать и по причине повреждения капилляров, которые в большинстве случаев вызываются нефритом. В этом случае у ребенка появляется отечность в области век, а после на лодыжках и передней поверхности колен. Особенностью такого синдрома являются абсолютно нормальные показатели мочи и артериальное давление.
Что касается новорожденных, то у них отечный синдром может проявляться уже на 3-4-е сутки. Как правило, в таких ситуациях можно наблюдать развитие данного осложнения в течение нескольких дней, после чего происходит затухание. Как правило, в области, где есть отечность, заметно необычное уплотнение на конкретных частях тела, гиперемированность, бледность или синюшность кожи. Любой опытный неонатолог при выявлении подобных признаков однозначно сможет определить отечный синдром у новорожденных. В целом можно сказать, чтоподобное заболевание способно привести к серьезным осложнениям.По этой причине важно, чтобы первые несколько дней после рождения малыш находился под постоянным наблюдением врачей.
Причины развития отечного синдрома
Отеки могут развиваться на фоне заболеваний нижних конечностей, сосудистого русла, проявления определенных внутренних осложнений или различных патологий.
- Повышение венозного давления. Здесь ключевую роль в формировании отека играет недостаточность венозных клапанов, последствия острого венозного тромбоза, варикозная болезнь и сдавливание вен извне по причине развития опухоли.
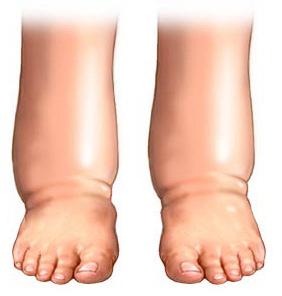
- Хроническая сердечная недостаточность.
- Нарушение лимфатического оттока. В данном случае проявляются такие симптомы, как обструкция лимфатических путей филяриями, слоновость при рецидивирующей роже, посттравматическая лимфедема, при которой сочетаются венозная и лимфатическая обструкция, а также травматический лимфостаз.
- Патология почек, сопровождающаяся острым нефритическим и нефротическим синдромом. Речь идет о таких заболеваниях, как системная красная волчанка, диабетический гломерулосклероз, амилоидоз почек, лимфогранулематоз, ревматоидный полиартрит, лимфолейкоз, нефропатия беременных.
- Гипопротеинемия, которая развилась по следующим причинам:
- нарушения синтеза альбуминов;
- потери белка;
- нарушение процессов пищеварения (экзокринная недостаточность поджелудочной железы);
- нефротический синдром;
- недостаточное потребление белка (неправильное питание или голодание);
- неполноценное усвоение белков (резекция и поражение стенки тонкой кишки, глютеновая энтеропатия).
6. Смешанные отеки.
Особенности асцитического синдрома
Этот вид отеков, по сути, является скоплением жидкости в брюшной полости. Само слово асцит имеет значение «мешок, сумка». Отечно-асцитический синдром наиболее часто встречается у тех людей, которые имеют цирроз печени. Появляется данная болезнь, как правило, быстро, но вот процесс ее дальнейшего развития может растянуться на период от двух недель до нескольких месяцев. Причиной неожиданного появления отека могут стать такие заболевания, как интоксикация, проявление печеночно-клеточной недостаточности на фоне шока и геморрагический синдром.
Отечно-асцитический синдром можно определить по следующим признакам:
- одышка;
- увеличение живота в объеме;
- появление метеоризма.
Если количество асцитической жидкости будет превышать 20 литров, то возможно появление и других симптомов:
- грыжи геморроидальных вен;
- паховые грыжи;
- желудочно-пищеводный рефлюкс;
- набухание шейной вены;
- пупочные грыжи;
- повышение давления в яремной вене;
- смещение диафрагмы.
Эффективная диагностика
Один из самых надежных методов, при помощи которого можно выявить отечный синдром, — дифференциальная диагностика. Суть ее сводится к определению следующих факторов:
- наличие атипичных клеток (в половине случаев они могут встречаться при ГЦК и в 22% на фоне метастатического поражения печени);
- триглицериды (при травме лимфатического потока);
- амилаза (помогает установить связь асцита с портальной гипертензией);
- глюкоза (определяя отечный синдром, дифференциальная диагностика в данном случае работает с онкопатологией и перфорацией полого органа);
- билирубин (перфорация билиарного тракта);
- цвет асцитической жидкости (молочный, желтый, темно-коричневый, красный) и др.

Учитывая тот факт, что причины развития отечного синдрома могут быть абсолютно разными, крайне важно грамотное проведение дифференциальной диагностики.
Отеки, являющиеся следствием заболевания почек
Отличительной особенностью отечного синдрома такого типа является его быстрое появление и развитие. Если больной часто находится в вертикальном положении, то почти всегда отекают ноги. При этом неизбежными являются бледность кожных покровов, а также отечность рук и лица.
Есть несколько заболеваний, связанных с почками, которые могут стать причиной избыточного скопления жидкости в тканях организма:
- нефрит;
- опухолевые процессы в почках;
- васкулиты;
- нефроз;
- амилоидоз;
- гломерулонефрит;
- почечная недостаточность.
Отечный синдром при заболеваниях почек часто развивается в том случае, если в организме присутствуют инфекции, аллергии, аномалии строения органа, а также интоксикации. Как правило, при наличии данных факторов нарушается белковый состав крови и накапливаются ионы. Под воздействием этих заболеваний отеки проявляются преимущественно в утреннее время.
Также у тех, кому пришлось столкнуться с заболеваниями почек, иногда проявляется нефротический синдром, при котором в процессе каждого мочеиспускания происходит потеря около 60 граммов белка.
Как выглядит механизм развития?
Перед тем как отечный синдром почек даст о себе знать, в организме человека происходят некоторые изменения, ведущие к подобному заболеванию:
- Прежде всего это повышенное внутрикапиллярное давление. При подобном состоянии в тканях происходит увеличение фильтрации жидкости, и снижается ее реабсорбция.
- Нарушается работа выделительной системы почек.
- Значительное снижение белков плазмы. Следствием их нехватки становится нарушение вывода воды из межклеточного пространства.
- Повышается проницаемость капилляров. Подобное состояние характерно для больных, у которых были диагностированы патологические состояния или гломерулонефрит.
- Нарушение в регуляции водно-солевого обмена. В этом случае к задержке ионов натрия и воды приводит повышенная секреция гормона альдостерона.
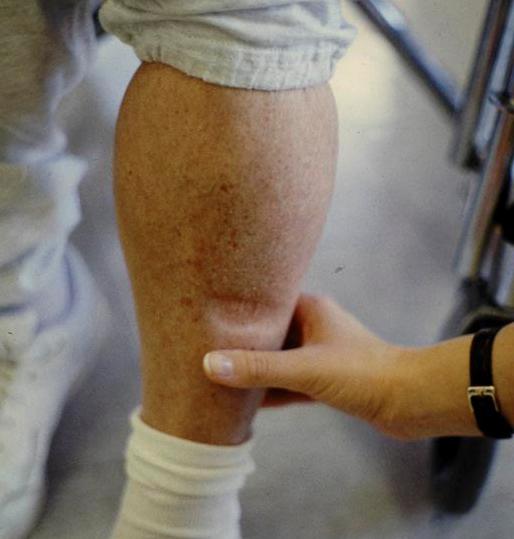
Стоит отметить тот факт, что для отеков, вызванных заболеваниями почек, характерно равномерное распределение скопления жидкости по всей поверхности подкожной клетчатки.
Иммуновоспалительное заболевание, как причина отека
Нередко отечный синдром является следствием такой проблемы, как гломерулонефрит. Под этим термином стоит понимать иммуновоспалительное заболевание, в процессе которого происходит поражение интерстициальной ткани, канальцев и клубочкового аппарата. Развитие острой стадии болезни характерно для детей старше 2 лет.
Отечный синдром при гломерулонефрите чаще всего проявляется в области лица. Если развиваются тяжелые формы заболевания, то возможно появление асцита, гидроторакаса и анасарки. Основной причиной развития гломерулонефрита являются инфекционные заболевания (аденовирусы, гепатит B, 12-й штамм бета-гемолитического стрептококка группы А и др.).
Развитие синдрома при сердечной недостаточности
В некоторых случаях отеки могут появиться в результате замедления тока крови в органах и тканях. Подобное состояние является нарушением работы сердца. В итоге жидкость накапливается в тканях, увеличивая вес больного. Позже отеки появляются в области туловища и нижних конечностей.

Заметить подобные изменения можно без особого труда. Также отечный синдром при сердечной недостаточности приводит к снижению эластичности кожи. Если болезнь будет выражена ярко, то на коже могут появляться трещины, через которые сочится жидкость.
При сердечной недостаточности, перед тем как появляются отеки, развивается заметная одышка у больного. Что касается скопления жидкости, то этот процесс начинается снизу и постепенно поднимается вверх по туловищу. При этом сами отеки симметричны и смещаются незначительно. Если больной часто лежит, то отечная кожа будет заметна в области поясницы. У тех, кто ведет относительно подвижный образ жизни, — на ногах.
Отечный синдром при заболеваниях печени
Если говорить о печеночном отеке, то стоит отметить, что он локализуется в области живота. При этом скопление жидкости может сопровождаться появлением вен, которые поражены варикозом. Конечности, в свою очередь, утончаются, и тело приобретает неестественный вид. Тяжелый, переполненный жидкостью живот при движении колышется. Важно помнить, что в некоторых случаях количество жидкости под кожей может достигать отметки в 25 литров. Такое состояние отечного синдрома определяется как асцит. Разумеется, отеки этого уровня игнорировать нельзя и при первых симптомах стоит обращаться к врачу-гастроэнтерологу, который должен назначить интенсивную терапию.
Лечение отечного синдрома
Первое, на что нужно обратить внимание при такой проблеме, как отеки, — это соблюдение предельно рационального лечебного режима, который поможет составить квалифицированный врач. Поэтому профессиональная диагностика отечного синдрома — это не то, чем стоит пренебрегать. Если скопление жидкости в тканях можно охарактеризовать как ярко выраженное, необходимо получить направление на стационарное лечение.

В условиях больницы врачи смогут определить конкретное заболевание, ставшее причиной возникновения отечного синдрома. Также они смогут разработать алгоритм лечения. Разобраться в том, какой имеет отечный синдром патогенез, самостоятельно не получится, а без выявления ключевого заболевания, на фоне которого образовались отеки, эффективно воздействовать на проблему не представляется возможным. Например, у людей, страдающих заболеваниями печени, патогенез асцита скрывает в себе воздействие нескольких факторов. Для того чтобы их выявить, необходимо участие специалиста.
Данный принцип актуален и для такого диагноза, как синдром отечной мошонки. В этом случае состояние является следствием нескольких патологических состояний. Под данное определение попадают следующие болезни: перекрут гидатиды и водянка яичка, а также воспалительные процессы.
Очевидно, что такую проблему, как синдром отечной мошонки, нейтрализовать без помощи квалифицированных медиков будет крайне сложно. Поэтому стоит еще раз обратить внимание на тот факт, что эффективным лечение будет лишь при участии специалиста.
Для достижения нужного результата нужно позаботиться и о правильном питании. Важно пить немного воды (до 1,12 литра в сутки) и значительно сократить употребление поваренной соли (не больше 2 граммов). Как правило, для большинства пациентов уменьшение суточной дозы соли является непростой задачей. Для того чтобы период привыкания к новому вкусу пищи прошел наиболее комфортно, необходимо добавлять в блюда пряности и травы. Допускается до 6 приемов пищи в сутки, но только если она низкокалорийная и легко усваивается.
Изучив состояние конкретного пациента, врач может установить определенные ограничения на употребление жиров, белков и углеводов. Помимо терапии, основанной на диете, в случае возникновения такой проблемы как отечный синдром лечение может подразумевать и применение медикаментов, имеющих мочегонный эффект. При этом важно, чтобы врач учел все противопоказания и воздействие на организм комбинации подобных препаратов, равно как и других лекарств.
Нетрудно сделать вывод, что отеки — это достаточно серьезная проблема, которая в большинстве случаев является следствием более серьезных нарушений функций внутренних органов. Поэтому при появлении первых симптомов отечного синдрома стоит планировать посещение врача. Это поможет быстро и с минимальными последствиями нейтрализовать проблему.
Источник
