Отечный экзофтальм код мкб
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Проптоз, Протрузия глаза, Пучеглазие.
Названия
Название: Экзофтальм.
Экзофтальм
Синонимы диагноза
Проптоз, Протрузия глаза, Пучеглазие.
Описание
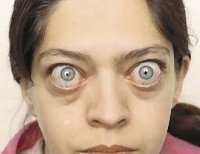
Экзофтальм. Это моно или бинокулярное смещение глазного яблока вперед. Общими симптомами для большинства форм являются затрудненные движения глазами, диплопия, ощущение жжения и рези в связи с повышенной сухостью конъюнктивы. Диагностика экзофтальма базируется на сборе анамнеза, проведении наружного осмотра, экзофтальмометрии, офтальмоскопии, визометрии, тонометрии, биомикроскопии, УЗД, ОКТ. Тактика лечения зависит от этиологии заболевания. При травматическом генезе рекомендована кантотомия, дренирование ретробульбарного пространства. Эндокринный экзофтальм является показанием к приему тиреостатиков и гормонов, при низкой эффективности проводится тиреоидэктомия.

Экзофтальм
Дополнительные факты
Экзофтальм представляет собой патологическое выпячивание глазного яблока из полости орбиты, не сопровождающееся увеличением его продольного размера. Впервые патология была описана в качестве симптома эндокринной офтальмопатии в 1776 году ирландским хирургом Р. Дж. Грейвсом. В 1960 году советскими нейрохирургами И. М. Иргером и Л. А. Корейшем были представлены сведения о том, что смещение глазных яблок кпереди может возникать при патологических новообразованиях мозжечка. Экзофтальм эндокринной природы в 6-8 раз чаще встречается среди лиц женского пола, посттравматический генез заболевания более характерен для мужчин. Клинические проявления экзофтальма широко распространены во всех возрастных группах.
Причины
Наиболее распространённым этиологическим фактором экзофтальма является эндокринная офтальмопатия. В основе механизма развития данной патологии лежит дисфункция иммунной системы, при которой возникает отек подкожно-жировой клетчатки орбиты и наружных мышц глазного яблока (отечная форма). На этом этапе проявления экзофтальма могут подвергаться обратному развитию. Прогрессирование заболевания приводит к образованию рубцовых дефектов в области глазодвигательных мышц, что провоцирует необратимые изменения. Аутоиммунное поражение ретробульбарной клетчатки при болезни Грейвса обусловлено механизмом перекрестного реагирования антител организма на антигены щитовидной железы и ткани глазницы. Подтверждением тиреотоксической теории патогенеза является повышенный титр антител к рецепторам тиреотропного гормона.
Реже развитие экзофтальма обусловлено изолированным аутоиммунным поражением ретробульбарной ткани. При этом патологические антитела синтезируются к мышцам глазодвигательного аппарата, фибробластам и клетчатке глазницы. Специфическим маркером заболевания являются антитела к периорбитальной клетчатке, т. Иммуноглобулины к миоцитам определяются только у части пациентов. Воздействие таких факторов, как стресс, вирусы, токсические вещества и радиация у генетически скомпрометированных лиц стимулирует продукцию антигенов.
Триггером экзофтальма выступают воспалительные процессы с внутриорбитальной локализацией. При воспалении жировой клетчатки или васкулите сосудов глазницы возникает механическая причина выпирания глазного яблока. Реже этиологическим фактором экзофтальма становится дакриоаденит, доброкачественные или злокачественные новообразования. Варикозное расширение вен, ангиопатия или травматические повреждения могут приводить к смещению костных обломков или кровоизлиянию в полость орбиты, что провоцирует развитие клинической картины патологии.
Симптомы
Согласно клинической классификации, различают постоянный, пульсирующий и перемежающийся экзофтальм. По динамике развития выделяют непрогрессирующее, медленно и быстро прогрессирующее, регрессирующее смещение глазного яблока кпереди. О медленном нарастании клинической картины свидетельствует увеличение размера глазного яблока на 1-2 мм на протяжении 1 месяца. При быстром прогрессировании размер глаза увеличивается более чем на 2 мм менее чем за 30 дней. Патология чаще протекает бинокулярно, однако на начальных стадиях возможно монокулярное поражение. Экзофтальм может являться симптомом множества заболеваний. Клиническая картина определяется степенью смещения глазного яблока кпереди. Диаметр глазного яблока 21-23 мм соответствует I степени, 24-26 – ІІ степени, 27 и более – III степени экзофтальма.
При І степени заболевание может протекать бессимптомно. Выявить патологические изменения органа зрения можно только при специальном обследовании. При экзофтальме ІІ степени пациенты предъявляют жалобы на затруднённые движения глазными яблоками, двоение перед глазами. При одностороннем поражении развивается клиническая картина страбизма. Специфический симптом перемежающейся формы заболевания – нарастание проявлений экзофтальма при задержке дыхания, наклонах головы, компрессии яремной вены.
Першение в горле.
Диагностика
Диагностика экзофтальма основывается на анамнестических данных, результатах наружного осмотра, экзофтальмометрии, офтальмоскопии, визометрии, тонометрии, биомикроскопии, ультразвуковой диагностики (УЗД) в В-режиме, оптической когерентной томографии (ОКТ). Анамнестические сведения зачастую указывают на этиологию заболевания (травматические повреждения, аллергические реакции, патологические новообразования). При наружном осмотре определяется выпирание глазных яблок из глазницы, монокулярное поражение сопровождается страбизмом. Экзофтальмометрия проводится при помощи экзофтальмометра Гертеля. Данный способ позволяет установить степень выраженности экзофтальма.
При III степени патологии офтальмоскопическая картина соответствует компрессии диска зрительного нерва (ДЗН). При этом визуализируется бледный или отечный ДЗН, реже наблюдаются небольшие участки кровоизлияния. Методом биомикроскопии можно выявить поверхностные кератопатии, зоны изъязвления роговой оболочки. При проведении тонометрии определяется уровень повышения внутриглазного давления, которое, как правило, отклоняется от референтных значений при ІІ-ІІІ степени заболевания. При развитии вторичных осложнений экзофтальма (компрессия ДЗН) происходит прогрессивное снижение остроты зрения.
На ОКТ визуализируются отечность периорбитальной клетчатки, патологические новообразования внутри глазницы, участки кровоизлияния. УЗД глаза в В-режиме позволяет определить степень экзофтальма, оценить состояние окружающих тканей. Метод ультразвукового исследования рекомендован в офтальмологии для наблюдения за прогрессией или регрессией заболевания в динамике. Если экзофтальм является одним из симптомов патологии щитовидной железы, рекомендовано определить уровень тироксина, трийодтиронина, тиреотропного гормона, а также провести ультразвуковое исследование железы.
Лечение
Тактика лечения экзофтальма определяется этиологией и степенью выраженности заболевания. При травматическом происхождении в случае отсутствия движений глазного яблока рекомендовано проведение кантотомии в зоне наружной спайки век для достижения декомпрессии. В качестве региональной анестезии используется 0,5 мл 2% раствора новокаина. Перед рассечением связки ее фиксируют специальным кровоостанавливающим зажимом. Линию разреза продлевают до костного края орбиты. Если подвижность глазного яблока сохранена, но вследствие массивного кровоизлияния быстро нарастает внутриглазное давление, требуется выполнить дренирование ретробульбарного пространства.
При развитии экзофтальма у пациентов с эндокринной офтальмопатией целью терапии является достижение эутиреоидного состояния. Для этого осуществляется коррекция гормонального баланса при помощи тиреостатиков и гормонов. В период лечения необходимо своевременно увлажнять конъюнктиву при помощи препаратов искусственной слезы, проводить ежедневный контроль и при необходимости коррекцию внутриглазного давления. В случае аутоиммунной природы экзофтальма в комплекс лечебных мероприятий входит прием глюкокортикоидов. Если медикаментозная терапия не оказывает должного эффекта, рекомендовано удаление щитовидной железы с последующей заместительной гормональной терапией.
Профилактика
Специфических мер по профилактике экзофтальма в офтальмологии не разработано. Неспецифические превентивные меры сводятся к коррекции гормонального дисбаланса, соблюдению техники безопасности на производстве. Всем пациентам с подозрением на экзофтальм необходимо пройти обследование у офтальмолога. Нарушение зрительных функций при данной патологии определяется степенью компрессии диска зрительного нерва.
Прогноз
Прогноз при экзофтальме зависит от этиологии. При эндокринной природе течение заболевания после коррекции гормонального фона благоприятное. Смещение глазного яблока при злокачественных внутриорбитальных новообразованиях, опухолях мозжечка ассоциировано с неблагоприятным прогнозом.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: H06.2*
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H00-H06 Болезни век, слезных путей и глазницы / H06* Поражения слезного аппарата и глазницы при болезнях, классифицированных в других рубриках
Определение и общие сведения[править]
Офтальмопатия Грейвса
Синонимы: эндокринная орбитопатия, инфильтративная орбитопатия, болезнь Грейвса.
Эндокринная офтальмопатия — мультифакторное заболевание, возникающее на фоне нарушения функций щитовидной железы.
Эпидемиология
Чаще заболевают женщины. Эндокринная офтальмопатия, как правило, возникает на фоне гиперфункции щитовидной железы.
Классификация
Эндокринная офтальмопатия представлена тремя клиническими формами: тиреотоксическим и отёчным экзофтальмами, эндокринной миопатией.
Этиология и патогенез[править]
По этиологии нет данных.
Патогенез
Эндокринная офтальмопатия возникает в результате нарушения баланса сложных иммунопатогенетических механизмов, возникающих на фоне явной или скрытой дисфункции щитовидной железы.
Клинические проявления[править]
Тиреотоксический экзофтальм характеризуется симптомами, обусловленными гиперактивностью симпатической нервной системы. Картина отёчного экзофтальма формируется в результате увеличения объёма экстраокулярных мышц и орбитальной клетчатки. Процесс проходит три стадии компенсации: компенсированный (клинические признаки выражены минимально), субкомпенсированный, когда появляются первые симптомы нарушения дренирования верхней глазной вены (невоспалительный отёк периорбитальных тканей, белый хемоз конъюнктивы, отёк и гиперемия полулунной складки и слёзного мясца), при резком увеличении мягких тканей орбиты развивается картина декомпенсированного отёчного экзофтальма (отёк век, красный хемоз конъюнктивы, глазная щель не смыкается, кератопатия или язва роговицы, оптическая нейропатия, повышается офтальмотонус). Это наиболее неблагоприятное течение заболевания, так как возникает серьёзная угроза утраты зрения. Эндокринная миопатия характеризуется появлением экзофтальма с отклонением глаза, что сопровождается мучительной диплопией. Декомпенсации процесса не возникает.
Экзофтальм при нарушении функции щитовидной железы (E05.-+): Диагностика[править]
Характерны острое начало заболевания, боли в орбите, чувство рези в глазах, диплопия и снижение зрения. Процесс билатеральный, чаще развивается на фоне дисфункции щитовидной железы.
Лабораторные исследования
Исследование уровня гормонов щитовидной железы.
Инструментальные исследования
УЗИ и КТ орбиты позволяют визуализировать поражённые мышцы, отёчную, уплотнённую орбитальную клетчатку.
Дифференциальный диагноз[править]
Дифференциальную диагностику данного заболевания проводят с абсцессом, псевдотумором, злокачественными опухолями.
Экзофтальм при нарушении функции щитовидной железы (E05.-+): Лечение[править]
Проводят глюкокортикоидную противоотёчную терапию одновременно с лечением, назначенным эндокринологом.
Показания к госпитализации
Пациента госпитализируют для проведения пульс-терапии глюкокортикоидами, срочного хирургического лечения при угрозе утраты зрительных функций.
Хирургическое лечение
Проводят декомпрессивные операции, операции на веках.
Прогноз
При отёчном экзофтальме и эндокринной миопатии прогноз для зрительных функций неблагоприятный.
Профилактика[править]
Профилактика заключается в контроле над функцией щитовидной железы.
Прочее[править]
Другие тиреоидные офтальмопатии
При гипотиреозе развивается эндокринная офтальмопатия, но значительно реже, чем при гипертиреозе. Отмечают существенное нарушение кровоснабжения глаза и потерю эластотонических свойств стенок внутриглазных сосудов, развивающихся уже при легкой степени тиреоидной недостаточности. Может развиваться глаукома. Установлена определенная связь с данным заболеванием таких офтальмологических проявлений, как эмбриотоксон (кольцевидное помутнение по краю роговицы), кератоконус, синие склеры. Относительно редко развивается эндокринная катаракта.
Для выраженного гипотиреоза характерны резкое сужение глазной щели на фоне общей отечности лица и отсутствие волос в наружной части бровей (симптом Хертога).
Эндокринная офтальмопатия — органоспецифическое аутоиммунное заболевание, проявляющееся патологическими изменениями в мягких тканях орбиты с вторичным вовлечением глазного яблока. Формы эндокринной офтальмопатии: тиреотоксический экзофтальм, отечный экзофтальм и эндокринная миопатия.
Тиреотоксический экзофтальм — самостоятельная начальная форма заболевания, может быть обратимой или переходить в отечный экзофтальм. Чаще встречают при гипертиреозе, у женщин в возрасте 30-50 лет. Тиреотоксический экзофтальм не сопровождается морфологическими изменениями в мягких тка-
нях орбиты. При компенсации тиреотоксикоза возможна регрессия симптомов. При данной форме офтальмопатии наблюдают несколько из перечисленных ниже симптомов.
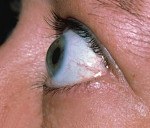
Симптом Дальримпля (Dalrymle) — увеличение глазной щели в результате ретракции (retractio — стягивание, сокращение) верхнего века при обычном направлении взора (рис. 2-16, см. вклейку). В норме край верхнего века расположен на 2 мм ниже верхнего лимба, при ретракции верхнего века его край расположен на уровне или выше верхнего лимба — мышца Мюллера (средний пучок леватора верхнего века) находится в состоянии спазма.
Симптом Грефе (Graefe) — отставание верхнего века при движении глаза книзу. Симптом Штельвага — пристальный, изумленный и испуганный взгляд из-за уменьшения амплитуды мигания. Симптом Бостона — неравномерные подергивающиеся движения верхних век при движении глаза книзу. Симптом Розенбаха — тремор закрытых век.
Экзофтальм как симптом при тиреотоксическом экзофтальме отсутствует или не превышает 2 мм по сравнению с нормой. Чаще наблюдают ложный экзофтальм, стимулирующий ретракцию верхнего века, приводящую к углублению верхней орбитопальпабральной складки. Все симптомы при тиреотоксическом экзофтальме расценивают как функциональные и считают обратимыми. Пациенты жалуются на чувство рези, ощущение инородного тела и зрительное утомление.
Отечный экзофтальм чаще развивается на фоне гипертиреоза, но может появиться у больных с первичным (аутоиммунный тиреоидит Хашимото) или послеоперационным гипотиреозом. Процесс, как правило, двусторонний, хотя поражение обеих орбит чаще развивается в разное время, интервал может составлять от нескольких дней и недель до нескольких месяцев и лет. При отечном экзофтальме развивается поражение мягких тканей орбиты и спонтанный регресс невозможен. Клинически данный экзофтальм представлен орбитальным симптомокомплексом, который начинается с преходящего, а затем стабильного отека периорбитальных тканей.
Выделяют компенсированную, субкомпенсированную и декомпенсированную стадии отечного экзофтальма. Компенсированная стадия проявляется интермиттирующим птозом: верхнее веко по утрам несколько опущено, а к вечеру может занимать нормальное положение, при этом сохраняется постоянный тремор закрытых век (рис. 2-20 — 2-34, см. вклейку). На смену небольшому птозу приходит симптом ретракции верхнего века, что сопровождается резким углублением верхней орбитопальпебральной складки. При взгляде вниз ретракция верхнего века особенно заметна: верхняя орбитопальпебральная складка не разглаживается. Развивающийся экзофтальм может дополнительно усиливать ретракцию верхнего века. Сначала он небольшой (выстояние не превышает 4-5 мм по сравнению с нормой), всегда стабильный, может быть осевым или с небольшим отклонением. Иногда экзофтальму предшествует диплопия, появление которой связано с неравномерным изменением объема экстраокулярных мышц, что может приводить к изменению позиции взгляда. При интенсивном увеличении экстраокулярных мышц наряду с экзофтальмом возможно видимое «утолщение» века, чаще нижнего, в результате пролабирования кпереди орбитальной клетчатки резко увеличенными экстраокулярными мышцами. Появляется локальный отек бульбарной конъюнктивы, наползающий на заднее ребро век у наружного угла глазной щели, преимущественно нижнего века (симптом белого хемоза).
При липогенном варианте отечного экзофтальма отмечают увеличение объема орбитальной клетчатки при практически неизмененных объемах мышц. Наблюдают ретракцию верхнего века, умеренный отек периорбитальных тканей, осевой экзофтальм средней выраженности, подвижность глаза сохранена в полном объеме. При липогенном варианте течения отечный экзофтальм редко переходит в следующие стадии, но и крайне трудно поддается консервативной терапии.
Субкомпенсированный отечный экзофтальм развивается по мере усугубления патологического процесса. Нарастают интерстициальный отек и клеточная инфильтрация экстраокулярных мышц, что приводит не только к увеличению экзофтальма, но и к появлению симптома «креста» — увеличиваются калибр и извитость эписклеральных сосудов в зоне прикрепления сухожилия мышц к склере. Прогрессирует имеющийся белый хемоз. В этой стадии увеличиваются 2-3 мышцы, появляются ограничения их подвижности, что особенно заметно при отведении глаза кверху. Отек и клеточная инфильтрация распространяются и на орбитальную клетчатку; увеличиваются ее плотность и объем по сравнению с нормой. Отток венозной крови из орбиты затрудняется, усиливается невоспалительный отек периорбитальных тканей. Неполное смыкание век, постепенное увеличение экзофтальма приводит к увеличению сухости роговицы и бульбарной конъюнктивы, появляется точечная эпителиопатия. Во время сна глазная щель у таких больных остается полуоткрытой. Репозиция глаза становится резко затрудненной, может возникнуть постоянная диплопия, особенно при взгляде в сторону. Увеличение экзофтальма приводит к ретракции нижнего века в результате отека и последующего уплотнения ретрактора нижнего века. Внутриглазное давление остается нормальным только при положении глаза прямо. Увеличенные и плотные верхняя и нижняя прямые мышцы сдавливают глазное яблоко при взгляде кверху, что приводит к повышению внутриглазного давления на 3-6 мм рт.ст. (симптом Braley).
Некомпенсированный отечный экзофтальм развивается при дальнейшем прогрессировании патологического процесса. Начало декомпенсации проявляется гиперемией и отеком слезного мясца и в меньшей степени полулунной складки. Экзофтальм достигает больших степеней, увеличиваются все экстраокулярные мышцы (объем увеличивается в 4-5 раз). Причиной увеличения мышечной массы служат интерстициальный отек, диффузная клеточная инфильтрация лимфоцитами, нейтрофильными лейкоцитами, плазматическими и плазмоцитарными клетками при выраженном стазе внутримышечных сосудов. Выраженный экзофтальм и красный хемоз усиливают ретракцию обоих век, что затрудняет полное закрытие глазной щели днем и ночью. Зона поражения потерявшей чувствительность роговицы увеличивается. Она становится тусклой, сухой. Глаз неподвижен в результате резкого увеличения экстраокулярных мышц, его репозиция невозможна. Внутриглазное давление стабильно высокое в результате затруднения венозного кровотока.
При отечном экзофтальме не только в ранние сроки (минимальный срок заболевания до 9 мес), но и позднее (через 2 года) в мышцах и орбитальной клетчатке сохраняются в разной степени выраженный интерстициальный отек, диффузная клеточная инфильтрация. По мере увеличения сроков заболевания в мышечной ткани появляются очаги некроза, атрофии и фиброза.
При эндокринной офтальмопатии в 3,65-10% случаев развивается оптическая нейропатия. Наблюдают расширение ретинальных вен и отек зрительного
нерва. Поражение зрительного нерва сопровождает не только декомпенсированную, но и субкомпенсированную стадию отечного экзофтальма. При минимальных офтальмоскопических изменениях на глазном дне (расширение ретинальных вен) появляются изменения в поле зрения или небольшое снижение центрального зрения. В поле зрения могут быть относительные или абсолютные скотомы. В связи с тем, что первоначально увеличиваются в объеме нижняя и внутренняя прямые мышцы, скотомы диагностируют на крайней периферии наружного и верхнего отделов поля зрения, могут быть центральные и парацентральные скотомы. Частичное выпадение полей зрения, нарушение цветового зрения — признак развивающейся компрессии зрительного нерва. Отек ДЗН с резким снижением зрения наблюдают при агрессивном течении заболевания. В этом случае очень быстро нарастает экзофтальм, что сопровождается распирающими болями в орбите и соответствующей половине головы. Быстро увеличивается красный хемоз, повышение внутриглазного давления усиливает болевой синдром, падение зрения наступает внезапно. На глазном дне в этот период выражена оптическая нейропатия с резким отеком, кровоизлияниями. Если не развилась атрофия зрительного нерва, нарушения зрительных функций обратимы: при интенсивной базисной терапии с уменьшением клинических симптомов уменьшаются или исчезают изменения в поле зрения, повышается острота зрения. При отсутствии лечения исходом является атрофия зрительного нерва.
При эндокринной миопатии происходит неравномерное и прогрессирующее утолщение экстраокулярных мышц. Эндокринная миопатия может развиваться как самостоятельная форма заболевания или может быть исходом отечного экзофтальма. Он появляется в возрасте 14-70 лет (чаще в 50-60 лет). Морфологический субстрат тот же, что и при отечном экзофтальме: клеточная инфильтрация экстраокулярных мышц, больше выражены дистрофические процессы в мышцах, рано (через 3-4 мес после начала заболевания) развивается фиброз. В клинической картине преобладают симптомы ретракции верхнего века и диплопия, которые сначала бывают интермиттирующими, а затем стабильными, их интенсивность нарастает. Становится ограниченным движение глаза кверху из-за поражения нижней прямой мышцы (первоначальное и преимущественное поражение, второе место по частоте занимает внутренняя прямая мышца). Развивается резкое отклонение глаза в сторону пораженной мышцы и косоглазие, как правило, книзу и кнутри. При диплопии и косоглазии зрительные оси обоих глаз находятся в разных плоскостях, пациент не в состоянии фиксировать взгляд на основном объекте, так как косоглазие всегда сочетается с ограничением подвижности глаза. Позднее присоединяется медленно прогрессирующий экзофтальм, который не достигает таких степеней, как при отечном экзофтальме, и всегда бывает с отклонением глаза. На фоне развившегося косоглазия возникает расстройство бинокулярного зрения. Центральное и периферическое зрение у таких больных сохраняется, в отличие от больных с отечным экзофтальмом. Отек периорбитальных тканей, признаки нарушения венозного кровотока в орбите, оптическая нейропатия, кератопатия, характерные для отечного экзофтальма, отсутствуют
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] : национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423424.html
Офтальмопатология при общих заболеваниях [Электронный ресурс] / Тахчиди Х.П., Ярцева Н.С., Гаврилова Н.А., Мартынов А.И., Мкртумян А.М. — М. : Литтерра, 2009. — https://www.rosmedlib.ru/book/ISBN9785904090197.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Тепротумумаб
Источник
