Острый риносинусит код по мкб 10 у детей
Риносинусит — это воспалительный процесс, который локализуется в пределах слизистой оболочки носовых ходов и придаточных пазух носа. В статье памятка по диагностике заболевания, а также необходимая информация для пациентов.
 Термин «риносинусит» является по сути собирательным, объединяющим в себе ринит — воспаление слизистой оболочки носовых ходов и синусит — воспаление выстилки придаточных пазух.
Термин «риносинусит» является по сути собирательным, объединяющим в себе ринит — воспаление слизистой оболочки носовых ходов и синусит — воспаление выстилки придаточных пазух.
Такое объединение двух терминов связано с тем, что в большинстве случаев в воспалительный процесс в слизистой носоглотки вовлекаются также слизистые оболочки придаточных носовых пазух.
При этом степень тяжести воспаления варьирует от легкого до тяжелого в зависимости от выраженности симптоматики заболевания и вероятности развития осложнений.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Риносинусит: код по МКБ-10
Согласно международной классификации болезней 10 пересмотра, заболеванию присвоены следующие коды: хронический риносинусит — код по МКБ-10 — J32, острый риносинусит — код по МКБ-10 — J01.
✔ Международный классификатор болезней 10-го пересмотра, краткая версия в Системе Консилиум
Этиология и патогенез
Риносинусит — самая распространенная патология среди всех ЛОР-заболеваний как в детском, так и во взрослом возрасте.
При этом воспаление слизистой носоглотки и околоносовых синусов никогда не является первичным заболеванием, чаще всего к его возникновению дает толчок перенесенная ОРВИ.
Инфицирование слизистой носовых ходов респираторными вирусами приводит к ее отеку, появлению обильных выделений, заложенности носа.
В придаточные пазухи инфекция проникает через соустья, сообщающие синусы с носоглоткой. В том случае, если признаки ринита длятся не более 5 дней, состояние принято считать ОРВИ.
В том случае, если по прошествии пяти дней симптоматика сохраняется или усиливается, считается, что у больного развился острый риносинусит как осложнение первичной респираторной инфекции.
Классификация
В современной оториноларингологии принято выделять три формы риносинусита:
- острый — заболевание продолжительностью менее 12 недель;
- хронический — болезнь длится дольше 12 недель;
- рецидивирующий — повторные эпизоды заболевания с ремиссиями до 8 недель, в течение которых лечение больному не требуется.
Существует также классификация по этиологическому признаку, согласно которой выделяют вирусные и бактериальные риносинуситы, причем последние составляют не более 5% от всех случаев заболевания.
Среди наиболее частых возбудителей бактериального риносинусита — пневмококк (Streptococcus pneumoniae), а также Haemophilus influenzae и Moraxella catarrhalis.
Реже встречаются случаи риносинусита вследствие инфицирования золотистым стафилококком и гноеродными стрептококками.
Клинические проявления и диагностика
К основным клиническим признакам патологии относятся: выделения из носовых ходов и ощущение заложенности, связанное со скоплением в носовых ходах выделений и отечностью слизистой оболочки.
Помимо основных выделяют также второстепенные признаки:
- боль, ощущение тяжести и распирания в проекции придаточных пазух;
- снижение обоняния;
- гнойные выделения из носа и/или по задней стенке глотки;
- лихорадка;
- головная боль;
- боль в ухе;
- зубная боль;
- кашель;
- неприятный запах изо рта;
- общая слабость, повышенная утомляемость.
Разграничение вирусного и бактериального воспаления слизистой носоглотки и придаточных пазух является одной из актуальных проблем клинической практики в оториноларингологии.
Считается, что для бактериального риносинусита характерно острое типичное начало с повышением температуры до 39°С и обильные гнойные выделения из носа.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
Современные клинико-практические рекомендации предусматривают следующий перечень обследований:
- рентгенографическое исследование околоносовых пазух (в трех проекциях);
- риноскопия или риноэндоскопия;
- КТ или МРТ полости носа, синусов, орбитальной области, головного мозга — для того, чтобы исключить неинфекционные причины воспаления, осложнения, а также чтобы проконтролировать успешность лечения;
- бактериологическое исследование выделений из носоглотки и придаточных пазух.
Лечение
На протяжении многих лет в клинической практике было принято назначать при симптомах острого воспаления придаточных пазух носа антибактериальные препараты, многие врачи именно так поступают и в наши дни.
Однако не всегда прием антибиотиков при риносинусите обоснован — если патология имеет вирусную природу, безосновательное применение антибактериальных препаратов может привести повышению устойчивости микрофлоры к антибиотикам.
Кроме того, не стоит забывать и о негативных побочных эффектах приема некоторых антибиотиков: их токсического воздействия на печень, развития аллергических реакций, возникновения дисбактериоза.
✔ Антибактериальные препараты для лечения ОР у взрослых, перечень в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
Рациональная антибиотикотерапия риносинусита
При бактериальном воспалении антибиотикотерапию нужно начинать сразу же после постановки диагноза, не дожидаясь результатов бактериологического исследования.
В таком случае больному назначают антибиотик эмпирически: чаще всего амоксициллина клавуланат, а также доксициклин, левофлоксацин, моксифлоксацин, цефотаксим.
Системную антибиотикотерапию необходимо дополнять регулярным промыванием носовых ходов солевым раствором, местными антибактериальными и муколитическими препаратами, а также симптоматической терапией, направленной на улучшение общего самочувствия больного.
В отечественной ЛОР-практике принято проводить пункцию гайморовых пазух при появлении слизисто-гнойного отделяемого из носовых ходов.
В европейских клинических рекомендациях такое лечение считается необоснованным и избыточным. Вероятно, оптимальным является индивидуальный подход и принятие решение о пункции только при необходимости ее проведения.
Прогноз
При воспалении слизистых носовых ходов и придаточных пазух носа у взрослых и детей прогноз, как правило, благоприятный. При вирусной форме патологии в большинстве случаев наступает спонтанное выздоровление.
При бактериальном воспалении рациональная антибиотикотерапия обеспечивает быструю и полноценную элиминацию возбудителя заболевания, после чего также наступает выздоровление.
Переход в хроническую форму происходит в основном при нерациональной терапии и применении антибиотиков, к которым у возбудителя заболевания есть резистентность.

Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Риносинусит.
Описание
Выделяют острый, рецидивирующий и хронический риносинусит. Критериями острого риносинусита являются длительность болезни менее 12 недель и полное исчезновение симптомов после выздоровления. Для рецидивирующего риносинусита характерны от 1 до 4 эпизодов острого риносинусита в год, периоды между обострениями (когда симптомы заболевания отсутствуют и лечение не проводится) длятся не менее 8 недель. Наличие симптомов в течение более чем 12 недель является основным критерием хронического риносинусита. Другим критерием считают сохранение признаков воспалительных изменений на РГ и КТ в течение 4 недель, несмотря на проводимое адекватное лечение.
При риносинусите воспалительный процесс может локализоваться в верхнечелюстной (гайморит), клиновидной (сфеноидит), лобной (фронтит) пазухах и в ячейках решетчатой кости (этмоидит).
В зависимости от этиологических факторов острые и рецидивирующие риносинуситы разделяют на вирусные, бактериальные и грибковые, а хронические на бактериальные, грибковые и смешанные.
Кроме того, с учетом особенностей патогенеза выделяют внутрибольничный, одонтогенный, полипозный, развившийся на фоне иммунодефицитных состояний риносинусита и острую (молниеносную) форму микоза околоносовых пазух.
Хронические грибковые риносинуситы подразделяют на:
· аллергический (эозинофильный) грибковый синусит;
· грибковый шар;
· поверхностный синоназальный микоз;
· хроническую инвазивную форму микоза.
Симптомы
Основными симптомами риносинусита являются затруднение носового дыхания, головная боль и выделения из носа, менее постоянными — снижение обоняния, заложенность ушей, повышение температуры тела, общее недомогание и кашель (более характерен для детей).
При воспалении в ВЧП и лобных пазухах боль локализуется в лице, области переносья и надбровья. Для сфеноидита характерны боли в центре головы и затылке.
Выделения бывают слизистыми, гнойными и могут отходить при сморкании либо стекать по задней стенке глотки. Последнее более характерно для поражения клиновидной пазухи и задних отделов решетчатого лабиринта.
Хронический риносинусит сопровождается теми же симптомами, что и острый, но вне обострения они значительно менее выражены.
Причины
Основными возбудителями острого бактериального риносинусита считаются Streptococcus pneumoniae и Haemophilus influenzae Среди прочих возбудителей называют Moraxella catarrhalis, Staphylococcus aureus, Streptococcus pyogenes, Streptococcus viridans и Основными анаэробными возбудителями риносинусита являются анаэробные стрептококки. Однако спектр возбудителей острого бактериального риносинусита может существенно варьировать в зависимости от географических, социально-экономических и прочих условий.
Перечень возбудителей внутрибольничных, развившихся на фоне иммунодефитных состояний, и одонтогенных риносинуситов наряду с упомянутыми выше бактериями включает Staphylococcus epidermidis, Pseudomonas aeruginosa, Proteus spp, а у иммунодефицитных больных также сапрофитные бактерии и грибковую микрофлору. В последние годы обсуждается роль хламидий и другой атипичной микрофлоры в этиологии риносинусита.
Грибковые синуситы чаще вызываются грибами Aspergillus (в большинстве случаев А. Fumigatus), реже — Candida, Alternaria, Bipolaris и.
Острая инвазивная форма микоза околоносовых пазух наиболее часто обусловлена грибками семейства Mucoraceae: Rhizopus, Mucor и Absida.
Лечение
Основными целями лечения риносинусита являются:
· сокращение длительности заболевания;
· предупреждение развития орбитальных и внутричерепных осложнений;
· эрадикация возбудителя.
С этих позиций базисным методом лечения острого бактериального риносинусита (среднетяжелых и тяжелых форм) и обострения хронического риносинусита является эмпирическая антибактериальная терапия.
К основным показаниям для назначения противомикробных лекарственных средств относятся:
· характерный для риносинусита анамнез;
· выраженность клинических проявлений;
· наличие гнойного отделяемого в носовых ходах.
Антибактериальная терапия с учетом вида и чувствительности конкретного возбудителя, идентифицированного при бактериологическом исследовании, отнюдь не гарантирует успех в связи с высокой вероятностью попадания в исследуемый материал «путевой» микрофлоры при заборе материала. Кроме того, результаты исследования чувствительности выявленного микроорганизма in vitro не всегда коррелируют с клинической эффективностью отдельных антибактериальных лекарственных средств. Причинами этого могут быть значительное усиление антибактериальной активности в результате однонаправленного эффекта антибиотика и его метаболита и способность целенаправленно достигать бактерицидных концентраций именно в очаге инфекции. Эти качества характерны, в частности, для макролидных антибиотиков, клиническая эффективность которых существенно превышает результаты лабораторного исследования чувствительности.
При выборе противомикробного лекарственного средства первостепенное значение имеет чувствительность к нему типичных возбудителей заболевания S. Pneumonia и Н. Influenzae Однако в последние годы наблюдается увеличение количества штаммов этих микроорганизмов, резистентных к наиболее распространенным антибактериальным препаратам, что является основной проблемой в рациональной антибактериальной терапии РС.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Общие сведения
Риносинусит представляет собой собирательное понятие, включающее группу сочетанных воспалительных заболеваний носовой полости (риниты) и околоносовых пазух (ОНП). Принято считать, что слизистая оболочка околоносовых пазух сочетанно поражается при воспалении слизистой оболочки полости носа, поскольку тесные топографические взаимоотношения полости носа и ОНП, (единая кровеносная/лимфатическая) сеть способствуют быстрому переходу патологических процессов.
Актуальность проблемы различных форм риносинусита (РС) обусловлена широкой распространенностью данного заболевания среди взрослого и детского населения. Так, согласно статистическим данным риносинусит в России переносят около 10 млн человек/год, а удельный вес данной патологии в структуре ЛОР заболеваний варьирует от 15 до 35%.
Рост распространенности заболеваний носовой полости и околоносовых пазух происходит из-за увеличения числа ОРВИ, возросшей загрязненности окружающей воздушной среды, аллергенов, возросшей резистентности флоры в результате нерациональной антибиотикотерапии, снижения резервных возможностей (местного иммунитета) верхних дыхательных путей.
Риносинусит в настоящее время определяется, как сочетанное воспаление слизистой оболочки носовых ходов и придаточных пазух носа, для которого характерно наличие как минимум двух признаков (заложенность носа, обусловленная отеком слизистой оболочки/обструкцией носовых ходов и выделения серозного/гнойного экссудата из передних/задних отделов полости носа). Риносинуситы являются одной из причин формирования различных риногенных орбитальных/внутричерепных осложнений. Также, для острого риносинусита характерна тенденция к рецидивирующему затяжному течению и хронизации воспаления в ОНП, и частому распространению инфекции в нижние отделы респираторного тракта.
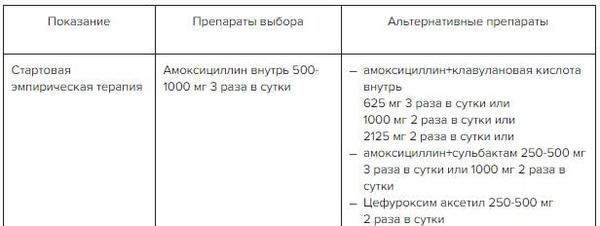
Система ОНП представлена парными верхнечелюстными (гайморовыми), лобными, клиновидными пазухами и решетчатым лабиринтом (рис. ниже).
В воспалительный процесс может вовлекаться любая из ОН пазух. Однако, по частоте поражения у взрослых и детей после 7 лет на первом месте находится верхнечелюстная (гайморит), далее, решетчатая (этмоидит), затем лобная (фронтит) и на последнем месте — клиновидная (сфеноидит). В то время как у детей до 3 лет в 80–90% случаев в патологический процесс вовлекаются решетчатые пазухи, а в возрасте 3-7 лет наблюдается сочетанное поражение верхнечелюстной и решетчатой пазухи.
Кроме риносинусита инфекционной природы существуют и другие виды острого и хронического РС, хотя их удельный вес в структуре риносинуситов относительно невелик. К наиболее распространенным относятся:
- Полипозный риносинусит, представляющий собой хроническое заболевание слизистой оболочки носа и ОКП, ведущим симптомом которого является наличие и рецидивирующий рост полипов. Хронический полипозный риносинусит (код по МКБ-10: J33.0 — Полип полости носа; J33.1 — полипозная дегенерация синуса; J33.8 — Другие полипы синуса) в клинически манифестированной форме встречается у 1,3-2,1% случаев.
- Аллергический риносинусит (сезонный, круглогодичный аллергический РС) обусловлен реакцией организма на конкретный вид аллергена.
- Вазомоторный риносинусит —клиническая симптоматика развивается под воздействием неспецифических экзогенных/эндогенных факторов. Вазомоторный риносинусит подразделяется на медикаментозный, гормональный, рефлекторный (холодовой, пищевой), психогенный.
Патогенез
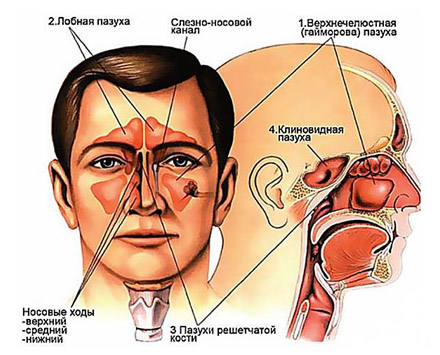
Развитие острого/хронического риносинусита у взрослых и детей практически всегда происходит на фоне инфицирования, застоя секрета, а также нарушения аэрации носовых пазух. Пусковым моментом чаще всего (более 80% случаев) выступает вирусная инфекция, а типичным возбудителем — риновирусы. Под влиянием инфекционного агента в слизистой оболочке носа и околоносовых пазух развиваются патологические процессы — воспалительная реакция с гиперсекрецией слизи, что проявляется отеком, нарушениями микроциркуляции и выраженным застоем секрета.
В развитии инфекционного процесса большую значимость, наряду с вирулентностью возбудителя большое значение имеет имеет состояние макроорганизма, определяющего чувствительность и резистентность к инфекции. При хронизации процесса нарушается механизм клеточного и гуморального иммунитета, формируется дефицит секреторного иммуноглобулина А, иммуноглобулинов классов A, G. В периферической крови уменьшается концентрация Т-лимфоцитов, уровень интерлейкина и активность фагоцитоза.
Развитию воспаления в ОНП способствуют аномалии/нарушения строения внутриносовых структур и решетчатого лабиринта, что приводит к нарушению проходимость естественных отверстий околоносовых пазух и механизмов их очищения и аэрации. В условиях снижения парциального давления кислорода и застоя секрета создаются условия для создает условий для рециркуляции (заброса инфицированной слизи из полости носа пазухи и обратно), и присоединения бактериальной инфекции.
В слизистой оболочке постепенно возникает очаговая/диффузная метаплазия цилиндрического эпителия в многослойный, который лишен ресничек и неспособен удалять бактерии и вирусы со своей поверхности путем активного мукоцилиарного транспорта, повреждение/десквамация эпителиального слоя, утолщение базальной мембраны, что приводит к выраженному снижению эффективности мукоцилиарного транспорта. На рисунке ниже представлен схематически патогенез риносинуситов.
Классификация
В основу классификации положены несколько факторов. По течению заболевания различают:
- Острый риносинусит (продолжительность инфекционного процесса не превышает 4 недель с полным исчезновением симптоматики).
- Подострый риносинусит (продолжительность 4-12 недель с полным выздоровлением после проведения медикаментозной терапии).
- Рецидивирующий риносинусит (отмечается от 1 до 4 эпизодов острого синусита в год с периодичностью между обострениями не менее 8 недель во время которых симптомы заболевания отсутствуют).
- Хронический риносинусит (симптоматика присутствует на протяжении более 12 недель).
Острый риносинусит в свою очередь подразделяется на:
- Вирусный (продолжительность симптомов не более 10 дней).
- Поствирусный (симптоматика сохраняется на протяжении более 10 дней, но менее 12 недель). При этом, отмечается появление «второй волны» после 5 дня.
- Бактериальный/грибковый (продолжительность симптомов превышает 12 дней).
Определить переход вирусного РС в бактериальный поможет рисунок, приведенный ниже.
По течению: легкий; среднетяжелый; тяжелый.
По гистологическим характеристикам: катаральный; гнойный; полипозный; гнойно-полипозный.
Причины
Этиологически риносинуситы связаны с инфекциями, вызванными вирусами, бактериальной микрофлорой, грибами, как в виде монофлоры, так и в виде ассоциации микробов. Основными возбудителями являются респираторные вирусы (аденовирусы, риновирусы, коронавирусы, респираторно-синцитиальные). В 5–7% случаев причиной РС являются бактерии, преимущественно стрептококки, золотистый и эпидермальный стафилококки, пневмококки. Реже возбудителями являются кишечная палочка, протей, клебсиелла, синегнойная палочка.
Однако причиной РС могут выступать и другие факторы. Так, аллергический риносинусит развивается под воздействием различного рода аллергенов; вазомоторный — как реакция на различные неспецифические экзогенные/эндогенные фактор (медикаменты, изменение гормонального фона, условия окружающей среды, пища, эмоциональные реакции и др.).
Симптомы риносинусита
Острый риносинусит
Классическими клиническими признаками ОРС (код по МКБ-10: J01) у взрослых являются бесцветные выделения из носа слизистого (катаральный риносинусит) или слизисто-гнойного характера (острый гнойный риносинусит), затруднение носового дыхания, в ряде случаев — нарушение обоняния. Гнойный секрет, как правило, появляется при бактериальном риносинусите. Симптомы риносинусита у взрослых варьируют в зависимости от тяжести течения заболевания:
- Легкая степень. Характерна заложенностью носа, слизистыми/слизисто-гнойными выделениями из носа, субфебрильная температура, слабость, головная боль. На рентгенограмме — толщина слизистой оболочки околоносовых синусов менее 6 мм.
- Средняя степень тяжести. Характерна заложенность носа, наличие гнойных выделений из носа, температура тела выше 37,5 °С, головная боль, общее недомогание, нарушение обоняния, при пальпации в проекции синуса болезненность, реже — иррадиация боли в уши, зубы, на рентгенограмме околоносовых синусов — толщина слизистой оболочки превышает 6 мм, затемнение в 1 или 2 синусах.
- Тяжелая степень. Выраженная заложенность носа, слабость, обильные гнойные выделения из носа, температура выше 38 °С, головная боль, аносмия, ощущение тяжести и давления в проекции ОНП, при пальпации в проекции синуса сильная болезненность, на рентгенограмме околоносовых синусов полное затемнение более чем в 2 синусах. В общем анализе крови – ускорение СОЭ, повышенный лейкоцитоз, сдвиг формулы влево, наличие орбитальных/внутричерепных осложнения.
Хронический риносинусит
Клинически хронический риносинусит проявляется стойкими периодическими выделениями из носа, не выраженным затруднением носового дыхания, частой головной болью и болью в области проекции той или иной ОНП. Выделения могут быть как слизистыми, так и гнойными, отходить при сморкании. Характерен постназальный синдром (стекание по задней стенке носоглотки вязкого секрета).
Снижение обоняния, гипертермия, общее недомогание и кашель, заложенность ушей менее характерны. Наиболее частой локализацией боли является лицо (область надбровья/переносицы), которая может иррадиировать в зубы верхней челюсти. Возможен реактивный отек век, незначительная отечность мягких тканей лица. Головная боль в период ремиссии отсутствует, однако носовое дыхание постоянно/периодически бывает затрудненным и при этом сохраняются слизистые/слизисто-гнойные выделения из носа. Во время выраженного обострения интенсивность симптоматики нарастает, часто присоединяются признаки общей интоксикации.
Анализы и диагностика
Диагноз устанавливается на основании жалоб пациента и симптоматики, а также данных инструментального/лабораторного обследования.
Основным методом инструментальной диагностики риносинусита является передняя риноскопия и эндоскопия. При ее проведении на фоне отека слизистой оболочки полости носа диффузной и застойной гиперемии выявляется патологическое отделяемое с локализацией в области выводных отверстий (соустий) ОНП, вовлеченных в воспалительный процесс или задней стенке глотки (при задней риноскопии). При вовлечении в процесс лобной/верхнечелюстной пазух отделяемое можно обнаружить в среднем, а при сфеноидите — в верхнем носовом ходе. При необходимости могут назначаться другие инструментальные методы обследования: УЗИ, рентгенография околоносовых пазух, КТ, МРТ.
Для определения возбудителя и чувствительности его к антибиотикам проводится бактериологическое исследование отделяемого из носовой полости и придаточной пазухи носа.
Лечение риносинусита
Лечение риносинусита у взрослых комплексное и направлено на:
- эрадикацию возбудителя (элиминационная терапия);
- улучшение дренажной функции/поддержание мукоцилиарного транспорта;
- уменьшение воспалительного процесса;
- восстановление аэрации ОНП;
- повышение механизмов местной иммунной защиты;
- предупреждение развития осложнений.
Элиминационная терапия
Проводится с целью элиминации патогена (вирусов и бактерий) из носовой полости. Включает ирригационные процедуры (промывания/спринцевания полости носа солевыми растворами). Для этой цели используются препараты на основе морской воды в изотонической концентрации солей. Нанесение изотонического раствора на слизистую оболочку оказывает деконгестивный эффект, нормализует реологические свойства слизи, улучшает носовое дыхание, способствует удалению патологического отделяемого и созданию условий для эффективного воздействия топических препаратов.
К таким препаратам относятся Маример, Салин, Аква Марис Стронг (спрей), Долфин. Можно использовать и аптечный стандартный изотонический раствор натрия хлорида или приготовить его самостоятельно, растворив 1 столовую ложку морской соли в стакане теплой воды. Такие лекарственные средства четко не дозируются, а кратность их введения может варьировать по потребности.
«Разгрузочная» терапия
Одним из направлений патогенетической/симптоматической терапии у взрослых лиц является восстановление проходимости соустий околоносовых пазух. С этой целью назначаются препараты — деконгестанты (сосудосуживающие средства) и муколитические (секретолитические) средства.
Деконгестанты эффективно активируют адренергические рецепторы, вызывая спазм сосудов слизистой носа и, соответственно, уменьшение гиперемии и отека, расширение ходов носовой полости и улучшение носового дыхания. К таким препаратам относятся Оксиметазолин, Отривин, Тетризолин, Ксилометазолин, Оксиметазолин, Фенилэфрин и другие. При строгом соблюдении рекомендаций (способа применения, дозирования, режима закапывания, продолжительности курса лечения) нежелательные и побочные явления встречаются относительно редко. Но при бесконтрольном их применении существует высокий риск развития атрофии слизистых носа — синдром «рикошета».
Поэтому необходимо ограничить период применения деконгестантов коротким периодом (5-6 дней) и использовать такие препараты в минимально возможных дозах.
Не менее важное значение в лечении риносинуситов у взрослых играет разжижение густого вязкого секрета, что позволяет нормализовать функции ресничек и восстановить нарушенный мукоцилиарный транспорт. Это достигается назначением муколитиков (Ацетилцистеин, Карбоцистеин). Кроме того, Аацетилцистеин оказывает дополнительно антиоксидантное и противовоспалительное действие, что чрезвычайно важно при лечении риносинуситов.
Противовирусная и антибактериальная терапия
Поскольку острый риносинусит развивается обычно на фоне ОРВИ для лечения (в первые 48 часов) можно использовать антивирусные препараты (Оксолиновая мазь, Ремантадин, Интерферон и другие).
При присоединении бактериальной флоры необходимо назначение антибиотиков (Амоксициллин, Азитромицин, Кларитромицин), при тяжёлой форме — Ампициллин, Цефтриаксон, Цефотаксим). Критерий эффективности антибиотикотерапии —динамика ведущих симптомов риносинусита и общего состояния больного. При отсутствии выраженного клинического эффекта в течение трех дней необходимо сменить антибиотик.
Противовоспалительная терапия
Для этой цели используются топические кортикостероиды (Флутиказон, Мометазон, Будесонид). Эти препараты эффективно подавляют отек, что способствует купированию ключевого звена патогенеза синуситов и риносинуситов — восстановлению функции соустьев. Также могут назначаться из противовоспалительных препаратов Парацетамол и Ибупрофен, оказывающих и жаропонижающее действие.
Как лечить хронический риносинусит?
Хронический риносинусит в период обострения лечится так же, как и острый риносинусит. Основной особенностью при упорном течении ХРС является назначение более длительной антибиотикотерапии с учетом чувствительности возбудителя, выделенного из пунктата вовлеченной в патологический процесс ОНП.
Принято считать, что продолжительностью курс антибактериальной терапии менее 12 недель является недостаточной эффективным. Как правило, назначаются Амоксициллин, Цефтибутен, Цефуроксим, Азитромицин, Кларитромицин, Левофлоксацин, Гемифлоксацин, Моксифлоксацин в таблетках. Лечение полипозного риносинусита предусматривает удаление полипов и дальнейшее лечение полипозного ХРС по общей схеме.
Доктора
Лекарства
- Препараты для орошения и промывания полости носа — АкваФлор, Маример, Салин, Аква Марис Стронг, Долфин.
- Деконгестанты — Оксиметазолин, Отривин, Тетризолин, Ксилометазолин, Оксиметазолин, Фенилэфрин.
- Муколитики — Ацетилцистеин, Карбоцистеин.
- Антивирусные препараты — Оксолиновая мазь, Ремантадин, Интерферон.
- Антибиотики — Амоксициллин, Азитромицин, Кларитромицин, Ампициллин, Цефтриаксон, Цефотаксим.
- Кортикостероиды — Флутиказон, Мометазон, Будесонид.
Процедуры и операции
Процедуры промывания полости носа, физиотерапевтические процедуры: УФО на область носа, СВЧ-терапия (слаботепловая доза), электрофорез с иммуноглобулином. Оперативное вмешательство при риносинусите направлено на ликвидацию анатомических препятствий, способствующих и восстановление костных ходов с целью нормализация вентиляции и оттока экссудата из ОНП.
