Острый панариций код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Анатомия и патанатомия
- Классификация
- Симптомы
- Диагностика
- Лечение
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Панариций.
Панариций
Описание
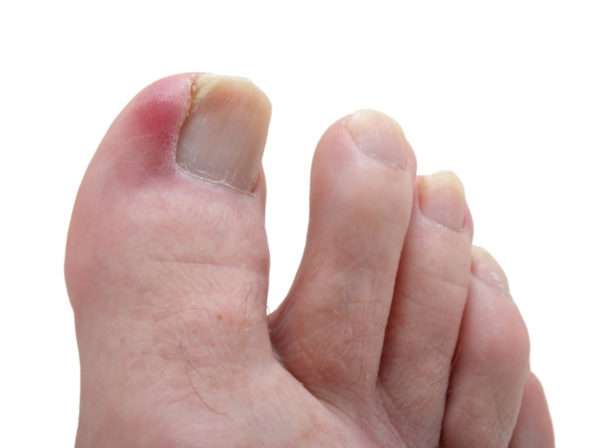
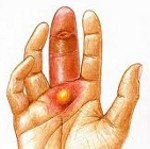
Это острый гнойно-воспалительный процесс, локализующийся в тканях пальцев (реже — на пальцах ног) и происходящий на ладонной поверхности пальцев. Это проявляется болью, отеком, покраснением, повышением температуры, симптомами общей интоксикации. Диагноз ставится на основании жалоб и результатов объективного обследования. Если вы подозреваете, что это заболевание костей и суставов, необходима рентгенография. На ранних стадиях возможно консервативное лечение. При формировании абсцесса, вскрытии, дренировании, в тяжелых случаях необходимо указание на ампутацию.
Дополнительные факты
Панариций — острое нагноение пальцев (реже — пальцы ног). Это одна из самых распространенных патологий в гнойной хирургии. Он развивается в результате деятельности пиогенных микроорганизмов (очень часто Staphylococcus aureus), проникающих в ткани через незначительные кожные образования. При панариции отмечаются припухлость, покраснение и боль в области пальцев. В тяжелых формах наблюдаются озноб и лихорадка. Боль может быть острой, пульсирующей, лишающей вас сна. На ранних этапах возможно консервативное лечение, на более поздних этапах требуется хирургическое вмешательство.
Панариций
Причины
Staphylococcus aureus чаще всего становится прямой причиной патологии, проникая в ткани через раны, ссадины, инъекции, трещины, сколы или заусенцы, которые иногда остаются незамеченными или выглядят настолько незначительными, что пациент просто не обращает на них внимания. Реже панариций вызывается грамотрицательными и грамположительными бактериями, стрептококками, кишечной палочкой, протей, а также анаэробной неклостридиальной микрофлорой и гнилостными патогенами.
Внешние факторы, способствующие развитию панариция, включают систематическое охлаждение, увлажнение, вибрацию, мацерацию, загрязнение или воздействие раздражителей. Внутренними факторами, повышающими вероятность возникновения панариция, являются эндокринные заболевания, гиповитаминоз, нарушения обмена веществ и снижение иммунитета.
Панариций чаще всего наблюдается у детей, а также у людей молодого и среднего возраста — от 20 до 50 лет. Согласно статистике, три четверти пациентов заболевают после микротравмы, полученной на работе. Наиболее распространенным местом является пальцы I, II и III правой руки. Развитию панариция способствуют как внешние (охлаждение, вибрация, воздействие химических веществ), так и внутренние (ослабление иммунитета) факторы.
Анатомия и патанатомия
На ладонной поверхности пальцев имеется много важных анатомических образований: сухожилия и сухожильные влагалища, нервы, кровеносные сосуды, суставные капсулы и т. Д. Подкожная клетчатка этой области имеет особую структуру. От кожи до ладонной фасции существует множество эластичных и прочных волокон. Кроме того, в толще волокна имеются продольные пучки соединительной ткани. В результате волокно делится на маленькие ячейки, напоминающие соты.
Такая структура, с одной стороны, предотвращает распространение воспаления «вдоль», с другой стороны, создает благоприятные условия для проникновения гнойного процесса вглубь тканей. Вот почему при панариции возможно быстрое прогрессирование с вовлечением сухожилий, костей и суставов или даже всех тканей пальцев.
Классификация
В зависимости от местоположения и характера пораженной ткани различают следующие виды панариция:
• кожный преступник. Самый простой способ. Абсцесс образуется в толще кожи.
• Околоногтевый преступник (паронихия). Воспаление локализуется в области околоногтевого валика.
• преступник-преступник. Развивается под ногтевой пластиной.
• подкожный преступник. Встречается в подкожной клетчатке ладонной поверхности пальцев.
• костный преступник. Отличительной особенностью является вовлечение кости в гнойный процесс.
• обычный преступник. Он развивается в межфаланговых или пястно-фаланговых суставах.
• костно-суставной криминал. Обычно это происходит при прогрессировании панариция сустава, когда воспаление переходит на суставные концы костей фаланги.
• криминальное сухожилие. Он расположен в сухожилии.
Симптомы
Симптомы панариция.
Симптомы могут варьироваться в зависимости от формы заболевания. Однако в любой форме наблюдаются многочисленные общие проявления. На ранних стадиях панариция отмечается покраснение, легкое отекание и легкая или умеренная боль, возможно, жжение. Затем отек усиливается, боль усиливается, становится интенсивной, разрывается, тянет, лишает сна.
В области воспаления образуется гнойный очаг, который хорошо виден при поверхностных формах панариция. Формирование абсцесса может сопровождаться слабостью, усталостью, головной болью и лихорадкой. Симптомы интоксикации наиболее выражены при глубоких и тяжелых формах панариция (кости, суставы, сухожилия). Кроме того, у каждой формы панариция есть свои характерные симптомы.
Высокая температура тела. Недомогание. Озноб. Отсутствие аппетита. Разбитость.
Диагностика
Диагноз основывается на жалобах пациентов и клинических проявлениях заболевания. Чтобы определить форму преступника и уточнить местонахождение абсцесса, пальпацию проводят с помощью кнопочного зонда. Для исключения панариция костей и суставов проводится рентгенография. Следует помнить, что в отличие от костного панариция, при суставной форме заболевания изменения обнаруживаются не сразу и могут быть слабо выражены. Поэтому для уточнения диагноза необходимо назначить сравнительные рентгенограммы того же здорового пальца с другой стороны.
Лечение
Лечение проводят гнойные хирурги. При поверхностных формах пациент может находиться амбулаторно, при глубоких больничных формах это необходимо. На ранних стадиях пациентам с поверхностным панарицием может быть назначена консервативная терапия: дарсонваль, УВЧ, тепловые процедуры. На поздних стадиях поверхностного панариция, а также во всех фазах заболевания костей и сухожилий показано хирургическое вмешательство. Отверстие панариция интегрировано посредством дренажа, чтобы гарантировать наиболее эффективный отток из волокна, разделенного на клетки.
Тактика хирургического лечения панариция костей или суставов определяется степенью консервации пораженной ткани. При частичном уничтожении производится резекция поврежденных участков. При полном разрушении (возможно при костном и костно-суставном панаритии) показана ампутация. Параллельно проводится медикаментозная терапия, направленная на борьбу с воспалением (антибиотиками), уменьшение болевых ощущений и устранение последствий общей интоксикации.
Список литературы
1. Панариций и флегмона кисти/ Мелешевич А. В. — 2002.
2. Хирургия заболеваний и повреждений кисти/ Усольцева Е. В. , Машкара К. И. — 1986.
3. Оперативная гнойная хирургия/ Гостищев В. К. — 1996.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Панариций — это инфекция мягких тканей в области кончика пальца, имеющая код L03.0 по МКБ-10. Особенность панариция в том, что он развивается в отдельных клетчаточных пространствах пальца. Они разделяются перегородками из соединительной ткани, внутри которых может возникнуть инфекция.
При мелких травмах пальца инфекция начинает развиваться в отдельных клетчаточных ячейках. Появление отека и гной в замкнутом объеме резко повышают давление. Из-за этого нарушается кровоснабжение инфицированной области, и быстро развиваются локальные очаги омертвения.
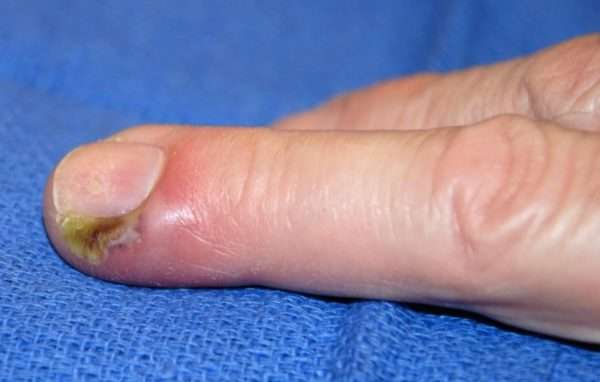
Иногда участок омертвения распространяется на кожу и происходит спонтанная декомпрессия воспалительного очага. Если кожа остается неповрежденной, инфекция будет распространяться на другие части пальца и кисти. Чаще всего панариций развивается в большом и указательном пальцах.
Симптомы панариция
При прогрессировании инфекции появляется острая боль в пальце, которая связана с отеком отдельной ячейки клетчаточного пространства. На этом этапе панариций может разрешиться без лечения.
При прогрессировании панариция появляется пульсирующая боль, которая мешает спать. Первая бессонная ночь является показанием для хирургического лечения панариция.

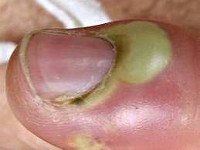
Одним из вариантов панариция может быть паронихий, который поражает околоногтевой валик.
Паронихий
Паронихий – это наиболее часто встречающаяся инфекция руки, которая начинается как воспаление подкожной клетчатки, но может быстро перейти в абсцесс. У женщин это заболевание проявляется в три раза чаще, чем у мужчин. К его развитию предрасположены больные ВИЧ-инфекцией и люди, длительное время принимающие глюкокортикоиды.
Некоторые болезни нарушают ногтевую пластинку, околоногтевой валик, кутикулы и провоцируют развитие паронихия. К ним относят:
- псориаз,
- побочное действие ретиноидов,
- средства для лечения ВИЧ-инфекции.
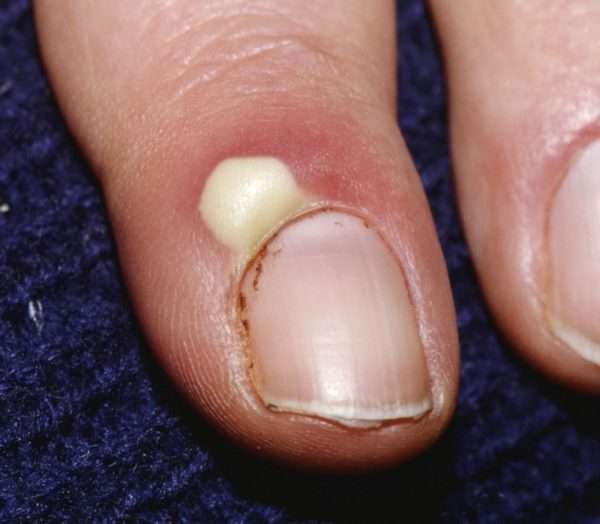
Существует два типа паронихия:
- Острый – болезненное состояние сопровождающееся образованием гноя вызванного стафилококком.
- Хронический – его причиной становится грибковая инфекция.
Острый паронихий
Острый паронихий обычно развивается в результате небольшой травмы, которая отделяет околоногтевой валик от ногтя. К таким повреждениям относят:
- заусенцы,
- порезы при стрижке ногтей,
- маникюр,
- наращивание ногтей.
Для острого паронихия характерны следующие симптомы:
- отек и покраснение кончика пальца,
- скопление гноя под кожей,
- воспаление кожной складки в основании ногтя.
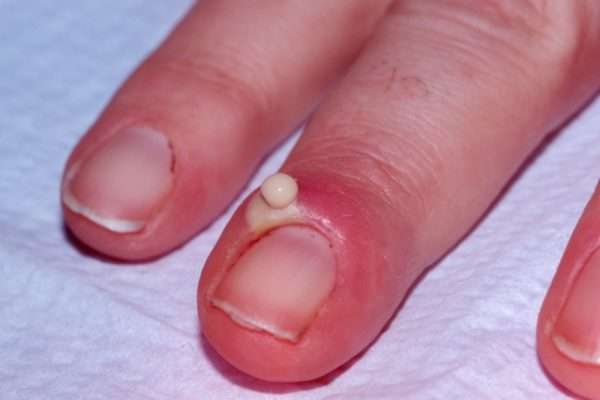
Область воспаления и скопление гноя могут распространяться на противоположный ногтевой валик через участок кожи на основании ногтевой пластинки. Паронихий может переходить в панариций. При прогрессировании инфекции возможно повреждение глубоко расположенных структур, сухожилий, костей и суставы.
Хронический паронихий
Причиной хронического паронихия является грибковая инфекция. Если это заболевание длительное время не поддается лечению, то он может быть проявлением какого-либо новообразования.
Эта болезнь развивается у людей, которые работают во влажной среде, контактируют со слабыми щелочами или кислотами. К такой категории относят:
- уборщиц,
- посудомоек,
- барменов,
- флористов,
- пекарей,
- профессиональных пловцов.
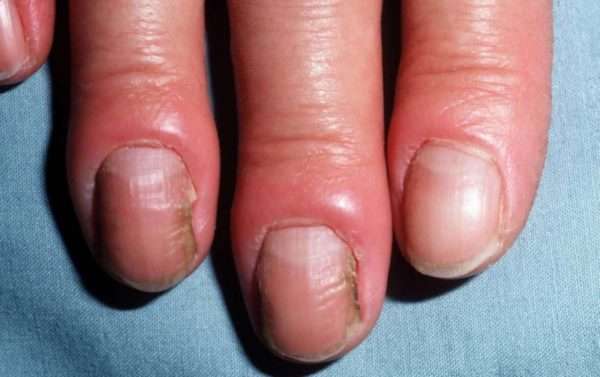
Хронический паронихий проявляется:
- отеком, покраснением и болезненностью околоногтевых валиков без признаков жидкого гноя,
- утолщением и изменением цвета ногтевой пластинки, появлением на ней выраженных поперечных борозд,
- отделением от ногтевой пластинки кутикулы и валиков, что может предрасполагать к инфицированию.
Диагностика
Для диагностики паронихия и панариция используют различные микробиологические методики, которые позволяют выявить бактерии, грибы или признаки герпетической инфекции.
Иногда применяют рентгенологическое исследование для выявления инородного тела внутри пальца.
Лечение паронихия и панариция
При появлении покраснения кожи вокруг ногтя следует 3-4 раза в день по 15 минут делать ванночки, состоящие на 50% из горячей воды и жидкого антибактериального мыла.

Если на фоне покрасневшей кожи появляются видимые скопления гноя, нужно обратиться к врачу. Также консультация хирурга понадобится, если происходит распространение отека и покраснения кожи с области околоногтевых валиков на область подушечки пальца.
При формировании любого абсцесса необходимо его вскрытие и дренирование. Иногда возникает необходимость полного удаления ногтевой пластинки. После дренирования абсцессов больному также следует в течение 48 часов делать горячие ванночки.
Антибиотики
Если покраснение кожи не выходит за границы околоногтевых валиков, то необходимости в антибактериальных препаратах нет. Однако, при появлении сильного отека мягких тканей у пациента, страдающего сахарным диабетом, заболеванием периферических сосудов или иммунодефицитом, понадобится короткий курс антибиотиков.

Антибактериальные средства при паронихии назначают больным с хроническими заболеваниями или в тех случаях, когда отек и покраснение распространяются на подушечку пальца.
Чаще всего причиной становится бактерия стафилококк. Этот микроорганизм не чувствителен к обычному пенициллину. Поэтому для лечения применяют защищенные пенициллины или цефалоспорины первого поколения.
В большинстве случаев паронихий можно лечить в домашних условиях. Госпитализация бывает необходима при распространении инфекции на глубокие клетчаточные пространства руки, сухожилия, кости. Хронический паронихий лечат противогрибковыми препаратами местного действия или для приема внутрь.
Профилактика
Для профилактики панариция следует:
- Отказаться от привычки грызть ногти.
- Носить резиновые перчатки при частом мытье рук или работе во влажной среде.
- Контролировать такие хронические заболевания, как сахарный диабет.
- Чаще мыть руки при работе с почвой, древесиной и в любой ситуации, когда возможно получить порез, укол или ссадину.
Источник
Общие сведения
Панариций (лат. Panaricium; народное — волосень/волос), представляет собой острое гнойное воспаление тканей пальца кисти или стопы. В современном понимании термин «панариций» обозначает не какую-либо отдельную нозологическую форму, а целую группу острых/хронических воспалительных заболеваний, развивающихся в различных анатомических структурах пальца. Панариций на пальце руки относится к одной из наиболее часто встречаемых в практике лечения гнойных патологий кисти, а удельный вес панарициев в структуре всех гнойно-воспалительных заболеваний кисти составляет около 40%. Код панариция по МКБ-10: L03.0. Флегмона пальцев кисти и стопы.
Особенности и развитие течения панариция в отличие от гнойных заболеваний кисти других локализаций, в значительной мере обусловлены особенностями анатомии пальца. Наличие большого количество важных анатомических образований, расположенных на относительно небольшом протяжении: суставы межфаланговые, фиброзные влагалища, синовиальные оболочки, сухожилия, ячеистость подкожной клетчатки, пронизанной фиброзными перемычками, обилие кровеносно-лимфатических сосудов, а также нервных окончаний, способствуют чрезвычайно быстрому распространению гнойно-воспалительного местного процесса.
В большинстве случаев воспалительно-гнойный процесс локализуется на указательном/среднем пальце правой руки, а на ноге — поражается большой палец ноги. Ниже приведено фото панариция пальца на руке и на ноге.
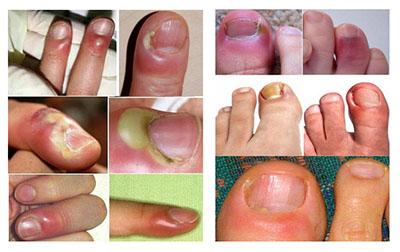 Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Инфицирование происходит преимущественно вследствие различных микротравм пальцев, как в быту, так и на производстве и несоблюдения правил санитарии при обработке мелких ссадин, «заусениц», «заноз» и др.
Развитие панариция на пальце руки или пальце ноги является одной из частых причин нетрудоспособности пациента, а позднее обращение к врачу/неадекватное лечение панариция сопровождаются риском генерализации воспалительного процесса.
Патогенез
Этапы развития острого панариция соответствуют стадиям классического гнойного воспаления. После проникновения патогенного агента и его последующего размножения отмечается реакция прилегающих тканей на него, проявляющаяся нарушением микроциркуляции, отеком и миграцией клеток иммунной системы к очагу воспаления с выработкой различных медиаторов воспаления. Скопление массы погибших микробных и иммунных клеток и экссудата на фоне сохраняющейся активности патогенных микроорганизмов способствует быстрому переходу катарального воспалительного процесса в гнойное. Фаза серозного пропитывания тканей обычно короткая и сразу сменяется фазой гнойно-некротического воспалительного процесса, поскольку скопление экссудата в замкнутых пространствах фасций в короткие сроки приводит к нарушению кровообращения тканей, некрозу и гнойному их расплавлению.
Анатомические особенности строения подкожной клетчатки пальцев способствуют распространению патологического процесса преимущественно вглубь, что и обуславливает выраженность болевого синдрома при локальном гнойно-воспалительном процессе.
Последующее гнойно-некротическое расплавление соединительнотканных тяжей способствует переходу патологического процесса на сухожилия, их влагалища, суставы и кость, что сопровождается быстро протекающим горизонтальным распространением гнойного воспаления. При отсутствии своевременного лечения существует высокий риск перехода панариция во флегмону кисти, а при наличии отягощающих факторов (низкая иммунная реактивность организма, отказ от лечения/позднее обращение к врачу) — развития общего септического состояния.
Классификация
В основе классификационного признака лежит анатомическая локализация и вовлеченность различных структур пальца в патологический процесс, в соответствии с чем выделяют. Поверхностные формы:
- Кожный панариций, при котором воспалительный очаг локализуется в коже (между эпидермисом и сосочковым слоем кожи);
- Ногтевой (подногтевой) панариций. Локализация патологического очага под пластиной ногтя.
- Околоногтевой панариций (паронихия пальца). Локализация патологического очага в валиках ногтевой пластины, окружающего основание ногтя.
- Подкожный панариций. Локализация в подкожной жировой клетчатке пальца (его ладонной поверхности).
Глубокие формы:
- Сухожильный панариций. В процесс вовлекаются сухожилия и сухожильные влагалища пальца.
- Суставной панариций. Локализация очага в суставной щели с вовлечением в патологический процесс хрящевого/связочного аппарата пальца.
- Костный панариций. Локализация в костной ткани пальца.
- Пандактилит. Гнойно-некротическое воспаление всех тканей пальца.
Причины
В качестве этиологического фактора панариция чаще всего выступает стафилококк (St. Aureus), как в качестве моно-агента, так и в ассоциации с другими патогенными микроорганизмами. Реже воспаление вызывается стрептококком, кишечной палочкой, протеем, грибковой инфекцией. Инфицирование происходит в результате повреждения кожного покрова пальца (микротравм) и попадания инфекции вглубь тканей пальца при отсутствии должной их санитарной обработки (мелких ссадин, порезов, «заноз», «заусениц»). Реже панариций развивается без предшествующих травм на фоне условий, способствующие его развитию:
- вросший ноготь (врастание в кожный валик ногтевой пластины);
- при склонности сосать пальцы/грызть ногти (преимущественно у детей);
- грибковые поражения ногтей;
- нарушения кровообращения в нижних конечностях (тромбофлебит), сахарный диабет.
Симптомы
Симптоматика проявления панариция варьирует в зависимости от формы и стадии заболевания, однако существуют и ряд общих проявлений для всех форм. На начальных стадиях отмечается незначительный отек, покраснение и слабый/умеренный болевой синдром, реже — жжение. По мере развития патологического процесса отек нарастает, усиливаются боли, которые становятся интенсивными, дергающими/распирающими. Формируется гнойный очаг, который при поверхностных формах панариция хорошо определяется визуально. Формирование гнойного очага часто сопровождаться утомляемостью, слабостью, повышением температуры тела до субфебрильных цифр, головной болью. При тяжелых, глубоких формах панариция интоксикация более выражена.
Кожный панариций
Кожа в области ногтевой фаланги краснеет, затем в зоне покраснения наблюдается отслоение ограниченного участка эпидермиса и образование пузыря с мутным, кровянистым содержимым, просвечивающимся через кожу. Болевой синдром вначале нерезко выражен, затем постепенно усиливается, приобретая пульсирующий характер. Зачастую сопровождается стволовым лимфангитом с образованием видимых красных полос, расположенных по ходу воспаленных лимфатических узлов на кисти/предплечье. При неосложненном течении общее состояние, как правило, не страдает, однако при развитии лимфангита возможны слабость, разбитость, повышение температуры.
Околоногтевой панариций (паронихия, народ. волосень)
Паронихия (воспаление ногтевого валика) развивается часто после нарушений правил асептики/антисептики при выполнении маникюра, а также паронихий пальца зачастую образуется при инфицировании трещин околоногтевого валика или заусенцев у людей физического труда. Паронихия околоногтевых валиков начинается с локального отека и покраснения ногтевого ложа, а затем патологический процесс быстро распространяется, вовлекая в него весь ногтевой валик. Характерно быстрое формирование просвечивающегося через кожу гнойника. В области воспаления практически сразу появляются сильные боли, нарушающие сон.
Общее состояние практически не страдает. При этой форме панариция лимфангит наблюдается крайне редко. В случаях самопроизвольного вскрытия гнойника при его неполном опорожнении процесс из острой формы панариция может перейти в хроническую. При отсутствии лечения и прогрессировании процесса существует риск прорыва гноя под основание ногтя и в подкожную клетчатку ладонной области, а также с переходом процесса на дистальный межфаланговый сустав кисти.
Подногтевой панариций
Чаще подногтевой панариций является осложнением паронихии, реже развивается первично – в результате колотой ранки/занозы в области свободного края ногтя, а также в случаях нагноения подногтевой гематомы. Характерны чрезвычайно интенсивные боли, что обусловлено сдавливанием формирующегося гнойника плотной ногтевой пластиной. Ногтевая фаланга резко отечна, под ногтем хорошо просвечивает гной. Страдает общее состояние: общее недомогание и повышение температуры до 38 С.
Подкожный панариций
Наиболее распространенный вид панарициев. Подкожный панариций развивается обычно при инфицировании глубоких колотых ранок (при уколе рыбьей костью, шипом растения, иглой и т. д.). Проявляется вначале незначительным покраснением и локальной невыраженной болью, которая через нескольких часов усиливается, приобретая пульсирующий характер. Палец отекает. Проявления со стороны общего состояние пациента варьируют от удовлетворительного состояния до его существенного ухудшения. При гнойниках, которые находятся под большим давлением, могут быть ознобы с резким повышением температуры до 38 градусов. При отсутствии (недостаточном/позднем лечении), существует риск распространения гнойного процесса на более глубокие анатомические образования (сухожилия, суставы, кости) пальца.
Костный панариций
Костный панариций развивается чаще при инфицировании открытого перелома или является следствием распространении инфекции с мягких тканей (подкожный панариций) на кость. Для него характерным является преобладание процессов расплавления кости над ее восстановлением (остеомиелит) с полным/частичным разрушением фаланги. Симптомы ранней стадии аналогичны симптоматике подкожного панариция, но гораздо более ярко выражены. Присутствуют пульсирующие, чрезвычайно интенсивные боли разлитого характера. Пораженная фаланга постепенно увеличивается в объеме, палец слегка согнут, имеет колбообразный вид, движения из-за боли ограничены. Кожа в месте поражения блестящая, гладкая, красная с цианотичным оттенком. Страдает общее состояние: озноб и лихорадка.
Суставной панариций
Развивается преимущественно в результате непосредственного инфицирования сустава (при открытых внутрисуставных переломах/проникающих ранах) или при распространения гнойного процесса при других видах панариция. Характерным является появление вначале незначительного отека и болезненности в суставе при движениях, которая затем усиливается, а любые движения пальцем становятся невозможными. Также нарастает и отек, который особенно выражен на тыльной поверхности пальца. В последующем в этой области образуется свищ. При пальпации — напряжение капсулы сустава.
Сухожильный панариций (гнойный тендовагинит)
Может развиться как при распространении патологического процесса из других отделов пальца или при ее прямом проникновении. Палец слегка согнут и равномерно отечен, характерны интенсивные боли, усиливающиеся резко при попытке осуществления пассивных движений, покраснение не выражено. При надавливании на сухожилия отмечается резкая болезненность.
Страдает общее состояние: слабость, плохой аппетит, повышение температуры до значительных цифр, реже — спутанность сознания. Этот вид панариция является чрезвычайно опасным, что обусловлено быстрым распространением гноя по сухожильным влагалищам с переходом на мышцы, кости пальца, а также мягкие ткани ладони, реже — предплечья. При отсутствии адекватного своевременного лечения сухожилие расплавляется полностью, а палец теряет функцию.
Анализы и диагностика
Диагноз ставится на основании клинических симптомов и жалоб пациента. Для уточнения локализации гнойника и установления формы панариция проводится пальпация специальным пуговчатым зондом. При необходимости (для исключения суставного/костного панариция проводят сравнительную рентгенографию пораженного и одноименного здорового пальца на другой руке).
Лечение панариция
Тактика лечения панариция пальца на руке, также как и лечение панариция на пальце ноги зависит от стадии заболевания. На ранних стадиях развития процесса (в серозно-инфильтративной стадии) может назначаться консервативное лечение антибактериальными препаратами. Для лечения острого процесса рекомендуется назначать антибиотики: Амоксициллин/Клавуланат или Эритромицин с Метронидазолом. При псевдомонадной инфекции (синегнойная палочка) — Цефоперазон, Ципрофлоксацин, Цефтазидим, Цефтриаксон. При панарициях кандидозной этиологии: внутрь — Флуконазол; местно Клотримазол, Натамицин, Нистатин.
Наиболее часто консервативно лечится воспаление ногтевого валика на руках и на пальце ноги, а также другие поверхностные панариции. В начальных стадиях лечение паронихии пальца допустимы компрессы/ванночки с спиртовым раствором Димексида, после чего на околоногтевой валик на пальце руки или на ноге наносится мазь/крем Левомеколь. Следует подчеркнуть, что если воспаление ногтевого валика не удается купировать в течение 2-3 суток необходимо обращаться к врачу, поскольку околоногтевой панариций может перейти в подногтевой панариций или прорыв гноя в дистальный межфаланговый сустав. При формировании гнойной полости — срочное хирургическое лечение.
Лечение панариция в домашних условиях
Лечение панариция на руке в домашних условиях можно проводить исключительно на ранней стадии заболевания. Наиболее часто народными средствами лечится паронихия на пальцах руки и поверхностный панариций на ноге. Для этой цели могут использоваться печеный лук, который прикладывается к месту поражения и меняется каждые 4-5 часов; теплые ванночки с солью и содой с добавлением нескольких капель йода или ванночки с марганцовкой; кашица подсоленного черного хлеба.
Вылечить паронихию пальца на ноге или на пальце руки поможет и лист алоэ; сок чистотела, ихтиоловая мазь, а также мазь Вишневского при прорыве гнойного содержимого. Однако следует не забывать, что лечение панариция пальца в домашних условиях является основной причиной позднего обращения в медицинское учреждение и причиной серьёзных осложнений. Нельзя пытаться самостоятельно прокалывать стенку гнойника на пальце, поскольку это не приведет к его ликвидации, а наоборот, утяжелит его течение. Также следует знать, что при глубоком панариции недопустимы согревающие компрессы и лечение мазями.
Доктора
Лекарства
- Димексид.
- Левомеколь (мазь).
- Амоксициллин/клавуланат.
- Цефоперазон.
- Цефтазидим.
- Ципрофлоксацин.
- Цефтриаксон.
- Эритромицин.
Процедуры и операции
В начальной стадии могут назначаться методы местной гипотермии, сеансы ультразвука, электрофореза, УВЧ-терапии, ванночки с солью/содой, повязки на палец на основе спирта и лекарственных препаратов. При глубоком/запущенном поверхностном панариции проводится вскрытие с применением местной анестезии. В пораженной области делаются соответствующие разрезы тканей, удаляется гной и омертвевшие участки ткани, вводит местного антибиотик. Разрезы дезинфицируют, жизнеспособные ткани дренируют и перевязывают. Для профилактики нагноения назначают лекарственные препараты местной и общей антибактериальной терапии.
Панариций у детей
Панариций у ребенка достаточно частое явление, что обусловлено частыми травмами пальца на руке, получаемых преимущественно при порезах, уколах, ущемлении дистальных фаланг ящиками/дверями, уколах, а также несовершенством иммунной системы у ребенка. Встречается у детей всех возрастов в том числе и у новорожденного. Клинические проявления аналогичны симптоматике панариция у взрослых, однако при этом значительно страдает общее состояние ребенка, что проявляется лихорадкой и высокой температурой. Принципы диагностики/лечения аналогичные.
Диета
Отсутствует.
Профилактика
Профилактика развития панариция сводится к:
- Предупреждению травматизации пальцев как в быту, так и на производстве.
- Тщательной обработке раневой поверхности пальцев с наложением стерильной повязки.
- Поддержанию чистоты рук.
Последствия и осложнения
В запущенных случаях панариций может осложниться остеомиелитом, флегмоной кисти/предплечья, общим заражением крови и стойкой деформацией пальца.
Прогноз
При адекватном/своевременном лечении первичные суставные панариции заканчиваются полным выздоровлением с сохранением функций поражённого пальца. При неадекватном/несвоевременном лечении прогноз менее благополучный, особенно при вторичных панарициях (при распространении нагноения с соседних тканей) в виде формирования деформаций фаланг/пальцев, анкилозов с нарушением их функций, а в ряде случаев ампутация фаланг и пальцев.
Список источников
- Петров C.B. Гнойные заболевания пальцев и кисти / C.B. Петров, H.A. Бубнова // Общая хирургия / C.B. Петров. М, 2007. — С. 592-708.
- Любский А.С., Алексеев М.С., Любский А.А., Бровкин А.Е. и др. Ошибки и осложнения при оказании медицинской помощи больным с гнойно-воспалительными заболеваниями пальцев и кисти на амбулаторном и стационарном этапах // Лечащ
