Острый коронарный синдром с подъемом сегмента st мкб 10
Октябрь 31, 2017
Нет комментариев
В последнее время в медицинском лексиконе появилось понятие «острый коронарный синдром», который объединяет нестабильную стенокардию и инфаркт миокарда — без зубца Q и с зубцом Q (см. ниже).
Острый коронарный синдром (ОКС) относится к спектру клинических проявлений, начиная от инфаркта миокарда с подъемом сегмента ST и заканчивая нестабильной стенокардией. Заболевание практически всегда связано с разрывом атеросклеротической бляшки и частичным или полным тромбозом артерии, являющейся причиной инфаркта.
Признаки и симптомы
Атеросклероз является основной причиной острого коронарного синдрома, и в большинстве случаев заболевание происходит в результате усугубления ранее несерьезного поражения. К симптомам, о которых сообщают больные с ОКС, относятся следующие:
Сильное сердцебиение
Боль, которая как правило ощущается как давление, сдавливание или жжение в области прекордиума (загрудинная область) и может распространяться на шею, плечо, челюсть, спину, верхнюю часть живота или какую-либо из рук
Одышка во время физической активности, которая проходит при отдыхе
Диафорез в результате стимуляции симпатических нервов
Тошнота от стимуляции блуждающего нерва
Снижение толерантности по отношению к физической нагрузке
Данные физического осмотра могут различаться от нормальных до любого из следующих:
Гипотония: указывает на желудочковую дисфункцию вследствие ишемии миокарда, инфаркта миокарда (ИМ) или острой клапанной недостаточности
Артериальная гипертензия: может являться причиной стенокардии или отражать повышенный уровень катехоламинов из-за беспокойства или экзогенной симпатомиметической стимуляции
Повышенное потоотделение
Отек легких и другие признаки левой сердечной недостаточности
Экстракардиальные сосудистые заболевания
Расширение яремной вены
Прохладная на ощупь, липкая кожа и потливость у лиц с кардиогенным шоком
Третий тон сердца (S3) и, в частых случаях, четвертый тон сердца (S4)
Систолический шум, связанный с динамической обструкцией тракта оттока левого желудочка
Хрипы при осмотре легких (предполагающие дисфункцию левого желудочка или митральную регургитацию)
Стенокардия — это один из вариантов клинических форм коронарной недостаточности. Стенокардию нередко называют «грудная жаба» (лат. angina pectoris), т.к. основным ее признаком являются болевые ощущения различного характера, локализованные за грудиной в области расположения сердца. Кроме боли, стенокардию пациенты нередко характеризуют как ощущение тяжести, сдавливания, распирания, жжения за грудиной. Неприятные ощущения распространяются на плечи, руки, шею, горло, нижнюю челюсть, лопатку и спину.
Потенциальные осложнения могут включать в себя следующее:
Ишемия: отек легких
Инфаркт миокарда: разрыв папиллярной мышцы, свободной стенки левого желудочка и желудочковой перегородки
Стенокардия обычно имеет характер приступа, который возникает в ответ на резкое повышение потребности сердца в кислороде, например при интенсивной физической нагрузке, сильном эмоциональном переживании или стрессе. В покое стенокардитические боли практически всегда отсутствуют. Приступы стенокардии могут повторяться с различной частотой – от нескольких раз в день до нескольких эпизодов в месяц. Стенокардия – это всегда приступ описанных болей в области сердца. Вне приступа стенокардия не имеет клинических проявлений.
На основании особенностей клинического течения выделяют три основных варианта стенокардии, получивших названия:
1. Стабильная стенокардия (син.: стенокардия напряжения). Основной признак данной стенокардии — возникновение болей (неприятных ощущений) при физической нагрузке и быстрое их исчезновение после прекращения нагрузки.
2. Нестабильная стенокардия (син.: стенокардия покоя). Для нее характерны приступы, которые возникают спонтанно в состоянии видимого покоя и не связаны с физической нагрузкой. Данная стенокардия имеет более тяжелый характер по сравнению со стабильной стенокардией, приступы продолжаются дольше и могут провоцироваться незначительным напряжением. Нестабильную стенокардию рассматривают в качестве предвестника инфаркта миокарда, поэтому пациенты с нестабильной стенокардией нуждаются в госпитализации и квалифицированной терапии в отличие от случаев стабильной стенокардии.
3. Стенокардия типа Printzmetal [Принцметала] (син.: вариантная стенокардия) является вариантом нестабильной стенокардии. Приступы, как правило, возникают ночью или рано утром, имеют короткую продолжительность — в среднем от 2 до 5 минут и эффективно купируются приемом одной таблетки нитроглицерина под язык. Стенокардия Принцметала развивается вследствие резкого ангиоспазма коронарных сосудов (отсюда еще одно ее название «вазоспастическая стенокардия»). Основой диагностики спонтанной стенокардии является регистрация ЭКГ во время приступа. Стенокардия Принцметала не всегда развивается на фоне ишемической болезни сердца. Данный вид стенокардии может возникать при пороках сердечных клапанов (напр., аортальном стенозе), тяжелой анемии или выраженной гипертрофии миокарда, провоцирующих рефлекторный спазм коронарных сосудов.
В первые несколько часов коронарной недостаточности невозможно определить вариант ее развития у конкретного больного, т. к. клинические проявления и изменения ЭКГ в этот период неспецифичны, а биохимические маркеры некроза миокарда появляются лишь через 4—6 часов после возникновения данной формы патологии. Тем не менее уже в первые часы при подозрении на инфаркт возможно с помощью электрокардиографического обследования различить два основных варианта его развития: инфаркт без зубца Q (синонимы: крупноочаговый, трансмуральный) и инфаркт с зубцом Q (синонимы: мелкоочаговый, субэццокардиальный, «микроинфаркт»).
Клинические признаки, характер и частота осложнений, лечебные мероприятия и прогноз существенно различаются при этих вариантах инфаркта миокарда.
Свидетельством развития инфаркта с зубцом Q является обнаружение патологических зубцов Q в двух и более смежных ЭКГ-отведениях. Инфаркты без зубца Q, как правило, отличаются от инфарктов с зубцом Q меньшими размерами; причиной их развития являются необтурирующие тромбы коронарных артерий или повторяющиеся короткие эпизоды достаточно выраженной ишемии миокарда. Острые инфаркты с зубцом Q характеризуются крупноочаговыми, а инфаркты без зубца Q — мелкоочаговыми поражениями сердца. ЭКГ предвестником развития инфаркта с зубцом Q является подъем сегмента SТ(«коронарной волны»), а инфаркта без зубца Q — отсутствие «коронарной волны». В клиническом аспекте отмечено, что ранняя внутрибольничная смертность у больных инфарктом без зубца Q ниже, а частота повторных инфарктов с летальным исходом на протяжении нескольких месяцев наблюдения выше, чем у больных инфарктом, на ЭКГ которых регистрируют патологические зубцы Q.
Характерные изменения ЭКГ (прежде всего — появление патологического зубца Q) в сочетании с клинической картиной достаточны для диагностики инфаркта с зубцом Q. В противоположность этому при инфаркте без зубца Q комплекс QRS, как правило, не изменяется; отмечают (не всегда!) лишь незначительные изменения сегмента ST и зубца Т. По таким минимальным и непостоянным изменениям ЭКГ (тем более, при отсутствии зубца Q!) возможно лишь предполагать возникновение инфаркта, а для установления диагноза «инфаркт без зубца Q» необходимо определение биохимических маркеров некроза миокарда.
Установлено, что непосредственной причиной инфаркта миокарда с зубцом Q является тромботическая обтурация коронарной артерии, а инфаркта без зубца Q — неполная окклюзия тромбом коронарной артерии. В связи с тем что тромбообразование при инфаркте без зубца Q имеет «щадящий» характер, имеется возможность достаточно быстрой реперфузии сосудов благодаря спонтанному лизису тромба или ослаблению ангиоспазма, сопутствующего тромбообразованию. В связи с этим считают, что при инфаркте без зубца Q и подъема сегмента ST нет необходимости в тромболитической терапии, а при инфаркте с подъемом сегмента ST и зубцом Q показано как можно более раннее проведение тромболитической терапии (иногда ранний тромболизис у больных с подъемом сегмента Т предотвращает развитие инфаркта с зубцом Q).
В дополнение к изложенным критериям диагностики инфаркта миокарда необходимо добавить еще два:
• аритмии сердца — это постоянный спутник инфаркта миокарда;
• сердечная аневризма — это наиболее достоверный рентгенологический признак инфаркта миокарда.
Иногда коронарная недостаточность протекает бессимптомно (латентно), поэтому для ее распознавания необходимо специальное обследование пациента. В амбулаторной практике наличие такой (преимущественно, хронической) коронарной недостаточности можно выявить по изменениям ЭКГ в процессе проведения нагрузочных проб. В кардиологических стационарах для диагностики хронической коронарной недостаточности дополнительно используют фармакологические пробы и коронарографию.
Основными формами осложнений ИБС являются:
• сердечная недостаточность;
• аритмии сердца;
• внезапная коронарная смерть. Внезапной смертью принято считать смерть в пределах одного часа после возникновения первых симптомов ИБС на фоне предшествующего стабильного состояния больного. Непосредственной причиной внезапной смерти в подавляющем большинстве случаев является фибрилляция желудочков.
Лечение больных коронарной недостаточностью предполагает воздействие на основное заболевание, которое ее детерминировало, а также применение антиангинальных, антитромботических, противоаритмических средств. При неэффективности медикаментозной терапии и тяжелом течении коронарной недостаточности в ряде случаев показаны операция аортокоронарного шунтирования и другие методы реваскуляризации миокарда.
Диагностика
В чрезвычайной ситуации электрокардиография (ЭКГ) является наиболее эффективным диагностическим тметодом для стенокардии. К изменениям ЭКГ, которые могут наблюдаться во время ангинальных эпизодов, относятся следующие:
Переходные подъемы сегмента ST
Динамические изменения зубца T: инверсии, нормализации или сверхострые изменения
Депрессии ST: они могут быть соединительными, наклонными или горизонтальными
Лабораторные исследования, которые могут быть эффективными, включают в себя следующие:
Исследование уровни креатинкиназы изофермента MB (CK-MB)
Исследование уровня тропонина сердца
Исследование уровня миоглобина
Общий анализ крови
Основная метаболическая панель
Возможные методы диагностики, которые могут быть назначены:
Рентгенография грудной клетки
Эхокардиография
Перфузионная томография миокарда
Сердечная ангиография
Компьютерная томография, включая КТ-коронарографию и КТ-анализ коронарной артерии
Лечение
Начальная терапия основывается на следующих мероприятиях:
Стабилизация состояния больного
Облегчение ишемической боли
Обеспечение антитромботической терапии
Фармакологическая антиишемическая терапия заключается в следующем:
Прием нитратов (для облегчения симптомов)
Прием бета-блокаторов (к примеру, метопролола): они назначаются для всех пациентов, если не имеется противопоказаний
Фармакологическая антитромботическая терапия заключается в приеме:
Аспирин
Клопидогрел
Прасугрел
Тикагрелор (Ticagrelor)
Антагонисты гликопротеиновых рецепторов (абциксимаб, эптифибатид, тирофибан)
Фармакологическое антикоагулянтное лечение заключается в следующем:
Нефракционированный гепарин (НФГ)
Низкомолекулярный гепарин (НМГ; дальтепарин, надропарин, эноксапарин)
Ингибиторы фактора Ха (ривароксабан, фондапаринукс)
Дополнительные терапевтические меры, которые могут проводиться:
Тромболиз
Чрескожное коронарное вмешательство (предпочтительное лечение инфаркта миокарда с подъемом сегмента ST)
Современные рекомендации для пациентов с ОКС, имеющих средний или высокий риск:
Ранний инвазивный подход
Сопутствующая антитромботическая терапия, в том числе прием аспирина и клопидогреля, а также НФГ или НМГ
Методы реваскуляризации гибернирующего миокарда при атеросклеротическом поражении коронарных сосудов
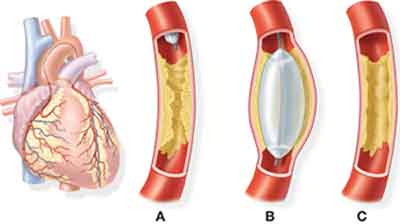
Ангиопластика баллонная

1. Введение катетера с баллоном.
2. Раздувание баллона с целью увеличения просвета сосуда и восстановления кровотока.
3. Просвет сосуда после удаления катетера.
Коронарное (аортокоронарное) шутнирование
Восстановление коронарного кровотока путем обхода места сужения сосуда с помощью шунта (отрезка внутренней грудной артерии или подкожной вены пациента).
Стентирование
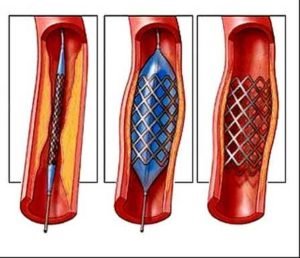
Стент – это металлическая трубочка, состоящая из проволочных ячеек, раздуваемая специальным баллоном.
Стент с помощью катетера вводят в пораженный сосуд, который, расширяясь, вдавливается в сосудистую стенку, увеличивая просвет сосуда.
Код по МКБ 10
Код по международной классификации болезней (МКБ 10) – I20.0.
Загрузка…
Источник
ММА имени И.М. Сеченова
Клиническими проявлениями ишемической болезни сердца являются стабильная стенокардия, безболевая ишемия миокарда, нестабильная стенокардия, инфаркт миокарда, сердечная недостаточность и внезапная смерть. На протяжении многих лет нестабильная стенокардия рассматривалась, как самостоятельный синдром, занимающий промежуточное положение между хронической стабильной стенокардией и острым инфарктом миокарда. Однако в последние годы было показано, что нестабильная стенокардия и инфаркт миокарда, несмотря на различия в их клинических проявлениях, являются следствиями одного и того же патофизиологического процесса, а именно разрыва или эрозии атеросклеротической бляшки в сочетании с присоединяющимся тромбозом и эмболизацией более дистально расположенных участков сосудистого русла. В связи с этим нестабильная стенокардия и развивающийся инфаркт миокарда в настоящее время объединены термином острый коронарный синдром (ОКС).
Острый коронарный синдром – предварительный диагноз, позволяющий врачу определить неотложные лечебные и организационные мероприятия. Соответственно, огромное значение имеет разработка клинических критериев, позволяющих врачу принимать своевременные решения и выбирать оптимальное лечение, в основе которого лежат оценка риска развития осложнений и целевой подход к назначению инвазивных вмешательств. В ходе создания таких критериев все острые коронарные синдромы были разделены на сопровождающиеся и не сопровождающиеся стойким подъемом сегмента ST. В настоящее время оптимальные лечебные мероприятия, эффективность которых основана на результатах хорошо спланированных рандомизированных клинических испытаний, уже во многом разработаны. Так, при остром коронарном синдроме со стойким подъемом сегмента ST (или впервые возникшей полной блокадой левой ножки пучка Гиса), отражающим острую тотальную окклюзию одной или нескольких коронарных артерий, целью лечения является быстрое, полное и стойкое восстановление просвета коронарной артерии при помощи тромболизиса (если он не противопоказан) или первичной коронарной ангиопластики (если она технически выполнима). Эффективность указанных лечебных мероприятий доказана в целом ряде исследований.
При остром коронарном синдроме без подъема сегмента ST речь идет о пациентах с болями в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии (но не обязательно о некрозе) миокарда. У таких больных часто обнаруживаются стойкая или преходящая депрессия сегмента ST, а также инверсия, уплощение или «псевдонормализация» зубцов Т. Кроме того, изменения ЭКГ при остром коронарном синдроме без подъема сегмента ST могут быть неспецифическими или вовсе отсутствовать. Наконец, в указанную категорию больных могут быть включены и некоторые пациенты с указанными выше изменениями на электрокардиограмме, но без субъективных симптомов (т.е. случаи безболевой «немой» ишемии и даже инфаркта миокарда).
В отличие от ситуаций со стойким подъемом сегмента ST существовавшие ранее предложения по тактике лечения при остром коронарном синдроме без подъема сегмента ST носили менее четкий характер. Лишь в 2000 году были опубликованы рекомендации Рабочей группы Европейского кардиологического общества по лечению острого коронарного синдрома без подъема сегмента ST. В скором времени соответствующие рекомендации будут выработаны и для врачей России.
В настоящей статье рассматривается лишь ведение больных с подозрением на острый коронарный синдром, у которых отсутствует стойкий подъем сегмента ST. При этом основное внимание уделено непосредственно диагностике и выбору терапевтической тактики.
Но предварительно считаем необходимым сделать два замечания:
- Во–первых, изложенные ниже рекомендации основаны на результатах целого ряда клинических исследований. Однако эти испытания выполнялись на специально отобранных группах пациентов и, соответственно, отражают далеко не все состояния, встречающиеся в клинической практике.
- Во–вторых, следует учитывать, что кардиология быстро развивается. Соответственно, настоящие рекомендации должны регулярно пересматриваться по мере накопления результатов новых клинических испытаний.
Степень убедительности заключений об эффективности различных методов диагностики и лечения зависит от того, на основании каких данных они были сделаны. В соответствии с общепринятыми рекомендациями выделяются следующие три уровня обоснованности («доказанности») заключений:
Уровень А: Заключения основаны на данных, которые были получены в нескольких рандомизированных клинических исследованиях или метаанализах.
Уровень В: Заключения основаны на данных, которые были получены в единичных рандомизированных испытаниях или в нерандомизированных исследованиях.
Уровень С. Заключения основаны на согласованном мнении экспертов.
В дальнейшем изложении после каждого пункта будет указан уровень его обоснованности.
Тактика ведения больных с острым коронарным синдромом
Первичная оценка состояния больного
Первичная оценка состояния пациента с жалобами на боль в грудной клетке или другими симптомами, позволяющими заподозрить ОКС, включает в себя:
1. Тщательный сбор анамнеза. Классические характеристики ангинозных болей, равно как и типичные варианты обострения ИБС (затяжная [> 20 минут] ангинозная боль в покое, впервые возникшая тяжелая [не ниже III ФК по классификации Canadian Cardiovascular Society (CCS)] стенокардия, недавнее утяжеление стабильной стенокардии не менее чем до III ФК по CCS) хорошо известны. Однако следует отметить, что ОКС может проявляться и атипичными симптомами, в числе которых боли в грудной клетке в покое, боли в эпигастрии, внезапно возникшая диспепсия, колющие боли в груди, «плевральные» боли, а также усиление одышки. Причем частота указанных манифестаций ОКС достаточно велика. Так, по данным Multicenter Chest Pain Study (Lee T. с соавт., 1985), острая ишемия миокарда была диагностирована у 22% пациентов с острыми и колющими болями в грудной клетке, а также у 13% больных с болями, характерными для поражения плевры, и у 7% больных, у которых болевые ощущения полностью воспроизводились при пальпации. Особенно часто атипичные проявления ОКС наблюдаются у пациентов молодого (25–40 лет) и старческого (более 75 лет) возраста, а также у женщин и больных сахарным диабетом.
2. Физикальное обследование. Результаты осмотра и пальпации грудной клетки, данные аускультации сердца, а также показатели частоты сердечных сокращений и артериального давления обычно находятся в пределах нормы. Целью физикального обследования является в первую очередь исключение внесердечных причин боли в грудной клетке (плеврит, пневмоторакс, миозит, воспалительные заболевания костно–мышечного аппарата, травмы грудной клетки и др.). Кроме того, при физикальном обследовании следует выявлять заболевания сердца, не связанные с поражением коронарных артерий (перикардит, пороки сердца), а также оценить стабильность гемодинамики и тяжесть недостаточности кровообращения.
3. ЭКГ. Регистрация ЭКГ в покое является ключевым методом диагностики ОКС. В идеале следует записать ЭКГ во время болевого приступа и сравнить ее с электрокардиограммой, зарегистрированной после исчезновения болей. При повторяющихся болях для этого может быть использовано многоканальное мониторирование ЭКГ. Очень полезно также сравнить ЭКГ со «старыми» пленками (если таковые доступны), особенно при наличии признаков гипертрофии левого желудочка или перенесенного инфаркта миокарда.
Наиболее надежными электрокардиографическими признаками ОКС являются динамика сегмента ST и изменения зубца Т. Вероятность наличия ОКС наиболее велика, если соответствующая клиническая картина сочетается с депрессией сегмента ST глубиной более 1 мм в двух или более смежных отведениях. Несколько менее специфичным признаком ОКС является инверсия зубца Т, амплитуда которого превышает 1 мм, в отведениях с преобладающим зубцом R. Глубокие негативные симметричные зубцы Т в передних грудных отведениях часто свидетельствуют о выраженном проксимальном стенозе передней нисходящей ветви левой коронарной артерии. Наконец, наименее информативны неглубокая (менее 1 мм) депрессия сегмента ST и незначительная инверсия зубца Т.
Следует помнить о том, что полностью нормальная ЭКГ у больных с характерными симптомами не исключает диагноз ОКС.
Таким образом, у больных с подозрением на ОКС следует зарегистрировать ЭКГ в покое и начать длительное многоканальное мониторирование сегмента ST. Если мониторирование по каким–либо причинам невыполнимо, то необходима частая регистрация ЭКГ (уровень обоснованности: С).
Госпитализация
Больные с подозрением на ОКС без подъема сегмента ST должны быть немедленно госпитализированы в специализированные отделения неотложной кардиологии/отделения интенсивной терапии и кардиореанимации (уровень обоснованности: С).
Исследование биохимических маркеров повреждения миокарда
«Традиционные» сердечные ферменты, а именно креатинфосфокиназа (КФК) и ее изофермент МВ КФК менее специфичны (в частности, возможны ложноположительные результаты при травме скелетных мышц). Кроме того, имеет место значительное перекрывание между нормальными и патологическими сывороточными концентрациями указанных ферментов. Наиболее специфичными и надежными маркерами некроза миокарда являются кардиальные тропонины Т и I. Следует определять концентрацию тропонинов Т и I через 6–12 часов после поступления в стационар, а также после каждого эпизода интенсивной боли в грудной клетке.
Если у больного с подозрением на ОКС без подъема сегмента ST имеет место повышенный уровень тропонина Т и/или тропонина I, то такое состояние следует расценивать, как инфаркт миокарда, и проводить соответствующее медикаментозное и/или инвазивное лечение.
Следует также учитывать, что после некроза сердечной мышцы повышение концентрации различных маркеров в сыворотке крови происходит неодновременно. Так, наиболее ранним маркером некроза миокарда является миоглобин, а концентрации МВ КФК и тропонина увеличиваются несколько позже. Кроме того, тропонины остаются повышенными в течение одной–двух недель, что затрудняет диагностику повторного некроза миокарда у больных, недавно перенесших инфаркт миокарда.
Соответственно, при подозрении на ОКС тропонины T и I должны быть определены в момент поступления в стационар и повторно измерены через 6–12 часов наблюдения, а также после каждого болевого приступа. Миоглобин и/или МВ КФК следует определять при недавнем (менее шести часов) появлении симптомов и у пациентов, недавно (менее двух недель назад) перенесших инфаркт миокарда (уровень обоснованности: С).
Начальная терапия больных с подозрением на ОКС без подъема сегмента ST
При ОКС без подъема сегмента ST в качестве начальной терапии следует назначить:
1. Ацетилсалициловую кислоту (уровень обоснованности: А);
2. Гепарин натрия и низкомолекулярные гепарины (уровень обоснованности: А и В);
3. b–блокаторы (уровень обоснованности: В);
4. При сохраняющихся или рецидивирующих болях в грудной клетке – нитраты внутрь или внутривенно (уровень обоснованности: С);
5. При наличии противопоказаний или непереносимости b–блокаторов – антагонисты кальция (уровень обоснованности: В и С).
Динамическое наблюдение
В течение первых 8–12 часов необходимо тщательно наблюдать за состоянием больного. Предметом особого внимания должны быть:
- Рецидивирующие боли в грудной клетке. Во время каждого болевого приступа необходимо регистрировать ЭКГ, а после него повторно исследовать уровень тропонинов в сыворотке крови. Весьма целесообразно непрерывное многоканальное мониторирование ЭКГ для выявления признаков ишемии миокарда, а также нарушений сердечного ритма.
- Признаки гемодинамической нестабильности (артериальная гипотензия, застойные хрипы в легких и др.)
Оценка риска развития инфаркта миокарда или смерти
Пациенты с острым коронарным синдромом представляют собой весьма разнородную группу больных, которые различаются по распространенности и/или тяжести атеросклеротического поражения коронарных артерий, а также по степени «тромботического» риска (т.е. риска развития инфаркта миокарда в ближайшие часы/дни). Основные факторы риска представлены в таблице 1.
Пациенты с острым коронарным синдромом представляют собой весьма разнородную группу больных, которые различаются по распространенности и/или тяжести атеросклеротического поражения коронарных артерий, а также по степени «тромботического» риска (т.е. риска развития инфаркта миокарда в ближайшие часы/дни). Основные факторы риска представлены в таблице 1.
На основании данных динамического наблюдения, ЭКГ и биохимических исследований каждый пациент должен быть отнесен к одной из двух указанных ниже категорий.
1. Пациенты с высоким риском развития инфаркта миокарда или смерти
К этой категории относятся больные, у которых имели место:
- повторные эпизоды ишемии миокарда (либо повторяющиеся боли в грудной клетке, либо динамика сегмента ST, в особенности депрессия или преходящие подъемы сегмента ST);
- повышение концентрации тропонина Т и/или тропонина I в крови;
- эпизоды гемодинамической нестабильности в периоде наблюдения;
- жизнеопасные нарушения сердечного ритма (повторные пароксизмы желудочковой тахикардии, фибрилляция желудочков);
- возникновение ОКС без подъема сегмента ST в раннем постинфарктном периоде.
2. Пациенты с низким риском развития инфаркта миокарда или смерти
К этой категории относятся больные, у которых за время динамического наблюдения:
- не повторялись боли в грудной клетке;
- не отмечалось повышение уровня тропонинов или иных биохимических маркеров некроза миокарда;
- отсутствовали депрессии или подъемы сегмента ST на фоне инвертированных зубцов Т, уплощенных зубцов Т или нормальной ЭКГ.
Дифференцированная терапия в зависимости от риска развития инфаркта миокарда или смерти
Для больных с высоким риском указанных событий может быть рекомендована следующая лечебная тактика:
1. Введение блокаторов IIb/IIIa рецепторов: абциксимаб, тирофибан или эптифибатид (уровень обоснованности: А).
2. При невозможности использования блокаторов IIb/IIIa рецепторов – внутривенное введение гепарина натрия по схеме (табл. 2) или низкомолекулярных гепаринов (уровень обоснованности: В).
В современной практике широко используются следующие низкомолекулярные гепарины: адрепарин, дальтепарин, надропарин, тинзапарин и эноксапарин. В качестве примера остановимся подробнее на надропарине. Надропарин – низкомолекулярный гепарин, полученный из стандартного гепарина методом деполимеризации. Препарат характеризуется выраженной активностью в отношении фактора Xа и слабой активностью в отношении фактора IIа. Анти–Xа активность надропарина более выражена, чем его влияние на АЧТВ, что отличает его от гепарина натрия. Для лечения ОКС надропарин вводят п/к 2 раза в сутки в комбинации с ацетилсалициловой кислотой (до 325 мг/сут). Начальную дозу определяют из расчета 86 ЕД/кг, и ее следует вводить в/в болюсно. Затем подкожно вводят такую же дозу. Продолжительность дальнейшего лечения – 6 дней, в дозах, определяемых в зависимости от массы тела (табл. 3).
3. У больных с жизнеопасными нарушениями сердечного ритма, гемодинамической нестабильностью, развитием ОКС вскоре после инфаркта миокарда и/или наличием в анамнезе АКШ следует как можно быстрее выполнить коронароангиографию (КАГ). В процессе подготовки к КАГ следует продолжать введение гепарина. При наличии атеросклеротического повреждения, позволяющего провести реваскуляризацию, вид вмешательства выбирают с учетом особенностей повреждения и его протяженности. Принципы выбора процедуры реваскуляризации при ОКС аналогичны общим рекомендациям для данного вида лечения. Если выбрана чрескожная транслюминальная коронарная ангиопластика (ЧТКА) с установкой стента или без него, то ее можно произвести немедленно после ангиографии. В этом случае введение блокаторов IIb/IIIa рецепторов следует продолжать в течение 12 часов (для абциксимаба) или 24 часов (для тирофибана и эптифибатида). Уровень обоснованности: А.
У больных с низким риском развития инфаркта миокарда или смерти может быть рекомендована следующая тактика:
1. Прием внутрь ацетилсалициловой кислоты, b–блокаторов, возможно – нитратов и/или антагонистов кальция (уровень обоснованности: В и С).
2. Отмена низкомолекулярных гепаринов в том случае, если за время динамического наблюдения отсутствовали изменения на ЭКГ и не повышался уровень тропонина (уровень обоснованности: С).
3. Нагрузочная проба для подтверждения или установления диагноза ИБС и оценки риска неблагоприятных событий. Больным с выраженной ишемией во время стандартного нагрузочного теста (велоэргометрия или тредмил) следует выполнить КАГ с последующей реваскуляризацией. При неинформативности стандартных тестов могут быть полезны стресс–эхокардиография или нагрузочная перфузионная сцинтиграфия миокарда.
Ведение больных ОКС без подъема сегмента ST после выписки из стационара
1. Введение низкомолекулярных гепаринов в том случае, если имеют место повторные эпизоды ишемии миокарда и невозможно выполнить реваскуляризацию (уровень обоснованности: С).
2. Прием b–блокаторов (уровень обоснованности: А).
3. Широкое воздействие на факторы риска. В первую очередь – прекращение курения и нормализация липидного профиля (уровень обоснованности: А).
4. Прием ингибиторов АПФ (уровень обоснованности: А).
Заключение
В настоящее время многие лечебные учреждения в России не располагают возможностями проведения вышеупомянутых диагностических и лечебных мероприятий (определение уровня тропонинов T и I, миоглобина; экстренная коронароангиография, использование блокаторов IIb/IIIa рецепторов и др.). Можно ожидать, однако, все более широкого их включения в медицинскую практику в нашей стране уже в ближайшем будущем.
Применение нитратов при нестабильной стенокардии основывается на патофизиологических предпосылках и клиническом опыте. Данные контролируемых исследований, указывающие на оптимальные дозировки и длительность их применения, отсутствуют.
Источник
