Острый коронарный синдром рб приказ

О маршрутизации больных с острым коронарным синдромом и острым нарушением мозгового кровообращения в Республике Башкортостан
____________________________________________________________________
Утратил силу на основании Приказа Минздрава РБ от 18.06.2015 N 1881-Д.
____________________________________________________________________
В целях совершенствования организации оказания медицинской помощи больным с острым коронарным синдромом (далее — ОКС) и острым нарушением мозгового кровообращения (далее — ОНМК) и в соответствии с Федеральным законом от 21 ноября 2011 года N 323-ФЗ «Об основах здоровья граждан в Российской Федерации»
приказываю:
1. Утвердить:
1.1. Лист маршрутизации больных с острым коронарным синдромом и острым нарушением мозгового кровообращения из прикрепленных территорий Республики Башкортостан в специализированные медицинские организации Республики Башкортостан по оказанию специализированной медицинской помощи при остром коронарном синдроме и остром нарушении мозгового кровообращения (приложение N 1).
1.2. Алгоритм организации выявления на уровне фельдшерско-акушерского пункта пациентов с сердечно-сосудистыми заболеваниями (приложение N 2).
2. Руководителям медицинских организаций Республики Башкортостан (далее — МО РБ):
2.1. Обеспечить неукоснительное исполнение Приказов Министерства здравоохранения и социального развития Российской Федерации от 6 июля 2009 года N 389н «Об утверждении Порядка оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения», от 19 августа 2009 года N 599н «Об утверждении Порядка оказания плановой и неотложной медицинской помощи населению Российской Федерации при болезнях системы кровообращения кардиологического профиля», от 30 декабря 2009 года N 1044н «Об утверждении порядка оказания медицинской помощи с сердечно-сосудистыми заболеваниями, требующими диагностики или лечения с применением хирургических и/или рентгенэндоваскулярных методов».
2.2. Взять под личный контроль организацию медицинской помощи больным с ОКС и ОНМК (далее — сосудистые заболевания).
2.3. Усилить меры по выявлению лиц с риском возникновения сосудистых заболеваний, согласно приложению N 2 к настоящему Приказу, а также проведению первичной и вторичной профилактики с учетом результатов проведенной дополнительной диспансеризации.
2.4. Обеспечить регулярное информирование населения о первых признаках сосудистых заболеваний и необходимости своевременного обращения за медицинской помощью, в том числе с использованием средств массовой информации (телевидение, радио, печать).
2.5. Разработать маршрутизацию пациентов с ОКС и ОНМК внутри муниципального образования с указанием каждого этапа оказания медицинской помощи, алгоритма действий персонала и объема помощи, времени оказания экстренной медицинской помощи на каждом этапе и доставки пациента с одного этапа на другой, ответственных исполнителей на каждом этапе.
Маршрутизация разрабатывается для жителей каждого населенного пункта муниципального образования (с учетом транспортной доступности, наличия связи, санитарного автотранспорта и времени доставки пациентов до медицинской организации, имеющей реанимационную службу, а также необходимости доставки в срок до 3 часов с момента развития болевого синдрома) и представляется на согласование в отдел организации медицинской помощи взрослому населению Министерства здравоохранения Республики Башкортостан.
2.6. Обеспечить своевременную доставку больных с ОКС и ОНМК в специализированные медицинские организации Республики Башкортостан по оказанию специализированной медицинской помощи при ОКС и ОНМК (далее — СМО РБ) в соответствии с зонами ответственности, согласно приложению N 1 к настоящему Приказу, в том числе с использованием в круглосуточном режиме реанимобилей.
2.7. Обеспечить оказание медицинской помощи больным с ОКС и ОНМК с использованием тромболитических препаратов на догоспитальном и госпитальном этапах в соответствии со стандартами медицинской помощи.
3. Руководителям СМО РБ, на базе которых созданы региональные сосудистые центры (далее — РСЦ) и первичные сосудистые отделения (далее — ПСО), государственных бюджетных учреждений здравоохранения Республиканский кардиологический диспансер (далее — ГБУЗ РКД) и Республиканская клиническая больница имени Г.Г.Куватова (далее — ГБУЗ РКБ им. Г.Г.Куватова):
3.1. Обеспечить оказание специализированной медицинской помощи больным с ОКС и ОНМК в соответствии с зонами ответственности, согласно приложению N 1 к настоящему Приказу и в соответствии с Приказами Министерства здравоохранения и социального развития Российской Федерации от 6 июля 2009 года N 389н «Об утверждении Порядка оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения», от 19 августа 2009 года N 599н «Об утверждении Порядка оказания плановой и неотложной медицинской помощи населению Российской Федерации при болезнях системы кровообращения кардиологического профиля», от 30 декабря 2009 года N 1044н «Об утверждении порядка оказания медицинской помощи с сердечно-сосудистыми заболеваниями, требующими диагностики или лечения с применением хирургических и/или рентгенэндоваскулярных методов».
3.2. Организовать круглосуточный режим работы подразделений по оказанию консультативной и лечебно-диагностической помощи больным с ОКС и ОНМК, включая обеспечение своевременной медицинской эвакуации по медицинским показаниям в РСЦ, ГБУЗ РКД, ГБУЗ РКБ им. Г.Г.Куватова.
3.3. Принять меры по укомплектованию кадрами и приведению материально-технических средств подразделений, оказывающих медицинскую помощь больным с ОКС и ОНМК, в соответствии со стандартами оснащения согласно Порядкам оказания медицинской помощи, утвержденными приказами Минздравсоцразвития России.
3.4. Осуществлять оказание организационно-методической и практической помощи МО РБ, входящим в зону ответственности.
3.5. Представить на согласование кандидатуры руководителей Регионального сосудистого центра (первичного сосудистого отделения) для утверждения их приказом по МО.
3.6. Обеспечить своевременное и достоверное внесение данных в федеральный регистр больных ОКС и ОНМК, проведение анализа статистического учета и отчетности с представлением отчетов о деятельности РСЦ и ПСО в установленном порядке.
4. Главному врачу ГБУЗ РКД:
4.1. Создать круглосуточный консультативный центр для координации деятельности МО РБ по организации оказания медицинской помощи больным с ОКС.
4.2. Обеспечить оказание организационно-методической и практической помощи МО РБ, оказывающим медицинскую помощь больным с ОКС, включая внесение данных в федеральный регистр больных ОКС, проведение анализа статистического учета и отчетности.
5. Главному врачу ГБУЗ РКБ им. Г.Г.Куватова обеспечить:
5.1. Координацию организации оказания скорой специализированной санитарно-авиационной медицинской помощи больным с ОКС и ОНМК во взаимодействии со специалистами РСЦ и ПСО, а также ГБУЗ РКД.
5.2. Оказание организационно-методической и практической помощи МО РБ, оказывающим медицинскую помощь больным с ОНМК, включая внесение данных в федеральный регистр больных с ОНМК, проведение анализа статистического учета и отчетности.
6. Начальнику отдела организации медицинской помощи взрослому населению Минздрава РБ осуществлять текущую координацию организации оказания медицинской помощи больным с ОКС и ОНМК.
7. Контроль за исполнением настоящего Приказа возложить на заместителя министра здравоохранения Республики Башкортостан А.А.Афанасьева.
Приложение N 1. Лист маршрутизации больных с острым коронарным синдромом и острым нарушением мозгового кровообращения из прикрепленных территорий Республики Башкортостан в специализированные медицинские организации Республики Башкортостан по …
Министр
Г.А.Шебаев
Приложение N 1
к Приказу Министерства
здравоохранения
Республики Башкортостан
от 17 июля 2012 г. N 1861-Д
Территории Республики | СМО РБ, обеспечивающие | СМО РБ, обеспечивающие | СМО РБ, | |||
1. Зоны ответственности первичных сосудистых отделений (далее — ПСО) по оказанию | ||||||
1.1. г. Октябрьский | -> | ГБУЗ РБ ГБ N 1 г. | -> | Региональный | -> | ГБУЗ РКД (по |
1.2. Абзелиловский район | -> | ГБУЗ РБ Белорецкая | -> | Региональный | -> | ГБУЗ РКД (по |
1.3. Уфа (270000) | -> | МБУЗ ГКБ N 18 ГО г. | -> | Региональный | -> | ГБУЗ РКД (по |
1.4. Бакалинский район | -> | ГБУЗ РБ Туймазинская | -> | Региональный | -> | ГБУЗ РКД (по |
1.5. г. Сибай | -> | ГБУЗ РБ ЦГБ г. Сибая | -> | Региональный | -> | ГБУЗ РКД (по |
1.6. Дюртюлинский район | -> | ГБУЗ РБ Дюртюлинская | -> | Региональный | -> | ГБУЗ РКД (по |
1.7. г. Агидель | -> | ГБУЗ РБ ЦГБ г. | -> | Региональный | -> | ГБУЗ РКД (по |
1.8. г. Кумертау | -> | ГБУЗ РБ ЦГБ г. | -> | Региональный | -> | ГБУЗ РКД (по |
1.9. г. Уфа (274942 | -> | МБУЗ ГКБ N 13 ГО г. | -> | Региональный | -> | ГБУЗ РКД (по |
1.10. Аскинский район | -> | ГБУЗ РБ Бирская ЦРБ | -> | Региональный | -> | ГБУЗ РКД (по |
1.11. Белокатайский | -> | ГБУЗ РБ Месягутовская | -> | Региональный | -> | ГБУЗ РКД (по |
2. Зоны ответственности Региональных сосудистых центров по оказанию медицинской помощи | ||||||
2.1. Зоны | -> | Региональный | -> | Региональный | -> | ГБУЗ РКД (по |
2.2. Зоны | -> | Региональный | -> | Региональный | -> | ГБУЗ РКД (по |
2.3. Зоны | -> | Региональный | -> | Региональный | -> | ГБУЗ РКД (по |
3. Зоны ответственности | -> | ГБУЗ РКД | -> | ГБУЗ РКД | -> | ГБУЗ РКД (по |
4. Зоны ответственности | -> | ГБУЗ РКБ им. | -> | ГБУЗ РКБ им. | -> | ГБУЗ РКБ им. |
Приложение N 2. Алгоритм организации выявления на уровне фельдшерско-акушерского пункта пациентов с сердечно-сосудистыми заболеваниями
Приложение N 2
к Приказу Министерства
здравоохранения
Республики Башкортостан
от 17 июля 2012 г. N 1861-Д
1. Анкетирование жителей в возрасте старше 18 лет с целью выявления риска сердечно-сосудистых заболеваний:
антропометрия (определение роста, веса);
определение индекса массы тела;
сбор информации о вредных привычках (курение, употребление алкоголя).
2. Сортировка анкет на группы здоровья и группы риска:
2.1. В случае отсутствия у анкетируемых факторов риска на сердечно-сосудистую патологию организуется:
направление в центр здоровья;
выдача рекомендаций по здоровому образу жизни;
профилактика сердечно-сосудистой патологии согласно рекомендациям по здоровому образу жизни.
2.2. В случае выявления у анкетируемых факторов риска на сердечно-сосудистую патологию:
формируется список пациентов, входящих в группу риска по развитию сердечно-сосудистых заболеваний;
осуществляется направление на консультацию к врачу поликлиники центральной районной (городской) больницы для дальнейшего обследования, постановки диагноза и организации лечения.
3. Для пациентов с выявленными заболеваниями сердечно-сосудистой патологии:
организуется постановка на диспансерный учет с динамическим наблюдением;
врачом назначается лечение и повторное направление на консультацию к специалистам.
В результате проведенного исследования фельдшер фельдшерско-акушерского пункта владеет информацией о состоянии здоровья обслуживаемого населения, формирует группу риска по сердечно-сосудистой патологии, определяет дальнейший маршрут пациентов, совместно с врачами участвует в реализации персональной программы по коррекции образа жизни пациентов.
4. Перечень необходимых регламентирующих документов для организации работы фельдшерско-акушерского пункта: лицензия на медицинскую деятельность, сертификаты специалистов, приказ по учреждению о проведении скрининговых исследований, паспорт участка, должностные инструкции, план работы, журнал регистрации пациентов, медицинские карты амбулаторных больных, бланки направлений на консультацию, анкеты.
Документ сверен по:
«Республика Башкортостан», N 219(27704), 13.11.2012,
Официальный Интернет-портал правовой информации Республики Башкортостан https://www.npa.bashkortostan.ru, 13.04.2013
Источник
Гелис Людмила Георгиевна, главный научный сотрудник лаборатории хирургии сердца РНПЦ «Кардиология», доктор медицинских наук
Острый коронарный синдром (ОКС) является самым опасным вариантом клинического течения ишемической болезни сердца (ИБС). Опасность ситуации состоит в том, что ОКС, в отличие от хронической ИБС, характеризуется быстрым (часы), а иногда стремительным (минуты) течением болезни, высоким риском неблагоприятных исходов (внезапная коронарная смерть, инфаркт миокарда) и требует безотлагательных мер по спасению жизни больных. Термин «острый коронарный синдром» объединяет такие клинические состояния как нестабильная стенокардия и инфаркт миокарда.
Несмотря на достигнутые успехи в диагностике и лечении ОКС, количество больных с нестабильной стенокардией и инфарктом миокарда неуклонно увеличивается во всем мире, в том числе и республике Беларусь. По последним данным в США ежегодно госпитализируется около 1 миллиона пациентов с нестабильным течением ИБС, в странах Европы — свыше 800 000, в Российской Федерации- более 1,2 миллиона человек. В лечебно- профилактические учреждения Республики Беларусь ежегодно госпитализируется свыше 50 000 пациентов с ОКС. Клиническими проявлениями ОКС являются нарастающие боли за грудиной давящего, сжимающего или жгучего характера, которые носят приступообразный характер и именуются нестабильной или прогрессирующей стенокардией. Во время приступов стенокардии, боли также могут локализоваться в левой или правой половине грудной клетки, в подложечной или межлопаточной области, иррадиировать в нижнюю челюсть, в плечо, лучезапястные суставы и верхние конечности. Отличительной особенностью нестабильной стенокардии является то, что ангинозные боли провоцируются гораздо меньшей, чем при хроническом течении ИБС, физической нагрузкой или появляются в покое (самопроизвольно), чаще в ночное время или в предутренние часы. В подобных ситуациях, больные вынуждены чаще обычного принимать нитроглицерин (вместо 2-3 до 15-20 таблеток в сутки).
Нестабильная стенокардия возникает, как правило, у больных длительно страдающих ИБС, с атеросклеротическим поражением сосудов сердца (коронарных артерий).
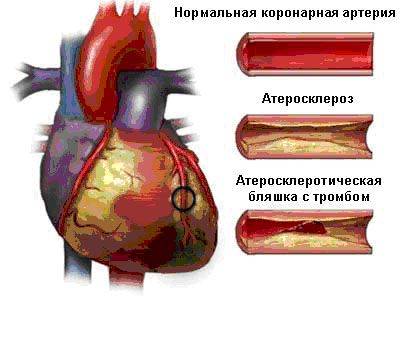
Поражение коронарных артерий атеросклерозом
В ряде случаев, особенно у молодых лиц, нестабильная стенокардия может возникнуть впервые в жизни, без указаний на ишемическую болезнь в прошлом. Впервые возникшая стенокардия при нестабильном течении быстро прогрессирует и представляет не меньшую опасность для жизни больных, так как может заканчиваться внезапной коронарной смертью или инфарктом миокарда. В клинической практике бывают и такие ситуации, когда у больных с остро развившимся инфарктом миокарда на фоне стабилизации состояния (исчезновение болей, нормализация частоты пульса и артериального давления), через некоторое время (7-10 дней) вновь возобновляются ангинозные боли, которые называются ранней постинфарктной стенокардией. Эти пациенты также относятся к категории лиц с высоким риском неблагоприятных исходов и требуют тщательного наблюдения и интенсивного лечения.
Отчего же возникает острый коронарный синдром? Наиболее частой причиной развития ОКС является разрыв атеросклеротической бляшки, которая по своей структуре отличается мягким рыхлым ядром, содержащим большое количество воспалительных клеток, липидов (жиров) и тонкой покрышкой. Такие бляшки называются нестабильными и легко подвергаются разрыву.
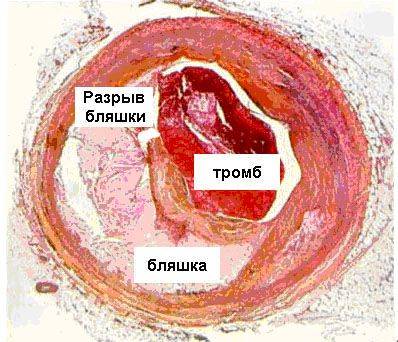
Разрыв нестабильной атеросклеротической бляшки с образованием тромба

Красный тромб, образовавшийся в месте разрыва бляшки
На месте разрыва атеросклеротической бляшки образуется тромб (сгусток крови), который частично или полностью закрывает просвет сосуда, в результате чего резко ухудшается или прекращается коронарный кровоток, возникает острая ишемия (кислородное голодание) и происходят необратимые изменения в мышце сердца (некроз) или инфаркт миокарда. Пусковыми механизмами разрыва «легкоранимой» бляшки чаще всего являются физическая нагрузка, психологический стресс, повышенное артериальное давление и другие факторы. В ряде случаев разрыв бляшки происходит спонтанно (самопроизвольно) вследствие «механической» усталости или резкого спазма сосудов сердца. Ключевыми факторами в обострении ИБС и развитии острого коронарного синдрома являются нарушение функции эндотелия (внутренней стенки сосуда), липидного обмена (повышение содержания холестерина, триглицеридов и особенно липопротеидов низкой плотности), а также усиление тромбообразующих свойств крови (повышенная свертываемость крови). Не менее важную роль при этом играют и такие факторы, как курение, злоупотребление спиртными напитками, гиподинамия, избыточный вес, артериальная гипертензия и сахарный диабет. Наличие этих и многих других, в том числе и неуправляемых факторов риска (возраст, наследственность), ухудшают прогноз и течение заболевания, особенно у лиц пренебрегающими здоровым образом жизни и другими профилактическими мерами защиты от сердечно-сосудистых заболеваний и их осложнений. Для избежания неблагоприятных исходов, при остром коронарном синдроме требуется не только повышенное внимание к пациенту со стороны врача, но и серьезное отношение к развившейся болезни самого пациента и его близких. При появлении первых симптомов, характерных для ОКС, больному следует принять нитроглицерин и при сохранении или возобновлении коронарной боли незамедлительно вызвать скорую медицинскую помощь. Чем раньше пациент обращается за медицинской помощью, тем меньше осложнений и лучше результаты лечения.
Пациенты с острым коронарным синдромом в обязательном порядке полежат госпитализации. Как только больной поступает в стационар, ему в срочном порядке проводятся диагностические и лечебные мероприятия, направленные на стабилизацию состояния и предупреждение сердечно-сосудистых осложнений. Для этой цели широко используются современные методы лабораторной и инструментальной диагностики, а также эффективные способы медикаментозного лечения, которыми располагают все лечебно-профилактические учреждения нашей республики. Одним из эффективных методов медикаментозного лечения является тромболитическая терапия, при которой используются препараты, способные растворять тромб и восстанавливать коронарный кровоток. Кроме того, широко используются лекарственные средства, которые разжижают кровь и препятствуют тем самым, образованию новых тромбов в сосудах сердца. При необходимости, в специализированных республиканском (РНПЦК) и областных кардиологических центрах используются более углубленные методы обследования, такие как коронароангиография, и выполняются эндоваскулярные (внутрисосудистые) и хирургические методы лечения, направленные на стабилизацию состояния и восстановление кровотока в сосудах сердца.
К эндоваскулярным методам относятся ангиопластика и стентирование коронарных артерий. Основной принцип этих методов заключается в том, что через бедренную артерию в сосуды сердца вводится баллонный катетер, с помощью которого раздувается пораженная коронарная артерия, после чего устанавливается стент (металлический протез в виде пружинки), который прижимает атеросклеротическую бляшку к стенке сосуда и таким образом восстанавливает кровоток. При хирургических методах лечения пациенту выполняется операция коронарного шунтирования. В условиях искусственного кровообращения или на работающем сердце, формируются шунты — «обходные пути», по которым восстанавливается полноценный кровоток в мышце сердца.
Своевременная госпитализация и современные технологии лечения, как правило, избавляют пациента от синдрома стенокардии, повышают толерантность (устойчивость) к физической нагрузке, улучшают качество жизни и возвращают многих больных к прежней трудовой деятельности. Однако следует помнить о том, что ишемическая болезнь сердца полностью не излечивается. С течением времени она, как правило, прогрессирует, что может вновь привести к возобновлению приступов стенокардии, дестабилизации состояния и повторному развитию острого коронарного синдрома. Избежать подобных критических ситуаций во многом помогут здоровый образ жизни и соблюдение профилактических мер защиты от сердечно-сосудистых заболеваний и их осложнений. Первостепенную роль при этом играют: отказ от курения, злоупотребления спиртными напитками, борьба с гиподинамией, избыточным весом, сбалансированное питание, контроль за артериальным давлением, регулярный прием аспирина (для разжижения крови) и при необходимости лекарственных средств, понижающих артериальное давление.
Стратегическими препаратами для больных ИБС, и особенно с острым коронарным синдромом,которые следует принимать пожизненно, являются статины. Длительный прием статинов приводит к «укреплению» атеросклеротической бляшки и уменьшению риска ее разрыва, что очень важно для стабилизации состояния больных ИБС и для вторичной профилактики сердечно-сосудистых осложнений.
Современные технологии лечения, восстановительная терапия, рациональное трудоустройство и неуклонное соблюдение профилактических мер защиты позволяют стабилизировать течение болезни, избежать осложнений, а также улучшить прогноз и качество жизни больных ИБС.
Источник
