Острый коронарный синдром клиническая рекомендация

Острый коронарный синдром является состоянием, представляющим опасность для жизни человека, а потому требующим скорейшего вмешательства специалистов – кардиологов и реаниматологов.
 Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Острым коронарным синдромом называют обострение ишемической болезни сердца, когда любая группа клинических признаков или симптомов дает основания заподозрить ОИМ или нестабильную стенокардию.
Рассмотрим ОКС, клинические рекомендации по его диагностике, лечению и профилактике.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Общая информация
Острый коронарный синдром включает в себя следующие понятия:
- острый инфаркт миокарда;
- инфаркт миокарда с подъемом сегмента ST ЭКГ (ИМпST);
- инфаркт миокарда без подъема сегмента ST ЭКГ (ИМбпST);
- инфаркт миокарда, диагностированный по изменениям ферментов, по другим биомаркерам или по поздним ЭКГ-признакам;
- нестабильная стенокардия.
Понятие острого коронарного синдрома было введено во врачебную практику, когда стало очевидно, что вопрос об использовании некоторых терапевтических методик (например, тромболизиса) должен решаться немедленно, иногда еще до установления диагноза «инфаркт миокарда».
Выявлено, что характер и срочность вмешательства для восстановления коронарной перфузии зависит от положения сегмента ST по отношению к изоэлектрической линии на ЭКГ – при его подъеме методом выбора восстановления коронарного кровотока является коронарная ангиопластика, однако при невозможности ее проведения в соответствующие сроки показана тромболитическая терапия.
Восстановление коронарного кровотока при ОКС с подъемом сегмента ST должно проводиться немедленно.
Подъем сегмента ST обычно является следствием трансмуральной ишемии миокарда и возникает при полной закупорке одной из магистральных коронарных артерий. В этих случаях обычно развивается инфаркт миокарда, обозначаемый как ИМпST.
Следовательно, острый коронарный синдром с подъемом сегмента ST на ЭКГ – следствие окклюзирующего тромбоза коронарных артерий.
Тромб образуется на месте разрыва так называемой нестабильной атеросклеротической бляшки, имеющей большое липидное ядро и истонченную покрышку, богатой воспалительными элементами.
Однако окклюзирующий тромб может возникнуть и на дефекте эндотелия (эрозии) коронарной артерии над бляшкой. Чаще всего окклюзия возникает в месте гемодинамически незначимого стеноза коронарной артерии.
В коронарных артериях пациентов с ОКС обычно находят несколько нестабильных бляшек, в том числе и с надрывами.
Поскольку у таких больных очень высок риск повторной закупорки сосудов сердца, терапевтическая тактика должна сочетать в себе локальные воздействия в области бляшек и общие лечебные мероприятия, направленные на снижение риска развития тромбоза.
Классификация
Острый коронарный синдром с подъемом сегмента ST диагностируют у лиц с ангинозным приступом или ощущением дискомфорта в груди и стойким (не менее 20 мин) подъемом сегмента ST или впервые возникшей блокадой левой ножки пучка Гиса на ЭКГ.
Обычно в тех случаях, когда у больных заболевание начинается как ОКС с подъемом сегмента ST, позже возникают признаки некроза миокарда.
Это означает, что у человека развился инфаркт миокарда — гибель клеток сердечной мышцы в результате ишемии.
Таким образом, термин «острый коронарный синдром» используется, когда диагностических сведений для того, чтобы установить у больного наличие или отсутствие очагов ИМ, недостаточно.
ОКС – это, скорее, рабочий диагноз, употребляемый в первые часы и сутки заболевания, тогда как понятия «инфаркт миокарда» и «нестабильная стенокардия» (коронарный синдром, не закончившийся возникновением признаком некроза сердечной мышцы) используются в качестве окончательного диагноза.
Если признаки некроза сердечной мышцы выявляются у пациента с ОКС, у которого на начальных ЭКГ отмечены стойкие подъемы сегмента ST, это состояние обозначается как ИМпST.
Далее в зависимости от электрокардиографической картины, пиковой активности ферментов или сведений, полученных при помощи использования методов регистрации движения сердечной стенки, инфаркт миокарда может оказаться:
- крупноочаговым;
- мелкоочаговым;
- с зубцами Q (характерен трансмуральный некроз, охватывающий всю толщу стенки левого желудочка);
- без зубцов Q (характерно поражение субэндокардиальных слоев стенки сердца), и т.д.
Обычно некроз при ИМ с зубцами Q имеет гораздо большую площадь поражения, чем ИМ без зубцов Q. В связи с этим первый часто трактуют как крупноочаговый, а второй – как мелкоочаговый.
Однако это не совсем корректно, так как при патоморфологическом исследовании часто обнаруживается, что размер некроза при обоих формах ИМ примерно одинаков.
Четких различий по размерам между мелкоочаговым и крупноочаговым инфарктом миокарда не установлено.
Зубцы Q чаще появляются при ОКС с понижением сегмента ST, особенно при естественном течении болезни.
Из вышесказанного можно сделать вывод, что ОКС по своим электрокардиографическим показателям и морфологическим исходам весьма разнообразен.
Изменения на первых ЭКГ не дают достаточно оснований для постановки окончательного диагноза, однако позволяют дать ответ на принципиально важный вопрос: показано ли в этом случае неотложное начало терапии, направленной на восстановление коронарной перфузии?
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
Диагностика острого коронарного синдрома, исходя из клинических рекомендаций по ОКС 2019 года, должна производиться с опорой на следующие сведения:
- данные анамнеза;
- факторы риска ишемии сердца;
- особенности острых проявлений патологии;
- характер изменений на ЭКГ;
- данные о локальной сократительной функции желудочков.
Также диагностика проводится с учетом особенностей болевого синдрома:
- ощущается чувство давление и сжатия за грудиной;
- ощущения похожи на таковые при приступе стенокардии, но отличаются от них по интенсивности и длительности;
- боль — сживающая, жгучая, давящая, иногда больной описывает ее как некий дискомфорт;
- ощущения не купируются полностью приемом нитроглицерина, а в ряде случаев – и инъекциями наркотических анальгетиков;
- боль разнится по интенсивности – от слабой и почти незаметной до мучительной;
- боль накатывает волнами и длится от нескольких минут до нескольких часов;
- иногда отдает в левую руку, челюсть, спину, плечо, эпигастральную область.
Атипичные варианты инфаркта миокарда с понижением сегмента ST:
- астматический;
- абдоминальный;
- аритмический;
- цереброваскулярный;
- безболевой.
Больных с ОКС доставляют в кардиологическое отделение стационара. Здесь обязательно выполняется ЭКГ, с помощью которой уточняются следующие данные:
- размер сердечной камеры (увеличение позволяет уточнить место поражения)
- изменения в работе клапанов (инфаркт левого желудочка приводит к нарушению деятельности митрального клапана, а инфаркт правого желудочка нарушает работу трикуспидального клапана);
- завихрения кровотока (неравномерные сокращения сердечной мышцы приводят к нарушению гемодинамики);
- выбухание сердечной стенки (возникает на фоне повышения внутреннего давления при обширном инфаркте);
- расширение нижней полой вены (возникает при инфаркте левого желудочка из-за ослабления деятельности правых отделов сердца и застаивания крови в венозной системе).
В первые часы в крови повышается концентрация биологических маркеров некроза миокарда. К ним относятся:
- тропонин Т;
- тропонин I;
- миоглобин;
- креатинфосфокиназа;
- изоферменты КФК;
- аспартатаминотрансфераза;
- лактатдегидрогеназа;
- КФК-МВ.
Для постановки точного диагноза, согласно клиническим рекомендациям по острому коронарному синдрому, достаточно обнаружения повышенного уровня двух-трех маркеров в сочетании с клинической картиной.
✔ Медицинские услуги для диагностики ОС, перечень мероприятий скачайте в Системе Консилиум
 Скачать документ
Скачать документ
Дифференциальный диагноз
Нужно помнить, что боль в груди может быть вызвана не только ишемической болезнью и острым коронарным синдромом, но и целым рядом других патологий.
Болевые ощущения могут иметь легочную, сосудистую, желудочно-кишечную или ортопедическую природу.

Скорая помощь при ОКС
Доврачебная помощь при остром коронарном синдроме включает в себя следующие мероприятия:
- прекращение действия провоцирующего фактора (физической нагрузки);
- принять нитроглицерин сублингвально (в форме таблеток или спрея);
- если через 5 минут симптоматика не утихла – принять нитроглицерин повторно;
- если через 5 минут после повторного приема боль не исчезает и не ослабевает – срочно вызвать бригаду СМП и снова принять нитроглицерин.
В третьем приеме нитроглицерина нет необходимости только в том случае, если для купирования боли у конкретного пациента обычно требуется прием нескольких доз препарата и при условии, что интенсивность и продолжительность болевых ощущений не изменилась.
Для обезболивания ОКС в условиях стационара и бригадами СМП обычно используется морфин. Его свойства:
- уменьшение тревожности, чувства страха, нервного возбуждения;
- снижение симпатической активности;
- увеличение тонуса блуждающего нерва;
- уменьшение работы дыхательной мускулатуры;
- расширение периферических сосудов (особенно важно при отеке легких).
Лечение
Летальность в случае ОКС при отсутствии своевременной медицинской помощи составляет 50%. По этой причине все лица с подозрением на этот диагноз подлежат немедленной транспортировке в кардиологическое отделение.
Особое значение имеют действия, предпринимаемые медицинским персоналом после первого контакта с больным, и сроки, в которые они производятся.
Ведение пациентов с ОКС включает в себя:
- оценку клинической картины по признакам схожести с острым коронарным синдромом;
- сбор анамнеза имеющихся хронических заболеваний и факторов риска, которые могут склонить решение в пользу наличия или отсутствия ОКС;
- оценку предшествующего лечения;
- оценку срока, прошедшего с момента начала заболевания, периодичности болевых приступов, длительности последнего приступа, результатов попыток его самостоятельного купирования;
- объективный осмотр;
- регистрация ЭКГ, интерпретация полученных данных.
Проведение всех вышеперечисленных манипуляций должно уложиться в 10 минут, по истечении которых пациент с болью в груди должен быть отнесен к одной из следующих групп:
- ОКС с подъемом сегмента ST;
- ОКС без подъема сегмента ST;
- маловероятный ОКС (при очевидных некардиальных причинах болевого синдрома).
От того, в какую группу вошел больной, зависят дальнейшие действия медицинского персонала лечебного учреждения.
Все пациенты с острым коронарным синдромом срочно доставляются в специализированные отделения кардиологической реанимации стационаров, в которых имеется возможность круглосуточного проведения коронарографии и ЧКВ.
Исключение — пациенты с ОКСбпST, входящие в группу низкого или промежуточного риска. Они могут госпитализироваться в отделения интенсивной терапии стационаров, не имеющих возможности проведения коронароангиографии.
Лечение инфаркта миокарда и нестабильной стенокардии нацелено на:
- устранение болевого синдрома;
- уменьшение выраженности ишемии;
- профилактику повторной окклюзии коронарных артерий;
- ограничение объема пораженной сердечной мышцы;
- уменьшение выраженности ремоделирования миокарда;
- терапию осложнений;
- улучшение прогноза.
✔ Немедикаментозные методы профилактики, лечения и медреабилитации пациентам с ОС, таблица в Системе Консилиум
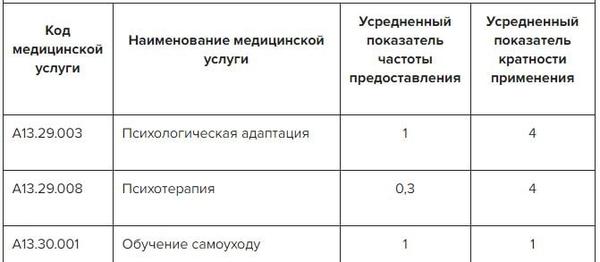 Скачать документ
Скачать документ
Реабилитация
Восстановление после инфаркта миокарда включает в себя три этапа:
- Стационарный (начинается в палате интенсивной терапии и продолжается в общей палате профильного отделения клиники или кардиоцентра).
- Ранний реабилитационный (проводится в стационарном реабилитационном отделении кардиологического стационара или центра реабилитации).
- Амбулаторно-поликлинический (больной определяется как субъект с постинфарктным кардиосклерозом, нуждающийся в выполнении комплекса реабилитационных мероприятий и длительной вторичной профилактики).
В первые несколько месяцев после выписки из больницы все реабилитационные мероприятия выполняются под контролем врача, затем – под самоконтролем в домашних условиях.
Сроки пребывания в кардиологическом стационаре определены стандартами оказания медпомощи и клиническими рекомендациями по острому коронарному синдрому 2019 года. Они составляют:
- до 3 суток – в блоке или палате интенсивной терапии;
- до 7–9 суток — после перевода из палаты ИТ.
Перевод больного в общую палату возможен через сутки после полной стабилизации состояния.
Материал проверен экспертами Актион Медицина
Источник
Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
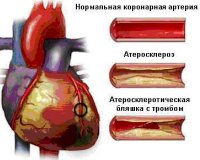
Острый коронарный синдром
Причины
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник
