Острый энцефаломиелит код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Рассеянный энцефаломиелит.

Рассеянный энцефаломиелит
Описание
Рассеянный энцефаломиелит (РЭМ). Острый аутоиммунный воспалительный процесс, диффузно поражающий различные участки центральной и периферической нервной системы и приводящий к обратимой демиелинизации. Клинически рассеянный энцефаломиелит характеризуется быстро нарастающей вариабельной полиморфной неврологической симптоматикой (сенсорными и моторными нарушениями, расстройством функции ЧМН и тазовых органов, нарушением сознания и речи). Основу диагностики составляет сопоставление клинических данных и результатов МРТ головного мозга. Лечение рассеянного энцефаломиелита комплексное, осуществляется стационарно, в остром периоде может потребовать проведения реанимации.
Дополнительные факты
Рассеянный энцефаломиелит — острая аутоиммунная воспалительно-демиелинизирующая патология с диссеминированным поражением как центральной, так и периферической нервной системы. Отличием РЭМ от ряда других демиелинизирующих заболеваний является обратимый характер патологических изменений и возможность полного исчезновения образовавшегося неврологического дефицита под действием терапии. Впервые рассеянный энцефаломиелит был описан еще 250 лет назад английским терапевтом, наблюдавшим признаки энцефаломиелита у перенесших оспу пациентов. В современной неврологии это достаточно распространенное заболевание. Так, по данным 2011 года только среди взрослого населения Москвы было диагностировано 50 случаев РЭМ. Рассеянный энцефаломиелит может поражать людей различных возрастных групп, но у детей наблюдается чаще, чем у взрослых. В детском возрасте он имеет обычно более легкое течение.
Рассеянный энцефаломиелит
Причины
Первичный рассеянный энцефаломиелит, как правило, имеет вирусную этиологию. Попытки идентифицировать специфического возбудителя привели к тому, что отечественными учеными из крови и ликвора пациентов был выделен вирус, близкий к вирусу бешенства и не имеющий аналогов среди известных вирусов. Он получил название вирус ОРЭМ. Однако подобный вирус определяется далеко не у всех заболевших.
Зачастую рассеянный энцефаломиелит возникает после перенесенной ОРВИ: ветряной оспы, краснухи, гриппа, кори, инфекционного мононуклеоза, герпетической или энтеровирусной инфекции. Вторичный рассеянный энцефаломиелит может носить токсический, поствакцинальный или постинфекционный характер. Поствакцинальный РЭМ может развиваться после вакцинации против бешенства, коклюша, дифтерии, кори. Известны случаи энцефаломиелита после введения антигриппозной вакцины. В редких случаях РЭМ возникает через некоторое время после перенесенной бактериальной инфекции (микоплазменной пневмонии, токсоплазмоза, хламидиоза, риккетсиоза).
Помимо указанных этиофакторов, важное значение в возникновении рассеянного энцефаломиелита имеет неблагополучный преморбидный фон — истощение иммунной системы вследствие хронических стрессов, переохлаждения, перенесенной травмы, болезни или операции. Кроме того, исследователи полагают наличие наследственной предрасположенности, выражающейся в сходстве белков нервных тканей с белками некоторых инфекционных агентов или в особенностях функционирования иммунной системы.
Патогенез
Основным патогенетическим субстратом РЭМ является аутоиммунная реакция. В результате сходства белковых антигенов, входящих в состав инфекционных агентов, с миелином и другими белками нервной ткани, иммунная система начинает продуцировать антитела к собственным структурным элементам нервной системы. Этот процесс имеет системный характер и приводит к разрушению миелина как в спинном и головном мозге, так в спинномозговых корешках и периферических нервных волокнах. В результате демиелинизации утрачивается функция пораженных нервных структур.
Морфологически отмечается периваскулярная инфильтрация макрофагами, лимфо- и моноцитами, диссеминированное воспаление, периваскулярная демиелинизация, дегенерация олигодендроцитов. Поражается преимущественно белое вещество церебральных и спинальных структур, но возможно вовлечение и серого мозгового вещества. Очаги демиелинизации в ЦНС могут быть визуализированы при помощи МРТ.
Следует отметить, практически полное патогенетическое сходство РЭМ и рассеянного склероза. Основное отличие между ними состоит в том, что первый является острым и преимущественно обратимым процессом, а второй — хроническим прогрессирующим заболеванием с периодами ремиссий и обострений. Однако дебют рассеянного склероза может полностью имитировать картину РЭМ. Рассеянный энцефаломиелит, в свою очередь, может приводить к хронизации демиелинизирующего процесса с исходом в рассеянный склероз.
Симптомы
В типичных случаях рассеянный энцефаломиелит манифестирует тяжелой энцефалопатией. У 50-75% больных развиваются нарушения сознания, варьирующие от оглушенности до комы. Отмечается психомоторное возбуждение, головокружение, головная боль, тошнота, менингеальный синдром. Нередко развернутой клинической картине предшествует период продрома в виде миалгий, лихорадки, головной боли, общей разбитости. Характерно быстрое нарастание неврологической симптоматики, выраженность которой в течение нескольких дней достигает максимума.
Очаговая симптоматика рассеянного энцефаломиелита весьма вариабельна и зависит от топики очагов поражения. Может наблюдаться атаксия, гемиплегия, глазодвигательные расстройства и поражение других черепно-мозговых нервов, ограничения зрительных полей, афазия или дизартрия, сенсорные нарушения (гипестезия, парестезия), тазовые расстройства. Поражение зрительного нерва протекает по типу ретробульбарного неврита. По различным данным от 15% до 35% случаев РЭМ сопровождаются генерализованными или парциальными эпиприпадками. Примерно в четверти случаев отмечается спинальная симптоматика (периферические парезы, синдром Броун-Секара). Может возникать корешковый болевой синдром, полиневропатия, полирадикулопатия. При развитии тяжелых поражений ствола мозга с бульбарными нарушениями пациентам необходимо реанимационное пособие.
Недомогание. Разбитость. Судороги. Тошнота.
Диагностика
Яркая клиническая картина, острое течение, полиморфность и полисистемность симптомов, указания на предшествующую инфекцию или иммунизацию дают неврологу возможность предварительно диагностировать РЭМ.
Дифференциальная диагностика
Дифференцировать рассеянный энцефаломиелит необходимо от энцефалита, вирусного менингита, миелита, внутримозговой опухоли, ОНМК, рассеянного склероза, концентрического склероза Бало, ревматических поражений ЦНС вследствие системного васкулита и тд.
Дополнительно проводится консультация офтальмолога, офтальмоскопия, периметрия. Люмбальная пункция может выявить повышенное давление ликвора. Исследование цереброспинальной жидкости определяет повышение уровня белка, лимфоцитарный плеоцитоз. ПЦР-исследование ликвора, как правило, дает отрицательный результат. Примерно в 20% случаев цереброспинальная жидкость остается без изменений.
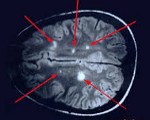
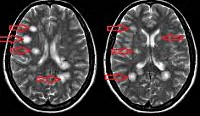
Наиболее достоверным методом, позволяющим диагностировать рассеянный энцефаломиелит, является МРТ головного мозга. В режимах Т2 и FLAIR определяются плохо очерченные асимметричные гиперинтенсивные очаги в белом, а нередко и в сером веществе мозга. Они могут иметь малый (менее 0,5 см), средний (0,5-1,5 см) и крупный (более 2 см) размер. В некоторых случаях регистрируются крупные сливные очаги с перифокальным отеком, вызывающие масс-эффект — смещение окружающих структур. Возможно дополнительное вовлечение зрительных бугров. В крупных воспалительных участках могут отмечаться кровоизлияния. Накопление контрастного вещества в очагах имеет различную интенсивность. В 10-30% случаев очаги выявляются в спинном мозге.
Всем пациентам, перенесшим острый эпизод РЭМ, через 6 мес. Рекомендовано повторное прохождение МРТ. Исчезновение или уменьшение участков демиелинизации за этот период является основным подтверждением диагноза «рассеянный энцефаломиелит» и позволяет исключить рассеянный склероз. При этом полное исчезновение воспалительных участков регистрируется в 37-75% случаев, а сокращение их площади — в 25-53%.
Лечение
Базовая патогенетическая терапия РЭМ проводится противовоспалительными стероидными препаратами. В зависимости от тяжести состояния лечение начинают высокими или средними возрастными дозами преднизолона. По мере регресса симптоматики осуществляют постепенное снижение дозы. Лечение кортикостероидами продолжают от 2-х до 5-ти недель. Отрицательным эффектом стероидной терапии является иммуносупрессия. Для его нивелирования параллельно назначают внутривенное введение иммуноглобулинов. В тяжелых случаях необходим плазмаферез — аппаратное удаление из крови иммунных комплексов и антител.
Этиологическое лечение рассеянного энцефаломиелита проводят противовирусными препаратами (аналогами интерферона). В редких случаях доказанной бактериальной этиологии РЭМ назначают антибиотики (ампициллин+оксациллин, цефазолин, гентамицин и пр. ). При развитии заболевания на фоне ревматизма проводят бициллинотерапию.
Симптоматическая терапия является жизненно необходимым элементом лечения. По показаниям осуществляют реанимационные мероприятия, ИВЛ, нормализацию гемодинамики. Если рассеянный энцефаломиелит сопровождается выраженными общемозговыми симптомами, то необходима профилактика отека мозга (введение магнезии, ацетазоламида или фуросемида). Выраженная дисфагия является показанием к зондовому питанию, задержка мочи — к катетеризации мочевого пузыря, парез кишечника — к клизмам, судороги — к назначению антиконвульсантов.
Терапия неврологических нарушений в острой фазе рассеянного энцефаломиелита включает введение витаминов гр. В, аскорбиновой к-ты, антихолинэстеразных средств (галантамина, неостигмина), при мышечной спастике — толперизона гидрохлорида. В период реконвалесценции применяют рассасывающие препараты (гиалуронидазу, экстракт алоэ), ноотропы (пиритинол, пирацетам, гинкго билобу), нейропротекторы (мельдоний, семакс, этилметилгидроксипиридина сукцинат). Для восстановления двигательной функции прибегают к массажу и ЛФК, транскраниальной магнитной стимуляции.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Острый рассеянный энцефаломиелит (сокр. ОРЭМ) (Острый диссеминированный рассеянный энцефаломиелит, ОДЭМ) — острое однофазное демиелинизирующее заболевание нервной системы[1]. Для ОРЭМ обязательно наличие общемозговых и очаговых симптомов.
В настоящее время выделяют также Рецидивирующий ОРЭМ, который проявляется стереотипными, характерными для ОРЭМ эпизодами неврологического дефицита, и при этом нет признаков, характерных для РС (в частности, по МРТ — отсутствие т. н. «старых» очагов, неконтрастирующихся).
Этиология[править | править код]
ОРЭМ может возникать после воздействия вирусных или бактериальных агентов:
- Вирусы: энтеровирусы, вирус кори, эпидемического паротита (англ.)русск., краснухи (англ.)русск., ветряной оспы, вирус Эпштейна — Барр, цитомегаловирус, вирус простого герпеса первого типа, гепатита A, вирусы Коксаки и вирус Зика[2]; и др.
- Бактерии: Borrelia burgdorferi (англ.)русск.[3]; и др.
- Возможно спонтанное возникновение заболевания без предшествующей атаки инфекционного агента.
Клинические проявления[править | править код]
В клинической картине ОДЭМ можно выявить несколько групп симптомов.
- Очаговые симптомы могут быть представлены всем возможным разнообразием поражения участков головного мозга в различном сочетании друг с другом. Чаще всего это проявляется
- Пирамидный синдром — от появления пирамидных знаков до гемипарезов.
- Мозжечковый синдром — от нистагма и минимальной интенции до грубой атаксии, туловищной атаксии.
- Экстрапирамидный синдром — симптомы паркинсонизма, дистонические проявления.
- Глазодвигательные нарушения — различной степени офтальмопарез.
- Общемозговые симпомы. Без их наличия диагноз ОДЭМ ставится под вопрос, и более вероятен дебют Рассеянного склероза. Нужно также понимать, что эти признаки должны появляться так же остро, как и остальные симптомы заболевания.
- Эпиприступы.
- Нарушение сознания.
- Когнитивные нарушения.
- Симптомы поражения периферической нервной системы — не характерны, но возможны. Полинейропатия — самое частое проявление.
- Общеинфекционный синдром. Начало ОРЭМ может быть связано с предшествующей инфекцией или вакцинацией, но также может самостоятельно проявляться с повышением температуры, астенией.
Диагностика[править | править код]
Диагноз ОРЭМ подтверждается:
- МРТ головного мозга с контрастированием. Классическая МР-картина ОРЭМ легко узнаваема — большие, часто сливные очаги в разных участках головного мозга, все очаги контрастируются, что свидетельствует об остроте процесса.
- Люмбальная пункция.
Дифференциальный диагноз[править | править код]
Необходимо исключить энцефалиты инфекционного генеза, в том числе прогрессирующую мультифокальную лейкоэнцефалопатию.
Лечение[править | править код]
- Патогенетическое лечение:
- Глюкокортикостероиды в высоких дозах (1000 мг, реже 2000 мг) коротким курсом 3-5-7 раз (пульс-терапия).
- Симптоматическая терапия — для купирования отдельных симптомов заболевания, по необходимости:
- Противоэпилептические препараты
- Противоотечная терапия
- НПВС для снижения температуры
- другие.
Исход и прогноз[править | править код]
- Выздоровление с остаточной симптоматикой или без неё (чаще). Очаги по МРТ головного мозга могут сохраняться в течение всей жизни.
- В будущем возможно возникновение эпизодов с другой картиной неврологического дефицита, а так же по МРТ, то есть переход в Рассеянный склероз.
- Возникновение повторных эпизодов неврологического дефицита с характерной картиной ОРЭМ (очаговая + общемозговая симптоматика), отсутствие «старых» очагов по МРТ — переход в Рецидивирующий ОРЭМ.
При своевременно начатом лечении смерть от ОРЭМ бывает очень редко, и наступает от отека мозга.
Примечания[править | править код]
Источник
Острый диссеминированный энцефаломиелит, или рассеянный энцефаломиелит (орэм расшифровка) — это поражение воспалительного характера центральной нервной системы, которое имеет аутоиммунное происхождение. Патология представляет собой исход инфекции либо возникает на фоне иммунизации. Чтобы справиться с болезнью, нужно своевременно посетить специалиста. Важна точная диагностика, от которой будет зависеть эффективность лечения.
Причины возникновения энцефаломиелита
Этиология недуга сегодня досконально не изучены. Исследователи по сей день рассуждают, и спорят, почему защитная система организма человека начинает продуцировать белки, нацеленные на борьбу с нервной тканью.
Удалось получить информацию, при каких обстоятельствах недуг начинает интенсивно развиваться:
- в результате получения черепно-мозговых травм;
- на фоне вирусов энцефаломиелита, сопровождающихся сыпью на коже (герпес, ветрянка и т.д.);
- при использовании определенных видов вакцин;
- снижении реактивности организма;
- аллергической реакции;
- ОРВИ.
Классификация энцефаломиелита
Согласно международным стандартам классификации болезней, энцефаломиелит делят на такие категории:
- вирусный энцефаломиелит;
- тропическая стастическая параплегия, выражающаяся параличом верхних конечностей;
- бактериальная форма заболеваний;
- миелит, который диагностируют в случае отсутствия информации о причине недуга.
В некоторых материалах указана информация о том, что разделение может носить первичный либо вторичный характер. В первом случае подразумевают поражение тканей ЦНС.
При вторичном поражении говорят о последствиях травмы, возникновении реакции на вакцину либо инфекционном энцефаломиелите.
Симптомы энцефаломиелита
Аутоиммунный энцефаломиелит можно классифицировать на две основные группы. Это очаговые и общемозговые признаки энцефаломиелита. Первые проявления представляют собой общую обширность поражения мозга.
Общемозговые симптомы служат серьезным поводом при диагностике. Среди них различают эпилептические припадки, спутанность сознания, когнитивные расстройства. Последние проявляются возникновением проблем с памятью и ослаблением умственных способностей.
Обе группы дают о себе знать на протяжении 14 дней. После этого времени интенсивность клиники снижается.
Могут быть признаки сбоя функциональности периферической нервной системы.
В целом, больные жалуются на такие симптомы:
- тошнота;

- головные боли;
- болезненность в мышцах;
- головокружительные состояния;
- расстройства речи;
- парестезии;
- лихорадка.
Симптомы энцефалита у детей и взрослых ничем не отличаются, болезнь у обеих возрастных групп протекает одинаково.
Диагностика энцефаломиелита
Определить правильно диагноз — задача не сложная. Как правило, доктора назначают пациентам магнитно-резонансную томографию мозга. Патологические изменения можно легко визуализировать на мониторе. При необходимости врач направит пациента на люмбальную пункцию.
При заборе спинномозгового содержимого (люмбальная пункция) обращается внимание на то, как оно вытекает. Если это будет происходиь в виде струи, тогда говорят о наличии патологического процесса.
Существуют косвенные маркеры, говорящие об аутоиммунном энцефаломиелите. Медики обращают внимание на высокий уровень содержания белка.
Орэм — это диагноз, требующий проведения повторного МРТ при энцефаломиелите через 6 месяцев после лечения.
Лечение орэм
Основополагающим способом терапии при остром рассеянном энцефаломиелите служит прием стероидных медикаментозных средств. Со временем рекомендуется минимизировать дозировку лекарств.
Данная терапевтическая методика имеет свои побочные реакции, выражающиеся в ослаблении иммунитета. Поэтому назначают иммуноглобулины, иногда из крови удаляется антитела.
Лечение носит комплексный характер и состоит из таких мер:
- прием противовирусных средств;
- витаминов группы В;
- медикаментов для снятия отечности мозга;
- ноотропов и нейропротекторов.
В связи с тем, что острый энцефаломиелит поражает самый жизненно важный орган, больные могут нуждаться в реанимационных мерах: вентиляции легких, подсоединении к кардиографу и др.
На стадии восстановления пациенту проводится массаж, лечебная гимнастика, а также стимуляция коры головного мозга посредством магнитных импульсов.
Лечение энцефаломиелита народными средствами не целесообразно. Полезно дополнить терапевтический режим настойками и растениями, если доктор вам их прописал. Практиковать самостоятельное лечение народными средствами без адекватной терапии неразумно, это приведет к плачевному итогу, — смерти.
Последствия орэм
При игнорировании клиники могут возникнуть непредвиденные последствия при остром рассеянном энцефаломиелите. Большая часть больных выздоравливает при надлежащих действиях, но у 30% наблюдается неврология при орэм, что грозит инвалидизацией и даже летальным исходом.
Последствия при рассеянном энцефаломиедите: снижение остроты зрения, парезы, сложности глотания.
Что касается прогрессирования недуга при вынашивании и родах, у представительниц прекрасного пола существенно увеличивается риск обострения, если они переболели. При этом важно проходить повторные обследования.
Важно знать: энцефаломиелит — это такое заболевание, которое может перейти в рассеянный склероз.
Профилактика энцефаломиелита
Предупредить развитие недуга намного проще, чем его вылечить. Потому соблюдайте несложные принципы:
- когда делаете вакцины, избегайте переохлаждений и перегрева;
- не пейте алкоголь,когда прививаетесь;
- не перегружайтесь физически;
- занимайтесь спортом и закаляйтесь;
- не попадайте в места большого скопления людей в период эпидемии.
Орэм — серьезный диагноз, требующий к себе особого внимания. Не стоит тянуть с лечением, иначе горьких осложнений не избежать.
Источник
