Острый холецистит код по мкб 10 у детей
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2014
Категории МКБ:
Хронический холецистит (K81.1)
Разделы медицины:
Педиатрия
Общая информация
Краткое описание
Утверждено на
Экспертной комиссии по вопросам развития здравоохранения
Министерства здравоохранения Республики Казахстан
протокол №10 от «04» июля 2014 года
Хронический холецистит — это хроническое воспалительное поражение стенки желчного пузыря, развивающееся медленно и постепенно с постепенным его склерозированием и деформацией. В детском возрасте холецистит может быть связан с глистными инвазиями и лямблиозом. [9,10].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Холецистит у детей
Код протокола-
K 81.0 Острый холецистит
K 81.1 Хронический холецистит
K 83.0 Холангит
К 83.8 Другие уточненные болезни желчевыводящих путей
К 83.9 Болезнь желчевыводящих путей неуточненная
Сокращения, используемые в протоколе:
АСТ – аспартатаминотрансфераза
АЛТ – аланинаминотрансфераза
ВОП – врач общей практики
ИФА – иммуноферментный анализ
ЛОР – оториноларинголог
ЛФК – лечебная физкультура
H. pylori – хеликобактер пилори
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ПЦР – полимеразная цепная реакция
ПМСП – первичная медико-санитарная помощь
СОЭ – скорость оседания эритроцитов
ФЭГДС – фиброэзофагогастродуоденоскопия
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиография
Дата разработки протокола: 2014 год.
Категория пациентов: дети.
Пользователи протокола: детские гастроэнтерологи, педиатры, ВОП, врачи скорой медицинской помощи, фельдшеры.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация холецистита у детей [8]
• острое;
• хроническое;
• рецидивирующее.
• катаральный;
• флегмонозный;
• гангренозный.
• обострение;
• неполная ремиссия;
• ремиссия.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• ОАК (6 параметров);
• ОАМ;
• Биохимия крови (определение АСТ, АЛТ,билирубина);
• Исследование кала (копрограмма);
• Дуоденальное зондирование;
• УЗИ органов брюшной полости;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
• Биохимия крови (определение альфа-амилаза, глюкозы, щелочной фосфатазы, холестерина)
• ФГДС;
• Холангиохолецистография внутривенная;
• Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
• ЭКГ.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
• ОАК (6 параметров);
• Биохимия крови (АЛТ, АСТ, билирубин);
• Исследование кала (копрограмма);
• Исследование кала на гельминты и простейшие;
• УЗИ органов брюшной полости.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
• ОАК (6 параметров);
• ОАМ;
• Биохимия крови (АЛТ, АСТ, билирубин);
• Исследование кала (копрограмма);
• Дуоденальное зондирование;
• Бактериологический анализ желчи;
• УЗИ органов брюшной полости;
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
• Биохимия крови (определение диастазы, глюкозы крови, щелочной фосфатазы, холестерина)
• ФГДС;
• Холангиохолецистография внутривенная;
• ЭРХПГ
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
• ОАК;
• Биохимия крови (определение диастазы, глюкозы крови);
• УЗИ органов брюшной полости.
Диагностические критерии
Жалобы и анамнез:
Жалобы:
Тупые приступообразные боли в правом верхнем квадранте (особенно после жирной и жареной пищи, острых блюд, газированных напитков) в сочетании с диспепсическими расстройствами горечь во рту[7]:
• рвота;
• отрыжка;
• снижение аппетита;
• запор или неустойчивый стул;
• дерматиты;
• головная боль;
• слабость;
• утомляемость.
• погрешности в питании;
• дисфункция билиарного тракта;
• малоподвижный образ жизни;
• злоупотребление некоторыми лекарственными препаратами;
• атония желчного пузыря;
• патология развития;
• наследственная отягощенность.
Физикальное обследование [7,8,11]:
резистентность мышц в правом подреберье, положительные «пузырные» симптомы: Кера (болезненность в точке желчного пузыря), Ортнера (болезненность при косом ударе по правому подреберью), Мерфи (резкая болезненность на вдохе при глубокой пальпации в правом подреберье), болезненность при пальпации правого подреберья, симптомы умеренно выраженной хронической интоксикации.
Лабораторные исследования [7,8,11]:
ОАК (лейкоцитоз, нейтрофилез, ускоренная СОЭ),
бактериологическое, цитологическое и биохимическое исследование дуоденального содержимого (снижение относительной плотности, увеличение вязкости, сдвиг рН в кислую среду, уменьшение содержания желчных кислот, билирубина).
Инструментальные исследования [5,7,8.11]:
На УЗИ — уплотнение и утолщение желчного пузыря более 2 мм, увеличение его размеров более чем на 5 мм от верхней границы нормы, наличие паравезикальной эхонегативности, сладж-синдром (Международные критерии воспаления желчного пузыря, Вена, 1998);
ФГДС — эндоскопический метод диагностики, позволяющий детально рассмотреть состояние слизистой оболочки верхней части желудочно-кишечного тракта, в частности, сфинктер Одди. Также во время ФЭГДС берется на исследование желчь;
Холангиохолецистография — позволяет выяснить анатомическое строение и функциональное состояние жёлчного пузыря и жёлчных протоков, выявить наличие в них конкрементов (желчнокаменная болезнь), воспалительных изменений (холецистит, холангит), нарушение опорожнения (дискинезии);
Эндоскопическая ретроградная холангиопанкреатография – при исследовании можно получить изображение всей желчевыводящей системы, а также выявить различные дефекты наполнения. Кроме диагностических возможностей, позволяет осуществлять лечебные манипуляции, например удаление камней из дистальных отделов желчных протоков или папиллосфинктеротомию;
Дуоденальное зондирование – позволяет определить тип секреции желчи, учитывают время появления порций и количество желчи. При обнаружении хлопьев слизи, билирубина, холестерина ее микроскопируют: наличие лейкоцитов, билибирубинатов, лямблий подтверждает диагноз. Наличие изменений в порции В указывает на процесс в самом пузыре, а в порции С – на процесс в желчных ходах.
Показания для консультации специалистов:
• Консультация ЛОР – с целью санации носоглотки;
• Консультация стоматолога – с целью санации ротовой полости.
Дифференциальный диагноз
Дифференциальный диагноз [5,7,10,11]
Таблица 1 Дифференциальный диагноз холециститы у детей

Лечение
Цели лечения:
• снятие обострения заболевания;
• коррекция моторных нарушений;
• купирование воспалительного, болевого и диспепсического синдромов
Немедикаментозное лечение
Диета №5 при холецистите – это один из важнейших пунктов лечения и включает учащение приема пищи до 4-6 раз в день. Суточная калорийность рациона соответствует калорийности для здорового ребенка. В стационаре больной получает стол № 5 по Певзнеру.
Минеральные воды стимулируют секрецию желчи, выделение, уменьшение вязкости и разжижение ее. Воду пьют в количестве 3 мл на 1 кг массы тела маленькими глотками. Чаще применяют ессентуки № 4, 17 боржом. Если холецистит осложняется гиперацидным гастритом, то минеральную воду (ессентуки № 4 боржом) дают за 1–1,5 ч до еды, гипоацидным или нормацидным гастритом – за 40 мин до приема пищи. Курс лечения минеральными водами. 2 недели. с перерывом между следующим курсом в 3–6 мес.
Лечебная физкультура существенно улучшает отток желчи и является важным компонентом лечения больных, страдающих хроническим холециститом и функциональным расстройством билиарного тракта
Санаторно-курортное лечение. В санаторном лечении нуждаются дети с длительным течением болезни, с частыми обострениями.
Медикаментозная терапия



Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
• Триметоприм+Сульфаметоксазол по 240-480 мг таблетки;
• Амоксициллин 250 мг, табл.; 250 мг, 500мг капсулы, 500 мг, 1000 мг порошок для приготовления инъекционного раствора, 125/5 мл во флаконе суспензия;
• Азитромицин, 250 мг таблетки;
• Орнидазол, — 250 мг, 500мг таблетки;
• Интраконазол оральный раствор 150 мл — 10 мг/мл;
• Домперидон, 10 мг, таблетки;
• Силимарин, 100 мг, капсулы;
• Панкреатин, 10 000 ЕД ,капсулы;
• Алгелдрат+Магния гидроксид, 15 мл пакетики;
• Пирантел, 250 мг таблетки;
• Мебендазол, 100 мг жевательные таблетки;
• Дротаверин 40 мг, 80 мг таблетки;
• Гиосцина бутилбромид 10, 20мг таблетки;
• Платифиллин, 0,2% ампулы;
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
• Ретинола пальмитат (Вит А), 100 тыс МЕ капсулы;
• Альфа-токоферилацетат (Вит Е), 100мг. капсулы;
• Пиридоксинагидрохлорид (Вит В6) 0,01 г, 0,002 г. таблетки;
• Тиаминобромид (Вит В1) 40 мг таблетки.
Медикаментозное лечение, оказываемое на стационарном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
• Триметоприм+Сульфаметоксазол по 240-480 мг таблетки;
• Амоксициллин 250 мг. таблетки;
• Азитромицин, 250 мг. таблетки;
• Орнидазол, 250 мг, 500мг таблетки;
• Метронидазол 250мг р-р для инфузии;
• Интраконазол оральный раствор 150 мл.;
• Домперидон, 10 мг, таблетки;
• Силимарин, 100мг., капсулы;
• Магния сульфат 25%-20мл ампулы;
• Панкреатин, 10 000 ЕД капсулы;
• Алгелдрат+Магния гидроксид, 15 мл пакетики;
• Пирантел, 250 мг таблетки;
• Мебендазол, 100 мг жевательные таблетки;
• Дротаверин 40 мг, 80 мг таблетки;
• Гиосцина бутилбромид 10, 20мг таблетки;
• Платифиллин, 0,2% ампулы.
Перечень дополнительных медикаментов (менее 100% вероятности применения):
• Урсодезоксихолевая кислота 250 мг, 500мг капсулы;
• Дымянки лекарственной травы экстракта сухого, 100мг. капсулы;
• Расторопши пятнистой плодов экстракта сухого, 200мг. капсулы;
• Ретинола пальмитат (Вит А), 100 тыс МЕ капсулы;
• Альфа-токоферилацетат (Вит Е), 100мг. капсулы;
• Пиридоксинагидрохлорид (Вит В6) 0,01 г, 0,002 г. таблетки;
• Тиаминобромид (Вит В1) 40 мг таблетки.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
• Дротаверина гидрохлорид 40мг. таблетки;
• Гиосцина бутилбромид 10мг таблетки, свечи ректальные;
• Платифиллина 0,2% раствор;
• Папаверина 1% раствор.
Другие виды, оказываемые на стационарном уровне:
• Лечебная физкультура.
Хирургическое вмешательство: не проводится.
Профилактические мероприятия:
• предупреждение инфекционных осложнений
• предупреждение формирования желчекаменной болезни
Дальнейшее ведение больных с холециститом проводится согласно приказу МЗ РК от 26 декабря 2012 года № 885.
Частота наблюдения 2 раза в год (плановая), в зависимости от состояния пациента частота может увеличиться.
Медицинские осмотры проводятся согласно маршруту пациента, при появлении признаков прогрессирования и изменении лабораторных показателей направление к ВОП. Соответственно врачи проводят контроль за состоянием пациента. При появлении признаков прогрессирования направляют в стационар.
Дополнительно консультация профильных специалистов — Врач-гастроэнтеролог.
Наименование и частота лабораторных и диагностических исследований — OAK, OAM 2 раза в год (в течение 2 -3 дней). Биохимический анализ крови 2 раза в год (в течение 1 недели). УЗИ органов брюшной полости, холангиография 1 раз в год по показаниям (в течение 1 недели).
Основные лечебно-оздоровительные мероприятия рекомендации по ведению здорового образа жизни, коррекция факторов риска. Соблюдение диеты (№ 5), 2-3 раза в году холеретические или холекинетические средства, санаторно-курортное лечение. Санация хронических инфекций
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
• отсутствие обострения заболевания;
• восстановление моторных нарушений;
• отсутствие воспалительного, болевого и диспепсического синдромов.
Госпитализация
Показания для плановой госпитализации
Показания для экстренной госпитализации:
• выраженный, некупируемый болевой синдром.
Показания для плановой госпитализации:
• выраженный болевой синдром и диспепсия;
• частые (более 3 раз в год) рецидивы.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2014
- 1) Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. И.Н.Денисова, В.И.Кулакова, Р.М. Хаитова. — М.: ГЭОТАР-МЕД, 2001. — 1248 с.:
2) Клинические рекомендации+фармакологический справочник: Под ред. И.Н.Денисова, Ю.Л. Шевченко — М.: ГЭОТАР-МЕД, 2004.-1184с.:ил. (серия «Доказательная Медицина»)
3) Society of Nuclear Medicine Procedure Guideline for Hepatobiliary Scintigraphyversion 3.0, approved June 23, 2001. Society of nuclear medicine procedure guidelines manual; Мarch 2003. – 357р.
4) Еvidence-based clinical practice guidelines on the diagnosis and treatment of cholecystitis Domingo S. Bongala, Jr., MD, FPCS, Committee on Surgical Infections, Philippine College of Surgeons, Epifanio de los Santos Avenue, Quezon City, Philippines
5) Болезни детей старшего возраста, руководство для врачей, Р.Р. Шиляев и др., М, 2002
6) Рецепты диетических блюд, рекомендованных при холецистите, М Смирнова; РИПОЛ классик, 2013, 150с.
7) Холецистит и другие болезни желчного пузыря Г. В. Болотовский; М., 2007. 160с.
8) Хронические заболевания желчевыводящих путей, Р. А Иванченкова. М.: Издательство «Атмосфера», 2006. 416 с.: ил.
9) Детская гастроэнтерология, Т.Г. Авдеева, Ю.В. Рябухин, Л.П. Парменова; М., 2009, — 210
10) Практическая гатсроэнтерология для педиатра, М.Ю. Денисов, М. 2004, 204с
11) Поликлиническая педиатрия, А.С. Калмыкова, М., Издательство «ГЭОТАР-Медиа», 2007. 621 с.
- 1) Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под ред. И.Н.Денисова, В.И.Кулакова, Р.М. Хаитова. — М.: ГЭОТАР-МЕД, 2001. — 1248 с.:
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
1) Орынбасарова К.К. – д.м.н., заведующая кафедрой детских болезней РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова».
2) Смагулова А.Б. – доцент кафедры амбулаторно-поликлинической педиатрии РГП на ПХВ «Казахский национальный медицинский университет им. С.Д. Асфендиярова», к.м.н.
3) Худайбергенова М.С. – клинический фармаколог АО «Национальный научный медицинский центр»
Уразова С.Н., д.м.н, АО «Медицинский университет Астана», заведующая кафедрой общей врачебной практики № 2
Указание на отсутствие конфликта интересов: отсутствует.
Условия пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Причины
- Симптомы
- Возможные осложнения
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Острый холецистит.
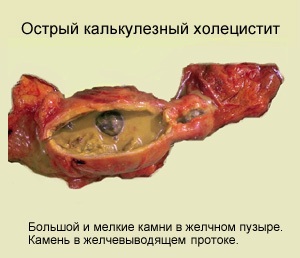
Острый калькулезный холецистит (макропрепарат)
Описание
Острый холецистит – это острое заболевание желчного пузыря с преобладанием воспалительного процесса, которое может развиваться на фоне желчекаменной болезни и без нее. В последнее время летальность от заболевания намного уменьшилась до 2,5%.
Классификация
Клинико-морфологическая классификация острого холецистита включает в себя деление на осложненный и неосложненный.
Как осложненный, так и неосложненный холецистит может быть калькулезным или бескаменным.
Неосложненный острый холецистит может протекать в одной из 3-х форм: простой (катаральный), флегмонозный и гангренозный. Эти формы являются одновременно и этапами развития воспалительного процесса.
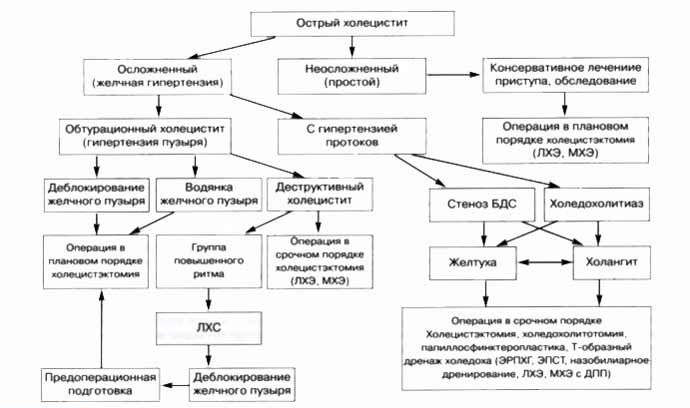
Классификация острого холецистита
Причины
Главнейшую роль в возникновении острого холецистита играет инфекционный агент на фоне застоя желчи. При желчной гипертензии создаются условия для развития воспалительного процесса. Инфицирование может происходить одним из 3-х известных способов – восходящим энтерогенным, лимфогенным или гематогенным. Наиболее распространены кишечная палочка, стрептококки, стафилококки. Часто выявляется грамотрицательная флора, в том числе псевдомонада. В трети случаев выявляется смешанная флора. Чаще всего острый холецистит обусловлен гематогенным путем, при котором инфекция попадает в желчный пузырь через воротную вену или по системе общей печеночной артерии. Инфицирование возможно при нарушении в работе ретикулоэндотелиальной системе, в результате микроорганизмы проникают в желчные пути. Однако в пузырной желчи выявить болезнетворные микроорганизмы сложно, они локализуются в ходах Люшка и в пузырной стенке.
Повышение внутрипузырного давления происходит в случае закупорки конкрементом, слизью области шейки желчного пузыря или протока, при спазме сфинктера Одди, в случае аномалий развития желчного пузыря. Так называемый «обтурационный» холецистит, обусловленный наличием камней в желчном пузыре, выявляется у 70% больных острым холециститом.
Энтерогенный путь развития острого холецистита занимает первое место в структуре заболеваемости детей первых лет жизни. Это становится возможным на фоне несовершенства системы пищеварения.
Немаловажное значение принадлежит лизолицетину, повышение уровня которого происходит при нарушении оттока желчи, сопровождаясь высвобождением фосфолипазы А2. Фосфолипаза способствует превращению лицетина в лизолицетин, а он, в свою очередь, повреждает слизистую оболочку желчного пузыря. В результате нарушается коллоидный состав желчи и проницаемость клеточных мембран, возникает асептический воспалительный процесс. Затем возникает стаз крови в капиллярах и мелких сосудах, нарушение микроциркуляции в пузырной стенке. Сосудистые нарушения развиваются вследствие сопутствующей патологии – атеросклероза, гипертонической болезни, эмболии и тромбозов. Чем длительнее сохраняется желчная гипертензия, тем более выражены тканевые повреждения. На фоне уже имеющихся морфологических нарушений возникает присоединение эндогенной инфекции.
Симптомы
Клинические проявления острого холецистита во многом зависят от характера морфологических нарушений в желчном пузыре, длительности заболевания, реактивности организма и развившихся осложнений. Болезнь дает знать о себе остро, возникает приступ боли в области правого подреберья. Соответственно нервной иннервации проявляется иррадиация боли — в правую лопатку, правое плечо, правую надключичную ямку. У пациента начинается тошнота, а затем – рвота. В рвотных массах обнаруживается примесь желчи. Характерно появление горечи во рту. По мере прогрессирования заболевания болевой синдром становится интенсивнее.
Страдает общее состояние больного, нарастает интоксикация, общая слабость. Температура тела повышается до 38 °С и выше, возникает озноб. В соответствии с температурной кривой учащается и пульс. Тахикардия особенно характерна для осложнений острого холецистита – перфорации желчного пузыря, желчного перитонита.
Осмотр больного и выявляемые при этом признаки позволяют заподозрить диагноз острого холецистита. В связи с проникновением желчных пигментов в кровь склеры и кожные покровы могут иметь иктеричный (желтушный) оттенок. Резко выраженная иктеричность наблюдается при механической непроходимости желчного протока.
При осмотре ротовой полости обращается на себя внимание сухой обложенный язык. Проведение пальпации живота позволяет обнаружить мышечный дефанс (напряжение), который свидетельствует о заинтересованности брюшины, т. Е. Развитии местного перитонита.
Специфическим симптомам острого холецистита является выявление болезненных точек. Симптом Грекова-Ортнера обнаруживается при легком поколачивании ребром ладонипо правой реберной дуги. Появление болезненности при глубокой пальпации в правом подреберье обозначают как симптом Кера. Усиление боли при пальпации на высоте вдоха (симптом Образцова), появление болезненности при пальпации между ножками правой грудино-ключично-сосцевидной мышцы (симптом Мюсси — Георгиевского), невозможность вдохнуть при глубокой пальпации в правом подреберье (симптом Мерфи) так же свидетельствует в пользу диагноза острый холецистит.
Анализ периферической крови обнаруживаютналичие лейкоцитоза, лимфопению, нейтрофилеза.
Клинические проявления деструктивного холецистита (в том числе флегмонозного и гангренозного) у всех больных сопровождается постоянной болью в области правого подреберья. 70% отмечают рвоту, еще 65% жалуется на повышение температуры. Желтуха возникает у 1/3 пациентов. Объективный осмотр позволяет выявить напряжение мышц, резкую болезненность в правом подреберье, увеличение желчного пузыря и печени. Определяются положительные симптомы Мюсси, Ортнера, Кера, Образцова, Щеткина — Блюмберга и Не следует забывать о феномене уменьшения боли при гангрене желчного пузыря, который может наблюдаться при гибели нервных клеток в толще его стенки. Уменьшение боли в таком случае сопровождается ухудшением состояния больного с нарастанием интоксикации.
Перфоративный холецистит проявляется болью. Боль сначала носит локализованный характер и ощущается в области правого подреберья, а затем — распространяется по всему животу. Подобное осложнение развивается через 2-3 суток от развития острого холецистита, практически во всех случаях у пожилых больных.
Желчный перитонит развивается в результате расплавления стенки пузыря протеолитическими ферментами поджелудочной железы, в результате чего через дефекты в пузырной стенке желчь выходит в свободную брюшную полость.
При присоединении к острому холециститу холангита или гепатитазаболевание проткает с интермиттирующей лихорадкой, сопровождается ознобами, желтухой, проливными потами.
Выраженный интоксикационный синдром сопровождается психомоторной заторможенностью, нередко – состоянием эйфории, угнетения сознания.
Боль в груди справа. Высокая температура тела. Запор. Кал зеленого цвета. Кашицеобразный стул. Лейкоцитоз. Понос (диарея). Рвота. Рвота желчью. Тошнота.

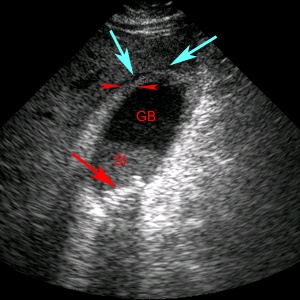
Острый холецистит на УЗИ
Возможные осложнения
Осложнения холецистита развиваются при распространении инфекционного процесса за пределы желчного пузыря. К осложнениям относят: околопузырный инфильтрат или абсцесс, перфорация, перитонит, механическая желтуха, желчный свищ (внутренний и наружный), холангит.
Лечение
Лечение острого холецистита проводится только в условиях стационара.
Больные должны соблюдать постельный режим и строгую диету. На первые 1-2 сутки показано голодание, затем постепенное введение в рацион овощных и фруктовых пюре, постных каш, нежирного мяса, обезжиренных молочно-кислых продуктов. Следует пить побольше жидкости.
Болевой синдром при остром холецистите устраняется назначением анальгетиков – как наркотических (морфин, омнопон), так и ненаркотических (анальгин, кеторолак, катадолон). С этой же целью используются спазмолитики – атропин, платифиллин.
Важным пунктом является своевременное назначение антибиотикотерапии, с целью которой используется внутримышечные и внутривенные инъекции комбинаций антибактериальных препаратов(например, сочетание цефтриаксона с метронидазолом).
Однако самым эффективным методом лечения острого холецистита по-прежнему остается проведение оперативного вмешательства – удаление желчного пузыря. Холецистэктомия проводится как можно раньше, с целью предотвращения развития осложнений.
Показания к ранней холецистэктомии:
1. При точно установленном диагнозе и отсутствии абсолютных противопоказаний к операции;
2. При наличии сопутствующей патологии в виде сахарного диабета (более высокий риск присоединения вторичной инфекции);
3. Диагностированная эмпиема желчного пузыря или гангренозная форма острого холецистита.
Более тщательную предоперационную подготовку следует проводить при хронических тяжелых заболеваниях сердечно-сосудистой, мочевыделительной, пищеварительной систем, что позволит уменьшить риск интра- и послеоперационных осложнений. В таких случаях возможно отсрочка операции до стабилизации сопутствующих заболеваний или до разрешения холецистита. Если холецистит проходит, холецистэктомия может быть сделана в плановом порядке, через 1,5 месяца и позже. Задержка операции несет в себе риск желчных осложнений.
Современная медицина позволяет произвести холецистэктомию эндоскопическим методом, который в данном случае называется чрескожная холецистотомия.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
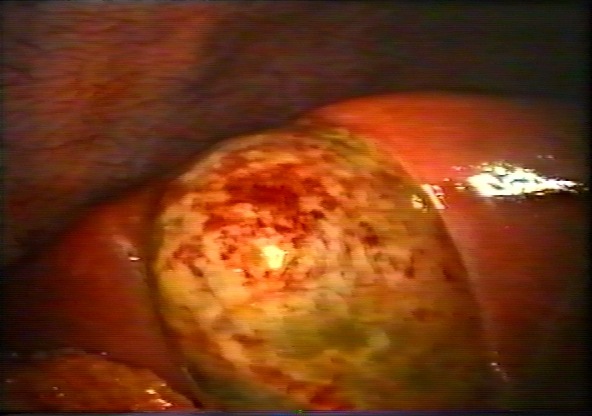
Интраоперационный снимок желчного пузыря при остром холецистите
Источник
