Острый гнойный паротит код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Классификация
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Гнойный паротит.
Гнойный паротит
Описание
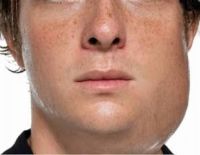
Это микробный воспалительный процесс в околоушной железе. Больные жалуются на появление отеков, при пальпации которых возникает боль. Кожа в проекции ушной слюнной железы гиперемирована. Открытие рта ограничено. Функции глотания, жевания нарушены. Состояние пациентов резко ухудшается. Диагноз включает экстраоральное и интраоральное обследование, исследование пальпации, УЗИ, цитологическое исследование секрета. При обнаружении гнойного паротита показано хирургическое лечение. Основная цель — раскрытие гнойного очага и создание полного оттока экссудата. После операции назначают антибиотикотерапию.
Дополнительные факты
Гнойный паротит — инфекционное воспаление, которое сопровождается образованием гнойных очагов в толще околоушной железы. Болезнь более подвержена пожилым людям, мужчинам и женщинам в равной степени. Чаще постинфекционный процесс сначала поражает одну из апикальных желез, через 2-3 дня характерные симптомы могут появиться в другой. Послеоперационный паротит характеризуется односторонним повреждением. Гнойный паротит диагностируется чаще, чем воспаление поднижнечелюстных или подъязычных желез, что связано с низким уровнем секреции муцина, который оказывает бактерицидное действие.

Гнойный паротит
Причины
Причины.
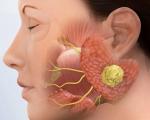
Околоушная железа является самой большой слюнной железой в ретромандибулярной ямке. Гнойный паротит вызывается бактериальной микрофлорой: стафилококками, стрептококками и т. Д. Воспаление вызывается проникновением инфекционных агентов из патологического стада в железу. Основные способы заражения: Реализуется при наличии одонтогенной инфекции в полости рта: налета, кариозных полостей, осложнений кариеса. Инфекция возникает восходящей через устье слюнной железы. При пневмонии с кровообращением при менингите — менингококке — пневмококк может быть вставлен в верхушку железы. Распространение бактерий по гематогенному пути с образованием гнойных очагов характерно для одной из форм сепсис-септикопиемии. Источником инфекции является воспаление носоглотки, гнойное воспаление волосяного фолликула и окружающих тканей. Гнойная рана на коже лобной или височной области также может вызывать абсцессы паротита. Поражение железы происходит из-за распространения контакта инфекции с диффузным гнойным воспалением — флегмонами околоушной жевательной и щечной областей. Реже бактериальный паротит развивается в результате перехода воспаления из периофарингеального пространства в околоушную железу.
Патогенез
При серозном воспалении вследствие отека слизистой оболочки выводного протока нарушается отток секрета, производимого железистой тканью. Застой вызывает серозное воспаление. Вместе с отеком и гиперемией апикальная железа подвергается выраженной инфильтрации лейкоцитов. В просвете выводных протоков обнаружены группы лейкоцитов и дескваматированных клеток некротического эпителия.
Гнойное слияние железистой ткани приводит к образованию микро-абсцессов, которые при плавлении образуют большие полости, полные гнойного экссудата. Сосудистый тромбоз вызывает некроз тканей. Когда капсула растворяется, гнойное содержимое может распространиться на шею, висок, наружный слуховой канал.
Симптомы
Воспаление протекает с образованием болезненного отека в ушной железе, который ухудшается с каждым днем. Кожа в проблемной зоне истончается. Открытие рта затруднено из-за вовлечения жевательных мышц в патологический процесс. Парез лицевого нерва может возникнуть у пациентов с гнойным паротитом.
По мере прогрессирования гнойного паротита отек распространяется вокруг шеи, в подчелюстной зоне, на щеке. Слизистая оболочка вокруг устья выводного протока гиперемирована и опухла. В первые дни секрет не разглашается. На третий день гнойное содержимое может начать выделяться из выводного протока. Общее состояние было насильственно нарушено. Температура тела выше 39 ° С.
Возможные осложнения
Прогрессирование гнойного паротита приводит к таянию капсулы и распространению экссудата на соседние участки. Из-за особенностей лимфатического потока, мокрота может развиваться в пространстве около глотки. Преждевременное лечение у стоматолога-хирурга приводит к распространению патологического очага на шею, с образованием глубокой мокроты вдоль сосудистого пучка.
Тяжелое осложнение гнойного паротита — острый медиастинит — воспаление средостения. Таяние стенок кровеносных сосудов, проходящих через толщину железы, вызывает эрозивное кровотечение. Из-за тромбоза яремных вен и венозных пазух развивается менингит. Поздние осложнения гнойного паротита: образование слюнных свищевых ходов, развитие околоушно-височного гипергидроза.
Диагностика
Диагноз основывается на жалобах пациентов, данных клинического обследования и УЗИ. Из вспомогательных лабораторных методов показаны подробный анализ крови, цитологическое исследование секрета, вырабатываемого железой. Пациент осматривается челюстно-лицевым хирургом-стоматологом: Выявлена асимметрия лица, наличие плотного подковообразного отека в ушной области. Наблюдается тризм — ограниченное открывание рта. Слизистая оболочка вокруг устья стенозного протока отечна и гиперемирована. Из-за высокого напряжения под фасцией, симптом флуктуации отрицательный. Во время массажа протока слюна не выделяется или выделяется капля гнойного экссудата.
• УЗИ слюнных желез. С помощью ультразвуковой диагностики определяется наличие единичных или множественных округлых образований, заполненных гнойным содержимым с зоной инфильтрации по периферии.
• Цитологическое исследование. Значительные скопления нейтрофилов, небольшое количество макрофагов, лимфоцитов и цилиндрических эпителиальных клеток обнаруживаются в секрете. Кровь диагностируется с лейкоцитозом, сдвигом формулы лейкоцитов влево (увеличение количества колотых нейтрофилов и уменьшение сегментированных нейтрофилов), увеличением СОЭ.
Сиалография в гнойной фазе заболевания не показана. Гнойный паротит дифференцируется с острым вирусным паротитом, острым лимфаденитом, обострением паренхиматозного сиаладенита. Кроме того, следует исключить абсцессы и флегматическое воспаление тканей задней области жевания.
Классификация
Лечение направлено на то, чтобы открыть все вспышки с созданием полного дренажа. Разрез производят в месте наибольшего размягчения с учетом направления ветвей лицевого нерва. После рассечения кожи и подкожного жира при разрезе капсулы тупым методом выявляется абсцесс. Гнойное содержимое, некротические ткани удаляются. Полученную полость промывают и осушают. После операции отечность уменьшается, температура снижается, состояние нормализуется.
Лечение
Из назначенных препаратов антибиотики широкого спектра действия, антигистаминные и детоксикационные препараты. В тяжелых ситуациях инфузионная терапия для ослабленных пациентов показана для восстановления объема и состава внеклеточной и внутриклеточной жидкости. Чтобы стимулировать поток слюны, предписывается диета слюны. Физиотерапевтические процедуры при гнойной форме паротита не проводятся. Самонагревание (компрессы, лосьоны) строго запрещено.
Прогноз
Прогноз зависит от времени диагностики заболевания. При раннем лечении, хирургическом вскрытии гнойных очагов, рациональной антибактериальной терапии прогноз благоприятный. Улучшение наблюдается на следующий день после операции. Позднее лечение чревато развитием угрожающих жизни осложнений.
Профилактика
Профилактика гнойного паротита заключается в санации полости рта с целью устранения одонтогенных очагов инфекции. Важно избегать обезвоживания при лечении критически больных пациентов. Чтобы улучшить слюноотделение и минимизировать застой, рекомендуется использовать продукты, стимулирующие слюноотделение.
Список литературы
1. Руководство по хирургической стоматологии и челюстно-лицевой хирургии/ Тимофеев А. А. ‒ 2004.
2. Руководство по общей хирургии/ Ефименко Н. А. – 2006.
3. Хирургическая стоматология и челюстно-лицевая хирургия/ Кулакова А. А. , Робустова Т. Г. , Неробеева А. И. – 2010.
Источник
Рубрика МКБ-10: B26.9
МКБ-10 / A00-В99 КЛАСС I Некоторые инфекционные и паразитарные болезни / B25-B34 Другие вирусные болезни / B26 Эпидемический паротит
Определение и общие сведения[править]
Синонимы — паротитная инфекция, parotitis epidemica, свинка, заушница, «окопная» болезнь, «солдатская» болезнь.
Эпидемический паротит — острая антропонозная воздушно-капельная инфекционная болезнь, характеризующаяся преимущественным поражением слюнных желёз и других железистых органов (поджелудочной железы, половых желёз, чаще яичек и др.), а также ЦНС.
Эпидемиология
Эпидемический паротит традиционно относят к числу детских инфекций. При этом эпидемический паротит у грудных детей и в возрасте до 2 лет встречается редко. С 2 до 25 лет заболевание очень распространено, оно снова становится редким после 40 лет. Многие врачи относят эпидемический паротит к заболеванию школьного возраста и воинской повинности. Показатель заболеваемости в войсках США во время Второй мировой войны составил 49,1 на 1000 военнослужащих. В последние годы эпидемический паротит у взрослых встречается чаще в связи с проведением массовой вакцинации детей. У большей части вакцинированных уже через 5-7 лет концентрация защитных антител значительно снижается. Это способствует увеличению восприимчивости к заболеванию подростков и взрослых.
Источник возбудителя заболевания — больной эпидемическим паротитом человек, который начинает выделять вирус за 1-2 дня до появления первых клинических симптомов и до 9 дня болезни. При этом наиболее активное выделение вируса в окружающую среду происходит в первые 3-5 дней заболевания. Вирус выделяется из организма больного со слюной и мочой. Установлено, что вирус можно обнаружить в других биологических жидкостях больного: крови, грудном молоке, ликворе и в поражённой железистой ткани. Вирус передаётся воздушно-капельным путем. Интенсивность выделения вируса в окружающую среду небольшая из-за отсутствия катаральных явлений. Один из факторов, ускоряющих распространение вируса эпидемического паротита, — наличие сопутствующих ОРЗ, при которых в связи с кашлем и чиханием повышается выделение возбудителя в окружающую среду. Не исключена возможность заражения через предметы обихода (игрушки, полотенца), инфицированные слюной больного. Описан вертикальный путь передачи эпидемического паротита от больной беременной плоду. После исчезновения симптомов заболевания пациент не заразен. Восприимчивость к инфекции высокая (до 100%). «Вялый» механизм передачи возбудителя, длительная инкубация, большое количество больных стёртыми формами болезни, затрудняющее их выявление и изоляцию, приводит к тому, что вспышки эпидемического паротита в детских и подростковых коллективах протекают длительно, волнообразно на протяжении нескольких месяцев. Лица мужского пола болеют этим заболеванием в 1,5 раза чаще, чем женщины. Характерна сезонность: максимум заболеваемости приходится на март-апрель, минимум — на август-сентябрь. Среди взрослого населения эпидемические вспышки регистрируют чаще в закрытых и полузакрытых коллективах — казармах, общежитиях, корабельных командах. Подъёмы заболеваемости отмечают с периодичностью 7-8 лет. Эпидемический паротит относят к управляемым инфекциям. После введения в практику иммунизации заболеваемость значительно снизилась, но только в 42% стран мира вакцинация против эпидемического паротита включена в национальные прививочные календари. Из-за постоянной циркуляции вируса у 80-90% людей старше 15 лет обнаруживают противопаротитные антитела. Это свидетельствует о широком распространении этой инфекции, и считают, что в 25% случаях эпидемический паротит протекает инаппарантно. После перенесённого заболевания у больных формируется стойкий пожизненный иммунитет, повторные заболевания встречаются крайне редко.
Этиология и патогенез[править]
Возбудитель эпидемического паротита — вирус Pneumophila parotiditis, патогенный для человека и обезьян. Относится к парамиксовирусам (семейство Paramyxoviridae, род Rubulavirus), антигенно близок к вирусу парагриппа. Геном вируса эпидемического паротита представлен одноцепочечной спиралевидной РНК, окружённой нуклеокапсидом. Для вируса характерен выраженный полиморфизм: по форме он представляет округлые, сферические или неправильные элементы, а размеры могут варьировать от 100 до 600 нм. Обладает гемолитической, нейраминидазной и гемагглютинирующей активностью, связанной с гликопротеинами HN и F. Вирус хорошо культивируется на куриных эмбрионах, культуре почки морской свинки, обезьян, сирийского хомячка, а также клетках амниона человека, малоустойчив в окружающей среде, инактивируется при воздействии высокой температуры, при ультрафиолетовом облучении, высушивании, быстро разрушается в дезинфицирующих растворах (50% этилового спирта, 0,1% раствора формалина и др.). При низкой температуре (-20 °С) он может сохраняться в окружающей среде до нескольких недель. Антигенная структура вируса стабильна. Известен только один серотип вируса, имеющий два антигена: V (вирусный) и S (растворимый). Оптимальная рН среды для вируса — 6,5-7,0. Из лабораторных животных наиболее чувствительны к вирусу эпидемического паротита обезьяны, у которых удаётся воспроизвести заболевание путём введения вирусосодержащего материала в проток слюнной железы.
Патогенез
Вирус эпидемического паротита попадает в организм через слизистую оболочку верхних дыхательных путей и конъюнктиву. Экспериментально показано, что аппликация вируса на слизистую оболочку носа или щеки приводит к развитию заболевания. После проникновения в организм вирус размножается в клетках эпителия дыхательных путей и разносится с током крови по всем органам, из которых наиболее чувствительны к нему — слюнные, половые и поджелудочная железы, а также ЦНС. О гематогенном распространении инфекции свидетельствует ранняя вирусемия и поражение различных органов и систем, отдалённых друг от друга. Фаза вирусемии не превышает пяти дней. Поражение ЦНС и других железистых органов может наступать не только после, но и одновременно, раньше и даже без поражения слюнных желёз (последнее наблюдают очень редко). Характер морфологических изменений в поражённых органах изучен недостаточно. Установлено, что преобладает поражение соединительной ткани, а не железистых клеток. При этом для острого периода типично развитие отёка и лимфоцитарной инфильтрации интерстициального пространства железистой ткани, однако вирус эпидемического паротита одновременно может поражать и саму железистую ткань. В ряде исследований показано, что при орхите, помимо отёка, поражается и паренхима яичек. Это обусловливает уменьшение выработки андрогенов и приводит к нарушению сперматогенеза. Сходный характер поражения описан и для поражения поджелудочной железы, результатом чего может быть атрофия островкового аппарата с развитием сахарного диабета.
Клинические проявления[править]
Общепринятая классификация эпидемического паротита отсутствует. Это объясняют различной трактовкой специалистами проявлений болезни. Ряд авторов считают характерным проявлением болезни только поражение слюнных желез, а поражение нервной системы и других железистых органов — как осложнения или проявления атипичного течения болезни.
Патогенетически обоснована позиция, согласно которой поражения не только слюнных желёз, но и другой локализации, вызванные вирусом эпидемического паротита, следует рассматривать именно как проявления, а не осложнения болезни. Тем более что они могут манифестовать изолированно без поражения слюнных желёз. В то же время поражения различных органов как изолированные проявления паротитной инфекции наблюдают редко (атипичная форма болезни). С другой стороны, стёртую форму болезни, которую диагностировали до начала плановой вакцинации практически во время каждой вспышки болезни в детском и подростковом коллективе и при плановых осмотрах, нельзя признать атипичной. Бессимптомную инфекцию не рассматривают как болезнь. В классификации следует отразить и нередкие неблагоприятные отдалённые последствия эпидемического паротита. Критерии тяжести в эту таблицу не включены, так как они совершенно различны при разных формах болезни и не имеют нозологической специфики. Осложнения редки и не имеют характерных особенностей, поэтому их в классификации не рассматривают. Клиническая классификация эпидемического паротита включает следующие клинические формы.
• Типичная.
С изолированным поражением слюнных желёз:
-клинически выраженная;
-стёртая.
Комбинированная:
-с поражением слюнных желёз и других железистых органов;
-с поражением слюнных желёз и нервной системы.
• Атипичная (без поражения слюнных желёз).
-С поражением железистых органов.
-С поражением нервной системы.
Исходы болезни.
• Полное выздоровление.
• Выздоровление с резидуальной патологией:
-сахарный диабет;
-бесплодие;
-поражение ЦНС.
Инкубационный период составляет от 11 до 23 дней (чаще 18-20). Часто развернутой картине болезни предшествует продромальный период.
У некоторых больных (чаще у взрослых) за 1-2 дня до развития типичной картины наблюдают продромальные явления в виде разбитости, недомогания, гиперемии ротоглотки, боли в мышцах, головной боли, нарушения сна и аппетита. Типично острое начало, озноб и повышение температуры до 39-40 °С. Один из ранних признаков заболевания — болезненность за мочкой уха (симптом Филатова). Припухлость околоушной железы чаще появляется к концу суток или на второй день болезни сначала с одной стороны, а через 1-2 дня у 80-90% больных — с другой. При этом обычно отмечают шум в ушах, боли в области уха, усиливающиеся при жевании и разговоре, возможен тризм. Увеличение околоушной железы хорошо заметно. Железа заполняет ямку между сосцевидным отростком и нижней челюстью. При значительном увеличении околоушной железы ушная раковина оттопыривается и мочка уха поднимается кверху (отсюда народное название «свинка»). Отёк распространяется в трёх направлениях: кпереди — на щёку, вниз и кзади — на шею и вверх — на область сосцевидного отростка. Отёчность особенно заметна при осмотре больного со стороны затылка. Кожа над поражённой железой напряжена, обычной окраски, при пальпации железа имеет тестовую консистенцию, умеренно болезненна. Максимальной степени отёчность достигает на 3-5-й день заболевания, затем постепенно уменьшается и исчезает, как правило, на 6-9-й день (у взрослых на 10-16-й день). В этот период саливация снижена, слизистая оболочка полости рта сухая, больные жалуются на жажду. Стенонов проток отчётливо виден на слизистой оболочке щеки в виде гиперемированного отёчного колечка (симптом Мурсу). В большинстве случаев в процесс вовлекаются не только околоушные, но и поднижнечелюстные слюнные железы, которые определяют в виде слабоболезненных веретенообразных припухлостей тестовой консистенции, при поражении подъязычной железы припухлость отмечают в подбородочной области и под языком. Поражение только подчелюстных (субмаксиллит) или подъязычных желез наблюдают крайне редко. Внутренние органы при изолированном паротите, как правило, не изменены. В ряде случаев у больных отмечают тахикардию, шум на верхушке и приглушение тонов сердца, гипотонию. Поражение ЦНС проявляется головной болью, бессонницей, адинамией. Общая продолжительность лихорадочного периода составляет чаще 3-4 дня, в тяжёлых случаях — до 6-9 дней.
В редких случаях возможно поражение и других железистых органов, обычно в сочетании со слюнными железами. Описаны тиреоидит, паратиреоидит, дакрио-адениты, тимоидит.
Эпидемический паротит неосложненный: Диагностика[править]
Диагностика основана, главным образом, на характерной клинической картине и эпидемиологическом анамнезе, и в типичных случаях трудностей не вызывает. Из лабораторных методов подтверждения диагноза наиболее доказательно выделение вируса эпидемического паротита из крови, секрета околоушной железы, мочи, СМЖ и глоточных смывов, однако на практике это не используют.
В последние годы чаще стали применять серологические методы диагностики, наиболее часто используют ИФА, РСК и РТГА. Высокий титр IgM и низкий титр IgG в острый период инфекции может служить признаком эпидемического паротита. Окончательно подтвердить диагноз можно через 3-4 нед при повторном исследовании титра антител, при этом увеличение титра IgG в 4 раза и более имеет диагностическое значение. При использовании РСК и РТГА возможны перекрёстные реакции с вирусом парагриппа.
В последнее время были разработаны методы диагностики с использованием ПЦР вируса эпидемического паротита. Для диагностики часто определяют активность амилазы и диастазы в крови и моче, содержание которых повышается у большинства больных. Это особенно важно не только для диагностики панкреатита, но и косвенного подтверждения паротитной этиологии серозных менингитов.
Дифференциальный диагноз[править]
Дифференциальную диагностику эпидемического паротита в первую очередь следует проводить с бактериальными паротитами, слюнно-каменной болезнью. Увеличение слюнных желёз также отмечается при саркоидозе и опухолях. Паротитный менингит дифференцируют с серозными менингитами энтеровирусной этиологии, лимфоцитарным хориоменингитом, иногда туберкулёзным менингитом. При этом особое значение имеет повышение активности панкреатических ферментов в крови и моче при паротитном менингите. Наибольшую опасность представляют случаи, когда отёк подкожной клетчатки шеи и лимфаденит, встречающийся при токсических формах дифтерии ротоглотки (иногда при инфекционном мононуклеозе и герпесвирусных инфекциях), врач принимает за паротит. Острый панкреатит следует дифференцировать с острыми хирургическими заболеваниями брюшной полости (аппендицитом, острым холециститом).
Эпидемический паротит неосложненный: Лечение[править]
Госпитализируют больных из закрытых детских коллективов (детские дома, интернаты, воинские части). Как правило, больных лечат на дому. Госпитализация показана при тяжёлом течении болезни (гипертермия свыше 39,5 °С, признаки поражения ЦНС, панкреатита, орхита). В целях уменьшения риска развития осложнений вне зависимости от тяжести течения заболевания весь период лихорадки пациенты должны соблюдать постельный режим. Показано, что у мужчин, не соблюдавших постельный режим в первые 10 дней болезни, орхиты развивались в 3 раза чаще. В острый период заболевания (до 3-4-го дня болезни) больные должны получать только жидкую и полужидкую пищу. Учитывая нарушения саливации, большое внимание следует уделять уходу за полостью рта, а в период реконвалесценции необходимо проводить стимуляцию секреции слюны, используя, в частности, лимонный сок. Для профилактики панкреатитов целесообразна молочно-растительная диета (стол № 5). Показано обильное питьё (морсы, соки, чай, минеральная вода). При головной боли назначают метамизол натрия, ацетилсалициловую кислоту, парацетамол. Целесообразно назначать десенсибилизирующие препараты. Для уменьшения местных проявлений болезни на область слюнных желёз назначают светотеплолечение (лампа-соллюкс). При орхите применяют преднизолон в течение 3-4 дней в дозе 2-3 мг/кг в сутки с последующим уменьшением дозы на 5 мг ежедневно. Обязательно ношение суспензория в течение 2-3 нед для обеспечения приподнятого положения яичек. При остром панкреатите назначают щадящую диету (в первые сутки — голодную диету). Показан холод на живот. Для уменьшения болевого синдрома вводят анальгетики, применяют апротинин. При подозрении на менингит показана люмбальная пункция, которая имеет не только диагностическое, но и лечебное значение. При этом также назначают анальгетики, дегидратационную терапию с использованием фуросемида (лазикс) в дозе 1 мг/кг в сутки, ацетазоламида. При выраженном общемозговом синдроме назначают дексаметазон по 0,25-0,5 мг/кг в сутки в течение 3-4 дней при менингоэнцефалите — ноотропные средства курсами по 2-3 нед.
Прогноз
Благоприятный, летальные исходы редки (1 на 100 тыс. заболевших эпидемическим паротитом). У некоторых больных возможно развитие эпилепсии, глухоты, сахарного диабета, снижение потенции, атрофии яичек с последующим развитием азоспермии.
Примерные сроки нетрудоспособности
Сроки нетрудоспособности определяют в зависимости от клинического течения эпидемического паротита, наличия менингита и менингоэнцефалита, панкреатита, орхита и других специфических поражений.
Диспансеризация
Не регламентирована. Её проводит врач-инфекционист в зависимости от клинической картины и наличия осложнений. При необходимости привлекают специалистов других специальностей (эндокринологов, неврологов и т.д.).
Профилактика[править]
Больных эпидемическим паротитом изолируют из детских коллективов на 9 дней. Контактные лица (дети до 10 лет, не болевшие эпидемическим паротитом и невакцинированные) подлежат разобщению сроком на 21 день, а в случаях точного установления даты контакта — с 11-го по 21-й день. Проводят влажную уборку помещения с использованием дезинфицирующих средств и проветривание помещения. За детьми, имевшими контакт с больным, на период изоляции устанавливают врачебное наблюдение. Основу профилактики составляет вакцинопрофилактика в рамках национального календаря профилактических прививок России. Вакцинацию проводят паротитной культуральной живой сухой вакциной отечественного производства с учётом противопоказаний в 12 мес и ревакцинацией в 6 лет. Вакцину вводят подкожно в объёме 0,5 мл под лопатку или в наружную поверхность плеча. После введения вакцины возможны непродолжительная лихорадка, катаральные явления на 4-12 сут, очень редко — увеличение слюнных желёз и серозный менингит. Для экстренной профилактики невакцинированным против эпидемического паротита и неболевшим вакцину вводят не позже 72 ч после контакта с больным. Сертифицированы также паротитно-коревая культуральная живая сухая вакцина (производство — Россия) и вакцина против кори, эпидемического паротита и краснухи живая аттенуированная лиофилизированная (производство — Индия).
Прочее[править]
Осложнения (ангина, отит, ларингит, нефрит, миокардит) встречаются крайне редко. Изменения крови при эпидемическом паротите незначительны и характеризуются лейкопенией, относительным лимфоцитозом, моноцитозом, увеличением СОЭ, у взрослых иногда отмечают лейкоцитоз.
Показания к консультации других специалистов
При наличии неврологической симптоматики показана консультация невролога, при развитии панкреатита (боли в животе, рвота) — хирурга, при развитии орхита — уролога.
Источники (ссылки)[править]
Инфекционные болезни у детей: Пер с англ. / Под ред. Д. Мари. — М.: Практика, 2006.
Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. Инфекционные болезни и вакцинопрофилактика у детей: Учебник. — М.: ГЭОТАР-Медиа, 2006.
Ющук Н.Д., Венгеров Ю.Я. Лекции по инфекционным болезням. — М.: Медицина, 2007. — 1032 с.
Инфекционные болезни [Электронный ресурс] / Под ред. Н.Д. Ющука, Ю.Я. Венгерова — М. : ГЭОТАР-Медиа, 2010. — https://www.rosmedlib.ru/book/ISBN9785970415832.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
