Острый гломерулонефрит нефротический синдром лечение

Заболевания почек иммунного генеза имеют как острое, так и хроническое течение. Острый гломерулонефрит с нефротическим синдромом возникает при воздействии на почки b-гемолитического стрептококка группы А. Это тяжелое заболевание с яркой клинической картиной, которое требует немедленной медицинской помощи, так как отсутствие лечения чревато развитием хронической формы заболевания и почечной недостаточности.
 Острый гломерулонефрит с нефротическим синдромом – опасное и тяжёлое заболевание почек, требующее незамедлительного лечения.
Острый гломерулонефрит с нефротическим синдромом – опасное и тяжёлое заболевание почек, требующее незамедлительного лечения.
Гломерулонефрит: опасности и особенности острой формы
Классификация воспаления
По причине возникновения:
- первичный;
- вторичный.
По характеру течения:
- острый;
- подострый;
- хронический гломерулонефрит.
По преобладающим синдромам:
- с нефротическим;
- с нефритическим;
- с мочевым;
- гематурический;
- гипертонический;
- смешанный.
По морфологическими особенностям:
- мезангио-капиллярный;
- мезангио-пролиферативный;
- мембранозный;
- фокально-сегментарный;
- фибропластический.
Вернуться к оглавлению
Почему развивается?
Причиной развития острой формы гломерулонефрита с нефротическим синдромом являются такие микроорганизмы, как b-гемолитический стрептококк группы А, вирусы герпеса, цитомегаловирус. То есть патология считается инфекционной и провоцирующей аутоиммунные реакции. Препараты, которые токсичны для почек также могут приводить к гломерулонефриту с нефротическим синдромом. Системные аутоиммунные заболевания, амилоидоз, опухоли, бактериальный эндокардит нередко являются причиной поражения почек с развитием нефротического синдрома.
Вернуться к оглавлению
Как вовремя распознать нарушение?
Симптомы и проявления
 Острый гломерулонефрит с нефротическим синдромом проявляется болями, температурой, АД, отёчностью, изменением цвета и количества урины.
Острый гломерулонефрит с нефротическим синдромом проявляется болями, температурой, АД, отёчностью, изменением цвета и количества урины.
Клиническая картина гломерулонефрита включает такие симптомы:
- головная боль;
- общая слабость;
- высокая температура тела;
- одышка при физических нагрузках;
- уменьшение суточного количества мочи;
- изменение цвета мочи;
- отечность: сначала утром и только на лице, потом — постоянно и по всему телу;
- высокое артериальное давление;
- ощутимое и ускоренное сердцебиение.
Важно отметить, что нефротическая форма гломерулонефрита начинается быстро, а не постепенно. Возникает значительное ухудшение состояние на протяжении первых суток развития болезни. Симптомы ярко выражены, отечность тела очень заметна, что сразу наталкивает на правильный диагноз. Но у детей нефротический синдром проявляется в первую очередь не стабильностью показателей по моче и отечностью, а лихорадкой и высоким артериальным давлением, что требует тщательной диагностики.
Вернуться к оглавлению
Результаты лабораторных анализов
- Общий анализ крови — значительное увеличение уровня лейкоцитов, преобладание нейтрофилов в лейкоцитарной формуле и сдвиг ее влево, ускорение СОЭ, увеличение количества эозинофилов.
- Биохимический анализ — повышение таких показателей, как креатинин и мочевина, низкий уровень белка за счет уменьшения количества альбуминов и повышение глобулинов, повышенный уровень CРБ и фибриногена.
- Коагулограмма — высокий индекс протромбина, укорочение протромбинового времени.
- Проверка общих показателей мочи — изменения цвета с преобладанием оттенка «мясных помоев», мутность, наличие белка в количестве больше 1,0 г/л, а также форменных элементов, цилиндров, различного вида эпителия и слизи.
- Анализ мочи по Зимницкому — уменьшение суточного диуреза, гипоизостенурия.
- Тест урины по Нечипоренко — уровень лейкоцитов, эритроцитов и цилиндров выше показателей нормы.
- Посев мочи на питательную среду — наличие возбудителя.
- Иммунологическое обследование — повышения уровня иммуноглобулинов M и A, ЦИК, наличие антител к антигенам b-гемолитического стрептококка группы А в значительной концентрации.
При гломерулонефрите достаточно лабораторных методов диагностики, но при нетипичном течении болезни или тяжелых случаях используют уточняющие методы с целью выявления осложнений.
Вернуться к оглавлению
Инструментальные методы
 Изучение почек при остром гломерулонефрите с нефротическим синдромом возможно с помощью, рентгена, УЗИ, биопсии или урографии.
Изучение почек при остром гломерулонефрите с нефротическим синдромом возможно с помощью, рентгена, УЗИ, биопсии или урографии.
Необходимый минимум:
- рентгенография;
- УЗИ;
- урография;
- биопсия почек.
Рентген почек при этом заболевании не даст существенной информации. Он укажет только на незначительное увеличение размеров парного органа. Экскреторная урография служит для определения рубцовых изменений, нарушение толщины паренхимы, но при острой форме гломерулонефрита паренхима не изменена и этот метод не покажет нарушений в работе почек. Нефробиопсия проводится только при отсутствии результата лечения и является крайнею мерой диагностики. Этот метод позволяет определить возбудителя заболевания, морфологический вариант гломерулонефрита и состояние нефронов.
Вернуться к оглавлению
Лечение острого гломерулонефрита с нефротическим синдромом
Терапия для больных острой формой гломерулонефрита, должна проводиться только в стационаре. Больному нужно соблюдать постельный режим, ограничить прием жидкости и соли, принимать пищу, богатую на белок. Основа лечения — антибиотикотерапия с целью уничтожения возбудителя. Используют антибиотики группы пенициллина, цефалоспоринов, эритромицинов. Дозировка зависит от возраста больного и тяжести состояния больного.
Так как на канальцах и клубочках нефронов оседают антитела, что вызывают аутоиммунное отторжение, лечение должно включать препараты для угнетения иммунной системы, чтобы избавиться от враждебных антител. С этой целью применяются такие глюкокортикоиды, как «Преднизолон», «Метилпреднизолон», «Дексаметазон», а также цитостатики, имеющие иммуносупрессивное и противовоспалительное действие.
 При остром гломерулонефрите с нефротическим синдромом врач назначит глюкокортикоиды, мочегонные, антибиотики или цитостатики.
При остром гломерулонефрите с нефротическим синдромом врач назначит глюкокортикоиды, мочегонные, антибиотики или цитостатики.
Использующиеся цитостатики:
- «Азатиоприн»;
- «Хлорбутин»;
- «Винкристин»;
- «Цикоспорин B».
Для симптоматической терапии использую мочегонные средства с целью уменьшения отечности. К таким препаратам относятся «Фуросемид», «Спиронолактон», «Гипотиазид». Дополнительно используют различные группы средств для возвращения уровня артериального давления к показателям нормы: блокаторы кальциевых рецепторов, блокаторы АПФ, b-адреноблокаторы.
Вернуться к оглавлению
Как предупредить заболевание?
Профилактика гломерулонефрита включает в себя предупреждение попадания возбудителя в организм и размножения его. Для этого необходимо тщательно и вовремя лечить инфекционные заболевания дыхательных путей, диета должна быть богатой на витамины и микроэлементы. Нужно принимать все меры для поднятия иммунитета, особенно в холодное время года. Необходимо избегать переохлаждения, которое является одним из факторов возникновения воспалительных заболеваний.
Вернуться к оглавлению
Прогнозы на выздоровление и жизнь
 Своевременное и адекватное лечение острого гломерулонефрита с нефротическим синдромом имеет положительный прогноз.
Своевременное и адекватное лечение острого гломерулонефрита с нефротическим синдромом имеет положительный прогноз.
При адекватной терапии, правильной диете и соответственном режиме, человек может навсегда избавиться от этого недуга и он не отметится на качестве дальнейшей жизни. Но если пациент прерывает лечение или не выполняет то, что назначил врач, это приводит к хронизации. Такое развитие чревато почечной недостаточностью с неблагоприятным течением. Выполнение всех правил лечения гломерулонефрита способно полностью вылечить от этого недуга.
Источник
Гломерулонефрит с нефротическим синдромом – это тяжелое заболевание, сопровождающееся воспалительным процессом, затрагивающим почечные клубочки. На долю этой формы приходится около 20 % случаев патологического состояния. Обычно поражение имеет двусторонний характер. Гломерулонефрит этой формы имеет иммуновоспалительную природу.
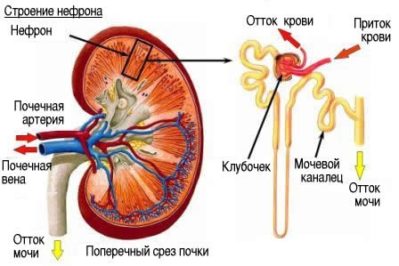
В ряде случаев наблюдается совершенно бессимптомное течение этого патологического состояния, нередко длящееся более 15 лет. Почечная функция на протяжении всего этого продолжительного времени сохраняется в полной мере. Однако все не настолько хорошо, как может показаться.
Это заболевание крайне коварно и требует повышенного внимания со стороны специалиста.
При отсутствии направленного лечения возможно развитие ряда тяжелых осложнений, в том числе хронической почечной недостаточности.
Этиология и патогенез заболевания
В подавляющем большинстве случаев воспалительная аутоиммунная реакция, поражающая почечные клубочки, становится результатом инфицирования организма со стороны бета-гемолитического стрептококка группы А. Патогенные микроорганизмы не поражают непосредственно область базальной мембраны. В ответ на увеличение численности этих бактерий происходит запуск реакции антиген-антитело и формируются циклические иммунные комплексы.

Таким образом, попадая в организм, стафилококк становится причиной активизации защитных механизмов.
С формированием циклических иммунных комплексов они начинают оседать в клубочковых мембранах, что вызывает нефротический синдром, характеризующийся стремительным выведением белков из крови.
Подобное расстройство функционирования почек может быть связано с поражением организма:
- герпесом;
- энтерококком;
- цитомегаловирусом;
- вирусом гепатита В и т. д.
Довольно редко нефротический синдром при гломерулонефрите обусловлен приемом некоторых лекарственных препаратов. К таким лекарственным средствам относятся антибиотики, НПВП и т. д. Особую опасность представляют собой присутствие у человека индивидуальной непереносимости к этим препаратам, а также другие почечные патологии.

Помимо всего прочего, нередко наличие гломерулонефрита, сопровождающегося нефротическим синдромом, отмечается у детей, которые недавно перенесли такие инфекционные заболевания, как тонзиллит, ангина, дифтерия, эпидемический паротит, ветрянка и т. д. Кроме того, нередко формирование этого патологического состояния является результатом влияния врожденных аномалий развития мочевыделительной системы. В редких случаях гломерулонефрит диагностируется на фоне тяжелых отравлений такими элементами, как ртуть, мышьяк, свинец. Эти вещества отличаются выраженным токсическим действием в отношении почечных клубочков.
Классификация гломерулонефрита с нефротическим синдромом
Существует масса подходов к описанию этого патологического состояния. В зависимости от формы течения гломерулонефрит может быть острым, быстропрогрессирующим или хроническим. Это один из самых важных параметров классификации.
Наиболее часто диагностируется острый вариант болезни, при котором симптоматические проявления нарастают на протяжении 3 месяцев.
Подострая или быстропрогрессирующая форма характеризуется наличием расстройства функционирования почек в течение периода от 3 до 12 месяцев. В хронический вариант течения гломерулонефрит переходит, когда морфологические изменения в почках нарастают на протяжении более 1 года. Это может вызвать почечную недостаточность.

Чаще всего болезнь протекает с затяжными периодами и ремиссией. Обычно с началом характерных проявлений расстройства функционирования почек не наблюдается. Далее они становятся заметными. Сильное поражение почечных клубочков становится причиной прекращения их работы. Помимо всего прочего, в зависимости от типа имеющихся морфологических изменений выделяются пролиферативные и непролиферативные варианты заболевания.
Симптомы гломерулонефрита с нефротическим синдромом
Клинические проявления и степени их выраженности существенно различаются при острой и хронической формах этого заболевания. Гломерулонефрит имеет воспалительную природу. Он постепенно приводит к появлению атрофических и дистрофических изменений в тканях почек. Это становится причиной того, что функциональные нефроны стремительно отмирают и замещаются соединительной тканью. Наличие выраженного воспалительного процесса и отмирание клеток провоцируют появление характерных для этого заболевания признаков.
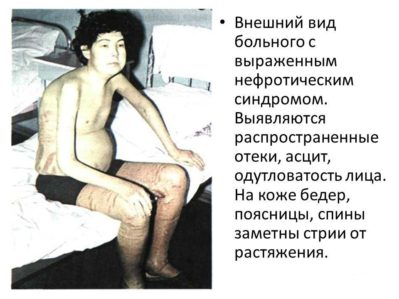
Все признаки гломерулонефрита с нефротическим синдромом могут быть условно подразделены на мочевые и общие. К первым относятся появление примесей крови в моче, а также снижение суточного диуреза и т. д.; к общим симптомам – сильнейшие отеки из-за недостаточного выведения жидкости из организма и стабильное повышение артериального давления.
Обычно к симптомам развития гломерулонефрита, которые тревожат больного и заставляют его обратиться к нефрологу, относятся тянущие боли в поясничной области. Кроме того, могут присутствовать общая слабость и ощущение недомогания.
У человека из-за имеющихся симптоматических проявлений наблюдается снижение работоспособности. В дальнейшем по мере отека тканей почек может развиться олигурия, дизурия или анурия.
Накопление жидкости в мягких тканях тела происходит, как правило, неравномерно. Отеки не могут быть устранены полностью при этой форме гломерулонефрита даже при приеме мочегонных средств. Кроме того, человека в значительной степени беспокоит одышка при минимальных физических нагрузках. В тяжелых случаях отмечаются бледность кожных покровов, полная потеря аппетита и головокружение.
После перехода заболевания в хроническую форму снижается интенсивность симптоматических проявлений. Боли в пояснице исчезают, и состояние человека стабилизируются. Кроме того, в значительной степени снижается отечность тканей и почти полностью восстанавливается диурез.
В то же время стабильно прогрессирует артериальная гипертензия, что нередко приводит к развитию сердечной недостаточности.
Подобное скрытное течение перемежается редкими периодами обострения. Несмотря на то что эта форма заболевания длительное время не приводит к потере трудоспособности и серьезному ухудшению состояния здоровья, воспалительный процесс, поражающий нефроны, всего за 3–5 лет может стать причиной почечной недостаточности и тяжелой уремии. Обычно на терминальной стадии развития этого патологического состояния появляются признаки тяжелой интоксикации организма составными частями мочи.
Диагностика гломерулонефрита с нефротическим синдромом
 При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При микроскопическом исследовании определяется наличие гиалиновых цилиндров.
Так как гломерулонефрит сопровождается повышенной проницаемостью мембран клубочков, в урине также могут просматриваться измененные эритроциты.
Это, как правило, определяется врачом при сборе анамнеза. При внешнем осмотре показательными являются сильные отеки. Жалобы больного на наличие артериальной гипертензии являются поводом для дополнительного обследования под контролем кардиолога.

Кроме того, нефролог назначает проведение анализа крови. Это исследование позволяет определить увеличение СОЭ. Помимо всего прочего, наблюдается повышение уровня холестерина и липидов. При биохимическом анализе крови определяется уменьшение белковых элементов, в том числе альбумина.
Учитывая, что при этом патологическом состоянии с мочой выделяется в больших количествах калий, происходит нарушение электролитного баланса.
Дополнительно назначается проведение УЗИ почек и кровеносных сосудов, пролегающих в них. В некоторых случаях, когда у врача остаются сомнения насчет диагноза, могут быть проведены тонкоигольная биопсия и гистологическое исследование полученных тканей. Очень важно различать это патологическое состояние и коллагеновую нефропатию, диабетический гломерулосклероз, миеломную болезнь и амилоидоз.
Терапия заболевания
Своевременное выявление патологии позволяет проводить лечение консервативными методами. В этом случае требуется терапия в стационаре. Для подавления аутоиммунной реакции назначается курс приема иммуносупрессоров. Обычно применяются цитостатики, глюкокортикостероиды и селективные иммуносупрессанты. Помимо всего прочего, для стабилизации состояния и снижения отечности пользуются диуретиками. Могут назначаться дополнительные препараты для коррекции развившихся симптомов на фоне основного заболевания.
На протяжении всего периода лечения больному необходимо соблюдение постельного режима.
Во время терапии этого патологического состояния пациентам очень важно поддерживать организм специальной диетой, в первую очередь направленной на рост суточной дозы белка.

Очень важно, чтобы в пище присутствовало не менее 1,4 г этого вещества на 1 кг веса человека. Животные белки должны составлять не менее 2/3 от общего числа. Обычно пациентам рекомендуется диетический стол № 7 с употреблением яичных белков, творога, нежирных сортов рыбы и мяса. Если на фоне такого питания наблюдается снижение функциональности почек, требуется уменьшить объем потребления белка. Очень важно, чтобы весь период лечения пациент избегал приема продуктов с высоким содержанием жиров. На фоне заболевания в крови наблюдается повышение уровня триглицеридов и холестерина.
Как правило, при этом заболевании рекомендуется употреблять около 80 г жиров, причем на растительные должно приходиться около 35 %.
Для восполнения дефицита калия в рацион вводятся картофель, бананы, мед, бобовые, зелень. Учитывая выраженность отеков, следует полностью исключить или ограничить прием соли. Пациентам, страдающим гломерулонефритом с нефротическим синдромом, не стоит употреблять маринады и соленые соусы.

Помимо всего прочего, для уменьшения отеков необходимо значительно снизить суточную дозу потребления воды, рекомендуется употреблять не более 1 л. На протяжении всего периода лечения пациентам, страдающим этим патологическим состоянием, категорически запрещено употребление грибных бульонов, хлеба, субпродуктов, жирных сортов мяса, острых и соленых блюд, копченостей и сыров. Щадящую диету следует соблюдать, пока не наступит полная ремиссия.
Прогноз и развитие осложнений патологии
Это заболевание является крайне опасным состоянием, так как при неблагоприятном течении может стать причиной появления тяжелейших осложнений.
При своевременной и комплексной терапии обычно прогноз благоприятный. После длительного восстановительного периода люди возвращаются к нормальной жизни и не имеют в дальнейшем никаких ограничений.
Однако если болезнь была выявлена слишком поздно или же терапия не дала нужного эффекта, может развиться почечная недостаточность. В этом случае пациентам необходимо проходить процедуры гемодиализа для очищения крови искусственным методом. В дальнейшем для стабилизации состояния и недопущения развития осложнений, связанных с лечением почечной недостаточности, пациенту необходима пересадка почки, которая позволит вернуть человека к полноценной жизни.

В ряде случаев, когда больные не соблюдают рекомендации врача, могут развиваться и другие опасные осложнения. На фоне отека тканей нередко диагностируется пневмония, которая значительно ухудшает общее состояние. Кроме того, если отек тканей достигает пика, могут появляться трещины на коже, которые обязательно нужно обрабатывать сильнодействующими дезинфицирующими средствами для недопущения проникновения инфекций.
Кроме того, особую опасность представляет нефротический криз. На его фоне наблюдается появление сильнейшего болевого синдрома и резкое падение артериального давления. Нередко подобные приступы несут смертельную опасность для пациента.
Источник
