Острый гидраденит код по мкб 10
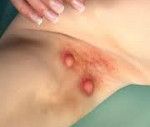
Гидраденит (сучье вымя) является гнойным воспалительным процессом, который тяжело поддаётся лечению.

Однако специалисты утверждают, что от этой патологии можно защититься путём проведения элементарных мер профилактики.
Рекомендуем ознакомиться с подробной информацией о том, какие симптомы имеет болезнь, как лечить сучье вымя и как предотвратить развитие тяжёлого воспаления.
Что это за болезнь?
Воспалительный процесс, происходящий в потовых железах при попадании в них инфекции. Сопровождается гнойными выделениями.

Локализуется преимущественно в подмышечной области и паховых складках.
В более редких случаях поражает соски, пупок и гениталии. Может быть как односторонним, так и двусторонним.
В группе риска следующие категории пациентов:
- в иммунодепрессивном состоянии;
- с повреждениями кожных покровов (в том числе после бритья, депиляции);
- имеющие опрелости;
- не соблюдающие правила гигиены;
- с заболеваниями эндокринной системы;
- с сахарным диабетом;
- с нарушениями функций потовых желез;
- с обструкцией протока потовых желез;
- с ожирением, избыточной массой тела;
- имеющие вторичную бактериальную инфекцию.
Гнойный гидраденит способен привести к тяжёлым осложнениям:
- сепсису;
- абсцессу;
- лимфадениту;
- флегмону.
Как выглядит заболевание, представлено на фото (на примере сучьего вымени в подмышечной области):

Даже при полном излечении не исключён рецидив заболевания.
Код по МКБ-10
По Международной классификации болезней 10 пересмотра имеет код L 73.2.
Причины возникновения
Основной причиной возникновения болезни является попадание бактерий (преимущественно стафилококки, стрептококки) в потовые железы. Бактерии проникают через выводящие протоки потовых желез.
Также возможно проникновение через повреждённый поверхностный слой кожного покрова, по лимфатическим путям. Малейшее повреждение кожи при расчёсывании, бритье или депиляции может спровоцировать развитие гидраденита.


Ещё одной причиной появления сучьего вымени может являться повышенная потливость, по причине которой нарушаются барьерные функции кожи.
Это является причиной проникновения болезнетворных микроорганизмов и развития гидраденита.

По мнению специалистов, наиболее распространённые причины гидраденита:
- ослабление защитных функций организма;
- сниженный иммунитет;
- пренебрежительное отношение к личной гигиене;
- хронические воспалительные процессы, происходящие в организме;
- переохлаждение;
- микротравмы кожного покрова;
- дерматоз и наличие иных кожных заболеваний.
Специалисты отмечают, что период климакса у женщин также нередко сопровождается гидраденитом.
Гидраденит в равной степени способен поражать как женский, так и мужской организм. Известно множество случаев появления сучьего вымени у детей.
Симптомы
Развивается болезнь постепенно, в несколько этапов.

Симптомы и признаки:
- В месте поражения появляется зуд, который с каждым днём усиливается.
- Формируется плотная припухлость, болезненная при пальпации (её диаметр может колебаться от нескольких миллиметров до 2 сантиметров).
- Через несколько дней припухлость увеличивается в диаметре, боль усиливается.
- В месте поражения кожа начинает приобретать багрово-красный цвет.
- Спустя некоторое время припухлость становится более мягкой, вскрывается. Через сформировавшееся отверстие выделяется гной.
- Описанный цикл продолжается в среднем 15-16 дней.
- На заключительном этапе формируются рубцы.
- С первых дней гидраденит сопровождается слабостью, общим недомоганием, повышением температуры.
Нередко воспалительный процесс затрагивает близко расположенные потовые железы, вследствие чего образуется тяжёлый и болезненный инфильтрат.

Кожа в области поражения становится бугристой.
Если вовремя не начать лечение, болезнь затрагивает все большее количество потовых желез. В данным случае гидраденит вылечить крайне тяжело, терапия может длиться несколько месяцев.
У многих больных заболевание сопровождается такими симптомами, как общая интоксикация организма, лейкоцитоз, цефалгия, гипертермия.
Диагностика
Различные формы гидраденита (в особенности подмышечный) имеют схожие симптомы с такими заболеваниями, как лимфатический туберкулёз, фурункул, лимфогранулематоз, лимфаденит.
Поэтому перед началом терапии необходимо удостовериться в данном диагнозе путем проведения диагностики.

- По анализу крови определяется содержание лейкоцитов и скорость оседания эритроцитов (при гидрадените эти показатели повышенные).
- Для назначения антибиотикотерапии проводится бакпосев, с помощью которого устанавливается чувствительность к различным антибактериальным лекарственным препаратам.
- Также проводится иммунограмма для исследования состояния иммунной системы.
Лечение
Чем лечить гидраденит, определяет врач в индивидуальном порядке.
Народные методы
Проводится лечение в домашних условиях.
Прежде всего больной должен соблюдать специальную диету.
Минимум на 3 месяца необходимо исключить спиртное, острые блюда, приправы и специи, а также сладкое.

Меню необходимо наполнить продуктами, богатыми фосфором и железом:
- яблоками;
- цитрусовыми;
- ягодами;
- шиповником;
- морковью;
- капустой;
- миндалем;
- грецкими орехами.
Для повышения иммунитета необходимо пить натуральные соки, сок подорожника и алоэ, а также поливитаминные комплексы, настойку женьшеня.
После консультации с врачом в терапевтический курс может быть добавлена настойка элеутерококка (имеются противопоказания!)

Для того, чтобы предотвратить распространение воспалительного процесса на соседние потовые железы, необходимо несколько раз в сутки пораженную область протирать ватным тампоном, смоченным в борном или салициловом спирте.
При принятии душа необходимо пораженное место прикрыть непромокаемой повязкой или пластырем.
Медикаментозное лечение
Основной этап терапии гидраденита – приём антибиотиков. К наиболее эффективным препаратам при данном заболевании относятся Эритромицин и Доксициклин.

В случае рецидива заболевания назначается иммуностимулирующая терапия (только после проведения иммунограммы!)
В том случае, если в ходе диагностики выяснится стафилококковая природа гидраденита, то больному назначаются противостафилококковые вакцины и гаммаглобулин.
Повязки
Первые 5 суток необходимо накладывать полуспиртовые повязки (желательно влажно-высыхающие).
Категорически запрещено лечить гидраденит подмышкой и других пораженных областях согревающими компрессами и повязками с любыми мазями.
Это поспособствует ухудшению состояния, распространению болезни на более обширную область, ускорению процесса нагноения.
В терапии можно применять исключительно сухое тепло. Идеально подойдёт синяя лампа. Но важно, чтобы процедура длилась не более получаса.
Хирургическое вмешательство
Хирургическое вмешательство актуально только тогда, когда припухлость становится более мягкой и появляется нагноение.
Хирург делает широкий разрез, проходящий от воспаленной области до здоровых тканей.

После очищения от гноя производится полное удаление жировой клетчатки, находящейся в инфильтрированном состоянии.
В случае рецидива заболевания высока вероятность назначения рентгенотерапии, в процессе которой происходит полное разрушение потовых желез.
Профилактика
Для того, чтобы предотвратить развитие гидраденита в паху у женщин и мужчин, в подмышечной области и других зонах, необходимо, прежде всего, соблюдать элементарные правила личной гигиены.
В случае наличия избыточного веса, ожирения необходимо обратиться к врачу для устранения проблемы, вызвавшей нарушение веса.

По мнению специалистов, одной из наиболее распространённых причин развития болезни является именно избыточная масса тела.
Для укрепления иммунитета следует принимать поливитаминные комплексы. Следует избегать переохлаждения, одеваться по погоде.
Рекомендуется воздерживаться от использования дезодорантов и косметических средств сразу после бритья/депиляции. Попадание веществ, содержащихся в аэрозолях, на раздраженную или поврежденную кожу способно спровоцировать развитие гидраденита. Категорически запрещено пользоваться дезодорантами в период терапии гидраденита в подмышечной области!
Гидраденит – тяжёлый воспалительный процесс, сопровождаемый нагноением поражённой области.
Тяжело поддаётся лечению и опасен развитием осложнений. Даже в случае полного излечения высок риск рецидива заболевания.
Предотвратить развитие сучьего вымени можно путём соблюдения личной гигиены, приёма витаминов и бережным отношением к своему здоровью.

При первых симптомах гидраденита необходимо незамедлительно обратиться к специалисту. Самолечение может усугубить состояние больного.
Видео
Лучшие статьи по теме:
Клотримазол (свечи, мазь, таблетки, крем): инструкция по применению, цена, отзывы
Левомеколь (мазь): инструкция по применению, от чего помогает, цена в аптеках, аналоги, отзывы
Опоясывающий лишай: причины возникновения и лечение
Крем Азикс-Дерм: отзывы, цена, инструкция по применению, аналоги, состав

Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Гидраденит — остро возникающее гнойное воспаление апокринных потовых желёз; чаще болеют женщины 30–40 лет.
Код по международной классификации болезней МКБ-10:
- L73.2 Гидраденит гнойный
Причины
Этиология • Закупорка апокриновой железы •• Нарушение формирования апокринового протока в эмбриональном периоде •• Сдавление протока расширенной секреторной частью железы •• Гипергидроз, ссадины, опрелость •• Бактериальная инфекция: стафилококки, стрептококки • Гормональная перестройка эндокринной системы периода полового созревания • Часть триады закупорки фолликула •• Угри шаровидной формы •• Расслаивающий панникулит головы •• Гнойный гидраденит.
Факторы риска • Ожирение • СД • Гиперхолестеринемия • Замедленный обмен веществ • Гиперчувствительность к парфюмерным средствам (например, дезодорантам).
Патоморфология • Острое воспаление (в начальных стадиях инфильтрат, затем — гнойное расплавление железы) • В хронической фазе — фиброзные тяжи свищевых ходов, периодически вскрывающиеся; рецидивы острых абсцессов.
Симптомы (признаки)
Клиническая картина • Плотный узел (узлы) диаметром 0,5–3 см, расположенный под кожей, затем инфильтрат начинает выступать над кожей и приобретает характерный багрово — синюшный оттенок • Воспаление может захватить несколько потовых желёз или переходить с одной железы на другую • Локализация: подмышечная, аногенитальная, лобковая, околопупочная области, волосистая часть головы, шея, лицо • Зуд кожи • Локальная боль • При развитии абсцесса — флюктуация, возможно формирование свищевого хода • Ограничение движений в плечевом суставе • Температура тела повышена • Выздоровление сопровождается рубцеванием, образованием свищевых ходов, комедонов (чёрные угри).
Диагностика
Лабораторные исследования • Нормоцитарная анемия • Лейкоцитоз • Повышение СОЭ.
Специальные исследования — посев культуры из очага: стафилококки, стрептококки, E. coli, протей, при хроническом течении — анаэробная сапрофитная флора.
Дифференциальная диагностика • Фурункулёз • Подмышечный лимфаденит • Специфические инфекции • Лимфогранулематоз • Лимфосаркома • Побочные реакции на антибиотики • Воспалительные заболевания кишечника с аногенитальными свищами.
Лечение
ЛЕЧЕНИЕ
Тактика ведения • Местная обработка дезинфицирующими средствами (бактерицидное мыло), антисептическими препаратами • Устранение местных факторов, вызывающих закупорку фолликула (гигиенические процедуры) • Симптоматическое лечение острых проявлений.
Показания для госпитализации • Выраженность воспалительного синдрома, стадия абсцедирования и необходимость проведения операции под общим обезболиванием, возраст старше 60 лет, наличие тяжёлой сопутствующей патологии • При небольших воспалительных очагах и их поверхностном расположении возможна местная анестезия для оперативного лечения и последующего амбулаторного наблюдения • После хирургического пособия больных госпитализируют в отделение гнойной хирургии.
Хирургическое лечение • Вскрытие и дренирование очага • Иссечение поражённых тканей, свищевых ходов • Кюретаж (очищение), электрокоагуляция, углекислый лазер • При затяжном течении и неэффективности терапии показаны иссечение и пересадка кожи со здоровых участков.
Лекарственная терапия
• Антибиотики: •• Тетрациклин по 250 мг 4 р/сут или по 500 мг 3 р/сут, или •• доксициклин в первый день по 100 мг 2 р/сут, затем по 100 мг 1 р/сут, или •• эритромицин по 0,25 г 4 р/сут внутрь в течение 7–14 дней •• Клиндамицин 2% р — р в виде примочек •• Неомицин в виде мази •• Другие антибиотики в зависимости от чувствительности микрофлоры.
• НПВС, например диклофенак по 25 мг 2 р/сут.
• Местное применение 2% борного спирта или 10% камфорного спирта, р — ра диметил сульфоксида (1:5). Физиотерапевтическое лечение: сухое тепло, УФО.
• Специфическая иммунотерапия — стафилококковая вакцина, анатоксин, g — глобулин.
Осложнения • Флегмона • Лимфедема • Контрактуры • Плоскоклеточный рак в свищевых ходах • Диссеминация инфекции • Артрит.
Течение и прогноз • Чаще всего течение длительное рецидивирующее • Спонтанное разрешение — редко • Отдельные очаги рассасываются медленно (10–30 дней) • Прогрессирование рубцевания • Образование свищевых ходов.
Профилактика • Гигиенические мероприятия: соответствие одежды условиям окружающей среды (температура, влажность), необходимо избегать ношения тесной одежды • Нормализация массы тела при ожирении • Тщательный туалет подмышечных впадин • Исключение раздражающих парфюмерных и косметических веществ.
Синонимы • Абсцесс туберозный • Сучье вымя
МКБ-10 • L73.2 Гидраденит гнойный
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Гидраденит».
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Гидраденит.

Гидраденит
Описание
Гидраденит. Гнойный воспалительный процесс, происходящий в апокриновых потовых железах при проникновении в них стафилококковой инфекции. В большинстве случаев происходит поражение апокриновых желез подмышечных впадин. Но может встречаться гидраденит околопупочной области, паховых складок, ануса, мошонки, больших половых губ. Диагностика гидраденита осуществляется по характерной для него клинической картине. Для адекватного подбора антибиотикотерапии производится посев отделяемого с антибиотикограммой. Гидраденит опасен гнойными осложнениями вплоть до развития сепсиса. Его своевременное и правильное лечение позволяет избежать подобных осложнений, однако не исключает повтора заболевания.
Дополнительные факты
Гидраденит никогда не наблюдается у детей и людей пожилого возраста. Это связано с тем, что функционирование апокриновых потовых желез начинается только к пубертатному периоду и угасает в пожилом возрасте. Большая часть заболеваний гидраденитом (около 85%) приходится на женщин в возрасте от 16 до 55 лет. Наиболее часто гидраденит возникает в период полового созревания, при возникновении гормонального дисбаланса и в климактерическом периоде. В основе гидраденита лежат различные факторы, приводящие к развитию в апокриновой потовой железе инфекционно-воспалительного процесса.
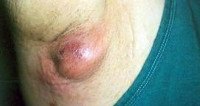
Гидраденит
Симптомы
Недомогание. Потливость. Увеличение паховых лимфоузлов.
Причины
Гидраденит является гнойным заболеванием потовых желез и относится к пиодермии. Чаще всего причиной гидраденита является золотистый стафилококк. Возбудитель проникает в апокриновые железы непосредственно через их выводящие протоки или по лимфатическим путям через повреждения поверхностного слоя кожи. Повреждения кожи могут возникать во время бритья, при проведении эпиляции или при расчесывании кожи по причине зудящих дерматозов. Постоянное мокнутие и мацерация кожи из-за повышенной потливости также приводит к снижению ее барьерной функции и проникновению микроорганизмов.
Развитие инфекционного процесса в апокриновой железе происходит при ослаблении защитных сил организма. Возникновению гидраденита способствуют: смещение рН пота в щелочную сторону, пренебрежение правилами гигиены, эндокринные заболевания (нарушения со стороны половых желез, сахарный диабет, ожирение), хронические воспалительные процессы.
Возможные осложнения
При гидрадените осложнения возникают в основном у ослабленных пациентов или при отсутствии лечения. Распространение гнойного процесса на окружающие мягкие ткани без адекватного дренирования гнойного очага приводит к образованию абсцесса или развитию флегмоны. В далеко зашедших стадиях гидраденита гноеродная инфекция может попасть в кровоток и разноситься по всему организму — возникает сепсис.
Диагностика
Диагностика проводится по характерной клинической картине гидраденита. В клиническом анализе крови отмечаются признаки воспаления: ускорение СОЭ, повышенное содержание лейкоцитов. Для адекватной антибиотикотерапии гидраденита делают бакпосев отделяемого с определением чувствительности к антибактериальным препаратам. При затяжном и рецидивирующем течении гидраденита проводят исследование иммунной системы организма — иммунограмму.
Дифференциальная диагностика
Дифференцировать гидраденит необходимо от фурункула, лимфаденита, туберкулеза подмышечных лимфатических узлов, лимфогранулематоза.
Лечение
Больные гидраденитом должны соблюдать специальную диету. В течение 3-х месяцев им необходимо воздерживаться от острых блюд, алкоголя, приправ, следует ограничить потребление сладостей. В тоже время, питание должно быть направлено на повышение защитных сил организма. Рекомендована витаминизированная пища, богатая фосфором и железом: яблоки, морковь, ягоды, капуста, цитрусовые, миндаль, грецкие орехи, шиповник Укреплению иммунитета способствует прием внутрь поливитаминных препаратов, сока подорожника или алоэ, настойки женьшеня или элеутерококка.
Для предупреждения распространения инфекции на другие потовые железы кожу вокруг очагов гидраденита 3-4 раза в день необходимо протирать салициловым, борным или камфорным спиртом. Поскольку вода также может способствовать распространению инфекции, то купаться лучше под душем, предварительно закрыв место гидраденита повязкой с пластырем.
Общая терапия гидраденита проводится по принципам лечения пиодермии, в основном антибиотиками (доксициклин, эритромицин и тд ) При рецидивах гидраденита показано иммуностимулирующее лечение, которое назначается только по данным иммунограммы. При подтверждении стафилококковой природы гидраденита может применяться специфическая иммунотерапия: стафилококковый гамма-глобулин, стафилококковая вакцина.
В стадии инфильтрации гидраденита показана консервативная терапия. В зоне поражения и вокруг нее выстригают волосы. Производят обработку кожи над инфильтратом антисептиками: 3% раствор бриллиантового зеленого, 96% этиловый спирт, 2% спиртовой раствор салициловой кислоты, 5% йодная настойка и тд Если имеется большой по площади инфильтрат с выраженной болезненностью, то производят его обкалывание 0,5-1% раствором новокаина с антибиотиками.
Первые 3-5 дней гидраденита рекомендованы полуспиртовые влажно-высыхающие повязки. Применение повязок с мазями может вызвать мацерацию кожи и способствовать распространению процесса. Лечение гидраденита различного рода компрессами противопоказано. Оно усиливает инфильтрацию и ускоряет нагноение. В лечении может использоваться только сухое тепло: нагретое утюгом махровое полотенце, 5-ти минутные прогревания синей лампой на расстоянии 15-20 см, солнечные прогревания в теплое время года (от 10 до 30 минут в зависимости от интенсивности солнечных лучей).
Созревший (размягчившийся) гидраденит подлежит хирургическому лечению. Обычное вскрытие и дренирование гидраденита не дает положительного результата, поскольку его инфильтрат представлен множеством микроабсцессов, которые при таком лечении остаются в очаге, продолжают созревать и продуцировать гной. Вскрытие гидраденита проводят широким разрезом, проходящим через инфильтрат до здоровых тканей. После эвакуации гноя производят удаление всей инфильтрированной жировой клетчатки.
При повторяющихся рецидивах гидраденита производят его радикальное хирургическое лечение. Оперативное вмешательство состоит из 2 этапов. На первом этапе гнойный очаг широко вскрывают и иссекают всю воспаленную клетчатку. Заживление раны проходит в открытых условиях и с обязательной антибиотикотерапией. После стихания воспалительных процессов и появления грануляций проводят второй этап оперативного лечения — полное удаление кожи и подкожной жировой клетчатки пораженной гидраденитом зоны. Закрытие образовавшегося дефекта проводится перемещенными лоскутами собственной кожи пациента (аутодермопластика). Проведение радикального хирургического лечения гидраденита одномоментной операцией не целесообразно по причине частого нагноения послеоперационной раны после таких вмешательств и ее длительного заживления с образованием грубого рубца.
Из физиотерапевтических методов лечения по назначению физиотерапевта в стадии инфильтрации гидраденита возможно применение УВЧ, СМВ-терапии, локальной УФО-терапии. Однако некоторые авторы не рекомендуют проведение каких-либо физиотерапевтических процедур в начале заболевания. После оперативного лечения используют локальное инфракрасное облучение, УФО-терапию, лазеротерапию и магнитотерапию. При лечении рецидивирующих и затяжных форм гидраденита назначают ультразвуковую терапию, электрофорез с дионином, кодеином или унитиолом.
При упорном, многократно повторяющемся течении гидраденита может применяться рентгенотерапия, в ходе которой происходит разрушение потовых желез.
Источник
