Острое нарушение спинномозгового кровообращения код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Нарушения спинномозгового кровообращения.
Нарушения спинномозгового кровообращения
Описание
Нарушения спинномозгового кровообращения. Острые и хронические циркуляторные расстройства, обусловленные патологией или экстравазальной компрессией сосудов, кровоснабжающих спинной мозг. Клиническими проявлениями нарушения спинномозгового кровообращения могут служить пара- и тетраплегии, парезы, нарушение различных видов чувствительности, расстройство мочеиспускания и дефекации. В диагностике сосудистых нарушений используются КТ и МРТ позвоночника, ангиография, электрофизиологические исследования. Для нормализации спинального кровообращения проводится медикаментозная терапия, иногда – хирургическая реваскуляризация спинного мозга. Для восстановления нарушенных функций показана реабилитация.
Дополнительные факты
Сосудистые поражения спинного мозга, сопровождающиеся нарушением спинномозгового кровообращения, могут иметь различную этиологию. Различная патология сосудов спинного мозга или их сдавление извне приводят к нарушению нормального кровотока и поражению кровоснабжаемого ими участка спинного мозга. В большинстве случаев нарушения спинномозгового кровообращения встречаются в виде миелоишемии (ишемический спинальный инсульт). Реже наблюдаются кровоизлияния в спинной мозг (гематомиелия).
В одних случаях нарушения спинномозгового кровообращения могут носить обратимый характер, в других – приводить к необратимым неврологическим нарушениям и стойкой инвалидизации. В неврологии их принято рассматривать, как критические неотложные состояния, требующие немедленного реагирования.

Нарушения спинномозгового кровообращения
Причины
Среди причин ишемического нарушения спинномозгового кровообращения выделяют 3 группы факторов:
1. Патологические изменения сосудов, кровоснабжающих спинной мозг, являются причиной 20% миелоишемий.
• врожденные: гипоплазия сосудов, аневризмы, коарктация аорты;
• приобретенные: атеросклероз, тромбоз, эмболия, варикоз, артериит, флебит, недостаточность кровообращения при сердечной недостаточности.
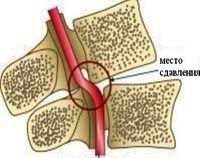
2. Сдавление сосудов, кровоснабжающих спинной мозг, извне наиболее распространенная причина ишемических нарушений спинномозгового кровообращения, она встречается в 75% случаев миелоишемий. Так опухоли или увеличенные лимфоузлы грудной и брюшной полости могут сдавливать аорту и ее ветви; межпозвоночная грыжа, опухоль, воспалительный инфильтрат, обломки позвонка при его переломе могут приводить к сдавлению артерий и корешковых вен спинного мозга.
3. Влияние ятрогенных факторов является этиологическим фактором 5% миелоишемий. Это осложнения оперативных вмешательств на позвоночнике или аорте, диагностических операций (люмбальная пункция), спинномозговой анестезии, локального введения лекарственных препаратов в позвоночник, мануальной терапии и тд.
Нарушения спинномозгового кровообращения в виде спинального кровоизлияния, как правило, вызваны разрывом аневризмы спинального сосуда или повреждением сосуда при травме позвоночника. К развитию гематомиелии могут привести такие заболевания, как инфекционный васкулит, геморрагический диатез и другие.
Классификация
Нарушения спинномозгового кровообращения разделяют на:
• острые — внезапно возникающие: ишемический и геморрагический спинальный инсульт;
• преходящие (транзиторные) — внезапные нарушения спинномозгового кровообращения, при которых все симптомы исчезают в течение первых суток от момента их появления, к ни относятся: синдром «падающей капли», синдром Унтерхарншейдта, миелогенная перемежающаяся хромота, каудогенная перемежающаяся хромота;
• хронические — длительно протекающие и медленно прогрессирующие: хроническая миелоишемия.
Симптомы
Ишемический спинальный инсульт. Острые ишемические нарушения спинномозгового кровообращения чаще развиваются в течение нескольких минут или 1-2 часов, но в отдельных случаях симптомы могут нарастать постепенно в течение нескольких суток. Приступы преходящих ишемий могут быть предвестниками развития ишемического спинального инсульта. Если инсульт развивается быстро, у пациента может наблюдаться повышение температуры тела и озноб. В остальном клиническая картина инсульта зависит от локализации и степени распространения ишемии по поперечнику спинного мозга.
При ишемическом инсульте на уровне С1-С4 сегментов спинного мозга (верхнешейный отдел) отмечается отсутствие движений во всех конечностях (тетраплегия), повышение мышечного тонуса, нарушение всех видов чувствительности (болевой, тактильной, температурной) ниже уровня поражения, задержка мочеиспускания. Возможно развитие паралича дыхательной мускулатуры, а при быстром развитии ишемии — спинальный шок.
Ишемическое поражение шейного утолщения (С5-С6) характеризуется мышечной слабостью всех конечностей (тетрапарез или тетраплегия) с понижением мышечного тонуса в руках и повышением его в ногах, нарушением всех видов чувствительности ниже уровня поражения, задержкой мочеиспускания. Характерен синдром Горнера — энофтальм, сужение зрачка и глазной щели.
Для острого ишемического нарушения спинномозгового кровообращения в грудном отделе характерны слабость в ногах с повышением мышечного тонуса (нижняя спастическая параплегия), нарушение чувствительности, задержка мочеиспускания. При этом брюшные рефлексы не выявляются.
При ишемии на поясничном уровне развивается периферический (вялый) паралич верхних отделов ног, характеризующийся снижением мышечного тонуса. При этом мышечная сила в ступнях сохранена, ахилловы рефлексы повышены, а коленные — не определяются. Нарушены все виды чувствительности от паховой складки и ниже. Происходит задержка мочеиспускания. При ишемическом нарушении спинномозгового кровообращения в области мозгового конуса (нижние поясничные и копчиковый сегменты) наблюдается нарушение чувствительности в промежности, недержание мочи и кала. При нарушении спинномозгового кровообращения на любом уровне спинного мозга происходят трофические изменения иннервируемых тканей и образуются пролежни.
Геморрагический спинальный инсульт развивается остро при травме позвоночника или после значительной физической нагрузки (например, подъем тяжестей). Клинические симптомы зависят от уровня расположения гематомы, образовавшейся в результате кровоизлияния. Появляется мышечная слабость, развиваются нарушения чувствительности и изменения мышечного тонуса, как и при ишемическом инсульте, соответствующие уровню поражения. Может произойти нарушение мочеиспускания и дефекации. При кровоизлиянии в верхнешейные сегменты спинного мозга возможен паралич мышц диафрагмы, приводящий к нарушению дыхания.
Синдром «падающей капли» — это транзиторное нарушение спинномозгового кровообращения, происходящее при запрокидывании головы назад или ее резком повороте. При этом пациент внезапно падает из-за резкой слабости в конечностях, потери сознания не происходит. Часто отмечается боль в шее и затылке. Через несколько минут приступ проходит и сила в мышцах конечностей восстанавливается. Но при очередном резком повороте головой приступ может повториться. Такие состояния происходят из-за ишемии шейных сегментов спинного мозга и наблюдаются при тяжелых дегенеративно-дистрофических изменениях позвоночника в шейном отделе, выраженных атеросклеротических поражениях позвоночных артерий.
Синдром Унтерхарншейдта имеет клиническую картину, сходную с синдром «падающей капли», но для него характерна потеря сознания. Приступ внезапной слабости в конечностях возникает при резких поворотах головой и сопровождается отключением сознания на 2-3 минуты. После приступа сознание восстанавливается несколько раньше, чем мышечная сила, и пациент очнувшись не может двигать ни рукой, ни ногой. Через 3- 5 минут движения восстанавливаются, остается чувство слабости во всем теле. Синдром Унтерхарншейдта возникает, когда ишемические нарушения спинномозгового кровообращения затрагивают не только шейные сегменты спинного мозга, но и примыкающий к ним сверху ствол головного мозга.
Миелогенная перемежающаяся хромота — это приступообразно возникающая слабость в нижних конечностях, сопровождающаяся их онемением, а в некоторых случаях — внезапным и сильным позывом к мочеиспусканию или дефекации. Приступы возникают при физической нагрузке или ходьбе на большие расстояния. После 10-минутного отдыха все симптомы проходят и пациент идет дальше. Такие больные отмечают частое подворачивание ног при ходьбе. Этот вариант нарушения спинномозгового кровообращения зачастую развивается на фоне сопутствующих болей в пояснице (люмбалгия) или болей по ходу седалищного нерва (люмбоишиалгия). В таком случае он обусловлен остеохондрозом и сдавлением одной из корешково-спинномозговых артерий поясничного отдела грыжей диска. Реже перемежающая хромота возникает при атеросклеротическом поражении ветвей брюшной аорты или спинальном васкулите.
Каудогенная перемежающаяся хромота проявляется появляющимися при ходьбе приступами парестезий в виде онемения, покалывания, ползанья мурашек. Парестезии начинаются в дистальных отделах ног, поднимаются выше, захватывают паховую область и половые органы. Если пациент пытается продолжить ходьбу, то он отмечает резкую слабость в ногах. После непродолжительного отдыха все эти симптомы проходят. Такой вид нарушения спинномозгового кровообращения характерен для сужения позвоночного канала на поясничном уровне. В некоторых случаях встречается сочетанная миелогенная и каудогенная хромота, для которой характерна как слабость в ногах, так и выраженные парестезии.
Хроническая недостаточность спинального кровообращения, как правило, начинается с возникновения преходящих нарушения спинномозгового кровообращения. Постепенно развиваются стойкие и часто прогрессирующие нарушения двигательной сферы и чувствительности. В зависимости от уровня поражения они могут проявляться мышечной слабостью в руках и ногах (тетрапарез) или только в ногах (нижний парапарез), снижением или выпадением чувствительности, изменением мышечного тонуса, нарушенем мочеиспускания и дефекации.
Боль в шее. Озноб. Слабость мышц (парез).
Диагностика
Для постановки точного диагноза, дифференцировки нарушений спинномозгового кровообращения от опухолевых и воспалительных процессов, определения ишемического или геморрагического характера спинального инсульта применяется магнитно-резонансная томография (МРТ позвоночника), а при невозможности ее проведения — компьютерная томография (КТ позвоночника).
Для диагностики патологических изменений в сосудах и при решении вопроса об оперативном вмешательстве проводят спинальную ангиографию. Электрофизиологические методы исследования (электронейрография, электромиография, вызванные потенциалы, транскраниальная магнитная стимуляция) назначаются для определения степени и уровня поражения проводящих нервных волокон и состояния нервно-мышечной передачи.
Лечение
Пациент с острым нарушением спинномозгового кровообращения должен быть как можно скорее госпитализирован в отделение неврологии. При транспортировке больной лежит на спине на специальном щите. Медикаментозная терапия ишемического спинального инсульта сходна с лечением ишемического инсульта головного мозга. Применяют препараты, расширяющие мозговые сосуды (винпоцетин, ницерголин, циннаризин); сосудорасширяющие препараты, улучшающие коллатеральное кровобращение (бендазол, эуфиллин, папаверин, никотиновую кислоту, дротаверин); препараты, стимулирующие работу сердечно-сосудистой системы (никетамид, скополамин) и препараты, разжижающие кровь (пентоксифиллин, дипиридамол, декстраны). Под контролем свертывания назначают антикоагулянты (гепарин, надропарин, аценокумарол, фениндион и тд ).
Медикаментозная терапия геморрагического спинального инсульта соответствует лечебным мероприятиям при геморрагическом инсульте головного мозга. Это препараты, способствующие формированию тромба и прекращению кровотечения, направленные на укрепление стенки сосуда и понижение ее проницаемости.
Независимо от вида инсульта пациенту необходим постельный режим, регулярное опорожнение мочевого пузыря, предупреждение пролежней. Для профилактики отека мозга проводится дегидратационная терапия (маннитол, фуросемид). Медикаментозную терапию, направленную на восстановление утраченных функций, обычно начинают на вторые или третьи сутки. В нее входят неостигмин, галантами. Через неделю назначают нейропротекторы (препарат из мозга свиньи), ноотропы (пирацетам, экстракт гинко билоба), антигипоксанты (гопантеновая кислота, фенибут, мельдоний), антиоксиданты (карнитин, витамин Е), витамины группы В и тд Наряду с медикаментозным лечением применяют лечебную физкультуру, физиотерапию и массаж пораженных конечностей.
Хирургическое лечение проводится нейрохирургами. Операция реваскуляризации спинного мозга показана при неэффективности консервативной терапии. Операции на позвоночнике необходимы и в случаях, когда нарушение спинномозгового кровообращения вызвано сдавлением артерии опухолью, межпозвонковой грыжей, очагом воспаления Вмешательство необходимо при выявлении аневризмы сосуда, поскольку позволяет предупредить ее разрыв и кровоизлияние в спинной мозг.
Прогноз
Прогноз нарушения спинномозгового кровообращения зависит от его вида, локализации и обширности поражения вещества спинного мозга. Раннее прекращение повреждающего воздействия этиологического фактора и начало лечения улучшают прогноз. Однако даже в случае благоприятного исхода часто сохраняются стойкие нарушения двигательной и чувствительной сферы. Пролежни и инфекционные осложнения могут привести к развитию сепсиса и летальному исходу.
Профилактика
Профилактика нарушений спинномозгового кровообращения предусматривает раннее выявление факторов, приводящих к их развитию (например, аневризм).
Источник
Спинальный инсульт (СИ), или миелоишемия и гематомиелия- что это такое?
 insultu-net.ru
insultu-net.ru
Код по МКБ-10 – G.95.1 – сосудистые миелопатии.
Спинальный инсульт – это внезапно возникшее острое нарушение в кровоснабжении определенного участка спинного мозга (СМ), связанное с затруднением либо полным прекращением притока крови к нему, длящееся свыше 24-х часов (в противном случае возникает транзиторная миелоишемия) и приводящее к его повреждениям и возникновению неврологических расстройств.
[tip]Среди инсультов спинальный встречается до 1% всех случаев. [/tip]
Как и при мозговых инсультах, среди СИ также различают ишемический (ИСИ), или миелоишемию и геморрагический (ГСИ), или гематомиелию. В первом случае патологическим механизмом является прекращение кровоснабжения какого либо участка, вследствие тромбоза или эмболии (закупорки просвета сосуда), во втором- кровоизлияние, в результате повреждения стенки сосуда.
Кровоснабжение спинного мозга
 Кровоснабжение спинного мозга. Источник: volynka.ru
Кровоснабжение спинного мозга. Источник: volynka.ru
В промежутке от 4 шейного до копчиков сегментов кровоснабжается спинной мозг артериями, расположенными за пределами полости черепа и позвоночного канала (ПК) – по внечерепной части позвоночной (вертебральной) артерии (ПА), другим проксимальным ветвям подключичной артерии (ПКА), комплексу дорсально-сегментарных частей аорты и подвздошным артериям.
Первые четыре шейных сегмента спинного мозга кровоснабжаются внутричерепной частью позвоночной артерии.
Такие сосуды называются отдаленными артериальными приводами СМ. К ближним приводам относят одноименные – спинномозговые ветви (СМВ) и корешково-спинномозговые артерии (КСМА). Последних имеется лишь 4-5 артерий, которые делятся на восходящую и нисходящую ветви, что ведет к образованию передней спинномозговой артерии (ПСМА).
Из спинномозговых артерий крупнейшей по диаметру является артерия Адамкевича (АА), входящая в позвоночный канал с нервным корешком двенадцатого грудного или первого поясничного сегментов, чаще с левой стороны.
При этом, исключая задние спинномозговые артерии (ЗСМА), у 20% людей грудные и пояснично-крестцовые сегменты СМ питаются только из АА. Принято выделять три бассейна снабжения СМ:
- Центральный – самый крупный, расположен посередине, кровь в него поступает из больших магистралей, предварительно не ветвясь. Участвует в кровоснабжении переднего рога, передней серой спайки, основания заднего рога, а также участков переднего и бокового канатиков.
- Задний – формируется погружными ветвями ЗСМА, располагаясь в области задних канатиков и рогов.
- Периферический – в краевых участках передних и боковых канатиков. В его формировании участвуют ветви околоспинномозговой артериальной сети.
Причины спинального нарушения мозгового кровообращения
Причины ишемического спинального инсульта
Три группы причин, вызывающих ишемический спинальный инсульт.
- Изменения в сердечно-сосудистой системе (ССС) – до 20% врожденного характера:
- артериовенозные мальформации
- аневризмы
- расширение вен
- коарктация аорты (этом сужение на определенном участке)
- недоразвитие (гипоплазии) сосудов СМ
и приобретенного характера:
- атеросклероз аорты и ее ветвей
- воспалительные поражения сосудистых стенок (артериит, флебит)
- тромбоэмболия (внезапная закупорка просвета сосуда)
- снижение насосной функции сердца и нарушение кровотока при инфаркте миокарда, аритмиях и артериальной гипертензии
- Причины которые сдавливают сосуды снаружи (до 75%):
- опухоли в грудной или брюшной полостях
- опухолевидные образования (беременная матка, группы увеличенных лимфоузлов при болезни Ходжкина, туберкулезе, метастатическом поражении)
- грыжи межпозвоночного диска, сдавливающие корешково- спинномозговые артерии и корешковые вены (КВ) – встречаются чаще
- эпидуральная и субдуральная гематома
- отломки позвонков травматического генеза
- эпидуральный воспалительный инфильтрат
- утолщение арахноидальной и пиальной оболочек
- Ятрогении (до 5%) как следствие оперативного лечения:
- радикулотомия с перевязкой КСМА
- пережатие аорты на долгое время
- хирургические вмешательства в околопозвоночной зоне
и проведения инъекций:
- эпидуральная спинномозговая блокада
- спинномозговая анестезия (СМА)
Причины геморрагического спинального инсульта (гематомиелии)
- разрыв аневризм (мешковидные растяжения сосудистой стенки)
- травматические повреждения позвоночного канала и спинного мозга
- нарушение венозного кровотока.
Ишемический спинальный инсульт
ИСИ встречается одинаково часто среди мужчин и женщин и встречается преимущественно у лиц от 30 до 70-ти лет.
Стадии развития
- Дальних и близких предвестников.
- Развития
- Обратного развития симптомов.
- Резидуальных явлений при отсутствии полного излечения и последствий
В ряде случаев, этому состоянию предшествует возникновение жалоб, связанных с началом явлений недостаточности спинномозгового кровообращения- это еще не острое нарушение. Эти симптомы и жалобы рассматривают как возможные предвестники развития ИСИ.
Предвестники и первые симптомы
- Миелогенная перемежающаяся хромота- человек хромает, при этом ни с чем это состояние не связывает (не было травм, всевозможных падений и проч.)
- Транзиторные боли- боли в спине, которые проходят, так же как и появляются- самостоятельно и без причин.
- Немеет и ползают мурашки (парестезии) рядом с позвоночником; нарушения в работе органов таза (появления задержек при физиологических отправлениях).
ИСИ развивается как внезапно- в пределах 1-2 часов или нескольких минут (если причина эмболия или травматическая компрессия артерий), так и в течение суток- с постепенным нарастанием неврологических симптомов. При этом, в зависимости от участка с нарушенным кровотоком по длине и ширине СМ, различают множество клинических синдромов.
В общем, их проявлениями являются расстройства мышечной силы (снижение или паралич), нарушения чувствительности (искажение, снижение, отсутствие и проч.), нарушения функций тазовых органов (расстройства мочеиспускания и акта дефекации).
Геморрагический спинальный инсульт
При геморрагическом спинальном инсульте (гематомиелии) кровь изливается в серое вещество либо одного, либо нескольких рядом расположенных сегментов. Клиническая картина также варьирует от места, в котором скопилась кровь.
Первые симптомы появляются внезапно, чему предшествует, как правило, сильное физическое перенапряжение (подъемы тяжестей). Эти симптомы проявляются в виде силовых парезов (снижения мышечной силы) и сегментарной диссоциированной анестезии (выпадения чувствительности) с нарушением или без нарушения работы тазовых органов.
Чем выше уровень поражения (ближе к головному мозгу), тем грубее неврологические расстройства. Это относится и к ишемическому типу СИ.
Если кровоизлияние возникло в шейных сегментах, то развиваются периферические парезы рук и центральный – ног, а также присоединяется парез диафрагмы, что утяжеляет течение и прогноз СИ.
При расположении очага ниже шейного отдела, развитие симптомов происходит ниже этого уровня и касается преимущественно нижних конечностей и тазовых органов (мочеполовая система, прямая кишка).
Лечение и реабилитация
В лечении ИСИ важная задача – улучшить местное кровообращение, включив обходные путей кровотока и увеличив объемную скорость кровотока путем назначения сосудорасширяющих и венотонизирующих препаратов, а также улучшающих работу сердечно-сосудистой системы, противоотечных, антиагрегантов и антигипоксантов.
Вместе с этим, нужно устранить окклюзирующий процесс путем назначения прямых антикоагулянтов – если причиной тому тромбоэмболия. Применения ортопедических (корсеты, массаж спины, лечебная физкультура) и физиотерапевтических мероприятий; проведения необходимого хирургического вмешательства – при интра- и экстравертебральных опухолях.
Пациентам назначают ноотропы, витамины и биостимуляторы, а при спастическом состоянии – миорелаксанты. Кроме этого, обязателен постоянный и динамический уход, чтобы не образовались пролежни и не возникли инфекционно-септические осложнения.
При ГСИ обязательно соблюдение строгого постельного режима в течение полутора месяцев. В первые дни заболевания применяется спазмолитики, холиномиметики, через 7 дней – йодсодержащие препараты и лечебная физкультура.
По показаниям проводится хирургическое лечение после ангиографии (клипирование сосуда). Лечение стационарное- в отделениях неврологии и нейрохирургии с продолжением курса медицинской реабилитации, при сохранении неврологических расстройств.
Прогноз и последствия
Прогноз спинального инсульта зависит от:
- фактора, который его вызвал
- возраста пациента
- сопутствующих заболеваний
- времени начала проведения мероприятий реабилитации
- выбора лечебной тактики.
[tip]Больше 60% пациентов практически полностью излечиваются или у них остаются умеренные резидуальные явления (отдаленные последствия) [/tip]
Летальные исходы встречаются из-за прогрессирования злокачественного новообразования, если причиной СИ явилась расслаивающая аневризма аорты, при наличии тяжелых сопутствующих заболеваний, либо развились жизнеугрожающие осложнения (инфаркт миокарда, уросепсис).
Трудовой прогноз зависит от распространенности и глубины неврологических расстройств, а также от того, насколько они повлияли на трудовые навыки. В зависимости от глубины неврологических расстройств, способность к трудовой деятельности снижена или утрачена. В этом случае, помимо медицинской, нужна и трудовая реабилитация, с дальнейшим подбором режима и характера труда. Помочь в возвращении самостоятельности может эрготерапевт.
Основополагающее значение имеют реабилитационно- восстановительные мероприятия и они начинаются уже в первые дни нахождения в стационаре. Это осторожная и дозированная реабилитация. По согласованию с лечащим врачом первые упражнения для возвращения мышечной силы начинаются уже на больничной койке.
Следующим этапом будет курс стационарной или амбулаторной реабилитации и он может повторяться неоднократно. Целью будет возвращение нарушенных неврологических функций, возвращение самостоятельности пациента в быту и возвращения к общественной жизни (в том числе трудовой).
Парез нижних конечностей (нижний парапарез) при спинальном инсульте: прогноз
Двигательные нарушения- это последствия перенесенного СИ, пример- нижний парапарез. В этом случае нарастает парез (снижение мышечной силы) в ногах, что приводит к утрате способности к самостоятельному передвижению.
В прогнозе восстановления этого расстройства значима динамика возвращения силы в течение первых месяцев после инсульта. При нарастании силы в течение первых 2-3 месяцев обнадеживает на восстановление в ближайшее время, которое позволит вернуться к прежней жизни.
Если силовые расстройства сохраняются, то это сигнал к тому, что понадобится двигательная реабилитация. Курсы восстановительного лечения многократны и не всегда приносят значимого результата в первое время. В процессе реабилитации поддерживают контакт с физическим терапевтом, выполняют его задания и рекомендации. Врач назначает и контролирует упражнения для восстановления последствий, корректирует их выполнение пациентом.
Для успешной реабилитации нужен настрой на восстановление и упорство в выполнении необходимых заданий.
Вы можете меня отблагодарить за статью, подписавшись на канал о неврологии и нейрореабилитации. Спасибо!

Источник
