Острая тонкокишечная непроходимость код мкб 10
Острая непроходимость кишечника — одно из наиболее грозных патологических состояний, встречаемых в абдоминальной хирургии.
СИНОНИМЫ
Илеус, ileus (от древнегреческого eileos — «заворот, закупорка кишечника»), occlusio intestini, obstructio intestinalis.
Для кишечной непроходимости (точнее — непроходимости кишечника) характерно нарушение пассажа кишечного содержимого по направлению от желудка к заднему проходу. Она не составляет какую-то отдельную нозологическую форму, а служит осложнением самых различных заболеваний: грыж передней брюшной стенки, опухолей кишечника, желчнокаменной болезни и т.д. Однако, возникнув, это патологическое состояние протекает по единому «сценарию», вызывая интоксикацию и водно-электролитные расстройства, его сопровождают типичные клинические проявления. В связи с этим диагностическая и лечебная тактика во многом едина при не схожей по своей природе непроходимости. Вот почему традиционно её рассматривают особо, подобно разнообразным хирургическим заболеваниям, как в научной и учебной литературе, так и в медицинской статистике.
КОД ПО МКБ-10
К56.6. Другая и неуточнённая кишечная непроходимость.
Эпидемиология
В нашей стране частота острой кишечной непроходимости составляет примерно 5:100 000 населения, а по отношению к ургентным хирургическим больным — до 5%. В то же время по летальным исходам в абсолютных цифрах данная патология занимает одно из первых мест среди всех острых заболеваний органов брюшной полости.
Острая кишечная непроходимость может возникать во всех возрастных группах, но наиболее часто она встречается в возрасте 30-60 лет. Непроходимость на почве инвагинации и пороков развития кишечника чаще возникает у детей, странгуляционные формы — преимущественно у больных старше 40 лет. Обтурационную кишечную непроходимость вследствие опухолевого процесса обычно наблюдают у пациентов старше 50 лет. У женщин острая кишечная непроходимость возникает в 1,5-2 раза реже, чем у мужчин, за исключением спаечной непроходимости, которой чаще страдают женщины. Этот вид непроходимости составляет более 50% всех наблюдений данного патологического состояния.
Профилактика
Предотвратить развитие кишечной непроходимости можно путём целенаправленного выявления пациентов с грыжами и желчнокаменной болезнью, широкого использования эндоскопических методов оперативных вмешательств на органах брюшной полости (минимизация спаечного процесса), применения видеолапароскопического способа лечения спаечной болезни, раннего выявления во время диспансерного обследования и своевременного радикального лечения опухолей толстой кишки. Больным, перенёсшим оперативные вмешательства на органах брюшной полости, необходимо изменять привычный для них пищевой режим. Им показано дробное питание с ограничением продуктов, содержащих в большом объёме клетчатку и различные раздражающие слизистую оболочку желудочно-кишечного тракта специи.
Классификация
- Динамическая (функциональная) непроходимость:
— спастическая;
— паралитическая.
- Механическая непроходимость.
По механизму развития:
— странгуляционная (ущемление, заворот, узлообразование);
— обтурационная (обтурация опухолью, инородным телом, каловым или жёлчным камнем, фитобезоаром, клубком аскарид);
— смешанная (инвагинационная, спаечная). - По уровню препятствия:
— высокая (тонкокишечная);
— низкая (толстокишечная).
Для данного патологического состояния наиболее приемлема морфофункциональная классификация, согласно которой по механизму возникновения различают динамическую (функциональную) и механическую кишечную непроходимость. При динамической непроходимости нарушена двигательная функция кишечной стенки без механического препятствия для продвижения кишечного содержимого. Различают два вида динамической непроходимости: спастическую и паралитическую.
При механической непроходимости возникает окклюзия кишечной трубки на каком-либо уровне, что и обусловливает нарушение кишечного транзита. При этом виде непроходимости принципиально различие странгуляции и обтурации кишки.
При странгуляционной непроходимости первично страдает кровообращение вовлечённого в патологический процесс участка кишки. Это связано со сдавлением сосудов брыжейки за счёт ущемления, заворота или узлообразования, что вызывает довольно быстрое (в течение нескольких часов) развитие гангрены участка кишки.
При обтурационной кишечной непроходимости кровообращение расположенного выше препятствия (приводящего) участка кишки нарушается вторично в связи с её перерастяжением кишечным содержимым. Именно поэтому при обтурации возможен некроз кишки, но для его развития необходимо не несколько часов, а несколько суток. Обтурация может быть вызвана злокачественными и доброкачественными опухолями, каловыми и жёлчными камнями, инородными телами, аскаридами.
К смешанным формам механической непроходимости относят инвагинацию, при которой в инвагинат вовлечена брыжейка кишечника, и спаечную непроходимость, которая может протекать как по странгуляционному типу (сдавление штрангом кишки вместе с брыжейкой), так и по типу обтурации (перегиб кишки в виде «двустволки»).
Диагностическая и лечебная тактика во многом зависит от локализации препятствия в кишечнике, в связи с этим по уровню обструкции различают высокую (тонкокишечную) и низкую (толстокишечную) непроходимость.
Этиология
В основе развития механической кишечной непроходимости лежат анатомические предпосылки врождённого или приобретённого характера. Такими предрасполагающими моментами могут быть врождённая долихосигма, подвижная слепая кишка, дополнительные карманы и складки брюшины. Чаще эти факторы носят приобретённый характер: спаечный процесс в брюшной полости, удлинение сигмовидной кишки в старческом возрасте, грыжи передней брюшной стенки и внутренние грыжи.
Спаечный процесс в брюшной полости развивается после ранее перенесённых воспалительных заболеваний, травм и операций. Для появления острой кишечной непроходимости наибольшее значение имеют изолированные межкишечные, кишечно-париетальные, а также париетально-сальниковые сращения, образующие в брюшной полости грубые тяжи и «окна», что может быть причиной странгуляции (внутреннего ущемления) подвижных сегментов кишечника. Не менее опасны в клиническом плане плоские межкишечные, кишечно-париетальные и кишечно-сальниковые сращения с образованием кишечных конгломератов, приводящих к обтурационной непроходимости при функциональной перегрузке кишечника.
Ещё одна группа приобретённых факторов, способствующих развитию кишечной непроходимости, — доброкачественные и злокачественные опухоли различных отделов кишечника, приводящие к обтурационной непроходимости. Обтурация может возникнуть также вследствие сдавления кишечной трубки опухолью извне, исходящей из соседних органов, а также сужения просвета кишечника в результате перифокальной опухолевой или воспалительной инфильтрации. Экзофитные опухоли (либо полипы) тонкой кишки, а также дивертикул Меккеля могут обусловить инвагинацию.
При наличии указанных предпосылок непроходимость возникает под влиянием провоцирующих факторов. Для грыж таковым может служить повышение внутрибрюшного давления. Для других видов непроходимости в качестве провоцирующих факторов нередко выступают изменения моторики кишечника, связанные с изменением пищевого режима:
- употребление большого количества овощей и фруктов в летне-осенний период;
- мобильный приём пищи на фоне длительного голодания (возможен заворот тонкой кишки);
- переход с грудного вскармливания на искусственное у детей первого года жизни (частая причина илеоцекальной инвагинации).
Причины динамической кишечной непроходимости весьма разнообразны. Чаще всего возникает паралитическая непроходимость, развивающаяся в результате травмы (в том числе операционной), метаболических расстройств (гипокалиемия), перитонита. Все острые хирургические заболевания органов брюшной полости, которые потенциально могут привести к перитониту, протекают с явлениями пареза кишечника. Снижение перистальтической активности желудочно-кишечного тракта отмечают при ограничении физической активности (постельный режим) и в результате длительно некупируемой жёлчной или почечной колики. Спастическую кишечную непроходимость вызывают поражения головного или спинного мозга (метастазы злокачественных опухолей, спинная сухотка и др.), отравление солями тяжёлых металлов (например, свинцовая колика), истерия.
Патоморфология
Патологические изменения кишечника и брюшной полости при острой кишечной непроходимости зависят от её вида. При странгуляционной непроходимости первично нарушается кровообращение поражённого участка кишки, поэтому ишемические и некробиотические изменения наступают значительно раньше и более выражены. Обтурационная непроходимость вызывает вторичные расстройства кровотока в кишечной стенке за счёт перерастяжения приводящего отдела кишечника содержимым.
При остро развившейся обтурации существенно повышается давление в кишке проксимальнее уровня препятствия. Она раздувается от переполняющих её газов и жидкого содержимого. Стенка кишки утолщается за счёт развития отёка, а также венозного застоя и стаза, приобретает цианотичный характер. В дальнейшем она подвергается перерастяжению и значительно истончается. Повышение внутрикишечного давления до 10 мм рт.ст. через 24 ч вызывает кровоизлияния и изъязвления в стенке кишки, что отражает ишемическое её повреждение. Если давление возрастает до 20 мм рт.ст., возникают необратимые некротические изменения кишечной стенки.
Деструктивные изменения распространяются как вдоль слизистой оболочки, так и вглубь кишечной стенки вплоть до серозного покрова, в связи с чем в её толще появляется воспалительная лейкоцитарная инфильтрация. Распространяющийся на брыжейку отёк увеличивает венозный застой, под влиянием биологически активных аминов возникает ишемический паралич прекапиллярных сфинктеров, прогрессирует стаз в сосудах микроциркуляторного русла, увеличивается агрегация форменных элементов крови. Высвобождающиеся тканевые кинины и гистамин нарушают проницаемость сосудистой стенки, что способствует интерстициальному отёку кишки и её брыжейки и пропотеванию жидкости сначала в просвет кишки, а затем и в брюшную полость. При сохранении нарушений кровообращения происходит расширение и углубление участков некробиоза, сливающихся в обширные зоны некроза слизистой оболочки и подслизистых слоев. Следует отметить тот факт, что некротические изменения серозного покрова кишечной стенки появляются в самую последнюю очередь и, как правило, бывают меньшими по протяжённости, что нередко затрудняет точное интраоперационное определение границ участков нежизнеспособной кишки. Данное обстоятельство обязательно должен учитывать хирург, решающий во время оперативного вмешательства вопрос об объёмах резекции кишечника.
При прогрессировании некроза может произойти перфорация кишечной стенки (нарушение жизнеспособности кишки наступает значительно быстрее при странгуляционной непроходимости). Необходимо подчеркнуть, что при различных формах странгуляционной непроходимости кишечника (ретроградное ущемление, заворот, узлообразование) нарушения кровообращения кишки нередко возникают в 2 местах или более. При этом участок кишечника, изолированный от приводящего и отводящего отделов, как правило, претерпевает особенно глубокие и резко выраженные патоморфологические изменения. Связано это с тем, что кровообращение замкнутой петли кишки вследствие многократного перегиба брыжейки, глубокого пареза, растяжения газами и жидким содержимым страдает значительно-сильнее. При сохраняющейся непроходимости патоморфологические изменения органа прогрессируют, усугубляются нарушения кровообращения как в стенке кишки, так и в её брыжейке с развитием тромбоза сосудов и гангрены кишечника.
А.И. Кириенко, А.А. Матюшенко
Источник
Полный текст статьи:
Клинический случай
Описан случай острой тонкокишечной непроходимости, вызванной эктопированной тканью поджелудочной железы в стенку тонкой кишки.
Больной Б., 39 лет, доставлен скорой помощью в приемное отделение хирургии ГКБ № 13 г. Уфы с жалобами на приступообразные боли в животе, тошноту, однократную рвоту, вздутие живота, слабость. Заболел около 4-х часов назад, когда появился сначала дискомфорт в животе, в области эпигастрия. В динамике боли в животе усилились, начали носить приступообразный характер. Принимал лекарственные препараты из группы нестероидных противовоспалительных средств. До госпитализации обращался в частную клинику, где периодически обследовался и находился на амбулаторном лечении в течение 4-х месяцев, и был направлен на скорой помощи в ГКБ № 13 с направительным диагнозом «Перфоративная язва двенадцатиперстной кишки», так как в анамнезе у больного отмечалась язвенная болезнь двенадцатиперстной кишки.
При осмотре — состояние средней тяжести. Кожные покровы, видимые слизистые чистые, бледноватой окраски. Язык суховат, обложен серым налетом. Живот умеренно вздут, при пальпации мягкий, болезненный преимущественно в нижних отделах живота. Симптомов раздражения брюшины нет. Перистальтика кишечника усилена. Печень у края реберной дуги. Печеночная тупость сохранена. Стул самостоятельный жидкий, накануне, естественной окраски. Газы не отходили. Мочеиспускание не нарушено. Per rectum: сфинктер в тонусе. Ампула прямой кишки пустая. Патологических образований на высоте пальца не определяется. На перчатке следы кала естественной окраски.
Больной обследован в приемном отделении: ОАК: эр. 4,2×1012/л, Hb 128 г/л, Ht 37,3 %, тр. 221,0×109/л, Л 8,3×109/л; биохимический анализ крови: общий белок 57,0 г/л, мочевина 2,8 ммоль/л, креатинин 69,3 ммоль/л, билирубин общий 8,0 мкмоль/л, глюкоза 10,5 ммоль/л, АЛТ 8,6 Е/л, АСТ 16,8 Е/л.
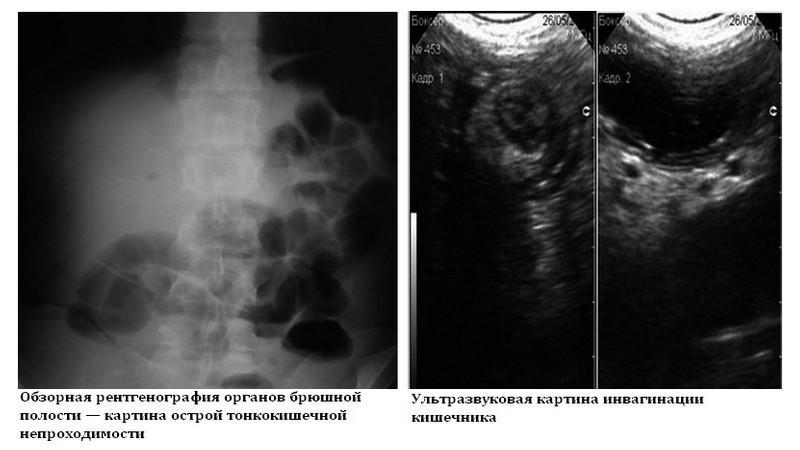
Обзорная рентгенография органов брюшной полости показала чаши Клойбера, арки, преимущественное расположение — левые отделы брюшной полости (рис. 1). На УЗИ ОБП — картина инвагинации кишечника на фоне выраженного пневматоза и гиперперистальтики, на левой половине правого рисунка — поперечная проекция инвагинации, так называемый «бутон розы» (рис. 2).
Принято решение о диагностической лапароскопии. На лапароскопии — в брюшной полости серозный выпот до 40 мл, вздутые петли тонкой кишки, при ревизии обнаружен тонко-тонкокишечный инвагинат (рис. 3). Учитывая опасность повреждения стенки тонкой кишки, выполнена конверсия.
Произведена средне-срединная лапаротомия, в тонкой кишке на расстоянии 240 см от связки Трейтца определяется инвагинат. С техническими трудностями произведена дезинвагинация. При ревизии тонкой кишки, вовлеченной в инвагинацию, перистальтика и пульсация прослеживаются, кишка признана жизнеспособной. В просвете данного участка тонкой кишки пальпируется округлой формы образование размерами 6,0×1,5×1,5 см, которое внешне напоминает дивертикул Меккеля, инвагинированный в просвет кишки.
Произведена клиновидная резекция тонкой кишки с данным образованием, с ушиванием просвета кишки двухрядным узловым швом. Данное образование и вызвало непроходимость тонкой кишки, явившееся этаким «грузилом», запустившим механизм инвагинации.
Результаты
Послеоперационный период гладкий, больной выписан на девятые сутки после хирургического вмешательства после снятия кожных швов.
Нас удивил результат патоморфологического исследования материала. В материале — фрагмент тонкой кишки и полиповидное образование, представленное гетеротопированными участками поджелудочной железы, состоящими из ацинусов и протоков, располагающихся между мышечными тяжами, с обширными кровоизлияниями и некрозами.
Таким образом, можно говорить о развитии панкреатита добавочной поджелудочной железы в течение нескольких месяцев, обструкция выводных протоков которой вызвала отек и воспаление, что, в свою очередь, запустило механизм инвагинации тонкой кишки.
При контрольном осмотре через два месяца — жалоб не предъявляет, самочувствие у больного хорошее, дискомфорт, периодические боли в животе, беспокоившие его несколько месяцев до поступления в стационар, купировались. Послеоперационный рубец в удовлетворительном состоянии. На УЗИ органов брюшной полости без значимой патологии. Уровень глюкозы крови в пределах нормы.
Ближайшие результаты проведенного лечения оцениваются как хорошие.
Обсуждение
Впервые описание дополнительной поджелудочной железы предоставил Шульц (1727), который обнаружил ее в дивертикуле Меккеля.
Существуют описания ассоциации аберрантной ПЖ, локализующейся в дивертикуле Меккеля, в сочетании с болезнью Крона, при этом эктопированная железа не проявлялась какими-либо самостоятельными симптомами. Вероятно, данную связь следует признать случайной, по крайней мере в настоящее время. При воспалении аберрантной ПЖ, локализующейся в дивертикуле Меккеля [4, 5], клиническая картина может имитировать острый аппендицит [6].
Первое гистологическое описание гетеротопии поджелудочной железы принадлежит J. Klob в 1859 г. К 1927 г. было описано 60 случаев добавочной поджелудочной железы. В последующие 20 лет — еще 415. В отечественной и зарубежной литературе к 1960 г. было описано 724 случая хористом.
Учитывая морфологическую картину, различают четыре варианта эктопии ПЖ:
• наличие всех ее компонентов;
• наличие только экзокринной части;
• наличие только островков;
• наличие одних протоков (аденомиоз).
В настоящее время частота встречаемости гетеротопии поджелудочной железы значительно увеличилась и составляет в среднем до 0,2 % при оперативных вмешательствах на органах брюшной полости и 0,5–13 % случаев при аутопсиях.
Такой существенный разброс статистических данных объясняют особенностями исследования секционного материала в разных прозектурах. Аберрантную ПЖ примерно вдвое чаще встречают у мужчин, чем у женщин. Наиболее часто аберрантная ПЖ локализована в гастродуоденальной зоне (63–70 % от всех случаев гетеротопии ПЖ) с преимущественным расположением в антральном и пилорическом отделах желудка (85–95 % всех случаев гетеротопии ПЖ в желудке) [7, 8]. В желудке аберрантная ПЖ чаще находится в подслизистом слое, ограничиваемая мышечной оболочкой, реже располагается субсерозно). В двенадцатиперстной и тощей кишке аберрантную железу встречают сравнительно реже: 9–36 % и 0,5–27 % случаев соответственно [9, 10]. Остальные локализации эктопии ПЖ: в стенку желчного пузыря, печень и внепеченочные желчные протоки, селезенку, дивертикул Меккеля обнаруживают не часто [11]. Достаточно редкой локализацией аберрантной ПЖ считают субсерозное расположение в тонкой кишке [12, 13], в стенке кисты ДПК, пищеводе. В исключительных случаях встречают гетеротопию ПЖ в легочную ткань, пупок и корень языка [14, 15].
Следует отметить, что при локализации в тонкой кишке бессимптомно протекает менее половины случаев, поскольку осложнения возникают несколько чаще [1].
Источник
