Острая странгуляционная тонкокишечная непроходимость код по мкб 10
В этой статье мы рассмотрим патологический синдром кишечной непроходимости, расскажем о причинах, симптомах у людей и что делать, как лечить этот недуг взрослым и пожилым, так же рассмотрим, как заболевание классифицируется в международной классификации болезней (МКБ 9, МКБ 10).
Кишечная непроходимость (илеус) представляет собой затруднение продвижения перевариваемого содержимого по кишечнику. Она провоцируется закупоркой просвета кишечника, спазмами, нарушениями иннервации и кровоснабжения.
Если поставлен диагноз “кишечная непроходимость”, симптомы, как у взрослых, так у пожилых людей проявляются в форме резкого болевого синдрома, задержки выведения кала и газов, рвоты.
Целью лечения этого состояния является восстановление нормальной проходимости кишечника и отведения каловых масс из организма.
Особенности состояния кишечной непроходимости
Непроходимость кишечника, или илеус, представляет собой скорее комплекс симптомов, а не самостоятельную нозологическую единицу. Гастроэнтерологи и колопроктологи говорят о том, что кишечная непроходимость сопровождает множество патологических процессов.
При этом состоянии затруднено продвижение химуса по тонкому и толстому кишечнику. Непроходимость кишечника является полиэтиологическим состоянием, то есть ее могут спровоцировать разнообразные причины. Формы состояния также многообразны. Ч
ем раньше выявлено состояние, тем более щадящие меры терапии применяются и тем больше вероятность успешного лечения.
Классификация непроходимости кишечника
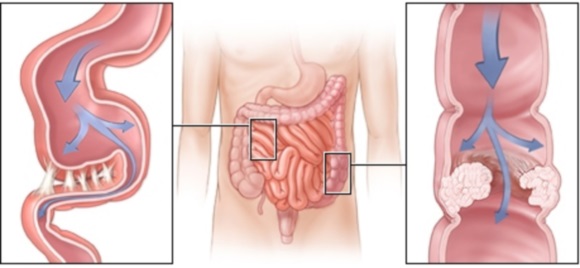
Есть несколько классификаций состояния, которые учитывают клинические механизмы, патогенез и анатомические особенности. Исходя из этих факторов можно поставить верный диагноз и подобрать корректные способы терапии, подходящие в конкретном случае.
Исходя из морфофункциональный причин различают такие виды непроходимости:
- Динамическая. В качестве ее подвидов можно выделить паралитическую и спастическую.
- Механическая. Здесь выделяют три формы, к ним относятся странгуляционная (ущемление, завороты, образование узлов), обтурационная (экстра- и интраинтестинальная), а также смешанная (инвагинации, спаечный процесс).
- Сосудистая. Провоцируется инфарктным состоянием кишечника.
Уровень локализации препятствия при перемещении перевариваемой пищи определяет разделение непроходимости на такие состояния, как:
- высокая тонкокишечная непроходимость;
- низкая тонкокишечная непроходимость;
- толстокишечная непроходимость.
Степень нарушения движения перевариваемой пищи определяет разделение состояния на непроходимость полного или частичного характера.
Клинические формы непроходимости бывают острыми, подострыми и хроническими. Также существует разделение состояния на врожденное (спровоцированное пороками развития) и приобретенное, или вторичное.
Код МКБ-10 и МКБ-9
Код по мкб 10:
- K31.5 – Непроходимость двенадцатиперстной кишки;
- K56.0 – Паралитический илеус;
- K56.1 – Инвагинация;
- K56.3 – Илеус, вызванный желчным камнем;
- K56.7 – Илеус неуточненный;
- P75* – Мекониевый илеус при кистозном фиброзе (E84.1+);
- P76.1 – Преходящий илеус у новорожденного.
Код по мкб 9:
- 537.2 – Хроническая дуоденальная непроходимость;
- 560.1 – Паралитическая кишечная непроходимость;
- 560.31 – Желчнокаменная кишечная непроходимость;
- 777.1 – Мекониальная илеус у плода или новорожденного;
- 777.4 – Временный илеус у новорожденного.
Стадии кишечной непроходимости
Для непроходимости кишечника характерно стадийное течение. В число стадий входят:
- Стадия “илеусного крика”. Ее продолжительность составляет от 2 часов до 14 часов. В симптоматике выделяют резкую болезненность.
- Интоксикационная стадия. Продолжается от 12 часов до 36 часов. Ее основу составляет “мнимое благополучие”, при этом снижается выраженность болевых ощущений и ослабляется кишечная перистальтика. Также проявляются такие симптомы непроходимости кишечника, как: задержка выведения кала и газов, вздутие.
- Терминальная стадия. Наступает через 36 часов от появления первых симптомов, проявляется симптомами патологии кровообращения и перитонитом.
Причины непроходимости кишечника
Каждая форма состояния провоцируется определенными причинами. Непроходимость спастического характера формируется при спазмировании кишечника рефлекторного характера. Сам спазм обуславливается такими причинами:
- глистные инвазии;
- инородные предметы в кишечнике;
- травмирование области живота;
- острая форма воспаления поджелудочной железы;
- желчная колика;
- колики почечной локализации, нефролитиаз, нефроптоз;
- пневмония, плеврит, пневмоторакс;
- реберные переломы;
- острые инфарктные состояния;
- патологии нервной системы (травмирование, острые нарушения мозгового кровообращения, дисциркуляторная энцефалопатия).
Паралитическая непроходимость кишечника провоцируется параличами и парезами кишечника. Они же развиваются из-за таких состояний, как:
- перитонит;
- хирургические манипуляции на органах брюшной полости;
- гемоперитонеум;
- интоксикация металлическими соединениями, производными морфина;
- пищевые отравления.
Обтурационная, или механическая, непроходимость кишечника, вызывается наличием препятствий по ходу движения химуса по просвету кишечника. В качестве препятствий могут выступать:
- каловые камни;
- безоары;
- желчные конкременты;
- накопления глистных организмов;
- новообразования, рак кишечника;
- инородный предмет;
- новообразования рядом расположенных органов (почек, репродуктивных органов и других).
Странгуляционная непроходимость кишечника у взрослых провоцируется компрессией кишечного просвета и сдавливанием сосудов брыжейки. Такое состояния наблюдается в следующих случаях:
- ущемление грыжи;
- заворот кишечника;
- образование узлов (кишечные петли перехлестываются и закручиваются между собой);
- инвагинация.
Такие нарушения развиваются при большой длине брыжейки, наличии спаечных сращений между кишечными петлями, снижении веса, голодании и следующим за ним переедании, резком увеличения давления внутри брюшной полости.
Сосудистая непроходимость кишечника провоцируется острой закупоркой сосудов, вызванной тромботическими состояниями, эмболией сосудистых элементов брыжейки.
Врожденная непроходимость кишечника имеет в основе аномалии при формировании кишечной трубки (дивертикулы, атрезии).
Симптомы непроходимости кишечника

Общими проявлениями, характерными для всех вариантов состояния, являются резкая болезненность, задержка отхождения газов и каловых масс, а также рвота. Абдоминальный болевой синдром характеризуется нестерпимым, схваткообразным течением.
Болевая схватка совпадает с волной перистальтики, пациент может стонать, меняется выражение лица, человек вынужден принимать специфические позы для того, чтобы смягчить приступ. На пике приступа боли проявляются шоковые симптомы, в число которых входят:
- побледнение кожи;
- образование холодного пота;
- снижение давления;
- увеличение частоты сердечных сокращений.
Стихание болезненности часто является нехорошим признаком: оно может говорить о некротических изменениях в ткани кишечника. Спустя вторые сутки после начала проявления симптоматики развивается перитонит.
Рвота также является симптомом, являющимся наиболее характерным для илеуса. При вовлечении в процесс участков тонкого кишечника наблюдается рвота многократного характера, довольно обильная.
После рвоты пациенту не становится легче. На начальном этапе рвота включает пищевые остатки, после этого – желчь, а в самом позднем периоде – кишечное содержимое. Поздняя рвота также носит название каловой, отличается гнилостным запахом. При толстокишечной непроходимости рвотный приступ может повториться 1-2 раза.
Задержка выведения кала и флатуляции – типичное проявление непроходимости кишечника. Осуществление ректального исследования позволяет обнаружить отсутствие содержимого в прямой кишке, при этом ее ампула растянута, а сфинктер зияет. В ситуации высокой тонкокишечной непроходимости задержки выведения кала может и не наблюдаться: кишечник опорожняется или самостоятельно, или в результате проведения клизмы.
Также при непроходимости кишечника возможно наблюдать такую симптоматику, как асимметричность живота, его вздутие, визуально заметные перистальтические движения.
Диагностические мероприятия при непроходимости кишечника
Для диагностики непроходимости предпринимаются такие меры:
- Перкуссия живота. При этом характерен тимпанический звук с металлическими оттенками, или симптом Кивуля. Перкуторный звук притуплен.
- Аускультация живота. На ранней стадии – избыточность перистальтики и “шум плеска”, на поздней стадии – “шум падающей капли”, слабая перистальтика.
- Пальпация живота. Врач определяет растянутость петель кишечника, или симптом Валя, а в более поздние сроки проявляется ригидность брюшной стенки.
- Ректальное и влагалищное исследование. Они помогают определить закупорку прямой кишки, а также выявить опухолевый процесс в области малого таза.
- Обзорная рентгенография. Методика позволяет выявить арки кишечника, чаши Клойбера и симптомы перистости.
- Рентгеновское исследование с применением контраста назначается в случаях, когда затруднена диагностика другими способами.
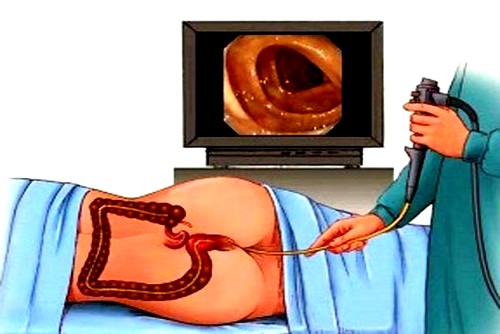
- Колоноскопия. Иногда этот метод является не только диагностическим, но и терапевтическим, то есть помогает разрешить кишечную непроходимость.
- Ультразвуковое исследование брюшной полости. Данная методика затрудняется пневматизацией кишечника, но она позволяет выявить опухолевые и воспалительные инфильтративные процессы.
Дифференциальная диагностика в случае непроходимости кишечника заключается в выявлении отличия патологии от таких состояний, как:
- острый аппендицит;
- язва желудка или кишечника с прободением;
- острая форма холецистита;
- острая форма панкреатита;
- почечные колики;
- беременность со внематочной локализацией.
Опытный специалист проведет все необходимые диагностические манипуляции и назначит корректное лечение для купирования симптоматики непроходимости кишечника.
Терапевтическая коррекция непроходимости кишечника
В случае непроходимости кишечника пациент в безотлагательном порядке должен быть госпитализирован в хирургическое стационарное отделение. До врачебного осмотра запрещается ставить клизмы, давать пациенту анальгетики, слабительные медикаменты, промывать желудок.
Если отсутствует перитонит, то в стационарных условиях проводится декомпрессия пищеварительного тракта при помощи аспирации содержимого пищеварительной системы посредством тонкого назогастрального зонда, а также сифонной клизмы.
При выраженных перистальтических движениях и схваткообразном болевом синдроме вводят спазмолитики (платифиллин, дротаверин). В случае пареза вводятся препараты, которые стимулируют моторику кишечного тракта (прозерин), а также проводится паранефральная блокада с использованием новокаина. Для коррекции нарушения баланса воды и электролитов внутривенно вводятся солевые растворы.
Если перечисленные меры не приносят видимого положительного результата, делается вывод о механическом характере илеуса, после чего проводится срочное хирургическое вмешательство.
Во время операции устраняется механическая обструкция, проводится резецирование пораженного участка кишечника, принимаются меры для предупреждения повторных случаев кишечной непроходимости.
Если непроходимость кишечника обусловлена опухолевым процессом в области толстого кишечника, то операция предполагает гемиколонэктомию, а также наложение колостомы. В случае неоперабельной опухоли хирурги накладывают обходной анастомоз. При перитоните выполняют трансверзостомию.
После оперативного вмешательства необходимы такие меры, как:
- восстановление объема циркулирующей крови,
- дезинтоксикация,
- введение антибиотиков,
- восстановление баланса белков, воды и электролитов.
Прогноз
Прогноз в случае непроходимости кишечника определяется временем начала и полнотой объема оказания терапевтических мер. Неблагоприятный исход возможен при позднем обнаружении непроходимости, а также у пожилых, ослабленных пациентов и при неоперабельных опухолевых процессах. Если выражен спаечный процесс, то есть высокая вероятность рецидивирования илеуса.
Профилактика
Профилактические меры в отношении непроходимости кишечника заключаются в своевременном выявлении и удалении опухолевых образований, предотвращении развития спаечных состояний, избавлении от глистных патологий. Не менее важно правильно питаться и избегать травмирования.
В случае обнаружения симптомов непроходимости кишечника следует сразу же обращаться к специалисту. Своевременная диагностика – залог правильно назначенных терапевтических мер и их эффективности, то есть выздоровления пациента.
Видео
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Тонкокишечная непроходимость.

Тонкокишечная непроходимость
Описание
Обструкция тонкой кишки. Это частичное или полное прекращение прохождения химуса через тонкую кишку, вызванное органическими или функциональными причинами. Он проявляется как боль в животе, рвота, задержка газов и стула, интоксикация, нарушения обмена веществ и гемодинамики. Поставлен диагноз МСКТ, рентгенография и УЗИ брюшной полости. Для терапии используются регуляторы моторики кишечника, инфузионная терапия, антибиотики, обезболивающие. Хирургическое лечение предполагает ревизию органов брюшной полости, секторальную резекцию тонкой кишки.
Дополнительные факты
В структуре вмешательств по поводу острой хирургической патологии операции из-за непроходимости тонкой кишки составляют примерно 15%. К категории риска относятся пациенты, ранее прооперированные по поводу травматических повреждений и заболеваний органов брюшной полости, а также люди с хроническими заболеваниями желудочно-кишечного тракта. Актуальность экспресс-диагностики заболевания обусловлена высоким уровнем общей и послеоперационной смертности (до 15,8% и до 36,2% соответственно), возникновением гнойных осложнений у 20% пациенты во время процедуры не позднее одного дня после появления симптомов.
Тонкокишечная непроходимость
Причины
Развитие непроходимости тонкой кишки связано с действием одного или нескольких провоцирующих факторов у пациентов с различными типами абдоминальной патологии. Анатомо-морфологические изменения в органах брюшной полости обычно становятся предпосылками возникновения заболевания. Нарушение проходимости тонкой кишки также может быть функциональным. Специалисты в области современной гастроэнтерологии и абдоминальной хирургии включают следующие предрасполагающие факторы:
• Врожденные пороки развития. Увеличение подвижности кишечника за счет удлинения брыжейки, наличия мешков брюшины, брыжеечных отверстий и слабых участков диафрагмы способствуют нарушению проницаемости тонкой кишки. Кроме того, дивертикул Меккеля может стать органическим субстратом заболевания. В 50-75% случаев заболевание связано с адгезией в брюшной полости и рубцовой деформацией кишечника. В группу риска входят пациенты, перенесшие перитонит, абдоминальные вмешательства при травмах живота, язвенной болезни, рака и т. Д. У 18-20% пациентов обструкция происходит из-за защемления петли тонкой кишки у ворот грыжевого выпячивания. Кишечная компрессия наблюдается как при наружных грыжах живота (пупочная, белая линия, паховая), так и при внутренних (диафрагма, внутрибрюшинная).
• Доброкачественные и злокачественные новообразования. Тонкая кишка чаще сдавливается опухолями из других органов брюшной полости. Реже просвет кишечника скрыт полипами тонкой кишки, аденокарциномой и другими видами рака, возникающими из его стенки. Редкой причиной обструкции тонкой кишки является зубной камень, образующийся в органах пищеварения. Механическим препятствием для развития химуса являются камни, которые попадают в кишечник из желчного пузыря через фистулу, кишечный и желудочный фитобезоар.
Производственные факторы необходимы для окклюзии и морфологических условий. Укрепление моторики тонкой кишки при воспалении кишечника, лекарственная стимуляция, значительные пищевые нагрузки после продолжительного голодания часто становятся толчком для развития патологии. Заболевание вызвано значительным повышением внутрибрюшного давления во время тренировок (поднятие тяжестей, интенсивные тренировки, роды). В редких случаях вторичная блокировка потока пищи через тонкую кишку вызвана обструкцией толстой кишки.
У некоторых пациентов состояние динамическое и возникает на фоне двигательных расстройств стенки тонкой кишки. Паретическая форма обструкции наблюдается после травм живота, на фоне перитонита, гипокалиемии. Спастическое нарушение прохождения химуса связано с нарушениями позвоночника и мозга в третичной коре, метастазами злокачественных новообразований, отравлением солями свинца и другими тяжелыми металлами. Очень редко заболевание развивается на фоне истерии.
Патогенез
В зависимости от основного этиологического фактора для возникновения обструкции тонкой кишки выделяются различные варианты: обструктивная, стенотическая, компрессионная, инвагинация, удушение и дискинезия. При сочетании нескольких предпосылок механизм разработки является сложным. Основой патогенеза обструкции тонкой кишки являются быстро прогрессирующие нарушения обмена веществ, структуры и функции кишечной стенки.
Из-за снижения активности фермента в просвете кишечника и морфологических изменений в его слизистой оболочке теменное пищеварение является недостаточным и реабсорбция ухудшается. Ситуация усугубляется массовым выбросом кинина и гистамина, которые увеличивают проницаемость стенок сосудов, вызывают застой микроциркуляции и улучшают ишемические процессы. Интенсивная потеря жидкости приводит к быстрому увеличению объема содержимого тонкой кишки, растяжению кишечника и появлению сильной боли.
В брюшной полости образуется серозный или геморрагический выпот. Прихват жидкости сопровождается обезвоживанием тканей, уменьшением объема циркулирующей крови и ее утолщением, резким уменьшением диуреза. Нарушения гемодинамики и обмена веществ возрастают. Результатом дистрофических процессов в тонкой ишемической кишечной стенке является массивная гибель клеток, усугубляемая активацией кишечной флоры и прогрессирующей эндотоксемией. При отсутствии лечения возникает перфорация кишечника.
Классификация
Наиболее клинически значимым является систематизация форм обструкции тонкой кишки с учетом ее происхождения, механизма и динамики развития. Нарушение проходимости может быть частичным и полным, острым, подострым, хроническим и периодическим. Учитывая этиопатогенетические характеристики, выделяют следующие виды заболеваний: В зрелом возрасте чаще всего возникает приобретенная обструкция, возникшая на фоне другой патологии. Врожденная форма заболевания обычно диагностируется у детей.
• Через механизм возникновения. Нарушение прохождения пищи через кишечник может быть механическим (морфологическим). При отсутствии органических нарушений обструкция называется динамикой.
• По состоянию тонкого кишечника кровоснабжение. При обструктивной форме патологии кровообращение в стенке кишечника сохраняется. Для более серьезного удушения и смешанных вариантов характерно нарушение или прекращение кровоснабжения.
Симптомы
Клиническая картина заболевания быстро развивается — в течение нескольких часов. Для обструкции тонкой кишки характерна триада признаков: боль в животе, рвота, стул и задержка газа. Боль интенсивная, узкая с локализацией в пупочной и эпигастральной областях. Рвота с пониженной проходимостью тонкой кишки повторяется, сначала с содержимым желудка, затем рвота становится каловой. Недостаток стула возникает только в случае полной обструкции.
В первой фазе заболевания наблюдается активная перистальтика, пациент может слышать грохот и притирку в животе на расстоянии. В поздний период болезни наступает «аускультативная тишина». Отечность и асимметрия живота не отмечены. О тяжелом течении кишечной непроходимости свидетельствуют симптомы шока: бледность кожи, холодный пот, резкое падение артериального давления, учащение пульса. С переходом заболевания в терминальную стадию боль стихает.
Запор у взрослых. Запор у детей. Каловая рвота. Лейкоцитоз. Нейтрофилез. Рвота. Холодный пот.
Возможные осложнения
При длительном наличии непроходимости тонкой кишки возникают ишемия и некроз кишечной стенки, что может привести к перфорации и кровотечению. При попадании инфицированного кишечного содержимого в брюшную полость возникает разлитой перитонит, который трудно поддается лечению. Согласно исследованиям, прогрессирующий перитонит является причиной смерти у пациентов со сложной формой кишечной непроходимости в 25% случаев.
Задержка кишечного содержимого приводит к всасыванию токсических соединений в кровоток. Это основная причина почечной недостаточности. Из-за сильного отравления и проникновения бактерий в кровоток из просвета кишечника возможны местные гнойные осложнения или генерализация инфекции с развитием сепсиса. Различают внекишечные осложнения заболевания и тромбоэмболию крупных сосудов и инфаркт миокарда.
Диагностика
Диагностика несложна в разгар болезни, когда у пациента появляются патогномоничные признаки. На начальном этапе обструкция тонкой кишки может имитировать другие хирургические заболевания брюшной полости, поэтому требуется тщательное обследование пациента. Наиболее информативными являются:
• УЗИ брюшной полости. Ультразвуковое исследование — это метод скрининга, который позволяет выявить типичные признаки обструкции: расширить просвет тонкой кишки более чем на 5 см, уменьшив толщину кишечной стенки. Кроме того, УЗИ брюшной полости помогает визуализировать характер моторики кишечника. УЗИ иногда выявляет спайки, которые являются причиной заболевания.
• Рентгенографическое исследование. При панорамном рентгенологическом исследовании брюшной полости, выполненном в положении лежа на спине, видны обширные кишечные петли с присутствием жидкости. На рентгенограмме в вертикальном положении с обструкцией тонкой кишки, чаши Клойбера (опухший кишечный отек с горизонтальным уровнем жидкости), выявляются складки Керкринга.
• Компьютерная томография. Выполнение MDCT брюшной полости с усилением болюсным контрастом является «золотым методом» для диагностики обструкции на уровне тонкой кишки. Наблюдается заметное расширение кишечной петли проксимальнее места обструкции, переходных зон, «фекалоидный» стаз в тонкой кишке. Патологические изменения в толстой кишке отсутствуют.
Лабораторные методы имеют второстепенное значение. В общем анализе крови определяются неспецифические воспалительные изменения: высокий лейкоцитоз и нейтрофилия, повышение СОЭ, повышение скорости интоксикации лейкоцитами. При биохимическом анализе крови, гипоальбуминемии, возможно повышение концентрации мочевины и креатинина. При недостаточной информации о других методах проводится лапароскопическое исследование брюшной полости.
Прежде всего, кишечная форма расстройства должна быть дифференцирована с другими заболеваниями из группы «острого живота» (аппендицит, панкреатит и холецистит). Основным диагностическим критерием является выявление характерных изменений в рентгенографии и КТ. В пользу кишечной непроходимости выделяется быстрое ухудшение состояния больного, рвота фекалиями. Обследование проводится абдоминальным хирургом в соответствии с указаниями других специалистов (например, онкологов с подозрением на новообразование в качестве причины патологии).
Лечение
Пациенты с подозрением на патологию срочно поступают в хирургический стационар. Начать терапию, чтобы восстановить пассаж кишечного содержимого. Потребление пищи полностью ограничено. Назогастральный зонд или кишечный зонд устанавливают для декомпрессии верхних отделов желудочно-кишечного тракта. Сифонные клизмы используются для очистки нижней части кишечника. Медикаментозная пробная терапия назначается без признаков перитонита и включает следующие группы препаратов:
• Регуляторы моторики стенки тонкой кишки. Миотропные противосудорожные препараты и М-антихолинергики рекомендуются при тяжелых спастических явлениях. Показано, что у пациентов с признаками пареза гладких мышц есть ингибиторы холинэстеразы, которые повышают моторику кишечника.
• Инфузионные растворы. Соль и сбалансированные полиионные препараты используются для пополнения объема связанной жидкости, улучшения реологии крови и устранения недостатка энергии. Согласно информации, вводятся коллоидные растворы, жировые эмульсии, составы с аминокислотами.
• Анальгетики. Наиболее эффективными для купирования сильных болей при кишечной непроходимости являются наркотические анальгетики. При необходимости и отсутствии противопоказаний возможно проведение двусторонней паранефральной новокаиновой блокады.
• Антибактериальные препараты. Антибиотики используются профилактически для предотвращения патологической активации кишечной микрофлоры и предотвращения перитонита. Стандартные терапевтические схемы обычно включают введение цефалоспоринов 2-3 поколения.
Эффективность фармакотерапии подтверждается разрешением процесса: облегчение боли, обильные выделения стула, газов, возникающие в течение 1-1,5 часа после приема лекарств. Обычно консервативная терапия позволяет справиться с динамическим вариантом обструкции. При неэффективности лекарств, появлении перитонеальных симптомов, выявлении морфологического субстрата, срединной лапаротомии проводится ревизия органов брюшной полости, сегментарная резекция тонкой кишки и удаление инородного тела из кишечника.
Список литературы
1. Клиническая хирургия: национальное руководство в 3 т. / Савельев В. С. , Кириенко А. И. – 2009.
2. Кишечная непроходимость. Руководство для врачей/ Ерюхин И. А. , Петров В. И. , Ханевич М. Д. – 1999.
3. Кишечная непроходимость: учебно-методическое пособие/ Неверов П. С. – 2017.
4. Острая тонкокишечная непроходимость неопухолевого генеза (патогенез, диагностика, лечение) (клинико-экспериментальное исследование). Автореферат диссертации/ Чуприс В. Г. – 2009/.
Источник
