Острая дыхательная недостаточность код мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Дыхательная недостаточность.

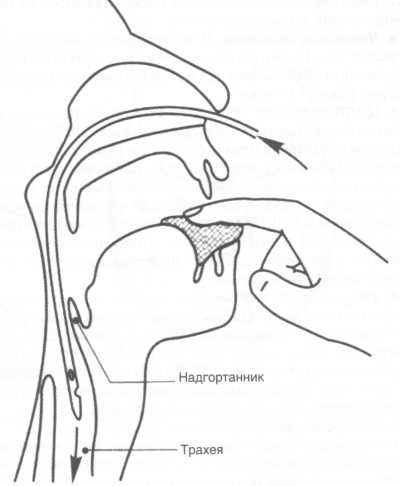
Первая помощь при острой дыхательной недостаточности
Описание
Дыхательная недостаточность. Патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. Основу клинической картины дыхательной недостаточности составляют признаки гипоксемии и гиперкапнии, синдром утомления дыхательной мускулатуры и одышка.
Дополнительные факты
Дыхательная недостаточность. Патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания.
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм , а также повышением парциального давления углекислоты более 45 мм.
Причины
К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить различные острые и хронические заболевания бронхолегочной системы (бронхоэктатическая болезнь, пневмония, ателектаз, кавернозные полости, дессиминированные процессы в легком, абсцессы и тд ), поражения ЦНС, анемия, гипертензия в малом круге кровообращения, сосудистая патология легких и сердца, опухоли легких и средостения и тд.
Дыхательная недостаточность классифицируется по ряду признаков: 1. По патогенезу (механизму возникновения):
• паренхиматозная (гипоксемическая, дыхательная или легочная недостаточность I типа).
Для дыхательной недостаточности по паренхиматозному типу характерно понижение содержания и парциального давления кислорода в артериальной крови (гипоксемия), трудно корригируемое кислородной терапией. Наиболее частыми причинами данного типа дыхательной недостаточности служат пневмонии, респираторный дистресс-синдром (шоковое легкое), кардиогенный отек легких.
• вентиляционная («насосная», гиперкапническая или дыхательная недостаточность II типа).
Ведущим проявлением дыхательной недостаточности по вентиляционному типу служит повышение содержания и парциального давления углекислоты в артериальной крови (гиперкапния). В крови также присутствует гипоксемия, однако она хорошо поддается кислородотерапии. Развитие вентиляционной дыхательной недостаточности наблюдается при слабости дыхательной мускулатуры, механических дефектах мышечного и реберного каркаса грудной клетки, нарушении регуляторных функций дыхательного центра. 2. По этиологии (причинам):
• обструктивная.
Дыхательная недостаточность по обструктивному типу наблюдается при затруднении прохождения воздуха по воздухоносным путям – трахее и бронхам вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью При этом страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания.
• рестриктивная (или ограничительная).
Дыхательная недостаточность по рестриктивному (ограничительному) типу характеризуется ограничением способности легочной ткани к расширению и спаданию и встречается при экссудативном плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе Дыхательная недостаточность при этих состояниях развивается из-за ограничения максимально возможной глубины вдоха.
• комбинированная (смешанная).
Дыхательная недостаточность по комбинированному (смешанному) типу сочетает признаки обструктивного и рестриктивного типов с преобладанием одного из них и развивается при длительном течении сердечно-легочных заболеваний.
• гемодинамическая.
Причиной развития гемодинамической дыхательной недостаточности могут служить циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого участка легкого. К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца. При этом происходит смешение венозной и оксигенированной артериальной крови.
• диффузная.
Дыхательная недостаточность по диффузному типу развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении. 3. По скорости нарастания признаков:
• острая.
Острая дыхательная недостаточность развивается стремительно, за несколько часов или минут, как правило, сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации.
• хроническая.
Развитие хронической дыхательной недостаточности может происходить на протяжении нескольких месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов, также может быть следствием неполного восстановления после острой ДН. 4. По показателям газового состава крови:
• компенсированная (газовый состав крови нормальный);
• декомпенсированная (наличие гипоксемии или гиперкапнии артериальной крови). 5. По степени выраженности симптомов дыхательной недостаточности:
• ДН I степени – характеризуется одышкой при умеренных или значительных нагрузках;
• ДН II степени – одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;
Классификация
• ДН III степени – проявляется одышкой и цианозом в покое, гипоксемией.
Симптомы
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
• проявления гипоксемии;
• проявления гиперкапнии;
• синдром слабости и утомления дыхательной мускулатуры;
• одышка.
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц). ЧД более 25 в мин. Может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. Может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание. Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии.
Возможные осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок.
Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови).
При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение
Лечение пациентов с дыхательной недостаточностью предусматривает:
• восстановление и поддержание оптимальной для жизнеобеспечения вентиляции легких и оксигенации крови;
• лечение заболеваний, явившихся первопричиной развития дыхательной недостаточности (пневмонии, экссудативного плеврита, пневмоторакса, хронических воспалительных процессов в бронхах и легочной ткани ).
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм , при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп.
При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.
Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и тд ). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов.
Профилактика
Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: J96.9
МКБ-10 / J00-J99 КЛАСС X Болезни органов дыхания / J95-J99 Другие болезни органов дыхания / J96 Дыхательная недостаточность, не классифицированная в других рубриках
Определение и общие сведения[править]
Дыхательная недостаточность (ДН) — неспособность системы дыхания обеспечить нормальный газовый состав артериальной крови.
Более практично следующее определение: ДН — патологический синдром, при котором парциальное напряжение кислорода в артериальной крови (РаО2) меньше 60 мм рт.ст. и/или парциальное напряжение углекислого газа (РаСО2) больше 45 мм рт.ст.
Классификация
Существует несколько типов классификаций ДН:
• по патогенезу;
• по скорости развития;
• по степени тяжести;
• по анатомическому принципу.
а) Патогенетическая классификация дыхательной недостаточности
Различают две большие категории ДН: гипоксемическую (паренхиматозную, легочную, или ДН 1-го типа) и гиперкапническую (вентиляционную, «насосную», или ДН 2-го типа.
б) Классификация дыхательной недостаточности по скорости развития
По скорости развития различают острую и хроническую ДН.
в) Классификация дыхательной недостаточности по степени тяжести
Классификация дыхательной недостаточности по степени тяжести основана на газометрических показателях (различают 3 степени).
Этиология и патогенез[править]
Условно среди причин ДН принято выделять поражение центральной нервной системы (ЦНС) и дыхательного центра; нейромышечные заболевания, болезни грудной клетки, болезни дыхательных путей и альвеол.
Клинические проявления[править]
Клинические проявления ДН зависят от этиологии и типа ДН, ее тяжести. Наиболее универсальными симптомами ДН являются диспноэ, признаки и симптомы гипоксемии, гиперкапнии, дисфункции дыхательной мускулатуры.
Один из наиболее универсальных симптомов ДН — диспноэ или одышка, т.е. некомфортное либо неприятное ощущение собственного дыхания. Диспноэ при ДН чаще всего определяется больным как «ощущения дыхательного усилия» и очень тесно связано с активностью инспираторных мышц и дыхательного центра. Гипоксемия и гиперкапния также вносят важный вклад в развитие диспноэ, однако корреляции между ΡaO2 и ΡaCO2 и диспноэ довольно слабые, поэтому классификации ДН не могут быть основаны на градациях диспноэ. У пациентов с вентиляционной ДН респираторная поддержка является наиболее эффективным методом коррекции диспноэ, и если одышка не уменьшается, то должны исключаться другие ее возможные причины, например эмболия легочной артерии, пневмоторакс и др.
Клинические проявления гипоксемии (РаО2 ≤60 мм рт.ст.) трудно отграничить от других проявлений ДН (например, гиперкапнии). Наиболее чувствительным органом-мишенью для гипоксемии является головной мозг, поражение которого наступает раньше других органов. При снижении РаО2 до 55 мм рт.ст. у нормального индивидуума нарушается память на текущие события, а при уменьшении РаО2 до 30 мм рт.ст. происходит потеря сознания. У пациентов с сосудистыми поражениями головного мозга клинические симптомы могут появляться и при менее выраженных значениях РаО2. Важным клиническим признаком гипоксемии является цианоз. Он отражает тяжесть гипоксемии, независимо от ее причины, и появляется при повышении концентрации восстановленного гемоглобина в капиллярной крови более 5 г/дл, т.е. обычно при РаО2 <60 мм рт.ст. и Sa02 <90%. Для ДН характерен центральный цианоз, при котором артериальная кровь, покидающая левый желудочек, недостаточно оксигенирована.
Характерными гемодинамическими эффектами гипоксемии являются тахикардия и умеренная артериальная гипотензия. Маркёры хронической гипоксемии — вторичная полицитемия и легочная гипертензия. Длительно существующая легочная гипертензия приводит к развитию легочного сердца и застойной сердечной недостаточности.
Клинические эффекты гиперкапнии (РаСО2 ≥45 мм рт.ст.) могут быть результатом как повышенного ответа со стороны симпатической нервной системы, так и прямого действия избытка СО2 на ткани. Основными проявлениями повышения РаСО2 являются гемодинамические эффекты (тахикардия, повышение сердечного выброса, системная вазодилатация — у больных с гипер-капнией, как правило, теплые конечности) и эффекты со стороны центральной нервной системы (хлопающий тремор, бессонница, частые пробуждения ночью и сонливость в дневное время, утренние головные боли, тошнота). При быстром повышении РаСО2 возможно развитие гиперкапнической комы, что связано с повышением мозгового кровотока, внутричерепного давления и развитием отека мозга. Как правило, гиперкапническая кома сопровождается отеком сосков дисков зрительных нервов. Толерантность к хронической гиперкапнии при условии адекватной оксигенации может быть значительной, некоторые больные адаптированы к РаСО2 до 90-140 мм рт.ст.
К физикальным признакам, характеризующим дисфункцию (утомление и слабость) дыхательной мускулатуры, относятся тахипноэ и изменение дыхательного паттерна (стереотипа). Та-хипноэ — частый признак легочных и сердечных заболеваний, повышение частоты дыхания >25 мин-1 может быть признаком начинающегося утомления дыхательных мышц. Брадипноэ (ЧД <12 мин-1) является более серьезным прогностическим признаком, чем тахипноэ. Постепенная смена частого дыхания редким может быть предвестником остановки дыхания. «Новый» паттерн дыхания характеризуется вовлечением дополнительных групп дыхательных мышц и, возможно, является отражением попытки дыхательного центра выработать оптимальную стратегию во время стрессовых условий. Могут вовлекаться мышцы верхних дыхательных путей в виде активных раздуваний крыльев носа.
При осмотре и пальпации надключичных областей может быть обнаружено синхронное с дыханием напряжение лестничных мышц. При быстро развившейся тяжелой бронхиальной обструкции происходит активное вовлечение в процесс дыхания грудино-ключично-сосцевидных мышц. При пальпации также можно обнаружить активное сокращение брюшных мышц во время выдоха. Данный признак присутствует при тяжелом ограничении воздушного потока и гиперинфляции легких.
При высокой нагрузке на аппарат дыхания теряется мягкая и синхронная инспираторная экскурсия кнаружи груди и живота, что приводит к так называемой торакоабдоминальной асин-хронии. В крайних случаях утомления и слабости дыхательных мышц может выявляться явное парадоксальное дыхание: во время вдоха живот втягивается вовнутрь, а грудная клетка движется кнаружи.
Работа дыхания при ОДН может увеличиться в 10-20 раз. К сожалению, клинически очень трудно аккуратно оценить «избыточную» работу дыхания. Ориентировочными признаками избыточной работы дыхания являются такие симптомы, как тахикардия, потливость, парадоксальный пульс, ЧД выше 30-35 мин-1, использование в акте дыхания вспомогательной мускулатуры.
Респираторная недостаточность неуточненная: Диагностика[править]
Основной инструментальный метод оценки ДН — газовый анализ артериальной крови.
Наряду с показателями газового состава крови, основные тесты ФВД позволяют не только оценивать тяжесть ДН и вести наблюдение за состоянием больного, но и определять возможные механизмы развития ДН, оценивать ответ больных на проводимую терапию.
Большое значение в настоящее время придается оценке функции дыхательных мышц. Наиболее простым методом является оценка максимального инспираторного (MIP) и экспираторного (MEP) давлений в полости рта.
Дифференциальный диагноз[править]
Респираторная недостаточность неуточненная: Лечение[править]
Все методы терапии ДН условно можно разделить:
• на терапию, направленную на разрешение причины, приведшей к развитию ДН;
• методы, обеспечивающие поддержание проходимости дыхательных путей;
• нормализацию транспорта кислорода;
• снижение нагрузки на аппарат дыхания.
Этиотропная терапия, к сожалению, далеко не всегда возможна при ДН. В основном устранить причину ДН можно при ОДН. При ХДН очень редко удается радикально изменить течение ДН, хотя в последнее время и это стало возможным благодаря развитию трансплантации легких.
Поддержание проходимости дыхательных путей
Для обеспечения проходимости дыхательных путей применяются препараты разных классов — бронходилататоры и мукорегуляторы. Бронходилататоры β2-агонисты, антихолинергические препараты, теофиллины- являются препаратами первой линии при бронхообструктивных заболеваниях (бронхиальная астма, ХОБЛ), однако они имеют определенное значение и при других заболеваниях, так как обструкция дыхательных путей за счет развития бронхоспазма и нарушения отхождения мокроты является универсальным осложнением многих форм ДН.
Мобилизация и удаление мокроты могут быть успешно достигнуты при помощи методов кинезитерапии. Традиционный метод — постуральный дренаж с перкуссией и вибрацией грудной клетки. Однако он довольно трудоемкий, дорогой и, кроме того, может спровоцировать бронхоспазм и ухудшение респираторных функций (транзиторная гипоксемия). У больных с повышенной продукцией мокроты используется метод кашлевой техники — 1-2 форсированных выдоха от исходно низких легочных объемов с последующей релаксацией и контролируемым дыханием.
Задачей гемодинамической поддержки при ДН является поддержание адекватного сердечного выброса и доставки кислорода к тканям при минимально возможном окклюзионном давлении в легочной артерии. При наличии гипотензии назначают препараты для восполнения объема циркулирующей жидкости (растворы) и/или вазопрессоры. При повышенном объеме внутрисосудистой жидкости и объемной перегрузке правого желудочка показано использование диуретиков. Для поддержания гематокрита в пределах 40-45% и повышения кислородтранспортной функции крови рекомендовано использование трансфузии эритроцитарной массы. Превышение гематокритом этого уровня приводит к повышению вязкости крови, снижает перфузию центральной нервной системы и может снизить сердечный выброс.
Снижение нагрузки на аппарат дыхания
Снижение нагрузки на аппарат дыхания может быть достигнуто при помощи мероприятий, снижающих бронхиальное сопротивление (бронхолитики, гелиокс, трахеостомия, удаление бронхиального секрета) и повышающих комплаенс легких и грудной клетки.
Респираторная поддержка (искусственная вентиляция легких — ИВЛ) — наиболее эффективный метод снижения нагрузки на аппарат дыхания и коррекции нарушений оксигенации. В зависимости от того, насколько респиратор выполняет работу дыхания за пациента, различают контролируемую (принудительную, управляемую) вентиляцию: спонтанное дыхание отсутствует, весь процесс осуществляется респиратором, и вспомогательную (триггерную) вентиляцию (ВИВЛ): респиратор поддерживает, усиливает каждое дыхательное усилие больного. Основные задачи респираторной поддержки:
• выигрыш дополнительного времени для разрешения причины, вызвавшей острую ДН;
• коррекция нарушенного газообмена;
• разгрузка и восстановление функции дыхательной мускулатуры.
У больных с ДН на фоне обструктивных заболеваний легких эффективный метод уменьшения нагрузки на аппарат дыхания — ингаляции гелиокса (смесь гелия с кислородом с содержанием гелия от 60 до 80%).
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Пульмонология [Электронный ресурс] : Национальное руководство. Краткое издание / под ред. А. Г. Чучалина — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970437872.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
