Остеосаркома бедренной кости код мкб
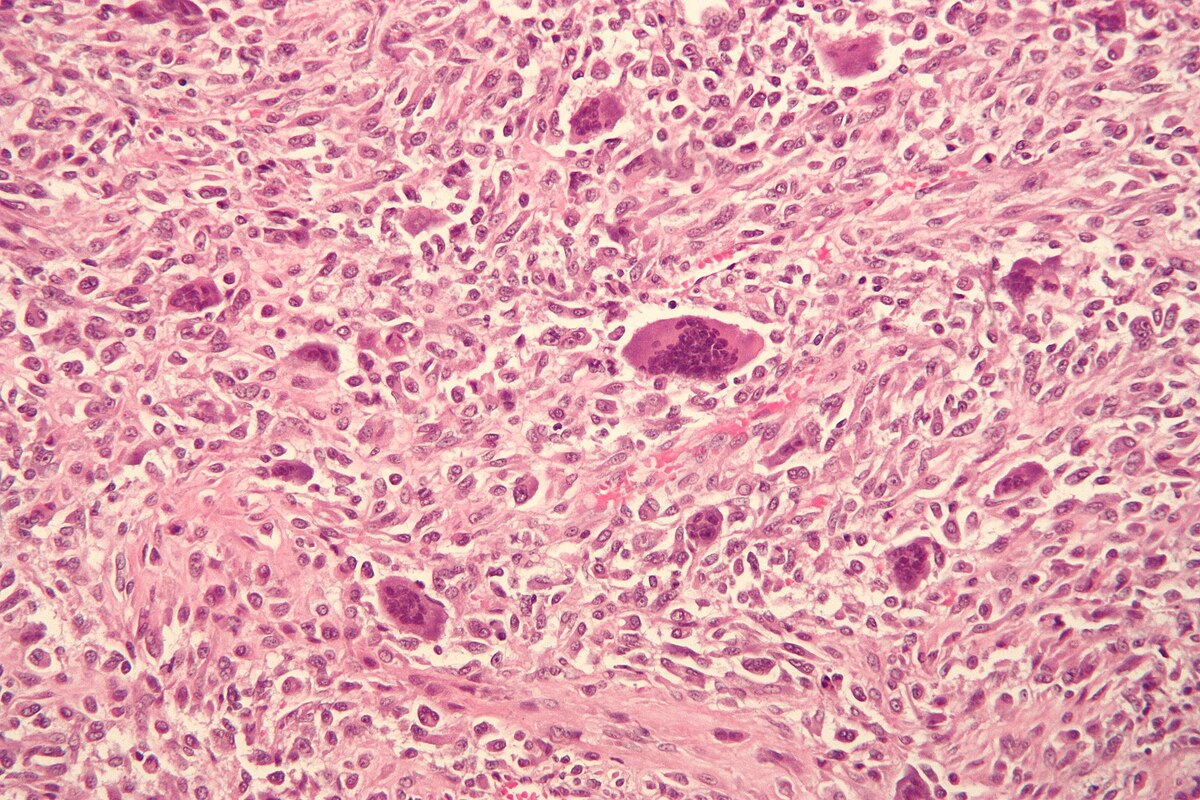
Общая информация
Остеосаркома или остеогенная саркома (от лат osteon кость, греч sarkos плоть, oma опухоль) — это злокачественная опухоль, разрастающаяся из костной ткани. Отличается быстрым стремительным ростом и метастазированием в другие органы и ткани. Чаще первичная опухоль образуется ближе к метаэпифизу длинных трубчатых костей (большеберцовой, плечевой, бедренной и тп), реже подвержены плоские кости (челюсти, кости черепа). Более подвержены образованию остесаркомы дети в период активного роста костей 13-19 лет. По половому признаку заболеванием страдают больше мужчины, нежели женщины. По достижению 45 летнего возраста человека, статистика говорит о более редкой заболеваемости остеосаркомой.
Патогенез.
Точно установленная причина возникновения остеосаркомы на данный момент отсутствует, но провоцирующими факторами данного заболевания могут являться:
-Генные мутации,
-Предшествующие травмы (ушибы, переломы),
-Генетическая предрасположенность,
-Малигнизация опухолей костей (перерождение доброкачественной в злокачественную опухоль),
-Костные кисты,
-Хронический остеомиелит,
-Профессиональная вредность (работа с химическими и радиоактивными веществами)
Классификация.
Классификация по ТNM:
Т (Tumor) Размер:
Т1- размер менее или равен 8 см
Т2- размер более 8 см
Т3- Размер более 8 см и метастазирование в ту же кость.
N ( Nodulus) регионарные лимфоузлы:
N0- метастазов в лимфоузлы нет
N1- метастазы в регионарные лимфоузлы
M (Metastasis) метастазы
М0- без метастазов,
М1-отдаленные метастазы,
М1а- метастазы в кости,
М1b- метастазы в другие органы и ткани.
По локализации опухоли в кости:
-Центральная низкозлокачественная
-Параоссальная
-Периостальная
-Поверхностная высокозлокачественная
Признаки остеосаркомы.
Болезнь развивается постепенно первые симптомы неспецифичны, напоминают начальные признаки других заболеваний опорно-двигательного аппарата (артроза, синовиита и т.п) .
Постепенно, по мере деструкции-разрушения костной ткани пациент испытывает локальную боль, как правило в области крупных костей и суставов (плечевой, коленный, тазобедренный) не связанную с нагрузкой, которая со временем усиливается. В прилегающих суставах развивается ограничение объема движений, постепенно приводящая к формированию контрактуры. Видимыми признаками является изменение формы пораженной конечности, нарастающий отек. На более поздних стадиях изменяется цвет кожных покровов в пределах развития патологического процесса, что связано с патологическим расширением вен малого калибра.
!!!Отсутствие своевременной диагностики и адекватного лечения может привести к патологическому перелому.
Диагностика.
После визуального осмотра, антропометрических методов исследования и сбора анамнеза назначают
К инструментальной диагностики относятся:
Рентгенография- базовый метод исследования позволяющий первично оценить состояние анатомической области, где предположительно развивается патологический процесс.
Для более детального изучения патологического очага (размер, плотность, структура) , в случае его выявления используют более современные и точные методы диагностики, такие как КТ и МРТ.
Дополнительным методом исследования, позволяющим выявить не только первичный очаг, но и отдаленные метастазы локализованные в других органах, является ПЭТ-КТ.
После постановки предварительного диагноза для его уточнения необходимо определить клеточный состав опухоли. Сделать это возможно только при помощи микроскопии( гистологическое, цитологическая диагностика). Забор материала для проведения которой осуществляется малоинвазивным методом-бипсия.
Неотъемлемой частью диагностики данного заболевания, наряду с инструментальными методами описанными выше, является проведение лабораторных анализов, позволяющее оценить неспецифические (общие) изменения нормальных показателей физиологических функций организма но и выявить специфические онкомаркеры
!!!порядок проведения и объем диагностических исследований необходимо согласовать с лечащим врачом, так как некоторые из них при наличии сопутствующих заболеваний противопоказаны.
Лечение.
Выбор тактики лечения зависит от нижеперечисленных факторов:
— локализации опухоли,
— стадии и размера опухоли,
— сопутствующих заболеваний,
— наличие рецидивов,
— «сохранность пациента» и т.п
Согласно клиническим рекомендациям, лечение остеосаркомы можно разделить на 3 обязательных составляющих:
1) Предоперационная химиотерапия направлена на обеспечение снижения опухолевого роста. Для этого используют препараты из группы цитостатиков: Эмбихин, Метотрексат, Тиофосфамид, Меркаптопурин, Лейкеран, Цитарабин и т.д.
2) Оперативное лечение, заключающееся непосредственно в удалении очага опухолевого процесса. Ранее хирурги действовали более радикально, ампутируя пораженную конечность. В настоящее время прибегают к более щадящим методикам, замещая сустав эндопротезом, а иссеченную кость-штифтом, выполняющим опорную функцию.
3) Послеоперационная химиотерапия направлена на уничтожение оставшихся в организме злокачественных клеток.
Лучевую терапию для лечения применяют только в случае абсолютных (жизнеугрожающих) противопоказаний к оперативному лечению, так как этот метод малоэффективен.
Прогноз.
Качество и продолжительность жизни больного зависит от многих факторов, в том числе:
— своевременности постановки диагноза, что позволяет провести максимально эффективное лечение;
С течением времени, пятилетняя выживаемость пациентов возросла с 10% до 60%, что является свидетельством эффективности лечения.
Источник
Остеогенная саркома — саркома, злокачественные клетки которой происходят из костной ткани и продуцируют эту ткань. В некоторых из этих опухолей доминируют хондробластические или фибробластические компоненты. Рентгенологически подразделяется на остеолитическую, остеопластическую (склеротическую) и смешанную формы. Остеогенная саркома — чрезвычайно злокачественное новообразование. Возникая непосредственно из элементов кости,
она характеризуется бурным течением и склонностью рано давать метастазы.
Термин «остеогенная саркома» был введён в 1920 г. Джеймсом Юингом (англ.)русск..
Заболеваемость[править | править код]
Остеогенная саркома наблюдается в любом возрасте, но около 65 % всех случаев падает на период от 10 до 30 лет, и чаще всего развитие саркомы отмечается в конце полового созревания. Мужчины поражаются в два раза чаще, чем женщины. Излюбленной локализацией являются длинные трубчатые кости; на долю плоских и коротких костей падает не больше одной пятой части всех остеогенных сарком. Кости нижних конечностей поражаются в 5-6 раз чаще, чем кости верхних конечностей, и 80 % всех опухолей нижних конечностей гнездятся в области коленного сустава. Первое место по частоте занимает бедро, на долю которого падает половина всех остеогенных сарком, затем следует большеберцовая кость, плечевая, тазовые кости, малоберцовая, плечевой пояс, локтевая кость. Лучевая кость, где так часто наблюдается гигантоклеточная опухоль, исключительно редко дает рост остеогенной саркомы. Почти никогда остеогенная саркома не исходит из надколенника. Поражение черепа имеет место главным образом в детском возрасте, а также в старости в качестве осложнения обезображивающей остеодистрофии. Типичной локализацией остеогенной саркомы в длинных трубчатых костях является мета- эпифизарный конец, а у детей и юношей, до наступления синостоза, — метафиз кости. В бедренной кости поражается обыкновенно дистальный конец, но около 10 % остеогенных сарком бедра гнездятся в диафизе и оставляют метафизы нетронутыми. В большеберцовой кости остеогенная саркома только в одном случае из десяти располагается в дистальном конце — типичным местом служит проксимальный медиальный мыщелок. Таким же типичным местом для плечевой кости является область шероховатости дельтовидной мышцы.
Течение болезни[править | править код]
Начало заболевания не всегда удается точно определить. Неясные тупые боли появляются вблизи сустава, так как первично опухоль локализуется чаще всего вблизи метафизарного отдела трубчатой кости. Возникает боль в суставе без объективных признаков выпота в нём, часто после травмы в прошлом. По мере расширения границ опухоли и вовлечения в процесс соседних тканей боли усиливаются. Появляются отчётливое утолщение метадиафизарного отдела кости, выраженная пастозность тканей, венозная сеть кожи ясно определяется. К этому времени возникает контрактура в суставе, увеличивается хромота. При пальпации — резкая боль. Сильные ночные боли, не снимаемые анальгетиками и не связанные с функцией конечности и не утихающие даже при фиксации в гипсе. Опухоль стремительно распространяется по соседним тканям, быстро заполняет костномозговой канал, прорастает в мышцы, очень рано дает обширные гематогенные метастазы, особенно в лёгкие, головной мозг; метастазы в кости крайне редки.
Рентгенодиагностика остеогенных сарком несложна. Для начальных стадий характерен остеопороз кости, контуры опухоли смазаны, за пределы метафиза она не распространяется. Вскоре намечается дефект костной ткани. В некоторых опухолях отмечаются пролиферативные, остеобластические процессы. В этих случаях отслоенная надкостница веретенообразно вздута, иногда, прерываясь, дает картину «козырька». Характерен, особенно у детей, игольчатый периостит, когда остеобласты продуцируют костную ткань по ходу кровеносных сосудов, то есть перпендикулярно кортикальному слою, образуя так называемые спикулы. Дифференциальный диагноз остеогенной саркомы проводят между хондросаркомой, эозинофильной гранулемой, хрящевыми экзостозами, остеобластокластомой.
Лечение[править | править код]
Лечение остеогенной саркомы включает в себя следующие стадии:
- Предоперационная химиотерапия для подавления микрометастазов в лёгких, уменьшения размеров первичного очага опухолеобразования и оценки гистологического ответа опухоли на химиотерапию, что определяет дальнейшую методику лечения. Для лечения остеогенной саркомы в настоящее время используются следующие препараты: высокодозный метотрексат, адрибластин, ифосфамид, препараты платины, (карбоплатин, цисплатин), этопозид.
- Обязательная операция. Если ранее прибегали к обширной операции, зачастую включающую в себя ампутацию всей конечности, то в настоящее время ограничиваются щадящей операцией. При этом удаляют лишь части кости с заменой её на имплантат из пластика, металла или трупной кости. От органосохраняющей операции отказываются в тех случаях, когда опухоль прорастает сосудисто-нервный пучок, если произошёл патологический перелом, а также при больших размерах опухоли и её прорастании в мягкие ткани. Наличие метастазов не является противопоказанием к органосохраняющей операции. Крупные метастазы в лёгких также удаляются хирургически.
- Послеоперационная химиотерапия с учётом результатов предоперационной химиотерапии.
Лучевая терапия для лечения малоэффективна в силу того, что клетки остеогенной саркомы малочувствительны к ионизирующему излучению. Лучевую терапию проводят в том случае, если по какой-либо причине операция невозможна.
Прогноз[править | править код]
Появление новых подходов, которые предусматривают адъювантную и неоадъювантную химиотерапию и радиотерапию в дополнение к хирургическим вмешательствам и развитие щадящих методов значительно повышают выживаемость больных остеогенной саркомой. Значительно повысились шансы на лечение больных с легочными метастазами.
Радикальная операция с сохранением конечности (возможно у более чем 80 % больных) совместно с предоперационной и послеоперационной химиотерапией дает наилучшие результаты. При лечении больных с локализованной остеогенной саркомой 5-летняя выживаемость превышает 70 %. Выживаемость больных с чувствительными к химиотерапии опухолями варьирует в пределах 80-90 %.
Источники[править | править код]
- С. А. Рейнберг — «Рентгенодиагностика заболеваний костей и суставов», ИЗДАТЕЛЬСТВО «МЕДИЦИНА», 1958
Ссылки[править | править код]
- Книжная полка — Лечение опухолевых заболеваний. Гарин А. М., Личиницер М. Р., Воробьев А. И.
- «ЦИКЛ ЛЕКЦИЙ ПО ДЕТСКОЙ ОНКОЛОГИИ»
- Остеосаркомы головы и шеи, обучающее видео
См. также[править | править код]
- Паростальная саркома
- Опухоль кости
- Злокачественные опухоли
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Течение и стадии
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Остеогенная саркома.
Описание
Остеогенная саркома — саркома, злокачественные клетки которой происходят из костной ткани и продуцируют эту ткань. В некоторых из этих опухолей доминируют хондробластические или фибробластические компоненты. Рентгенологически подразделяется на остеолитическую, остеопластическую (склеротическую) и смешанную формы.
Остеогенная саркома — чрезвычайно злокачественное новообразование. Возникая непосредственно из элементов кости, она характеризуется бурным течением и склонностью рано давать метастазы.
Остеогенная саркома наблюдается в любом возрасте, но около 65 % всех случаев падает на период от 10 до 30 лет, и чаще всего развитие саркомы отмечается в конце полового созревания. Мужчины поражаются в два раза чаще, чем женщины. Излюбленной локализацией являются длинные трубчатые кости; на долю плоских и коротких костей падает не больше одной пятой части всех остеогенных сарком. Кости нижних конечностей в 5-6 раз чаще поражаются, чем кости верхних конечностей, и 80 % всех опухолей нижних конечностей гнездятся в области коленного сустава. Первое место по частоте занимает бедро, на долю которого падает половина всех остеогенных сарком, затем следует большеберцовая кость, плечевая, тазовые кости, малоберцовая, плечевой пояс, локтевая кость. Лучевая кость, где так часто наблюдается гигантоклеточная опухоль, исключительно редко дает рост остеогенной саркомы. Почти никогда остеогенная саркома не исходит из надколенника. Поражение черепа имеет место главным образом в детском возрасте, а также в старости в качестве осложнения обезображивающей остеодистрофии. Типичной локализацией остеогенной саркомы в длинных трубчатых костях является мета- эпифизарный конец, а у детей и юношей, до наступления синостоза, — метафиз кости. В бедренной кости поражается обыкновенно дистальный конец, но около 10 % остеогенных сарком бедра гнездятся в диафизе и оставляют метафизы нетронутыми. В большеберцовой кости остеогенная саркома только в одном случае из десяти располагается в дистальном конце — типичным местом служит проксимальный медиальный мыщелок. Таким же типичным местом для плечевой кости является область шероховатости дельтовидной мышцы.
Симптомы
Главным клиническим признаком остеосаркомы является боль над пораженной областью. Боль тупая, постоянная с постепенным нарастанием интенсивности. Характерным симптомом являются ночные боли. У 3/4 больных может присутствовать мягкотканный компонент. Конечность увеличена в объеме, часто выглядит отечной. Боль и увеличение объема приводят к нарушению функции. Длительность анамнеза составляет в среднем 3 месяца.
Характерно поражение метафизов длинных трубчатых костей. Наиболее частая локализация (примерно 50% случаев) — область коленного сустава — дистальная часть бедра и проксимальная часть большеберцовой кости. Часто также поражается проксимальная часть плечевой кости и бедренной кости, и средняя треть бедренной кости. Поражение плоских костей, особенно таза в детском возрасте встречается менее чем в 10% случаев.
Остеосаркома обладает огромной тенденцией к развитию гематогенных метастазов. К моменту установления диагноза 10%-20% пациентов уже имеют макрометастазы в легких, выявляемые рентгенологически. Но уже около 80% пациентов к моменту установления диагноза имеют микрометастазы в легких, не выявляемые рентгенологически, но видимые при компьютерной томографии. Поскольку кости не имеют развитой лимфатической системы, раннее распространение остеосаркомы в регионарные лимфоузлы встречается редко, но, если это имеет место, то является плохим прогностическим признаком. Другие зоны метастазирования — кости, плевра, перикард, почки, ЦНС.
Остеосаркома обладает и локальным агрессивным ростом, может распространяться на эпифиз и близлежащий сустав (чаще всего поражаются коленный и плечевой суставы), распространяясь вдоль внутрисуставных структур, через суставной хрящ, через перикапсулярное пространство, или, прямым путем, вследствие патологического перелома, и образовывать не прилежащие к ней очаги — сателлиты — «skip»-метастазы.
Редкие варианты остеосаркомы.
Телеангиэктатическая — рентгенологически напоминает аневризмальную костную кисту и гигантоклеточную опухоль, проявляется наличием литических очагов со слабо выраженным склерозом. Течение заболевания и ответ на химиотерапию практически не отличается от стандартных вариантов остеосаркомы.
Юкстакортикальная (параоссальная) — исходит из коркового слоя кости, опухолевая ткань может со всех сторон окружать кость, но как правило, не проникает в костномозговой канал. Мягкотканный компонент отсутствует, поэтому рентгенологически опухоль трудно отличить от остеоида. Как правило, эта опухоль низкой степени злокачественности, течет медленно, почти не дает метастазов. Тем не менее, параоссальная остеосаркома требует адекватного хирургического лечения, практически такого же, как стандартные варианты опухоли. В противном случае эта опухоль рецидивирует и при этом опухолевый компонент меняет степень злокачественности на более высокую, что и определяет прогноз заболевания.
Периоссальная — также, как и параоссальная, располагается по поверхности кости и имеет сходное течение. Опухоль имеет мягкотканный компонент, но не проникает в костномозговой канал.
Интраоссальные опухоли с низкой степенью злокачественности, хорошо дифференцированы, с минимальной клеточной атипией, могут быть расценены как доброкачественная опухоль. Но они также имеют тенденцию к местному рецидивированию с изменением опухолевого компонента на более злокачественный вариант.
Мультифокальная — проявляется в виде множественных очагов в костях, похожих друг на друга. Не ясно до конца, появляются ли они сразу, или происходит быстрое метастазирование из одного очага. Прогноз заболевания фатальный.
Экстраскелетная остеосаркома — редкая злокачественная опухоль, характеризующаяся продукцией остеоида или костной ткани, иногда вместе с хрящевой тканью — в мягких тканях, чаще всего, нижних конечностей. Но встречаются и поражения других областей, таких как гортань, почки, пищевод, кишечник, печень, сердце, мочевой пузырь и Прогноз заболевания остается плохим, чувствительность к химиотерапии очень низкая. Диагноз экстраскелетной остеосаркомы может быть установлен только после исключения наличия костных очагов опухоли.
Мелкоклеточная остеосаркома — высокозлокачественная опухоль, по своему морфологическому строению отличается от других вариантов, что определяет и ее название. Наиболее часто эта опухоль локализуется в бедренной кости. Мелкоклеточная остеосаркома (дифференциальный диагноз с другими мелкоклеточными опухолями) обязательно продуцирует остеоид.
Остеосаркома таза — несмотря на улучшение общей выживаемости при остеосаркоме, имеет очень плохой прогноз. Опухоль характеризуется быстрым и широким распространением в ткани и вдоль них, так как, в силу анатомического строения таза, не встречает на своем пути значительных фасциальных и анатомических барьеров.
Стадирование остеогенной саркомы (Enneking WF, Spanier SS, Goodman MA, 1980, США).
Стадия IA — Высокодифференцированная опухоль. Очаг ограничен естественным барьером, препятствующим распространению опухоли. Отсутствие метастазов.
Стадия IB — Высокодифференцированная опухоль. Очаг распространяется за пределы естественного барьера. Отсутствие метастазов.
Стадия IIA — Низкодифференцированная опухоль. Очаг ограничен естественным барьером. Отсутствие метастазов.
Стадия IIB — Низкодифференцированная опухоль. Очаг распространяется за пределы естественного барьера. Отсутствие метастазов.
Стадия III — Наличие регионарных и отдаленных метастазов, вне зависимости от степени дифференцировки опухоли.
Течение и стадии
Начало заболевания не всегда удается точно определить. Неясные тупые боли появляются вблизи сустава, так как первично опухоль локализуется чаще всего вблизи метафизарного отдела трубчатой кости. Возникает боль в суставе без объективных признаков выпота в нём, часто после травмы в прошлом. По мере расширения границ опухоли и вовлечения в процесс соседних тканей боли усиливаются. Появляются отчетливое утолщение метадиафизарного отдела кости, выраженная пастозность тканей, венозная сеть кожи ясно определяется. К этому времени возникает контрактура в суставе, увеличивается хромота. При пальпации — резкая боль. Сильные ночные боли, не снимаемые аспирином, не связанные с функцией конечности и не утихающие даже при фиксации в гипсе. Опухоль стремительно распространяется по соседним тканям, быстро заполняет костномозговой канал, прорастает мышцы, очень рано дает обширные гематогенные метастазы, особенно в легкие, головной мозг; метастазы в кости крайне редки.
Причины
Развитие опухоли имеет некоторую связь с быстрым ростом кости. Дети, страдающие остеосаркомой, как правило, выше ростом, по сравнению с возрастной нормой, и болезнь поражает наиболее быстро растущие части скелета.
Развитие костных опухолей часто ассоциируется с травмой, но, скорее травма привлекает внимание врача и заставляет провести рентгенологическое исследование.
Единственный агент внешней среды, известный как стимулятор костных сарком — ионизирующее излучение. Причем интервал между воздействием этого фактора и возникновением остеосаркомы может быть от 4 до 40 лет (в среднем 12 — 16 лет).
Среди страдающих болезнью Педжета 2% заболевают остеосаркомой, часто с множественным поражением костей.
Наличие доброкачественных опухолей костей (остеохондромы, энхондромы ) увеличивает риск заболевания остеосаркомой.
Среди пациентов, излеченных от ретинобластомы, 50% вторичных опухолей приходится на остеосаркому (ретинобластома — опухоль, часто имеющая наследственный характер), и при обоих заболеваниях встречаются одинаковые изменения в 13 паре хромосом.
Лечение
Лечение остеогенной саркомы включает в себя следующие стадии:
1. Предоперационная химиотерапия для подавления микрометастазов в легких, уменьшения размеров первичного очага опухолеобразования и оценки гистологического ответа опухоли на химиотерапию, что определяет дальнейшую методику лечения. Для лечения остеогенной саркомы в настоящее используются следующие препараты: высокодозный метотрексат, адрибластин, ифосфамид, препараты платины, (карбоплатин, цисплатин), этопозид.
2. Обязательная операция. Если ранее прибегали к обширной операция, зачастую включающую в себя ампутацию всей конечности, то в настоящее время ограничиваются щадящей операцией. При этом удаляют лишь части кости с заменой её на имплантат из пластика, металла или трупной кости. От органосохраняющей операции отказываются в тех случаях, когда опухоль прорастает сосудисто-нервный пучок, если произошел патологический перелом, а также при больших размерах опухоли и её прорастании мягких тканей. Наличие метастазов не является противопоказанием к органосохраняющей операции. Крупные метастазы в легких также удаляются хирургически.
3. Послеоперационная химиотерапия с учетом результатов предоперационной химиотерапии.
Лучевая терапия для лечения малоэффективна в силу того, что клетки остеогенной саркомы малочувствительны к ионизирующему излучению. Лучевую терапию проводят в том случае, если по какой-либо причине операция невозможна.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
