Остеохондрома плечевой кости код мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Остеохондрома.
Остеохондрома
Описание
Остеохондрома. Доброкачественное опухолевидное образование, представляющее собой костный выступ, снаружи покрытый шапочкой из хрящевой ткани, а изнутри заполненный костно — мозговым содержимым. Является самым распространенным доброкачественным заболеванием костей скелета. Чаще выявляется в детском и подростковом возрасте. Обычно обнаруживается в области метафизов длинных трубчатых костей, но по мере роста кости смещается ближе к ее средней части. Остеохондрома может быть как одиночной, так и множественной. В последнем случае заболевание носит наследственный характер либо возникает вследствие воздействия ионизирующего излучения. Опухолевидные образования небольшого размера не сопровождаются никакими симптомами. Крупные остеохондромы могут вызывать боли и нарушения функции конечности. Лечение только хирургическое. Прогноз благоприятный.
Дополнительные факты
Остеохондромой называется доброкачественное образование, представляющее собой дефект, возникший в процессе развития кости. Обычно располагается на длинных трубчатых костях поблизости от суставов, но по мере роста ребенка смещается в сторону диафиза. Реже обнаруживается на ребрах, костях таза, лопатке, позвонках и суставных костях ключицы. Как правило, заболевание протекает бессимптомно, однако при достижении большого размера может становиться причиной возникновения болевого синдрома и вызывать ряд осложнений.
Остеохондрома – самое распространенное доброкачественное поражение скелета, составляющее около 20% от общего числа первичных опухолей костей. Обычно выявляется в возрасте 10-25 лет. По окончании роста скелета рост образования чаще тоже прекращается, однако описаны и исключения.
Что представляет из себя остеохондрома.
Остеохондрома – плотное опухолевидное образование с блестящей и гладкой поверхностью. По своей структуре она одновременно напоминает диафизарную и суставную части нормальной кости. Сверху расположена хрящевая шапочка, покрытая тонким фиброзным слоем. Толщина шапочки может достигать 1 У детей эта шапочка толще. По мере роста она истончается, а во взрослом возрасте может отсутствовать или представлять собой очень тонкую пластинку.
Под хрящом находится компактная костная ткань, под ней – губчатая кость. В центре располагается костно-мозговое вещество, связанное с костно-мозговым каналом «материнской» кости. В массе губчатой кости встречаются участки остеоида, обезыствленного хряща и аморфные массы. В некоторых случаях над костной опухолью формируется сумка, заполненная обезыствленными хрящевыми тельцами или «рисовыми тельцами», а также отложениями фибрина. Размер остеохондромы может значительно варьироваться и в большинстве случаев колеблется от 2 до 12 тд При этом в литературе описаны и образования большего диаметра.
Существуют типичные места локализации остеохондромы. Так, у 50% пациентов эти опухолевидные образования обнаруживаются в области дистального конца бедренной кости, а также проксимальных отделах большеберцовой и плечевой костей. В других случаях могут поражаться все остальные отделы скелета за исключением костей лицевого черепа – в этой области остеохондрома не возникает никогда. Сравнительно редко выявляется поражение костей стоп, кистей рук и позвоночника.
Остеохондрома
Симптомы
Боль в колене. Изменение аппетита. Ломота в суставах.
Причины
Причины возникновения одиночных остеохондром до конца не выяснены. Многие специалисты в области травматологии и ортопедии полагают, что это – порок развития кости, который растет параллельно с костями скелета. Кроме того, выделяют пострадиационные остеохондромы, которые образуются у больных, в детстве получавших лучевую терапию. Такие образования обычно являются множественными, обнаруживаются у 12% пациентов, подвергавшихся облучению в дозе 1000-6000 рад. И могут образовываться не только в длинных трубчатых костях, но и в костях таза и позвоночника.
И, наконец, еще одной причиной образования множественных остеохондром является остеохондроматоз (другое название – множественная экзостозная хондродисплазия). Это заболевание носит наследственный характер, передается по аутосомно-доминантному типу и выявляется у молодых людей в возрасте до 20 лет.
Диагностика
Диагноз выставляется на основании совокупности клинических и рентгенологических признаков. При этом решающую роль в постановке окончательного диагноза обычно играет рентгенография. Иногда в качестве дополнительных методов исследования также используется магнитно-резонансная томография и компьютерная томография.
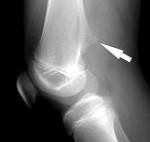
На рентгенограммах выявляется изменение контуров кости, обусловленное наличием опухолевидного образования, связанного с основной костью широкой и толстой ножкой. Поверхностные отделы образования имеют неровные контуры и по своей форме могут напоминать цветную капусту. В отдельных случаях ножка отсутствует, и остеохондрома прилегает к «материнской» кости. Контуры остеохондромы четкие, непрерывные, непосредственно переходящие в контуры основной кости.
Хрящевая шапочка на рентгеновских снимках обычно не определяется за исключением случаев, когда в ней есть очаги кальцификации. Поэтому не следует забывать, что реальный диаметр остеохондромы может на 1-2 см превышать диаметр, определяемый по данным рентгенографии. При подозрении на увеличение размеров хрящевой шапочки необходимо проведение магнитно-резонансной томографии.
Постановка диагноза обычно не вызывает затруднений, однако в отдельных случаях заболевание бывает необходимо дифференцировать с остеомой, параостальной остеосаркомой, пароостальной костно-хрящевой пролиферацией и хондросаркомой, возникшей в результате озлокачествления остеохондромы.
Лечение
Лечением остеохондромы обычно занимаются ортопеды. Единственный метод лечения – хирургическое удаление опухолевидного образования в пределах здоровых тканей. Показанием к удалению как одиночных, так и множественных образований является нарушение функции конечности, выраженная деформация скелета, а также быстрый рост опухоли. Если показания к оперативному лечению отсутствуют, необходимо осуществлять наблюдение за пациентом и периодически повторять рентгенологическое исследование для оценки динамики процесса (наличие или отсутствие роста, изменение структуры).
Операция проводится под общим наркозом в условиях стационара. Врач делает разрез над пораженной областью и выполняет краевую резекцию, удаляя опухоль вместе с основанием ножки. Костная пластика не требуется.
Прогноз благоприятный, особенно – в случае одиночных образований. После хирургического лечения наступает стойкое выздоровление. Озлокачествление одиночных остеохондром наблюдается у 1-2% пациентов. При множественных образованиях риск малигнизации повышается до 5-10%.
Неблагоприятными в прогностическом плане считаются увеличение толщины хрящевой шапочки более 1 см, увеличение диаметра остеохондромы более 5 см и внезапный быстрый рост опухолевидного образования, поэтому во всех перечисленных случаях пациентам предлагается хирургическое лечение.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
| Остеохондрома | |
|---|---|
| Рентгенограмма колена пациента, больного остеохондромой. Видно окостенение околосухожильных тканей | |
| МКБ-10 | C40-C41 |
| МКБ-О | 9210/0 |
| DiseasesDB | 34033 |
| MeSH | D015831 |
| Медиафайлы на Викискладе | |
Остеохондро́ма (лат. osteochondroma, множ. osteochondromata, костнохрящевой экзостоз) — доброкачественная опухоль кости, образующаяся из хрящевых клеток. Она представляет собой бесцветную массу, которая чаще всего образуется в возрасте от 10 до 25 лет на эпифизе длинной трубчатой кости, может также встречаться и в плоских костях.
Остеохондрома — самая частая доброкачественная опухоль кости (составляет 35-40% по отношению ко всем доброкачественным опухолям и 10-12% по отношению ко всем опухолям костей). Наблюдаются как одиночные, солитарные остеохондромы так и множественные. Множественные остеохондромы обычно являются наследственным семейным заболеванием.
Так как часть этих опухолей при отсутствии их лечения может перерождаться в злокачественные, то обычно они удаляются хирургическим путём.
Патологическая анатомия[править | править код]
Этиология[править | править код]
Клиника и диагностика[править | править код]
Лечение[править | править код]
Лечение. В большинстве случаев осуществляется наблюдение за патологическим очагом. Если появляется болевой синдром или развиваются выраженные деформации скелета, производится иссечение экзостоза у его основания с полным удалением хрящевой шапочки.
Прогноз[править | править код]
Литература[править | править код]
- Дергачёв А. И. Ультразвуковая диагностика заболеваний внутренних органов. М. 1995 г.
Ссылки[править | править код]
https://www.radiomed.ru/publications/onkologiya-osteokhondroma
См. также[править | править код]
- Остеома
- Доброкачественные опухоли
- Опухоли костей
В этой статье не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. |
Источник
Первая помощь и лечение при ушибе грудной клетки

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
 Ушиб грудной клетки — распространенный вид травм, с которыми часто встречаются травматологи и хирурги.
Ушиб грудной клетки — распространенный вид травм, с которыми часто встречаются травматологи и хирурги.
Характеризуется повреждением мягких тканей, нередко с отеком и воспалительными изменениями.
Возможны более серьезные травмы с нарушением целостности кости и повреждением внутренних органов.
Особенности травмы по МКБ 10
В Международном классификаторе болезней Десятого пересмотра (МКБ 10) ушиб грудной клетки рассматриваются как:
- внешние – S 20;
- открытые раны — S 21;
- перелом ребер и грудины — S 22;
- дисторсия и вывих капсульно – связочного аппарата — S 23;
- повреждение спинного мозга и нервов — S 24;
- травма кровеносных сосудов — S 25;
- повреждение сердечной мышцы — S 26;
- неуточненная травма или повреждение других органов — S 27;
- размозжение грудной клетки — S 28;
- неуточненные — S 29.
В зависимости от причины, степени тяжести врач в диагнозе указывает только код болезни согласно МКБ 10, не расписывая клинической картины.
По международной классификации ушиб груди записывается как S 22.
Виды и особенности травм
Травмирования груди можно разделить на два вида: открытые и закрытые.
Чаще всего встречаются закрытые травмы, характерной чертой которых является отсутствие поверхностной раны. К таким повреждениям относятся:
- травмы, при которых отсутствуют видоизменения грудной клетки;
- различные виды ушибов с возможным повреждением внутренних органов: ушиб сосудов, сердца, разрыв легких, пневмоторакс, гемоторакс, перелом ребер и грудины, грудных позвонков;
- травматическая асфиксия, при которой возникает удушье из-за сильного сдавливания.
Такие раны существенно отличаются по характеру, локализации, тяжести повреждения мягких тканей и внутренних органов:
- Ушибы. Не имеют каких-либо серьезных повреждений и характеризуются гематомой и болью, усиливающейся при кашле. Особого
 лечения не требуют. В некоторых случаях происходит кровоизлияние в полость или ткани грудной клетки, что требует срочной госпитализации.
лечения не требуют. В некоторых случаях происходит кровоизлияние в полость или ткани грудной клетки, что требует срочной госпитализации. - Сотрясения. При отсутствии анатомических изменений наблюдается тяжелое потрясение у больного. Дыхание неглубокое, поверхностное. Пульс ускоренный, неровный. Конечности синюшные, холодные. Требуется срочная госпитализация.
- Сдавливание. Нарушаются дыхательные движения, наблюдается отток крови от предплечий, головы, верхней части грудины. Развивается удушье. Возможна потеря или нарушение сознания, кроме того временная потеря зрения и слуха. Больного необходимо госпитализировать в полусидящем положении.
- Гемоторакс. Вследствие сильного повреждения межреберных сосудов, внутренней грудной артерии, легких возможно сосредоточение крови в плевральной полости. Малый и средний гемоторакс характеризуется незначительным ухудшением состояния потерпевшего, допускается консервативное лечение. При сильном скоплении крови у пациента наблюдается шок. Независимо от степени гемоторакса больные госпитализируются в обязательном порядке.
- Пневмоторакс. При повреждении легкого в плевральной полости скапливается воздух (пневмоторакс), что приводит к ухудшению состояния. Наблюдается одышка, расстройства дыхания, удушье.
- Переломы ребер. Наиболее типичные повреждения травм грудной клетки. Чаще всего страдают люди среднего и пожилого возраста. У детей, вследствие эластичности костных структур, такая травма встречается достаточно редко. Основная жалоба – острая боль в месте удара, которая возрастает при дыхании. Во время пальпации выявляют крепитацию обломков кости, но это исследование следует проводить деликатно, чтобы не нанести большего вреда и не вызвать травматический шок. Наибольшие повреждения возможны при множественных переломах ребер.
- Перелом грудины. Встречается очень редко. Кроме локального болевого синдрома наблюдается подвижность в месте травмы и гематома. Закрытая травма с повреждением внутренних органов. В большинстве случаев сочетает в себе ранение внутренних органов и грудной стенки. Такую травму называют сочетанной. У большинства людей наступает шок, происходит нарушение дыхания.
- Повреждение легкого. Происходит в основном при ранении его острыми осколками сломанных ребер. Клиническая картина зависит от размера травмы. При небольшом разрыве рана сравнительно быстро закрывается, кровь и воздух в плевральную полость не поступают. Визуально обнаружить такую рану невозможно.
Как определить ушиб?
Ушиб грудной клетки не заметить просто невозможно, симптомы возникают сразу после удара.
Основные признаки травмы:
- резкая боль, которая усиливается на вдохе;
- в месте ушиба возникает кровоподтек и синюшность;
- при гематоме может появиться отечность мягких тканей;
- в поврежденном участке может прощупываться уплотнение.
В случаях, когда ушиб сопровождается серьезными повреждениями, симптоматика носит более выраженный характер. Кожные покровы принимают бледный вид, появляется головокружение, одышка. При резкой боли возможен шок и остановка дыхания.
Если удар пришелся на правую сторону, то это может привести к травме легкого.
Первая помощь
 При ушибе груди больному незамедлительно необходимо оказать первую медицинскую помощь.
При ушибе груди больному незамедлительно необходимо оказать первую медицинскую помощь.
Пострадавшему помогают принять удобное положение, обеспечивают полный покой, к травмированному месту прикладывают холодный компресс.
Холод уменьшает кровоизлияние и отек мягких тканей.
Цели и методы лечения
Если ушиб грудной клетки поверхностный, его лечение возможно в домашних условиях. Больному рекомендуют прикладывать на место травмы холод, но не более 15 мин. 3–5 р./день.
На третий день холодные компрессы меняют на теплые, например, грелку или ванную.
Народные средства также можно использовать в комплексе с классическими методами.
Рецепты мазей:
- Для лечения простого ушиба мягких тканей: мед смешать со свежим соком алоэ, смочить повязку и приложить к больному месту.

- Хозяйственное место натереть на мелкой терке, смешать с сырым яичным желтком. Смазывать ушиб 2 р./день.
Рекомендуется использовать настои любых лекарственных трав на спирту. Спиртовые лечебные настойки оказывают согревающий, обезболивающий и противоотечный эффект.
Рецепт: 100 г трав заливают 0,5 л водки или спирта, настаивают смесь не менее 3 дней и используют в качестве компресса.
Традиционные методы
После госпитализации, установки диагноза, специалист назначает комплексное лечение.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В некоторых случаях больному накладывают тугие повязки на всю область грудины. Это поможет несколько снизить болевой синдром при движении и облегчит дыхание.
Кроме того, в зависимости от симптомов специалисты назначают мази:
- обезболивающие – при сильных болях;
- противовоспалительные – для снятия отеков;
- тромболитические – для рассасывания тромбов в венах.
Если травма серьезная и характеризуется по МКБ 10 как S 26 – 28, больного оставляют в стационаре. При необходимости проводится пункция плевральной полости для удаления воздуха и крови.
В этом случае проводят следующее лечение:
- холодные и теплые компрессы;
- постоянная обезболивающая и противовоспалительная терапия;
- наложение специальной повязки для ограничения подвижности;
- физиопроцедуры;
- при необходимости проводится операция по сшиванию крупных сосудов.
Осложнения и последствия
Обычно все повреждения проходят бесследно уже через 2-3 недели. Если же травма носила серьезный характер, то на месте гематомы длительное время может сохраняться уплотнение.
Последствия удара могут сказаться на работе дыхательной системы (одышка, тяжелое дыхание), привести к хроническим легочным заболеваниям.
При ударе в область сердца могли быть травмированы сердечные сосуды, что приводит к посттравматическому тромбу.
Реабилитация
 Процесс восстановления зависит от тяжести травмы. Если ушиб не носил серьезных повреждений, выздоровление наступает через 5-8 дней.
Процесс восстановления зависит от тяжести травмы. Если ушиб не носил серьезных повреждений, выздоровление наступает через 5-8 дней.
Если же ушиб сопровождался серьезными повреждениями, выздоровление может затянуться до месяца. Для быстрейшего восстановления пациенту предлагают пройти комплекс физиопроцедур.
После заживления переломов необходимо переходить постепенно к увеличению нагрузок. Реабилитационные упражнения проводятся только под наблюдением специалиста.
Не стоит забывать, что даже после полного восстановления возможен риск повторных переломов и ушибов, поэтому следует оберегать грудную клетку от перегрузок.
Поэтому при любых, даже самых незначительных повреждениях грудной клетки, необходимо обратиться к специалисту и пройти полное обследование.
Как происходит перелом ключицы у новорожденного при родах? На этот вопрос ответит врач-педиатр. Согласно Международному коду классификации болезней, ключичный перелом у новорожденного случается всего у 3% малышей. Суть патологии состоит в том, что у младенца происходит нарушение целостности ключичной кости. Болезнь диагностируется у маленьких деток сразу же после родов, хотя иногда ее обнаруживают только через несколько дней.
Связано это с тем, что у новорожденных в области ключицы наблюдается сильная отечность и образовывается гематома. Провести заранее профилактику данного заболевания невозможно, но патология исправляется после реабилитации, и физических следов не остается.
Определение по МКБ-10
Эта болезнь имеет свой международный код по классификатору заболеваний. Перелом ключицы по МКБ-10 именуется дистонация плечиков. Она возникает в следующих случаях:
- плечики ребенка не могут родиться, когда выходит головка. Обычно такое состояние наблюдается в течение 60 секунд после появления головки малыша, поэтому врачи вынуждены применять специальные инструменты;
- плечевой пояс ребенка не проходит через таз матери, что вызывает травмы влагалища во время родов;
- плечико задерживается при рождении, находясь позади лонного сочленения.

В международной классификации под кодом 10 перечислено несколько типов данного заболевания. В частности, это затяжные роды; оказание медпомощи матери, если плод лежит неправильно; аномалии таза у матери; получение новорожденным травмы скелета; получение родовой травмы, которая затрагивает центральную или периферическую нервную систему.
Перелом ключицы при родах вызывает такие травмы различной степени у роженицы:
- кровотечения после родов;
- разрывы промежности и шейки матки;
- разрывы влагалища.
У новорожденных, в свою очередь, наблюдается патология плечевого сплетения, параличи различной степени тяжести, переломы, травмы черепа и мозга.
Основные причины явления
Ключица состоит из трубчатой кости, которая соединена с лопаткой (через акромиальный отросток) и грудиной. Обломок кости под весом мышечной массы перемещается, вызывая различные повреждения. Перелом плечевой кости вызывают следующие причины:
- крупный плод;
- узкий таз роженицы;
- хрупкость костей;
- стремительные роды;
- влияние механических инструментов;
- неосторожные действия врачей во время родов;
- неправильно лежит плод.

Такая патология плеча у новорожденных возникает в средней части ключицы, хотя могут быть травмированы и другие ее области.
К особенностям перелома плеча относится надлом кости, которая в таком состоянии и остается. Одновременно с этим вторая ключица остается целой, поскольку надкостница держит ее. Благодаря этому не происходит смещения перелома или оно будет довольно незначительным. Иногда внутренняя кость ломается, но надкостница удерживает перелом, и полного смещения не наблюдается. Такое состояние характерно как для закрытых, так и для открытых типов патологии.
У новорожденных могут быть и гораздо тяжелые формы ключичного перелома, осложнения которого проявляются в старшем возрасте.
Таким образом, классификация патологии включает следующие виды:
- открытый перелом;
- закрытый;
- смещенный;
- без смещения;
- продольный;
- поперечный;
- кольчатый;
- косой;
- винтообразный.
Симптомами того, что кость может быть сломана или повреждена, являются в первую очередь отеки и гематома слабовыраженного характера. Отечность свидетельствует о том, что повреждение коснулось глубоких тканей. При этом функциональность конечности не нарушается, младенец может двигать ручкой.

Еще одним признаком заболевания является то, что в месте возможного вывиха ощущается треск и хруст. Связано это с так называемым явлением крепитации. Врачи диагностируют заметную деформацию, которая будет причинять беспокойство новорожденному малышу.
Оказание помощи ребенку
После перелома, который диагностирует врач, наступает период оказания первой медицинской помощи. Сначала проводится иммобилизация, а если есть кровоизлияние и образуется гематома, тогда внутрь вены вводят витамин К. Одновременно с этим могут назначить втирание обезболивающих мазей. К ним относится мазь Траумель С, способная снять боль, устранить отек, повысить регенерацию тканей. Смазываются трапециевидная мышца и ключица.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

В течение двух недель мать должна следить за тем, чтобы малыш не лежал на том боку, где сломана кость. Когда младенца выписывают из роддома, лечение продолжается в домашних условиях. В течение 20 дней кость будет срастаться. Последствий патологии остаться не должно.
Чем раньше будет оказана помощь, тем быстрее кость сможет срастись. Ручки маленьких деток фиксируется двумя способами, которые стоит знать мамам на случай, если они обнаружили патологию дома.
Во-первых, сложив ручки малыша на груди, стоит согнуть их в локтях. Постепенно поврежденную конечность заводят за голову, а под спинку кладется палка. Ее фиксируют в сгибах локтей.
Во-вторых, обездвиживается ручка малыша, для чего используется не тугая повязка. А потом конечность фиксируется с помощью косынки, которую закрепляют на шее.

Стоит внимательно следить за состоянием младенца, поскольку в некоторых случаях перелом хирургической шейки плеча может спровоцировать сосудистую недостаточность. Признаками этого будет появление бледности, холодного пота, учащение пульса. Дав малышу понюхать нашатырь, необходимо вызвать скорую помощь или самостоятельно отвезти маленького ребенка в медицинское учреждение.
Во время лечения рука должна быть все время обездвижена. Для этого применяется несколько типов повязок:
- Дезо, которая привязывает руку к груди с помощью бинтов, охватывающих плечико и грудь. Она очень эластичная и мягкая, что помогает безболезненно фиксировать ручку малыша.
- Кольца Дельбе, отлично подходящие для того, чтобы зафиксировать смещенный перелом плеча.
- Восьмиобразная повязка, которая отлично фиксирует вывих.
- Костыльно-гипсовая повязка.
Период восстановления
Малыши должны пройти специальный курс реабилитации, чтобы восстановить поврежденные ткани, укрепить ключицу. Новорожденным прописывают магнитотерапию, чтобы с помощью частот влиять на поврежденный участок плеча. Одновременно назначаются легкие упражнения для ручки.
Это очень легкие наклоны из стороны в сторону с постепенным ее сгибанием. Обязательным является и массаж, но только у опытного и квалифицированного специалиста. Он способен подобрать комплекс занятий, который не будет вредить сросшейся кости.
Мамы могут наблюдать за его действиями, чтобы повторять упражнения дома. Полезным является и электрофорез, помогающий с помощью тока и лекарства восстановить ткани и кости. На организм малыша это
