Оссифицирующий миозит код мкб
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Дифференциальная диагностика
- Прогноз
- Лечение
Названия
Оссифицирующий миозит.
Оссифицирующий миозит. Участки мышц ‘окостенели’ после ушиба
Описание
Трофоневротический оссифицирующий миозит (myositis ossificans trophoneurotica; синоним: параоссальное окостенение, параартикулярное окостенение) — один из видов гетеротопического внескелетного костеобразования. По морфологии близок к травматическому оссифицирующему миозиту. Возникает в результате нарушения двигательной и чувствительной иннервации при повреждениях и заболеваниях центральной и периферической нервной системы; развивается при поражениях спинного мозга после ранений, разрывов, ушибов, сдавлений, сотрясений, а также некоторых заболеваний — опухолей, миелитов и Его наблюдают в 20% случаев поражения спинного мозга, часто при сочетанных повреждениях спинного мозга и позвоночника. При заболеваниях и повреждениях других отделов нервной системы наблюдается относительно реже.
Причины
Причиной возникновения являются глубокие сдвиги и извращения в физиологических процессах денервированных мышц.
Патогенез
Патогенез точно не известен. Время появления оссификатов разнообразно: от 3 — 8-й недели до нескольких лет. Их возникновению иногда предшествуют остеомиелит, возникший на почве пролежней, рожистое воспаление кожи, бурная вспышка цистита с образованием камней мочевого пузыря. Множественное мышечное окостенение формируется в период образования плотных отеков; артропатическая форма развивается позднее и чаще связана с дополнительной местной травмой.
Симптомы
При трофоневротическом оссифицирующем миозите оссификаты образуются около костей и суставов всего скелета, кроме черепа. Характерны симметричность и множественность окостенений с преимущественной локализацией в проксимальных отделах конечностей. Оссификаты имеют разнообразную форму (пластинчатую, игольчатую, трубчатую, ветвистую, конгломератов, футляров, арок и ) и величину (от нескольких миллиметров до десятков сантиметров). Наиболее крупные из них располагаются вдоль нескольких костей и суставов.
Заболевание может проявляться одной из четырех клинико-рентгенологических форм: периартритической, остеоартропатической, множественного мышечного окостенения и смешанной. Периартритическая форма миозита сходна с болезнью Пеллегрини—Штиды (травматического генеза обызвествление мягких тканей бедра в области внутреннего надмыщелка), но при первой оссификаты более грубы и массивны, созревают дольше, нередко располагаются симметрично, возникают без болевых и вазомоторных реакций и при менее тяжелых повреждениях спинного мозга. Остеоартропатическая форма трофоневротического оссифицирующего миозита сходна с костнодистрофическими процессами при сирингомиелии и спинной сухотке. При этой форме наступают изменения в костях и суставах: кости подвергаются резорбции и иногда ломаются, рядом с переломами образуются оссификаты, которые напоминают либо уродливо гипертрофированную костную мозоль, либо костную опухоль. Форма множественного мышечного окостенения характеризуется множественностью и значительностью размеров оссификатов с тенденцией к генерализации процесса оссификаты могут постепенно несколько увеличиваться. Смешанная форма содержит признаки двух или трех вышеперечисленных форм.
Начало образования оссификатов установить трудно из-за отсутствия чувствительной и двигательной иннервации и наличия отеков. Симптомами начинающегося трофоневротического оссифицирующего миозита являются уплотнение и отечное набухание тканей, повышение местной температуры и покраснение покровов над оссификатом. Кожа в этом месте приобретает глянцевитость, становится малоподвижной или, наоборот, склерозируется и утолщается. В области оссификата определяется крепитация, пассивная подвижность в прилежащих суставах ограничена, сами суставы могут быть деформированы. Эти явления обычно выражены слабо и на фоне тяжелой картины спинального синдрома просматриваются.
Дифференциальная диагностика
Дифференциальный диагноз проводится с оссифицирующей гематомой, которая одиночна, имеет округлую форму и небольшие размеры, и с некоторыми костными опухолями. Последние тесно связаны с костями, из которых исходят, располагаются несимметрично и имеют характерную структуру. Периартритическая форма дифференцируется с болезнью Пеллегрини — Штиды.
Прогноз
Прогноз для жизни благоприятный. Сформировавшиеся оссификаты либо сохраняются неизмененными, либо резорбируются. Злокачественному перерождению они не подвергаются.
Лечение
Лечение данной формы миозита тесно связано с лечением повреждений и заболеваний нервной системы. Если оссификаты нарушают функцию, их удаляют. Время операции и методика профилактики рецидивов те же, что и при лечении оссифицирующего травматического миозита.
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Другие названия и синонимы
Гетеротопическая оссификация, Кальцификация и оссификация мышцы, Травматическая параоссальная костная формация.
Названия
Название: Травматический оссифицирующий миозит.

Травматический оссифицирующий миозит
Синонимы диагноза
Гетеротопическая оссификация, Кальцификация и оссификация мышцы, Травматическая параоссальная костная формация.
Описание
Травматический оссифицирующий миозит. Это заболевание, при котором после травмы в мышечной ткани образуется область кальцификации. Это вызвано значительным пунктуальным повреждением или повторяющимися травмами напряжения. Это сопровождается появлением твердого образования, быстро и сильно болезненным в толще мышц, ограничением движений. После этого боль уменьшается, место кальцификации спадает или окостеневает. При правильном лечении функция конечностей восстанавливается. Диагноз ставится на основании клинических данных, рентгенографии и других методов визуализации. Лечение — массаж, физиотерапия. Операция требуется редко.
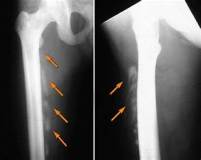
Травматический оссифицирующий миозит
Дополнительные факты
Оссифицирующий миозит травматического происхождения (гетеротопическая окостенение, кальцификация и окостенение мышц, травматическое образование паразитной кости) является наиболее распространенной формой этой патологии. В отличие от врожденной генерализованной формы миозита, он протекает с локальным поражением мышц и имеет благоприятный результат. Чаще всего он образуется в области плеча, вторым по частоте является окостенение миозита бедра. Особенно страдают молодые спортсмены с хорошо развитыми мышцами.
Причины
Пациенты имеют четкую историю травматического повреждения, но триггеры для миозита не были установлены. Оссифицирующее повреждение мышц происходит в следующих случаях:
• Значительная одиночная травма. Патология часто развивается после тупых травм с раздавливанием или раздавливанием мышечной ткани, обширными кровоизлияниями и большими гематомами.
• Повреждение при повторном растяжении. Связанный с торговлей или спортом. Чаще встречается среди футболистов, теннисистов, грузчиков, солдат и т. Д.
• Замена уплотнения. В последние десятилетия из-за широкого использования стентов окостенение образований в области крупных оперированных суставов (бедра, колена) приобретает все большее клиническое значение.
Многие авторы указывают, что с учетом характера повреждения и большой мышечной массы пациентов, характеристики реабилитации играют важную роль, в частности, преждевременное увеличение диапазона движений и чрезмерно энергичный массаж.
Патогенез
Центр окостенения появляется в месте гематомы или кровоизлияния, он возникает не непосредственно в мышечной ткани, а в слоях соединительной ткани в толще мышцы. Причиной его образования является метаплазия фиброзной ткани, которая минерализуется и постепенно приобретает структуру губчатой кости. Размеры окостенения обычно превышают 5.
Иногда вокруг основной области поражения обнаруживаются небольшие островки аналогичного строения. Процесс окостенения начинается через 20-30 дней, реже — со второй недели после травмы и заканчивается через 3-6 и более месяцев. В этот момент на поверхности фокуса образуется кортикальный слой, участок становится полностью похожим на обычную кость.
Симптомы
Симптомы оссифицирующего миозита.
Распространенным признаком заболевания является появление опухолеподобного образования, сопровождающегося болью и нарушением функции конечностей. Формация имеет плотность кости, которая очень болезненна при пальпации. Болевой синдром усугубляется движением. Через несколько месяцев боль постепенно исчезает, часто сохраняется ограничение движений. Степень дисфункции зависит от объема и расположения очага, наличия или отсутствия его связи с надкостницей и других факторов.
Осификаты в области четырехглавой мышцы расположены спереди: чуть ниже TBS во время вывихов, в середине или в нижней части сегмента во время переломов. Развитие заболевания сопровождается ограничением сгибания голени и разгибанием бедра, функция ходьбы серьезно нарушена. Когда задействованы мышцы аддуктора, оссифицирующий миозит поражает переднезаднюю поверхность тазобедренного сустава или внутреннюю поверхность бедра в верхней половине сегмента. Есть ограничение разгибания и разгибания, поворачивая ноги наружу.
У футболистов окостеневшие гетеротопии обычно появляются вдоль внешней поверхности бедра и развиваются в результате столкновений. Страдают широкие латеральные (наружная часть четырехглавой мышцы), бицепсы, полу сухожилия или полу мембранные мышцы. Возможны травмы при разгибании, сгибании или вращении голени, разгибании бедра и туловища.
Возможные осложнения
Расширенные и гетеротопические очаги связаны с развитием контрактуры соседнего сустава. В тяжелых случаях развивается внесуставной анкилоз. Перечисленные осложнения значительно ограничивают трудоспособность и самодостаточность пациентов с миозитами и вызывают инвалидность.
Диагностика
Врачи-травматологи ставят диагноз пациентам, перенесшим одну значительную травму, так как процесс окостенения развивается во время лечения и реабилитации. При повторяющемся травматическом растяжении пациенты могут обращаться к ортопедическим хирургам или онкологам. План опроса включает следующие мероприятия:
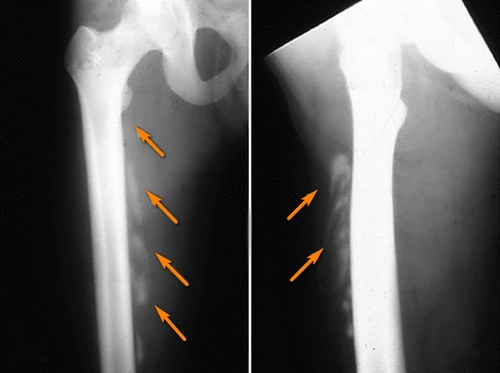
• Объективный осмотр. На ранних стадиях в мышцах обнаруживается сильный отек, который очень болезнен при пальпации и движениях. Образование может быть стационарным, связанным с надкостницей, подвижным или неактивным. После этого размер опухоли увеличивается, боль уменьшается. Ограничения на функцию конечностей довольно разнообразны. Это традиционный метод исследования окостенения гетеротопии. Изображения показывают странное потемнение в форме облака, напоминающее начальные стадии формирования костных мозолей. Впоследствии тени сгущаются и достигают плотности кости.
• УЗИ мягких тканей. Он часто используется во время проявления миозита, когда измененные участки еще не видны на рентгенограммах. Позволяет определить местоположение, форму и структуру пластов. По мере развития окостенения выявляются дополнительные фрагменты кальцификации, которые не отображаются на рентгеновских снимках.
Дифференциальный диагноз проводится с остеосаркомой. Признаками оссифицирующего миозита являются изоляция от кости и отсутствие изменений в ближней кости в соответствии с методами визуализации. В сомнительных случаях рекомендуется гистологическое исследование окостеневших тканей.
Лечение
Важнейшими элементами лечения являются особый режим и тщательный подбор методов реабилитации. При прогнозировании возможного развития оссифицирующего миозита или появления первых симптомов необходимо обездвижить конечность с последующим постепенным развитием без форсирования физической нагрузки.
Нагрузка на пораженный сегмент должна быть безболезненной. Активная гимнастика рекомендуется. Пассивные принудительные упражнения и массаж на стадии формирования очага противопоказаны, так как могут вызвать увеличение окостенения. После «созревания» костной ткани рекомендуется массаж и физиотерапия. В некоторых случаях, включая рецидивы после удаления зоны окостенения, используется рентгенография.
Операция показана после появления структурированного участка костной ткани. При планировании операции необходимо учитывать возможность рецидива, поэтому данный метод лечения рекомендуется только в случае значительного нарушения функции конечности, инвалидности.
Гетеротопический очаг устраняется с помощью капсулы, пытаясь минимизировать повреждение окружающей ткани. Выполните тщательный гемостаз. Полученную полость зашивают, устанавливают вакуумный дренаж, чтобы предотвратить образование гематомы, которая может стать источником рецидива.
Лечение травматического оссифицирующего миозита.
На начальном этапе представлены консервативные меры. В случае недавних серьезных травм лечение проводится в травматологическом отделении, после чего пациент переводится в амбулаторное отделение. После окончательного исчезновения очага с ограниченными функциями и без признаков резорбции проводятся хирургические вмешательства.
Прогноз
Прогноз в целом благоприятный. С запланированным комплексным консервативным лечением, большинство окостеневших зубов уменьшается или уменьшается в размерах, а функции конечностей восстанавливаются. При периартикулярном расположении возможно распространение окостенения на всю мышцу или ее значительную часть, уменьшение или потеря трудоспособности.
Профилактика
Профилактические меры включают профилактику травм, раннее лечение переломов и вывихов, обязательное вскрытие и адекватное дренирование крупных гематом в мышечных массах. Вдумчивая прогрессивная реабилитация, которая исключает использование принудительных методов для восстановления функции конечностей, имеет большое значение.
Список литературы
1. Опыт лечения больных с посстравматическим оссифицирующим миозитом/ Никольский М. А. // Новости хирургии – 2009.
2. Посттравматические гетеротопические оссификации локтевого сустава/ Каралин А. Н. , Овечкин Л. А. И тд;// Казанский медицинский журнал – 2017 – Т. 98, №3.
3. Гетеротопическая оссификация (взгляд на проблему)/ Корж А. А. , Дедух Н. В. // Ортопедия, травматология и протезирование – 2004 — №4.
4. Рентгенодиагностика заболеваний костей и суставов/ Рейнберг С. А. – 1964.
Источник
Рубрика МКБ-10: M61.1
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M60-M79 Болезни мягких тканей / M60-M63 Болезни мышц / M61 Кальцификация и оссификация мышцы
Определение и общие сведения[править]
Прогрессирующая оссифицирующая фибродисплазия
Синонимы: Myositis ossificans progressiva, синдром каменного человека, оссифицирующий прогрессирующий миозит
Прогрессирующая оссифицирующая фибродисплазия — метапластический процесс, при котором происходит обызвествление, а в последующем истинное окостенение соединительнотканных прослоек в толще мышц, а также фасций, апоневрозов, сухожилий.
Распространенность во всем мире составляет около 1/2000000. Нет никакого этнического, расового, полового или географическая преобладания.
Хотя в большинстве случаев заболевание является спорадическим, но небольшое количество случаев наследуется по аутосомно-доминантному типу.
Этиология и патогенез[править]
Классическая прогрессирующая оссифицирующая фибродисплазия вызвана рецидивирующей активирующей мутацией (617G> A, R206H) в гене ACVR1 (Alk 2), кодирующей рецептор активина A I типа/активин-подобную киназу 2, рецептор I типа костного морфогенетического белка (BMP). Пациенты с атипичным оссифицирующим прогрессирующим миозитом также имеют гетерозиготные миссенс мутации гена ACVR1 в консервативных аминокислотах.
Клинические проявления[править]
Дети с патологией кажутся нормальными при рождении за исключением врожденных пороков больших пальцев ног (вальгусная деформация, мальформация первой плюсневой кости и/или монофалангизм). В течение первого десятилетия жизни наблюдаются спорадические эпизоды болезненных отеков мягких тканей, которые часто происходят в результате повреждения мягких тканей, внутримышечных инъекций, вирусных инфекций, растяжений мышц, падений и травм. Если подозревается диагноз прогрессирующей оссифицирующей фибродисплазии, любое вмешательство (например, биопсия), которое может привести к обострениям, противопоказано. Данные эпизоды обострений являются вспышками преобразования скелетных мышц, сухожилий, связок, фасций и апоневрозов в гетеротопную костную такнь, что в итоге делает невозможным их движение.
Миозит оссифицирующий прогрессирующий: Диагностика[править]
Обызвествление или окостенение обнаруживают на рентгенограмме спустя 1-2 мес. В поздних случаях на рентгенограммах оссифицирующий миозит представляет собой картину костной полоски с правильным костным строением. Тень обызвествленной мышцы обычно лежит изолированно и не связана с костью. Но при вовлечении в процесс и сухожилия эта тень приобретает анатомически предопределённую форму мышечно-сухожильного комплекса, прикреплённого к кости.
Генетическое тестирование возможно.
Дифференциальный диагноз[править]
Дифференциальная диагностика включает в себя прогрессирующую костную гетероплазию, остеосаркому, лимфедему, саркому мягких тканей, десмоидную опухоль, агрессивный ювенильный фиброматоз и ненаследственную (приобретенную) гетеротопную оссификацию.
Миозит оссифицирующий прогрессирующий: Лечение[править]
В настоящее время нет патогенетического лечения заболевания, но краткий 4-дневный курс высоких доз кортикостероидов в первые 24 часа после обострения, может помочь уменьшить интенсивное воспаление и отек тканей.
Прогноз
Средняя продолжительность жизни составляет около 40 лет. Большинство пациентов прикованы к инвалидному креслу к концу второго десятилетия жизни и обычно умирают от легочной недостаточности.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: M61,1 Миозит оссифицирующий прогрессирующий.
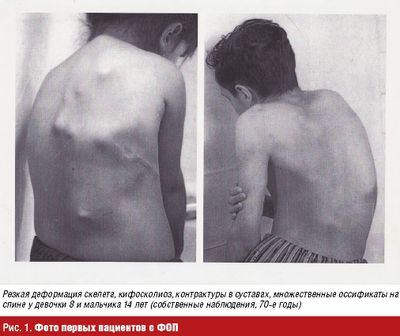
Клинические проявления оссифицирующей прогрессирующей фибродисплазии
Описание
Прогрессирующая оссифицирующая фибродисплазия. Тяжелое генетическое заболевание, характеризующееся нарушением обмена в тканях мышц, сухожилий и связок, что приводит к образованию в них кальцинатов. Симптомами этого состояния являются уплотнения в мягких тканях шеи, спины и конечностей, мышечная гипотония, в дальнейшем – выраженные деформации позвоночника, скованность движений вплоть до инвалидизации больных. Диагностика прогрессирующей оссифицирующей фибродисплазии производится на основании данных настоящего статуса пациента, рентгенологических и молекулярно-генетических исследований. Специфического лечения патологии на сегодняшний день не существует, но имеются обнадеживающие результаты опытов на клеточных культурах больных данным заболеванием.
Дополнительные факты
Прогрессирующая оссифицирующая фибродисплазия (ФОП, параоссальная гетеротопическая оссификация) – редкое генетическое заболевание, при котором возникают процессы патологического окостенения сухожилий, фасций, межмышечных перегородок и других структур, состоящих из волокнистой соединительной ткани. Впервые это состояние было упомянуто французским врачом Гаем Петимом еще в 1692 году, однако его наиболее полное описание и изучение произвел в 70-х годах XX века американский врач-генетик Виктор Маккьюзик, который и дал название этому заболеванию. Прогрессирующая оссифицирующая фибродисплазия чаще всего является результатом спонтанных герминативных мутаций, однако описаны и семейные случаи этой патологии, при этом она характеризуется аутосомно-доминантным механизмом передачи со 100% пенетрантностью. Встречаемость оценивается примерно в 1:1 800 000-2 000 000, заболевание с равной долей вероятности поражает как мальчиков, так и девочек. Характерной особенностью прогрессирующей оссифицирующей фибродисплазии является тот факт, что любые попытки оперативного лечения этого состояния (устранение очагов оссификации или облегчение движений в суставах) приводят к взрывному росту новых гетеротопических участков костной ткани.
Причины
Этиология прогрессирующей оссифицирующей фибродисплазии заключается в нарушении регуляции процессов формирования костной ткани. В эмбриональном периоде за развитие костей отвечает ряд рецепторов, работа которых приводит к образованию твердой соединительной ткани в соответствующих областях тела. При развитии этого заболевания возникает мутация гена ACVR1, расположенного на 2 хромосоме. Продуктом экспрессии данного гена является специфический белок – активин-рецептор 1 типа. Он относится к более обширной группе BMP-рецепторов, которые обладают способностью связывать вещества-факторы роста костной ткани и передавать соответствующие сигналы внутрь клеток. Чаще всего причиной прогрессирующей оссифицирующей фибродисплазии являются миссенс-мутации (например, Arg206His) в 6 экзоне гена ACVR1.
В результате этого генетического нарушения происходит образование дефектной формы активина-рецептора 1 типа, который начинает образовываться не только в эмбриональном периоде и в остеобластах у взрослого человека, но и в клетках волокнистой соединительной ткани. Дальнейший патогенез прогрессирующей оссифицирующей фибродисплазии изучен недостаточно по причине редкости этого состояния. Однако большинство исследователей склоняются к мнению, что дефектный рецептор становится способным реагировать не только на соединения из группы BMP (bone morphogenetic protein – белки костного морфогенеза), но и на другие вещества – в частности, факторы воспаления. Доказательством этой теории служит тот факт, что очаги гетеротопической оссификации чаще всего возникают на месте повреждения мягких тканей – ушибов, порезов, укусов насекомых. Кроме того, при гистологическом изучении патологических уплотнений в них всегда наблюдается умеренная лимфоцитарная инфильтрация, что указывает на воспалительный или иммунный характер процесса.
Мутации гена ACVR1 приводят не только к аномальному костному морфогенезу у детей и взрослых, они также нередко обуславливают ряд врожденных пороков развития опорно-двигательного аппарата. Наиболее распространенными проявлениями прогрессирующей оссифицирующей фибродисплазии такого типа являются микродактилии, варусное искривление большого пальца стопы (клинодактилия). Из других, более редких костных аномалий, отмечают сращение тел шейных позвонков, дисплазии метафизов, сращение реберно-позвоночных суставов. По причине сочетания дисплазии костной ткани и слабости мышечного корсета спины у больных часто развиваются тяжелые искривления позвоночника, что приводит к вторичным неврологическим нарушениям.
Симптомы
При рождении прогрессирующая оссифицирующая фибродисплазия может проявлять себя лишь нарушениями формирования костей пальцев рук и ног, никаких других изменений при этом не обнаруживается. Начало заболевания внезапное, может произойти без всяких видимых причин в возрасте от нескольких месяцев до 3-5 лет. Обычно первыми симптомами данной патологии становятся уплотнения в мышечных тканях шеи, спины и рук, размеры которых могут составлять от 1 до 10 сантиметров. При пальпации очаги бывают болезненными, кожа над ними либо не изменена, либо (в редких случаях) гиперемирована. При прогрессирующей оссифицирующей фибродисплазии такие уплотнения могут появляться на месте ушибов, порезов и других травм мягких тканей.
Походка больных прогрессирующей оссифицирующей фибродисплазией, как правило, характеризуется скованностью, малыми шагами. Лицо амимичное на фоне напряженных мышц шеи и спины. По мере нарастания количества и размеров уплотнений объем движений в суставах постепенно уменьшается, приводя на терминальных этапах заболевания практически к полному обездвиживанию. Нередко отмечаются боли неврологического характера, обусловленные сдавлением корешков спинномозговых нервов, также могут поступать жалобы на нарушение кожной чувствительности. Все эти проявления прогрессирующей оссифицирующей фибродисплазии постепенно нарастают и становятся все более выраженными.
Диагностика
Диагностика прогрессирующей оссифицирующей фибродисплазии осуществляется на основании данных осмотра пациента, рентгенологических и генетических исследований. Как правило, результаты осмотра больных зависят от возраста и выраженности заболевания. У детей до 10-12 лет основными симптомами являются очаги уплотнения мягких тканей на голове, шее, иногда на спине. У пациентов старшего возраста очаги оссификации могут располагаться на любом участке тела, нередко отмечается резкое ограничение подвижности суставов, выраженные искривления позвоночника. Уплотнения мягких тканей приводят к появлению характерных бугров на коже и зачастую сильно уродуют больного прогрессирующей оссифицирующей фибродисплазией. Иногда в качестве дополнительного метода диагностики прибегают к биопсии и последующему гистологическому исследованию очагов уплотнения, однако многие специалисты выступают против этой техники, поскольку такая инвазивная процедура способна спровоцировать развитие нового очага оссификации.
Рентгенологическое исследование на ранних этапах заболевания может обнаруживать врожденные пороки развития опорно-двигательного аппарата – клинодактилию больших пальцев ног, дисплазию метафизов, укорочение длинных трубчатых костей конечностей. По мере развития гетеротопической оссификации в сухожилиях, фасциях, межмышечных соединительнотканных перегородках выявляются сначала одиночные, а затем и множественные тени, имеющие костную плотность. В далеко зашедших случаях прогрессирующей оссифицирующей фибродисплазии тени сливаются между собой и нередко затрудняют визуализацию внутренних органов и других глубоко расположенных структур. При помощи методов современной генетики можно диагностировать это состояние путем поиска мутаций в гене ACVR1.
Лечение
Специфического лечения прогрессирующей оссифицирующей фибродисплазии не существует, а паллиативная терапия резко ограничена в своих возможностях по причине детского возраста большинства пациентов и специфической реакции организма. Многочисленные попытки устранить очаги гетеротопической оссификации хирургическим путем заканчивались неудачно – после операции из-за повреждения тканей рост уплотнений резко усиливался. На ранних этапах заболевания немного затормозить развитие патологических очагов можно при помощи высоких доз кортикостероидных препаратов и других средств, угнетающих воспалительные процессы (НПВС, ингибиторы лейкотриенов, блокаторы мастоцитов). В последние годы получены первые лабораторные данные по поводу специфического лечения прогрессирующей оссифицирующей фибродисплазии – при помощи особой РНК удалось ингибировать экспрессию дефектного гена ACVR1, не затрагивая его здоровую гомологичную копию в стволовых клетках больных. Возможно, в дальнейшем это позволит с успехом лечить пациентов, страдающих данным заболеванием, или, как минимум, значительно повысить их качество жизни.
Источник
