Особенности мочевого синдрома при гломерулонефрите
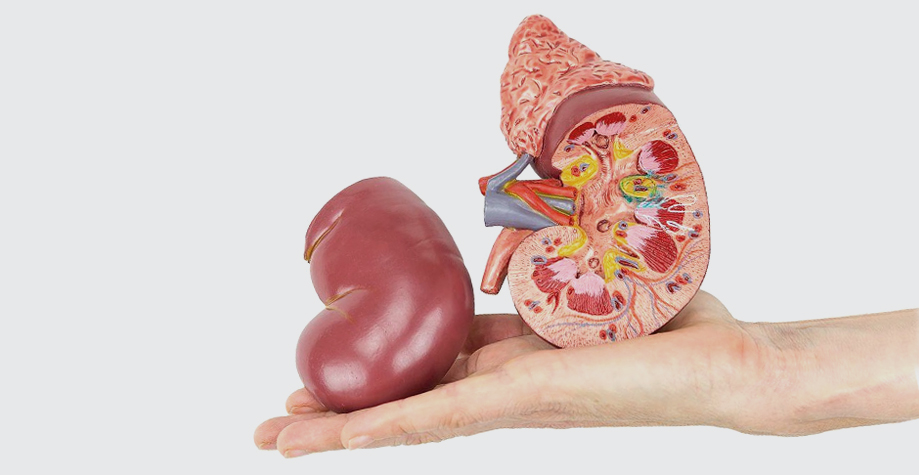
Клубочек состоит из капсулы, подоцитов, капилляров и приносящей и уносящей артериолы. У здорового человека приносящая артериола больше по диаметру, чем выносящая, поэтому если давление в системе растет, то нагрузка на клубочек становится больше. Если повышается давление в этом сосуде, возможно развитие нефросклероза.
Клубочковый фильтр состоит из 3 слоев:
— Первый слой – эндотелий, пронизанный порами; он свободно пропускает плазму с растворенными в ней компонентами, задерживает форменные элементы крови.
— Следующий слой – базальная мембрана.
— Последний слой — фильтрационные щели между ножками подоцитов, являющимися одними из барьерных механизмов.
После прохождения фильтра фильтрат попадает в Боуменово пространство – начальный отдел почечной фильтрационной системы. Любое повреждение клубочков приведет к нарушению функции мембран и снижению скорости клубочковой фильтрации (СКФ). Ножки подоцитов, базальная мембрана не могут удерживать белки, и они начинают просачиваться в Боуменово пространство и появляться в моче – фиксируется протеинемия.
Основные клинические синдромы при заболевании почек
Существуют, так называемые, малые синдромы, которые включают в себя: мочевой синдром, когда есть изменение осадка в моче, формирование артериальной гипертензии и формирование отечного синдрома.
Описаны большие синдромы – это остронефритический синдром, нефротический синдром и собственно, формирование почечной недостаточности, как острой формы, так и хронической.
Рассмотрим подробнее малые синдромы.
1. Мочевой синдром
Важно помнить, что нет заболевания почек без мочевого синдрома!
Протеинурия характерна для ГН, исходя из его патогенеза. Протеинурия может быть разной. Потеря белка определяется в суточном количестве мочи, и нормой этой потери является количество не более 150 мг/сутки. Альбуминурия характеризуется выделением не более 10 – 20 мг. Микроальбуминурией считается потеря 30 – 300 мг. Если потеря белка свыше 500 мг, то это протеинурия, тогда теряются белки высокой протеиновой массы.
Гематурия – еще одна составляющая мочевого синдрома, в норме ее быть не должно. Норма – менее 1000 эритроцитов/1мл суточной мочи. Определяют по пробе Нечипоренко (определение количества эритроцитов в 1мл суточной мочи).
Также к мочевому синдрому относят потерю лейкоцитов в мочевом остатке – лейкоцитурию. По пробе Нечипоренко в норме – менее 4000 лейкоцитов/1мл суточной мочи.
Таким образом, мочевой синдром состоит в том, что в мочевом осадке появляется белок, эритроциты и лейкоциты.
2. Артериальная гипертензия
Следующий малый синдром – артериальная гипертензия. Она формируется у пациентов с ГН из-за гиперволиемии, когда происходит задержка в организме натрия и воды вследствие снижения кровотока в капиллярах. После чего активируется симпато-адреналовая система, ренин-ангиотензиновая система, антидиуретический гормон и тем самым запускается весь каскад развития артериальной гипертензии.
3. Отечный синдром
Происходит задержка жидкости в организме вследствие повышения реабсорбции натрия и воды в канальцах. Активируется ренин-ангиотензиновая система, происходит стимуляция гиперальдостеронизма, гиперсекреция вазопрессина, в результате чего у пациента усиливается жажда.
Выраженная альбуминурия приводит к тому, что снижается уровень белка в крови. Происходит дисбаланс белкового обмена. Жидкость начинает смещаться из сосудов в ткани и развивается гиповолемия, т.е. в тканях начинает задерживаться жидкость и формируется отечный синдром.
Также рассмотрим большие синдромы при заболевании почек.
1. Остронефритический синдром
Характеризуется внезапным появлением с мочевым синдромом (олигурией, артериальной гипертензией, отеками). Вся совокупность этих клинических признаков позволяет говорить, что у пациента формируется остронефритический синдром. Это может быть проявлением ГН разных форм: быстропрогрессирующий ГН, острый ГН, обострение хронического ГН после ремиссии, вторичный ГН на фоне других заболеваний, поражающих почки.
2. Нефротический синдром
Может развиваться при любых заболеваниях почек и не является самостоятельной нозологической формой. Характеризуется тем, что развивается потеря белка (альбуминурия – 3,5 г/сутки и более). Далее развивается гипоальбуминемия, снижение уровня белка в крови, происходит сдвиг всех белков – диспротеинемия в крови. На этом фоне регистрируется сдвиг липоидного обмена с формированием гиперхолистеринемии и гипертриглицеридемии. При микроскопии обнаруживаются кристаллы липидов в моче – липоидурия и развивается отечный синдром. Таким образом, нефротический синдром не включает в себя повышения артериального давления, а включает развитие отечного и выраженного мочевого синдрома со сдвигом обменных процессов.
3. Почечная недостаточность
Основной признак почечной недостаточности – снижение скорости клубочковой фильтрации. В норме она составляет 80 – 120 мл/мин. В связи с этим начинает повышаться содержание креатинина в крови и снижается удельный вес мочи, т.к. падает концентрационная функция почек. А также начинает расти уровень калия в крови. По этим признакам можно говорить о том, что пациент формирует почечную недостаточность.
Патогенез острого ГН
Первопричины заболевания могут быть различными (инфекции, аутоиммунные заболевания и т.д.). Агент поступает в кровь, формируется циркулирующие иммунные комплексы (ЦИК) после чего данный агент поступает также и в почки. Далее ЦИК или инфекционный агент оказывает непосредственное разрушающее влияние на клетку, происходит лизис клетки и фагоцитоз иммунных комплексов. Вследствие этой реакции выделяются ферменты и активизируется система комплимента. Эти иммунные комплексы или инфекционные агенты могут поражать базальную мембрану (один из слоев трехслойного фильтра). После поражения базальной мембраны происходит активация Т-лимфоцитов, активация тромбоцитов, вследствие чего повышается свертываемость крови – гиперкоагуляция, происходит пролиферация мезангиоцитов, а также приток нейтрофилов, моноцитов, лимфоцитов с образованием инфильтратов. Запускается весь каскад воспаления.
И еще раз о патогенезе вкратце. Базальная мембрана поражена, мезангиальные клетки и эндотелий начинают пролиферировать. Организм очень активно реагирует на вторжение чужеродных агентов. Если иммунные комплексы или воспаление подавлено полностью и иммунные комплексы удалены, у пациента наступает выздоровление. Если с этим не удалось справиться и иммунные комплексы удалены не полностью и остались на мембране, формируется хронический гломерулонефрит (ХГН).
Также иммунные комплексы могут накапливаться под эпителием, внутри мембраны, субэндотелиально и в результате повреждать почечный фильтр. Структура клубочка нарушается, развивается реакция воспаления, утолщается базальная мембрана, и все это приводит к развитию фиброза. Именно фиброз дает толчок к нарушению функции почек и развитию почечной недостаточности. С точки зрения функциональных нарушений следует отметить, что в случае замещения фильтра фиброзной тканью, он не справляется со своей задачей, и белок начинает проходить в Боуменово пространство, что ведет к протеинурии и гематурии, т.к. через фильтры начинает проходить не только белок, но и форменные элементы крови.
Типичное течение острого гломерулонефрита (ОГН)
Инфекции или другие причины приводят к нарушению мембраны, наблюдаются изменения в моче – мочевой синдром. Далее возникает артериальная гипертензия, олигоурия, отеки, т.е. малые синдромы. Через 8 – 12 недель, реже через 4 недели происходит выздоровление (снижение альбуминурии и гематурии). Исчезновение артериальной гипертензии и отеков происходит немного быстрее – через 2 – 8 недель. И возможны два исхода: нормализация анализа мочи (через 2 – 8 месяцев) и в течение этого года пациент должен быть под наблюдением. Если нормализация происходит, можно говорить о выздоровлении. Если спустя год нормализации анализа мочи не наступило, можно сказать о хронизации процесса, сформирован ХГН.
Рассмотрим классификацию ГН.
1. ГН по длительности заболевания:
— 0-3 недели – острый
— 3 недели – месяцы – подострый
— Год и более – хронический
2. ГН по поражению клубочков:
— Очаговый – менее 50%
— Диффузный – более 50%
— С минимальным поражением клубочка
3. ГН по объему поражения клубочка:
— Сегментарный (захватывает часть клубочка)
— Тотальный (захватывает весь клубочек)
Клинико-морфологический подход к классификации ГН
Клинико-морфологическая классификация достаточно обширна. ГН может быть очаговый пролиферативный, диффузный пролиферативный, экстракаппилярный, т.е. в зависимости от степени вовлечения клубочка в воспаление. Для экстракапплирярного ГН характерен нефритический синдром, когда мочевой синдром сочетается с почечной недостаточностью (с протеинурией менее 3 г/сутки). Может развиваться мембранозная нефропатия, болезнь минимальных изменений и фокально-сегментарный гломерулосклероз (характеризуются поражением слоев клубочкового фильтра: базальной мембраны и подоцитов). Следующая группа состояний, когда сочетается поражение базальной мембраны и самого клубочка (пролиферация клеток) – мезангиокапиллярный ГН. Для такого сочетанного варианта характерно наличие и нефротического синдрома, и нефритического.
Также ГН с накоплением иммунных комплексов подразделяют на постинфекционные ГН (острый диффузный пролиферативный), быстропрогрессирующие, злокачественный (подострые) и хронический.
Клинические варианты ГН
1. Латентный ГН — изменение только мочевого осадка (протеинурия до 3 г/сутки, микрогематурия). Протеинурия до 1 г/сутки иммуносупрессивная терапия не показана.
2. Гематурический ГН, когда у пациента регистрируется микро- или макрогематурия (постоянная или эпизодическая микро- или макрогематурия, протеинурия менее 1г/л). Иммуносупрессивная терапия не показана.
3. Гипертонический вариант ГН (артериальная гипертония и протеинурия до 1 г/сутки, микрогематурия). АД не выше 130/80-85 мм рт.ст., а у больных с протеинурией более 1 г/сут – АД не выше 120-125/70-75 мм рт. ст.
4. Нефротический вариант ГН характеризуется массивной потерей белка (протеинурия более 3,5 г/сутки, гипопротеинемия, гиперхолестеринемия и отеки). Требует агрессивной иммуносупрессивной терапии.
5. Смешанный вариант течения ГН. Агрессивная иммуносупрессивная терапия абсолютно показана, цитостатики предпочтительны.
Классификация по МКБ 10
Гломерулярные болезни (N00 – N08)
N00 Острый нефритический синдром/острая(ый):
— гломерулонефрит
— гломерулярная болезнь
— нефрит
N01 Быстро прогрессирующий нефритический синдром
N02 Рецидивирующая и устойчивая гематурия
N03 Хронический нефритический синдром
N04 Нефротический синдром
N05 Нефритический синдром неуточненный
N06 Изолированная протеинурия с уточненным морфологическим поражением
N07 Наследственная нефропатия, не классифицированная в других рубриках
N08 Гломерулярные поражения при болезнях, классифицированных в других рубриках
Неспецифическая симптоматика в начале развития ОГН
Клиника ГН делится на неспецифическую симптоматику и специфическую. Неспецифическая симптоматика, это всё то, что касается клиники любого ГН. Она включает в себя уменьшение количества выделяемой мочи, пастозность лица, увеличение массы тела, тяжесть в области поясницы. Может быть незначительное повышение артериального давления. Очень важный фактор – возможно изменение цвета мочи (потемнение мочи от цвета крепкого чая и иногда до цвета «мясных помоев», когда у пациента выраженная гематурия). Возможен небольшой субфебрилитет и ухудшение общего самочувствия – астения, недомогание, мышечные боли, чувство ломоты. Такие симптомы держатся недолго, характеризуют начало патологии, а их интенсивность может быть разной.
Постифекционный (острый, диффузный, пролиферативный) ГН
Представляет собой острый вариант ГН. Начинается внезапно, остро, примерно через 7 – 14 дней после перенесенной инфекции. Выражена клиника неспецифичного поражения: недомогание, тошнота и другие проявления интоксикации. Происходит фебрильное повышение температуры, выраженная отечность на лице, особенно в периорбитальной области. Гипертензия пациента может не беспокоить. Появляется олигурия, резкое снижение объема мочи и развивается гематурия, моча может приобретать цвет вплоть до «мясных помоев».
Ведущие жалобы:
— Дизурия. Учащенное мочеиспускание
— Жажда. Нарушение водно-электролитного баланса
— Одышка. Начинает формироваться левожелудочковая недостаточность
— Снижение диуреза. Выраженность колеблется до олигурии.
Продолжается от 1–3 недель до месяца. Происходит нарушение внутрипочечной гемодинамики, что является прогностически плохим фактором.
Локализация отеков, как правило, на лице – параорбитальная зона. Важно помнить, что отеки у таких пациентов могут быть также в районе поясницы (особенно, если такие пациенты находятся на постельном режиме), отеки нижних конечностей. Редко происходит развитие гидроторакса и асцита. Встречаемость отеков у больных с ОГН – 100%.
Также при ОГН может развиться увеличение печени, левожелудочковая недостаточность и вследствие этого застой в легких, одышка, отслоение сетчатки.
Источник
Острый гломерулонефрит
это острое имунновоспалительное заболевание почек с поражением клубочков и канальцев.
Болеют чаще лица молодого возраста, дети старше 2 лет, подростки (чаще с 15 лет); лица мужского пола.
Этиология:
В-гемолитический стрептококк группы А, но также заболевание может развиться в результате различных инфекций (вирусных, бактериальных, паразитарных), а также после других антигенных воздействий (после введения сывороток, вакцин, лекарств) и другие причины.
Патогенез:
острый гломерулонефрит чаще развивается через неделю или 2 недели после перенесенной инфекции, чаще стрептококковой (ангина, тонзиллит, скарлатина и др.).
В развитии гломерулонефрита имеют значение следующие иммунологические механизмы: в ответ на антигенное воздействие (В-гемолитического стрептококка) антител с формированием комплекса антиген+антитело, которые фиксируются на стенках сосудов почечных клубочков и разрушает их.
В свою очередь на продукты распада могут образовываться антител (аутотела) и развивается аутоиммунный процесс.
Клиника:
Характеризуется появлением «острого нефритогенного синдрома».
Появляются отеки на лице, области век), конечностей, туловища, могут быть внутренние отеки, экссудат, плеврит, выпот.
Повышение АД, брадикардия.
Изменения в анализе мочи:
- появление мочи цвета «мясных помоев»,
- макрогематурия,
- удельный вес пока в норме. (В норме удельный вес не ниже 1018).
- наличие белка (протеинурия)
- сахар, ацетон отсутствуют
Олигурия— резкое уменьшение количества мочи
В микроскопия осадка появляются:
- эритроциты
- цилиндров,
- наличие клеток почечного эпителия,
- гематурия микро и макро.
Иногда субфебрильная температура — лихорадка,
боли в пояснице (никогда не бывает колик),
тупая ноющая тяжесть, головные боли.
В основе развития отеков и АГ лежит задержка в организме воды и натрия, и связана с увеличением ОЦК.
Скорость клубочковой фильтрации снижается и возможно приходящее повышение уровня мочевины и креатинина в крови (это признак почечной недостаточности).
На фоне ограничения жидкости и соли внепочечные проявления заболевания (отеки, АГ) – исчезают в течение 7-10 дней.
Для нормализации состава мочи требуется более длительное время, иногда несколько месяцев.
Иногда при остром гломерулонефрите внепочечные проявления отсутствуют, и заболевание проявляется только мочевым синдромом.
Прогноз
Острый гломерулонефрит чаще заканчивается выздоровлением, но у некоторых больных (1/3) наблюдается переход в хроническую форму.
Осложнения:
- острая левожелудочковая недостаточность (сердечная астма и отек легких),
- гипертензивная энцефалопатия (проявляется почечной эклампсией): у больного сильные головные боли, сонливость, рвота, судороги и другие симптомы,
- острая почечная недостаточность (ОПН): выраженная олигурия или анурия с нарастанием азотемии (повышение креатинина и мочевины в крови), электролитные нарушения (это увеличение калия, снижение кальция и др.), метаболический ацидоз.
Диагностика:
- ОАМ (протеинурия, гематурия, цилиндрурия)
- Проба Земницкого (удельный вес в норме, олигурия)
- Нечипоренко (преобладание эритроцитов над лейкоцитами; у здорового человека эритроцитов -1000, лейкоцитов — 4000)
- Проба Реберга: одновременно берут кровь из вены и сдают анализ мочи. Определяют креатинин в крови и в моче, а также клубочковую фильтрацию и канальцевую реабсорбцию. (при изменении – это признаки почечной недостаточности)
- БАК: белок снижен, креатинин, мочевина
- ОАК: признаки анемии
- УЗИ почек
- Экскреторная урография
- Пункционная биопсия почки
Лечение:
- Госпитализация
- Режим строгий постельный пока есть отеки и высокое АД.
- Диета ОВД (№7):малобелковая и малосолевая диета, т.е. ограничение соли до 2 грамм в сутки, ограничение белка до 0,5 граммов на кг. веса в сутки, ограничить жидкость (диурез +300-400 мл).
- Этиотропная терапия: антибиотики в течение 10 дней (пенициллин, эритромицин, амоксициллин), исключить нефротоксические препараты.
Симптоматическое лечение:
1. При высоком АД гипотензивные средства:
- ингибиторы АПФ: капотен, каптоприл, эналаприл, энал, моноприл, дератон, лазортан, презартан – раз в сутки 1 таблетка;
- В-блокаторы: конкор, метапролор – только при тахикардии, аритмиях;
- антагонисты кальция: амлодипин (одна таблетка в сутки);
- диуретики: лазикс, фуросимид + препараты калия, тиазидоподобные (индапомид (индап), арифон).
2. Антикоагулянты (если нет гематурии) гепарин п/к в области живота.
3. Антиагреганты (курантил, пентоксифеллин, трентал в/в кап).
Лечение осложнений:
- при ОПН – гемодиализ, искусственная почка;
- при эклампсии – седуксен, сернокислая магнезия;
- при сердечной недостаточности и отеке легких – диуретики и другие препараты;
Профилактика:
- лицам со стрептококковой инфекцией (например, ангина) необходимо назначать антибиотики 7-10 дней, а также своевременное лечение других инфекционных заболеваний;
- одеваться по погоде;
- избегать переохлаждение; сырости
- осторожно относиться к вакцинации;
- не рекомендуется купаться в водоемах.
Сестринский уход при хроническом
гломерулонефрите
это хроническое имунновоспалительное поражение почек, приводящее к прогрессирующей гибели клубочков, артериальной гипертензии и почечной недостаточности
Может развиться как исход острого гломерулонефрита, однако чаще медленное незаметное начало при случайном выявлении патологии в анализе мочи.
Чаще болеют мужчины до 40 лет.
Причины
Как при остром гломерулонефрите (инфекционный фактор-
1) бактерии
2) паразиты
3) вирусы
Большая группа неинфекционных факторов:
- Алкоголь
- Нарушение обмена веществ, чаще мочевой кислоты, подагра
- Лекарства, например антибиотики, аминогликозиды, гентамицин, анальгетики, которые содержат анальгин и фенацитин, и другие лекарства
- Промышленные производственные факторы, химические вещества
- Системные заболевания: СКВ и другие заболевания соединительной ткани
- Наследственность.
Факторы риска:
- Переохлаждение
- Очаги хронической инфекции
- Патогенез: характеризуется аутоиммунным поражением почек, которое приводит к склеротическим процессам в почке, вторично сморщенная почка. Исход ХПН.
Классификация:
- Латентный
- Гематурический
- Нефротический
- Гипертонический
- Смешанный
Клиника:
Латентный гломерулонефрит: характеризуется только изменением в моче (умеренная протеинурия (0,2-0,3); небольшая эритроцитурия), редко незначительное повышение АД, течение медленно прогрессирующее.
Прогноз не плохой, 10 летняя выживаемость 90%.
Гематурический: 5-10% случаев. Проявляется постоянной гематурий. Однако течение благоприятное. Почечная недостаточность развивается редко. Прогноз благоприятный.
Нефротический:протекает с выраженной протеинурией (7-10 до 20 гр/л). Олигурия. Выраженные отеки. Снижение белка и альбуминов, увеличение холестерина и липидов.
Течение умеренно прогрессирующее, но возможно быстро прогрессирующее течение с развитием почечной недостаточности.
При развитии ХПН отеки уменьшаются со временем, периодически развивается нефротический криз с внезапным развитием симптомов по типу перитонита, а также наличие тромбозов и других симптомов, что ведет к резкому ухудшению состояния.
Гипертонический: наблюдается гипертония преимущественно, с наличием гипертрофии левого желудочка и изменениями глазного дна, при этом изменения в моче минимальные. Осложнения: инсульт, инфаркт (не часто), чаще аритмия и сердечная левожелудочковая недостаточность. Течение прогрессирующее с исходом в ХПН.
Смешанный: это сочетание нефротического синдрома с гипертоническим. Типичный вариант, отеки по типу анасарки, олигурия, высокая протеинурия, высокая гипертензия. Характеризуется быстро прогрессирующим течением.
Диагностика:
Как при остром гломерулонефрите, ОАМ как при остром, только удельный вес низкий, гематурия, протеинурия (большое количество), цилиндрурия.
В пробе по Земницкому: никтурия, гипоизостенурия (низкий удельный вес во всех порциях по Земницкому)
Лечение:
- при обострении госпитализация в нефрологическое отделение;
- в стационаре при наличии отеков и других симптомов постельный режим;
- рекомендуют избегать переохлаждения, психических и физических стрессов, запрещается ночная работа, в горячих цехах и сырых помещениях, в холодное время года;
- отдых в постели 1-3 часа;
- при каждом обострении госпитализация;
- при простудных заболеваниях контрольный анализ мочи;
- диета ОВД, (стол №7), с ограничением жидкости, соли, белка;
- медикаментозная терапия как при остром гломерулонефрите: препараты, направленные на подавление иммунного воспаления: глюкоортикостероиды (преднизолон, гидрокортизон), при неэффективности цитостатики (азотиоприл), антиагреганты (курантил), антикоагулянты (гепарин).
Симптоматическая терапия: при отеках, гипертонии – диуретики, гипотензивные, альбумин в/в кап.
(при нефротическом варианте), антибиотики, при выраженной ХПН гемодиализ и трансплантация почки.
Осложнения
- ОПН, ХПН
- ХСН, Злокачественная артериальная гипертензия
Источник
