Основные синдромы при остром пиелонефрите
В целом инфекции мочевыделительной системы (ИМС) можно поделить на воспалительно-инфекционный процесс в почках (пиелонефрит) и патологические процессы в мочевыводящих путях (цистит или уретрит). При этом именно пиелонефрит может протекать как в острой форме, так и в хронической. Считается, что острая фаза патологии может начаться, длиться и закончиться в срок до 6 месяцев. Если же в течение этого периода болезнь пошла на спад, а затем были отмечены рецидивы, то можно говорить о хроническом течении патологии. В этом случае синдромы при пиелонефрите будут иметь вид комплексной картины. В частности больной будет испытывать дизурический, болевой, мочевой и интоксикационный синдромы. Последний представляет наибольшую опасность для всего организма и является симптомом запущенной формы пиелонефрита, то есть хронической и нелеченной.
Дизурический синдром при пиелонефрите
 Патологическое состояние может выражаться следующим образом — наличие болей и жжения при мочеиспускании
Патологическое состояние может выражаться следующим образом — наличие болей и жжения при мочеиспускании
На начальной стадии заболевания (острая фаза) человек сталкивается с основным симптомом почечного воспаления — дизурическим. В этом случае акт мочеиспускания нарушается. Патологическое состояние может выражаться следующим образом:
- Редкое или наоборот частое мочеиспускание в зависимости от стадии заболевания.
- Наличие болей и жжения при мочеиспускании.
- Возникновение ночного и даже дневного недержания мочи, а также случаи непроизвольной её эвакуации малыми порциями без наличия позывов к этому.
- Также может проявиться императивный позыв к опорожнению мочевого пузыря. То есть человек может спонтанно и непреодолимо захотеть справить малую нужду именно в этот момент.
- Кроме того, при наполненном мочевом пузыре и позыве к мочеиспусканию возможно проявление недержания. То есть человек может не успевать к точке назначения.
Все перечисленные симптомы характерны для начальной острой стадии пиелонефрита или ужу для цистита в острой форме. То есть дальнейшее состояние пациента при жалобах на дизурический синдром будет наблюдать врач с тем, чтобы не пропустить развитие пиелонефрита и его переход в хроническую форму.
Мочевой синдром
 Для пиелонефрита характерны изменения и качественного состава мочи
Для пиелонефрита характерны изменения и качественного состава мочи
Для пиелонефрита характерны изменения и качественного состава мочи. То есть, больной может испытывать лишь некоторые симптомы болезни в начальной её стадии, но при этом в моче будут отмечены следующие изменения:
- Увеличение количества лейкоцитов. При исследовании биоматериала на общий анализ лейкоциты будут отмечены в концентрации более 10 исключительно в поле зрения. А при исследовании мочи по методу Нечипоренко более 4 ґ 103/мл.
- Наличие в моче бактерий. Так, учитывая, что пиелонефрит — это инфекционно-воспалительная патология почек, то в собранной свежей моче в качестве подтверждения диагноза будет отмечено наличие бактерий в количестве 105/мл и больше.
- Изменение мочи по внешним признакам и запаху. Так, при наличии почечной патологии у 50% пациентов отмечается резкий и неприятный запах выделенной мочи. А у 75% пациентов с пиелонефритом изменяется и её цвет и прозрачность. То есть, моча, выделенная больными почками, имеет мутный оттенок и примеси крови, хлопьев и пр.
Синдром болевой
В этом случае основным признаком болезни под названием пиелонефрит будет боль. Её локализация отмечается в области поясницы, почек, в подреберье со стороны больной почки. В большинстве случаев при пробе Пастернацкого (простукивание спины в области почек) отмечается положительная реакция. То есть пациент испытывает болезненность пораженных почек.
Интоксикационный синдром
 Интоксикация в этом случае проявляется такими симптомами как головные и мышечные боли на фоне повышающейся периодически температуры тела
Интоксикация в этом случае проявляется такими симптомами как головные и мышечные боли на фоне повышающейся периодически температуры тела
Если у больного пиелонефрит протекает в хронической форме и уже достаточно давно, то почки, сдающие свои позиции уже не будут справляться с функцией выведения продуктов жизнедеятельности человеческого организма. То есть налицо будут все симптомы токсического отравления. Интоксикация в этом случае проявляется такими симптомами:
- Головные и мышечные боли на фоне повышающейся периодически температуры тела;
- Снижение работоспособности, апатия и повышенная утомляемость;
- Также у больного пропадает аппетит;
- Помимо этого ситуацию будет усугублять развивающаяся тахикардия и артериальная гипертензия (повышенное давление). Последнее грозит проблемами с сердечнососудистой системой и мозгом.
Важно: запущенная патология почек может привести к гибели органа. Поэтому лечить пиелонефрит при возникновении первых симптомов и даже подозрения на болезнь необходимо как можно быстрее и качественнее.
Природа развития почечной интоксикации
 Как правило, пиелонефрит развивается как вторичное заболевание на фоне перенесенной вирусной инфекции
Как правило, пиелонефрит развивается как вторичное заболевание на фоне перенесенной вирусной инфекции
Как правило, пиелонефрит развивается как вторичное заболевание на фоне перенесенной вирусной инфекции. Бактерии с кровью циркулируют по сердечнососудистой системе и, в конце концов, оседают в почках. При своевременно и правильно назначенной антибактериальной терапии все они гибнут. Однако при неправильном лечении заболевания вирусной природы некоторое количество болезнетворных микробов оседают в почках. Отсюда и начинается отравление организма. Если не лечить почечную патологию, в конце концов, фильтрующие колбочки почек перестают справляться со своими функциями и неполноценно выводят азотистые соединения — продукт обмена веществ. Те в свою очередь дополнительно отравляют организм при постоянном увеличении азотистых продуктов распада.
Важно: в самом худшем случае при отравлении организма может произойти уремия — интоксикация всего организма продуктами распада белков. Спасти ситуацию в этом случае поможет гемодиализ (фильтрация крови при помощи искусственной почки) или пересадка почки.
Меры для предотвращения интоксикации
 Так, при подозрении на пиелонефрит или снижение функции почек желательно ограничить себя в таких продуктах как алкоголь и все его производные
Так, при подозрении на пиелонефрит или снижение функции почек желательно ограничить себя в таких продуктах как алкоголь и все его производные
Чтобы избежать чрезмерной нагрузки на почки и помочь органу справляться со своей функцией, необходимо защитить организм от пападания в него токсических веществ, которые усугубляют работу почек. Так, при подозрении на пиелонефрит или снижение функции почек желательно ограничить себя в таких продуктах:
- Алкоголь и все его производные (спиртовые настойки, десерты и сладости с включением спирта).
- Избегать чрезмерно неоправданных и модных белковых диет, помня о том, что большое количество белка животного происхождения негативно сказывается на работе почек.
- Черный кофе и шоколад также не показаны при ослабленных болезнью почках.
- Показано пить больше жидкости, чтобы разжижать кровь. Стоит знать, что густую кровь почки фильтруют с трудом.
Помимо этого необходимо избегать переохлаждения, чрезмерных физических нагрузок. Желательно вовремя опорожнять мочевой пузырь, не затягивая с походом в туалет. Стоит помнить, что переполненный пузырь может сработать в обратном направлении, забросив некоторое количество мочи обратно в мочеточники. Таким образом туда могут попасть бактерии, что нежелательно для ослабленного интоксикацией организма.
Важно: если есть возможность, то ежедневно нужно пить хотя бы стакан свежевыжатого сока из моркови с добавлением в него зелени сельдерея, петрушки или сока лимона.
Диагностика затянувшегося пиелонефрита
 Чтобы выявить хроническое состояние у больного и последовавшую отсюда интоксикацию в первую очередь у пациента берут на анализ кровь и мочу
Чтобы выявить хроническое состояние у больного и последовавшую отсюда интоксикацию в первую очередь у пациента берут на анализ кровь и мочу
Чтобы выявить хроническое состояние у больного и последовавшую отсюда интоксикацию, необходимо провести ряд лабораторных и аппаратных исследований:
- Так, в первую очередь у пациента берут на анализ кровь и мочу. В крови выявляют повышение мочевины и креатина, а моча отличается высокой концентрацией белка, лейкоцитов, а также бактерий различной природы. Также будет проведено исследование мочи по методу Зимницкого, чтобы определить снижение функции почек, если таковое имеется на фоне пиелонефрита.
- Чтобы выявить первопричину пиелонефрита и назначить эффективный курс лечения, врач может назначить взятие соскоба на энтеробиоз, поскольку острицы часто являются причиной развития мочеполовых инфекций.
- Визит к гинекологу также показан при диагностике пиелонефрита и выявлении причины его развития. Спровоцировать почечную патологию могут уреплазма, вагинит, микоплазма, хламидии и даже банальная молочница.
- Для определения интенсивности дизурического синдрома пациента попросят составить таблицу или график непроизвольных мочеиспусканий.
- Помимо этого будет проведена пальпация почек на выявление их увеличения. А УЗИ диагностика подтвердит это. Поскольку при пиелонефрите почечные чашки и лоханки увеличиваются.
- Подтверждающим диагноз фактором является и повышенное артериальное давление, которое еще именуют почечной гипертензией.
Важно: только правильно и тщательно проведенная диагностика позволит лечащему врачу подобрать тактику лечения и избежать отравления организма пациента невыведенными почками продуктов обмена веществ.
Источник
Дата публикации 11 октября 2018Обновлено 22 июля 2019
Определение болезни. Причины заболевания
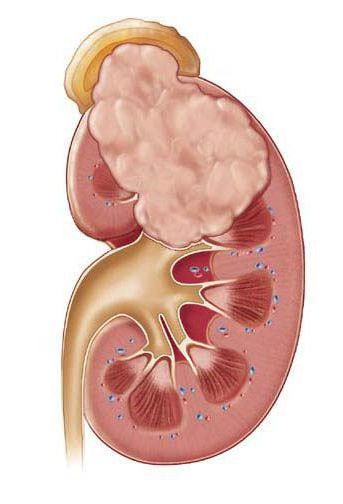
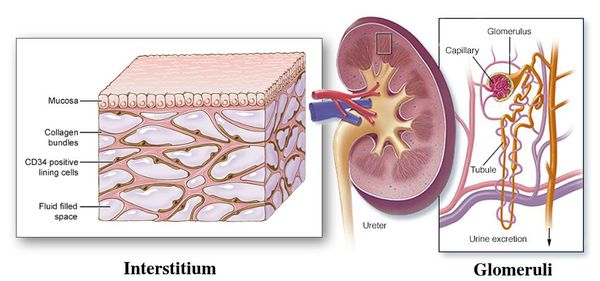
Острый пиелонефрит — это воспалительное заболевание почек бактериальной причины с преимущественным поражением лоханки, чашечек и межуточной ткани паренхимы почек. В Международной классификации болезней отказались от термина «острый пиелонефрит», заменив его на «острый интерстициальный нефрит».[3]
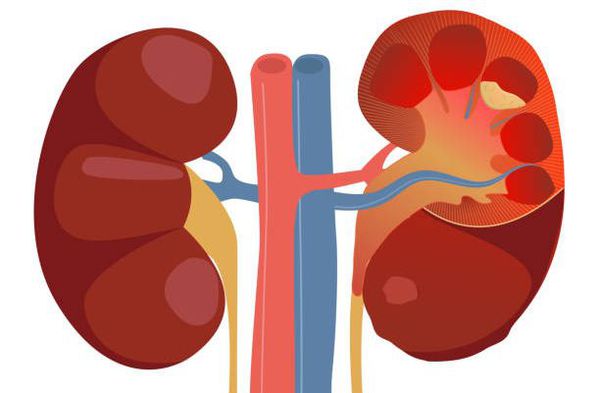
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек.[2]
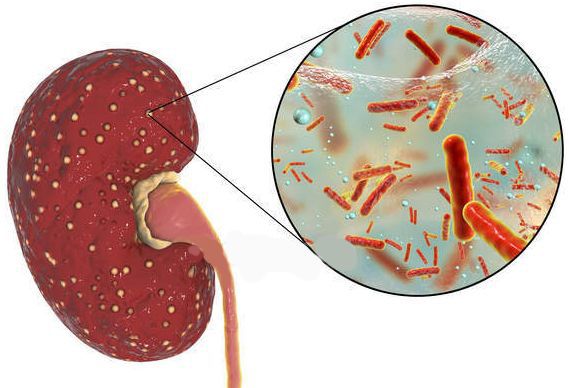
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк.[4]
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение.[8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы острого пиелонефрита
Для острого пиелонефрита типично сочетание высокой температуры с болями в области воспалённой почки. Если почка располагается на своём месте, то боль беспокоит в проекции рёберно-позвоночного угла. При опущении почки боль возникает по фланкам живота. Пиелонефрит может затрагивать как одну почку, так и обе почки, соответственно боль может беспокоить как с одной стороны, так и с обеих сторон одновременно.
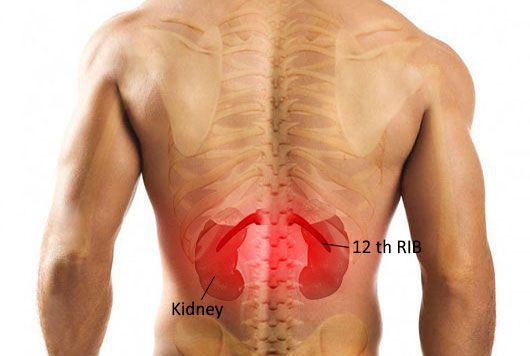
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Общая симптоматика при пиелонефрите характеризуется повышение температуры. Как правило, температура достигает 38-40 градусов. Повышение температуры сопровождается ознобом. Также характерно максимальное повышение температуры в вечернее время с резким падением температуры в утренние часы. Кроме повышения температуры могут быть и другие проявления общего отравления организма в виде слабости, вялости, усталости и отсутствия аппетита.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря.[1][4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
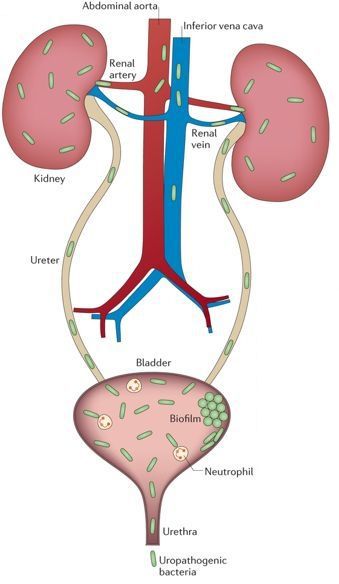
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически «карабкается» вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
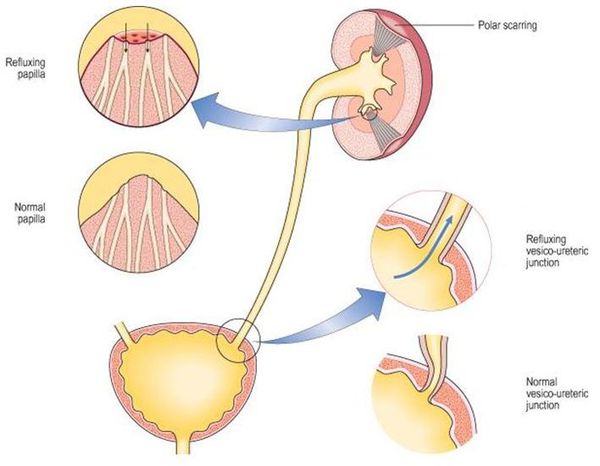
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь.[8]
Классификация и стадии развития острого пиелонефрита
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
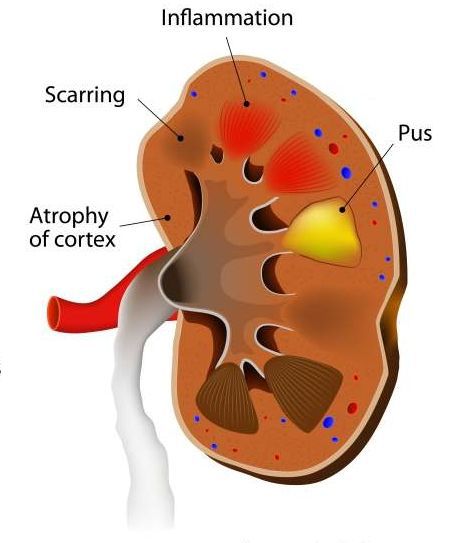
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.

Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек.[4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический».[3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита.[10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки.[7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита.[4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
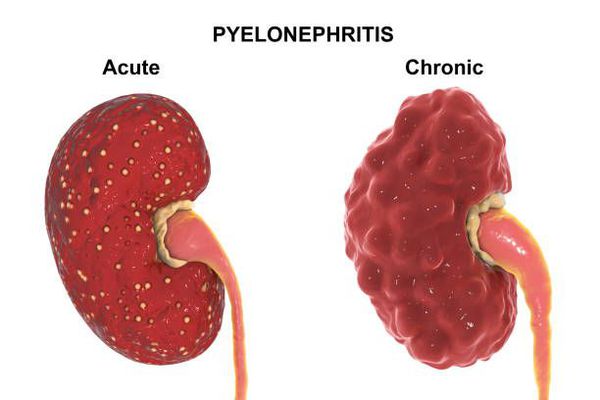
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
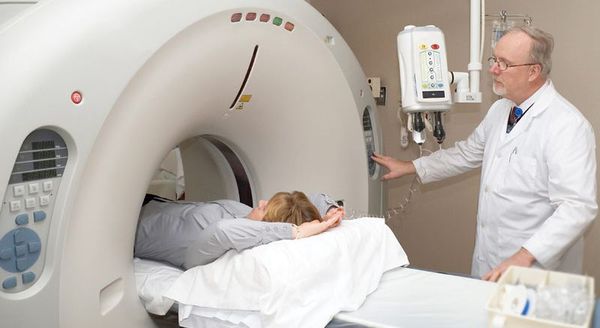
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом.[2][4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения.[4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов.[6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача.[9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
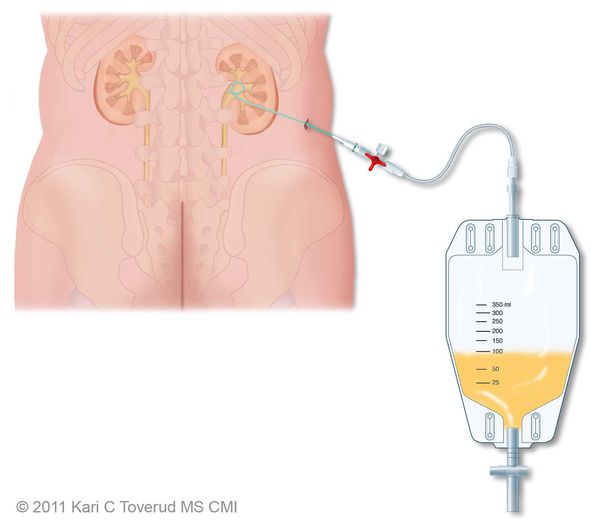
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки.[4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета.[5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения.[4]
Источник
