Основное звено патогенеза нефротического синдрома
Нефротический Sd.
Микроскопическое исследование мочи.
Мочевой осадок:
— организованный (органический)
— неорганизованный (неорганический).
К неорганическому осадку относят соли, мицелий грибов, жировые тельца.
К органическому – эпителиальные клетки, Er, L, цилиндры.
Эпителиальные клетки в норме могут быть:
— плоского эпителия из нижних отделов МВП, мочевого пузыря, уретры, влагалища, бульбы. В норме их 1-2 в поле зрения. Значительное число клеток, особенно расположенных группами, является признаком воспалительного процесса в клетках мочевого пузыря или следствием неправильного сбора мочи.
— клетки цилиндрического эпителия – признак пиелита и патологических процессов в мочеточниках.
— клетки почечно-канальцевого эпителия появляются в моче при нефротическом Sd и других заболеваниях с поражением канальцев почек.
Эритроцитов в норме у мужчин: 0-3 в поле зрения, у женщин: 0-5 в поле зрения. Гематурия – повышенное выделение эритроцитов с мочой. По количеству эритроцитов разделяют микро- (до 100 в поле зрения) и макрогематурию (больше 100 в поле зрения, цвет мясных помоев). По происхождению: пре-, пост-, ренальные.
Для определения источника гематурии проводят трехстаканную пробу (3 порции).
При умеренной гематурии необходимо проводить количественные исследования мочевого осадка:
· проба Нечипоренко (количество форменных элементов: Er, L, цилиндров в 1 мл мочи). В норме в 1 мл мочи эритроцитов – до 1 млн, лейкоцитов – до 2 млн, цилиндров – до 20 млн.
· по Амбурже — за 1 мин.
Преренальная гематурия – из-за нарушения тромбоцитарных коагулянтов.
Ренальная – ПН, по механизму гломерулярная (проницаемость базальных мембран – васкулиты), негломерулярная (деструктивные процессы в паренхиме почек при абсцессе, инфаркте, механическом повреждении).
Постренальная – заболевания мочевыводящих путей.
Ложная гематурия – эритроциты попадают в мочу с наружных половых органов.
Это клинико-лабораторный симптомокомплекс, включающий в себя:
· массивную протеинурию;
· гипопротеинемию;
· гиперлипидемию;
· отёки.
По причинам возникновения нефротический синдром может быть:
первичный — поражаются только почки (первичные почечные заболевания: ОГН, ХГН, липоидный нефроз, первичный амилоидоз почек);
вторичный — наблюдается при системных заболеваниях (страдают не только почки, но и другие органы):
диабетический гломерулосклероз, СКВ, гепатиты В и С, малярия, сифилис, инфекционный эндокардит и др.
Основная роль в патогенезе отводится иммунным механизмам. Источниками инфекции могут являться:
· экзогенные факторы: бактериальные, вирусные, паразитарные, лекарственные и др.
· эндогенные факторы: денатурированные белки, белки опухолевого генеза, тиреоглобулин.
В ответ на указанные Ag продуцируются At, которыми является IgM. Образующиеся ИК депонируются на базальной мембране микрососудов различных органов, в т.ч. и базальной мембране клубочков почек, вызывая её повреждение, что приводит к резкому повышению проницаемости для плазматических белков.
При избыточной фильтрации белков проксимальные канальцы не в состоянии реабсорбировать весь белок. Это ведёт к тяжёлой дистрофии эпителия канальцев. Просветы канальцев облитерируются гиалиновыми, эпителиальными и др. цилиндрами, что вызывает их кистозное расширение и атрофию, следствием которой является массивная протеинурия. Т.о. при нефротическом синдроме поражаются клубочки, но в большей степени поражаются канальцы почек. Протеинурия обусловливает гипопротеинемию, диспротеинемию и отёки.
Гипопротеинемия объясняется превышением скорости потери альбуминов с мочой над интенсивностью их синтеза. Диспротеинемия определяется снижением уровня альбуминов и повышением уровня глобулинов, преимущественно ά2- и β-глобулинов.
Гипоальбуминемия стимулирует образование в печени ЛП. Общий уровень липидов, Хс, ФЛ в плазме постоянно увеличивается и пропорционален уровню гипоальбуминемии. Гиперлипидемия, кроме того, возникает в результате угнетения липолитической активности плазмы крови вследствие потери с мочой активаторов ЛП-липазы. Для нефротической гиперлипидемии характерно повышение общего и этерифицированного Хс, ЛПНП, а также ТГ.
Клиническим проявлением нефротического синдрома являются отёки.
Патогенез отёков. Уменьшение концентрации белка в плазме крови снижает онкотическое давление и способствует перемещению жидкости и электролитов в интерстиций. Уменьшение ОЦК ведёт к снижению почечного кровотока и ишемии почки. Ишемия сопровождается активацией ЮГА с закономерной стимуляцией синтеза ренина, который через образование АТ-II способствует увеличенному выделению надпочечниками альдостерона. Кроме того, сама по себе гиповолемия усиливает секрецию альдостерона и АДГ. В результате Na и Н20 поступают в ткани и увеличивают отёки.
Характеристика отёков.
· нефротические отёки рыхлые, мягкие (обусловлено отсутствием белка в тканях);
· подвижные (легко перемещаются при смене положения тела);
· могут нарастать постепенно или очень быстро (за одну ночь, впервые появившись, они могут достигать
степенb анасарки;
· первоначально заметны в области век, лица, затем распространяются на всю подкожную клетчатку, растягивают кожу до образования стрий (полос растяжения);
· у большинства больных формируется транссудация в серозные полости (одно- или двусторонний гидроторакс, гидроперикард, асцит); при нарастании гидроторакса и гидроперикарда появляются боли в сердце, одышка. В период развития асцита больных беспокоят тошнота, рвота после еда, вздутие живота, диарея.
· из-за отёка конъюнктивы у больных может наблюдаться слезотечение;
· затруднение и болезненность мочеиспускания при отёке наружных половых органов;
· значительно увеличивается масса тела, прибавка может быть несколько десятков килограммов;
· олигурия и никтурия.
Источник
Нефротический синдром — состояние, развивающееся при поражениях почек различного генеза, приводящих к дефектам клубочковых капилляров. Для нефротического синдрома характерен комплекс нефрогенных симптомов: протеинурия (в основном альбуминурия), гипопротеинемия (гипоальбуминемия), гиперлипопротеинемия, липидурия, отёки. Некоторое время назад это состояние (нефротический синдром) обозначали как нефроз.
Причины нефротического синдрома
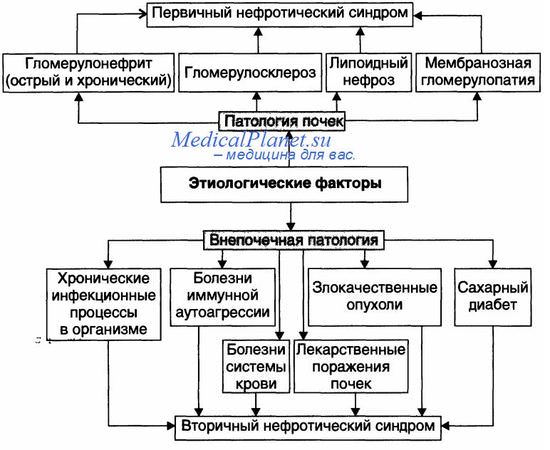
Как правило, нефротический синдром — финальный этап болезней и патологических процессов, приводящих к нарушениям клубочковой фильтрации и канальцевой реабсорбции для альбуминов, ЛП, ионов, других органических и неорганических веществ. Различные причины (как почечные, так и внепочечные) развития нефротического синдрома приведены на рисунке.
• Патология почек (первичный нефротический синдром): острый и хронический гломерулонефрит (выявляется у 2/3 пациентов с нефротическим синдромом), гломерулосклероз, липоидный нефроз, мембранозная гломерулопатия.
• Внепочечная патология (вторичный нефротический синдром): хронические инфП (например, остеомиелит, туберкулёз, сифилис, малярия, вирусные гепатиты), поражения системы крови (например, лимфомы, лейкозы, лимфогранулематоз), злокачественные новообразования (бронхов, лёгких, желудка, толстой кишки и др.), СД, болезни иммунной аутоагрессии (СКВ, ревматоидный артрит, склеродермия, васкулиты и др.), лекарственная болезнь (например, вследствие применения препаратов золота, ртути, пенициллинов, рентгеноконтрастных средств, антитоксинов).

Основные причины нефротического синдрома
Патогенез нефротического синдрома
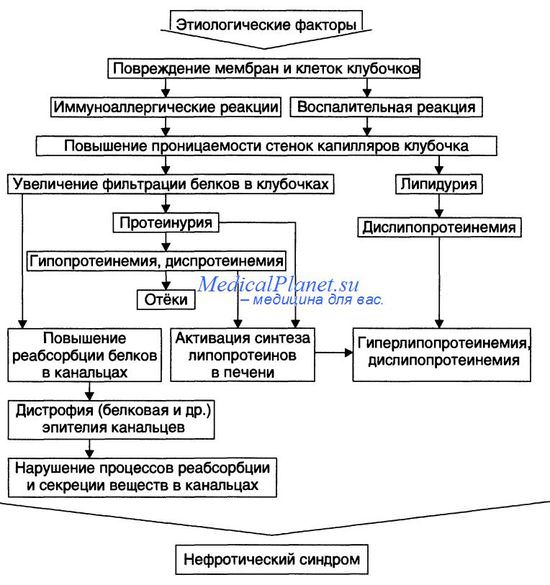
Основные звенья патогенеза и проявления нефротического синдрома представлены на рисунке.
• На начальном этапе развития нефротического синдрома действуют механизмы, вызывающие:
— повреждение мембран и клеток клубочков (под влиянием причинного фактора);
— иммуноаллергические реакции (в крови обнаруживается повышенное содержание Ig, компонентов системы комплемента, иммунных комплексов; последние определяются и в ткани почек);
— воспалительный процесс (в ткани почки расстраивается микроциркуляция, повышается проницаемость стенок микрососудов, происходит инфильтрация ткани лейкоцитами, развиваются пролиферативные процессы).
Основные звенья патогенеза и проявления нефротического синдрома
• Важными патогенетическими звеньями нефротического синдрома являются: повышение проницаемости фильтрационного барьера, увеличение канальцевой реабсорбции белков с последующим её ухудшением и активация синтеза ЛП гепатоцитами.
— Изменения реабсорбции белков в канальцах почек. Избыточная фильтрация белков в клубочках сочетается с их повышенной реабсорбцией в канальцах почек. При хроническом течении это приводит к повреждению эпителия канальцев, развитию дистрофических изменений в них и нарушению процессов реабсорбции и секреции.
— Повышение проницаемости стенок клубочковых капилляров.
Указанные изменения фильтрации и реабсорбции приводят к протеинурии. Характер протеинурии (теряемые с мочой белки) и последствия потерь разных белков представлены на рисунке.
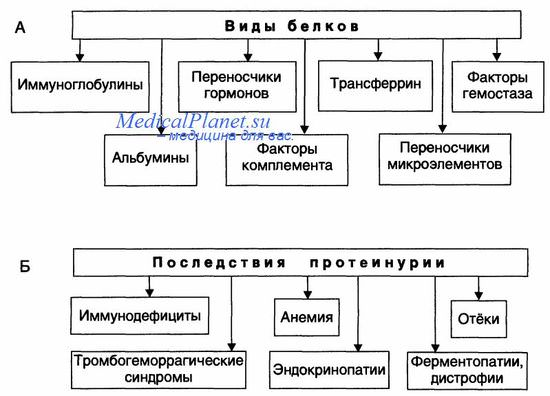
Белки, теряемые организмом при нефротическом синдроме (А), и последствия протеинурии (Б).
Основные звенья патогенеза и проявления нефротического синдрома
Проявления нефротического синдрома
Основными проявлениями нефротического синдрома являются: гипопротеинемия (главным образом в связи с гипоальбуминемией) и дислипопротеинемия, протеинурия, гиперлипопротеинемия, липидурия, микрогематурия (обычно при мембранозно-пролиферативной патологии нефрона), отёки, полигиповитаминоз, гиперкоагуляция белков крови и тромбоз, снижение противоинфекционной резистентности организма, анемия (железорезистентная микроцитарная, гипохромная), ацидоз (выделительный — почечный).
— Читать далее «Почечная недостаточность. Острая почечная недостаточность.»
Оглавление темы «Патологическая физиология почек.»:
1. Патофизиология почек. Причины патологии почек.
2. Нарушения клубочковой фильтрации. Нарушения канальцевой реабсорбции. Нарушения секреции.
3. Виды почечной патологии. Нефриты. Острые гломерулонефриты.
4. Хронический диффузный гломерулонефрит. Пиелонефриты. Причина и диагностика пиелонефритов.
5. Нефротический синдром. Причины и проявления нефротического синдрома.
6. Почечная недостаточность. Острая почечная недостаточность.
7. Хроническая почечная недостаточность. Уремия.
8. Нефролитиаз. Мочекаменная болезнь.
9. Мочевой синдром. Показатели мочевого синдрома. Показатели изменения объёма и состава крови.
10. Принципы лечения расстройств функций почек.
Источник
Термин «нефротический синдром» в настоящее время используется вместо ранее существовавшего термина «нефроз». Считалось, что при нефрозах отсутствуют воспалительные изменения в клубочках, и ведущее значение в патоморфологии этих заболеваний принадлежит дегенеративным изменениям в канальцах. Однако многолетние клинические наблюдения и использование методов пункционной биопсии почек с последующей электронной микроскопией позволили установить, что наиболее ранними и ведущими морфологическими изменениями при нефрозах являются воспалительные изменения в почечных клубочках, то есть гломерулонефрит. Поражение канальцев развивается позже. Нефротический синдром проявляется массивной протеинурией (на 80-90% за счет альбуминов), гипопротеинемией и диспротеинемией (коэффициент альбумины/глобулины уменьшается до 10.3), гиперлипидемией (в частности, гиперхолестеринемией) и отеками. Уникальность нефротического синдрома состоит в том, что он остается единой «маской» многих очень несхожих между собой, принципиально различающихся заболеваний: поражения клубочков (гломерулонефриты, гломерулопатия отторжения), метаболические расстройства (сахарный диабет, амилоидоз), серповидно-клеточная анемия, лекарственные поражения почек, липоидный нефроз. |
Различают первичный и вторичный нефротический синдром. Первичный нефротический синдром является результатом первичных поражений почек, среди которых на долю острого и хронического гломерулонефрита приходится 70-80%. Вторичный нефротический синдром сопровождает многие заболевания, при которых почки вовлекаются в патологический процесс вторично. К таким заболеваниям относятся амилоидоз, сахарный диабет, нефропатия беременных, хронические инфекции (туберкулез, сифилис, малярия), коллагенозы (системная красная волчанка, склеродермия, ревматоидный артрит), аллергические заболевания, миэломная болезнь, лимфогрануломатоз, отравления тяжелыми металлами (Hg, Pb), опухоли почек и их медикаментозные поражения (препараты ртути, золота, и др.). |
Одним из начальных звеньев патогенеза нефротического синдрома является образование в крови иммунных комплексов в результате взаимодействия антител с антигенами как экзогенного (бактериальные, вирусные, пищевые, лекарственные и др. антигены), так и эндогенного (денатурированные нуклеопротеиды, ДНК, криоглобулины, различные клетки, белки опухолей) происхождения с участием комплемента сыворотки. В других ситуациях иммунные комплексы образуются вследствие реакции, в которую вступают между собой поврежденные компоненты базальных мембран клубочковых капилляров и вырабатывающиеся к ним антитела. Осаждаясь на базальных мембранах клубочков (из-за сходства их антигенного состава с другими экзо- и эндогенными антигенами), либо образуясь непосредственно на них, иммунные комплексы вызывают повреждение базальной мембраны. Аутоаллергические механизмы активируют гуморальные и клеточные звенья воспалительной реакции с освобождением лизосомных ферментов, гистамина, серотонина, брадикинина, что приводит не только к повышению проницаемости базальных мембран, но и к нарушению микроциркуляции в клубочковых капиллярах, повышению свертывания крови и развитию микротромбов. Локальное нарушение свертываемости крови вызывает целый ряд структурных изменений, в том числе отложение фибрина, редукцию капиллярного русла и выключение механизма нормального обновления участков гломерулярной базальной мембраны. |
Источник
Несмотря на то, что оба синдрома присутствуют в международной номенклатуре, полноценными болезнями они не являются, так как не соответствуют критериям и лишены специфики. Это значительно усложняет постановку диагноза.
Для того, чтобы понять особенности подхода к данным патологиям, обратимся к терминологии. Синдром – это состояние вызванное комплексом симптомов, влияющее негативно на здоровье человека. Болезнь же понятие более широкое. Оно включает в себя уникальную этиологию и патогенетическую цепь, в которой все взаимосвязано, – факторы, позволяющие установить дифференциальный диагноз.
Статья поможет разобраться, в чем отличие нефротического синдрома от нефритического, каковы их особенности, методы лечения и каким будет прогноз. Разберем также некоторые нюансы и детские случаи болезни.
Нефротический и нефритический синдромы: отличительная характеристика
Схожесть названий синдромов является частой причиной путаницы у пациентов, получивших соответствующую запись в больничной карте, но, кроме наименования, общего между ними мало. Отличия же присутствуют во всем: начиная от патогенеза, заканчивая прогнозами. Разобраться в медицинской терминологии неподготовленному человеку крайне сложно.

Нефротический синдром
Для того, чтобы понять особенности подхода к данным патологиям, обратимся к терминологии. Синдром – это состояние вызванное комплексом симптомов, влияющее негативно на здоровье человека. Болезнь же понятие более широкое. Оно включает в себя уникальную этиологию и патогенетическую цепь, в которой все взаимосвязано, – факторы, позволяющие установить дифференциальный диагноз.
Этиология
Нефротический синдром берет свое название от слова «нефроз», что означает поражение канальцев, патологическое всасывание, нарушение обмена веществ.
Важно знать! Заболевание предполагает метаболические изменения и воспаления аутоиммунного характера, но иногда вызывается инфекцией, в основном медленно протекающей – туберкулез, ревматизм, сифилис.
Для установления диагноза требуется подробный анамнез пациента, так как нефротический синдром возникает в качестве вторичного осложнения, имеющего нечеткие клинические признаки. Наиболее частыми случаями появления патологии являются:
- Системные заболевания
Включают в себя в основном нарушения метаболизма, такие как амилоидоз, сахарный диабет, и аутоиммунные заболевания – ревматизм, красная волчанка.
- Поражение почек ксенобиотиками
Может быть вызвано отравлением тяжелыми металлами – золотом, литием, ртутью и лекарственными средствами – антибиотиками, вакцинами, противотуберкулезными препаратами.
- Инфекционные заболевания
Длительные инфекции вызывают аутоиммунные реакции вследствие долгого нахождения чужеродного антигена в крови (сифилис, гепатиты, паразиты, туберкулез).
 В зависимости от течения нефротический синдром делят на 4 типа: острый, эпизодический, прогрессирующий, персистирующий. В первом случае подразумевается впервые появившееся заболевание. Второй вариант характеризуется частыми изменениями состояния пациента от ремиссии до обострения с яркой симптоматикой. Прогрессирующий тип означает быстрое развитие почечной недостаточности. При персистирующем нефротическом синдроме организм не реагирует на лечение.
В зависимости от течения нефротический синдром делят на 4 типа: острый, эпизодический, прогрессирующий, персистирующий. В первом случае подразумевается впервые появившееся заболевание. Второй вариант характеризуется частыми изменениями состояния пациента от ремиссии до обострения с яркой симптоматикой. Прогрессирующий тип означает быстрое развитие почечной недостаточности. При персистирующем нефротическом синдроме организм не реагирует на лечение.
Заболевание характеризуется ярко выраженной клиникой:
- протеинурия;
- заметная отечность суставов, кожных покровов;
- анасарка или гипергидратация тканей
- долго восстанавливающиеся ямки после надавливания;
- сухость во рту, жажда;
- потеря аппетита, анорексия;
- метеоризм, вздутия, рвота;
- головная боль;
- парестезии.
Патогенез
Основную роль в патогенезе играют антитела, которые вырабатывает иммунитет к тканям собственного организма – патологическая реакция, направленная на структуры почечных клубочков или канальцев. В результате возникает воспаление небактериологической природы, из-за чего повышается выделение белков с мочой. Организм начинает испытывать острую гипопротеинемию, гипоальбуминемию. Это в свою очередь снижает онкотическое давление, что позволяет жидкостям беспрепятственно попадать в ткани.
В пользу этой теории говорит обязательное обнаружение антител в крови и положительная реакция на иммуносупрессивную терапию при наличие этой патологии. В особенности это видно на примере таких инфекций, как туберкулез и сифилис. Бактерии, в процессе жизнедеятельности продуцируют антигены, длительное их пребывание даже в скрытой форме вызывает нарушение иммунной системы, в результате которого организм создает лейкоциты и лимфоциты агрессивные к собственным тканям.
Важно знать! Заболевание может иметь генетическую природу. Об этом свидетельствует нефротический синдром у детей при отсутствии предшествующей патологии.

Не до конца известен механизм гиперлипидемии, развивающийся на фоне болезни. Выдвигается теория о разрушении собственных клеток почек, из-за чего жиры могут попадать в кровяное русло.
Нефритический синдром
Нефротический и нефритический синдром имеют некоторую разницу, хоть оба развиваются в качестве осложнения основного заболевания и их причиной является воспаление, но механизмы возникновения отличаются. Патогенез включает в себя не отдельные очаги, а генерализованное поражение почки. Клиническая картина нефритического синдрома и гломерулонефрита очень схожа, в том числе и при лабораторном исследовании.
Причины развития
Заболевание способно имитировать другие патологии, поэтому диагностировать его легче всего путем исключения.
Для этого нужно знать основные причины возникновения:
- Недавно перенесенные воспаления почек. Часто болезнь возникает на фоне гломерулонефрита и пиелонефрита.
- Очаги инфекции в других органах. В особенности гнойные ангины, циститы, эндокардит. Это связано со способностью бактерий перемещаться с током крови или лимфы.
- Аутоиммунные заболевания, такие как болезнь Шенлайна-Геноха, волчанка, легочно-почечный синдром.
Нефритический синдром имеет специфические и неспецифические проявления, манифестация которых может происходить спустя 4 недели после перенесенного заболевания.
Обязательными симптомами являются:
- гематурия и протеинурия;
- артериальная гипертензия;
- отечность;
-
 гипокомплементия.
гипокомплементия.
Неспецифическими симптомами являются:
- анорексия;
- тошнота, слабость, рвота;
- возможно повышение температуры.
Механизмы возникновения
Основное патогенетическое звено – воспаление. Находясь в организме, бактерии продуцируют антигены, их накопление приводит к нарушению деятельности иммунной системы. В норме ее реакция заключается в выделении антител, которые могут связываться с антигенами микроорганизмов, образуя макромолекулы.
Важно знать! При патологии происходит выработка аутоантител на собственные нефроны, что вызывает сенсибилизацию лейкоцитов. Иммунные клетки мигрируют в клубочек и синтезируют цитотоксические вещества, которые повреждают паренхиму органа, стимулируя рост соединительной ткани. Этот процесс называется склерозированием и ведет к почечной недостаточности.
В таких условиях повышается проницаемость мочевых канальцев, чем и объясняется гематурия. Процесс возникновения отеков аналогичен у обоих синдромов.
Главные отличия синдромов: таблица
В данной таблице собраны основные сравнительные отличия нефротического и нефритического синдромов. Эти пункты, подкрепленные лабораторными исследованиями, позволяют установить дифференциальный диагноз.
| Критерий | Нефритический синдром | Нефротический синдром |
|---|---|---|
| Манифестация | Острая, быстро развивающийся | Медленное |
| Патогенетические факторы | Бактериальные инфекции, в особенности стрептококковые | Системные и аутоиммунные заболевания |
| Гематурия | Присутствует, интенсивная, вплоть до макрогематурии | Отсутствует |
| Протеинурия | До 3 г в сутки | Более 3 г в сутки |
| Характер отеков | Умеренный | Обширный, вплоть до асцита |
| Артериальная гипертензия | Нерегулярный характер | Возможны повышения и понижения давления |
Осложнения патологий
Разрушение клеточных структур ведет к снижению эффективной фильтрации, развивается почечная недостаточность. Возможны критические состояния, опасные для здоровья: гиповолемический шок, возникающий вследствие снижения объема циркулирующей жидкости, сердечная недостаточность, отек мозга, асцит.
Потеря важных компонентов крови может привести к изменению ее кислотности. В свою очередь, это вызывает инактивацию ферментов, снижение концентрации питательных веществ и энергетических запасов в организме, нарушается работа сердца и других органов.
Диагностика разных состояний
В первую очередь, необходим анализ мочи на наличие эритроцитов, белков, цилиндров канальцев, мочевину, креатинин, электролиты и трансаминазы. Они являются показателями функционального состояния органа.
Следующим этапом будет УЗИ, которое позволит определить контуры почек, размеры, плотность. Возможно, потребуется ЭКГ, так как потеря натрия, кальция, калия может вызывать нарушения сердечного ритма.
Для получения наиболее точных данных используется биопсия тканей. Это исследование проводится индивидуально, в частности при подозрении на люпус-нефрит.
Методы лечения
Целью лечения является снижение выраженности симптомов, улучшение общего самочувствия и удаление из кровотока патологического антигена. В обоих случаях для этого применяются разные способы.
Нефротический синдром
В основе лечения используются глюкокортикоидные и иногда цитостатические препараты. Они позволяют снизить активность иммунной системы в отношении антигена, подавить патогенную деятельность лейкоцитов и уменьшить их пролиферацию, миграцию в паренхиму почек.
 В качестве вспомогательной терапии рекомендуется использование диуретиков для снятия отека, а также нефропротекторов для снижения риска развития побочных эффектов.
В качестве вспомогательной терапии рекомендуется использование диуретиков для снятия отека, а также нефропротекторов для снижения риска развития побочных эффектов.
Данная схема показывает высокую эффективность, но встречаются формы заболеваний, при которых иммуносупрессоры не дают результатов. В таких случаях врач корректирует лечение, возможен курс плазмофереза для удаления из крови иммуноактивных веществ.
Нефритический синдром
Основной целью лечения при нефритическом синдроме является выведение пациента из острого состояния и уничтожение возбудителя. Для этого применяются антибиотики из группы макролидов и глюкокортикоиды.
В качестве вспомогательной терапии используются антиагреганты, антигипертензивные средства, диуретики. Если наблюдается гиперкалиемия или азотемия, возможен гемодиализ.
Для обоих синдромов показано также немедикаментозное лечение. Оно заключается в соблюдении диеты №7 и постельном режиме. Ограничения в питании предусматривают снижение белка и поваренной соли в пище.
Профилактика почечных патологий
В качестве советов по профилактике верными будут такие меры: предупреждение инфекций, в особенности почечных, поддержание электролитного и витаминного баланса, снижение общего уровня стресса, избегание переохлаждения.
Прогнозы лечения
Нефритический и нефротический синдромы имеют очень благоприятный прогноз и высокую эффективность лечения. Это зависит, в первую очередь, от раннего визита к врачу.
Важно знать! Чем позже будет обращение к доктору, тем выше риск развития хронической почечной недостаточности, особенно при наличии морфологических изменений в органах.
Если пациентом будет ребенок в возрасте 7-10 лет, то, чаще всего, речь идет о генетической болезни. В таких случаях возможно только симптоматическое лечение.
Заключение
Знания о нефротическом и нефритическом синдроме могут оказаться полезными. Каждому по силам предотвратить развитие, прогрессирование заболевания и его осложнения. Превентивные меры и бережное отношение к себе помогут сохранить здоровье, нервы и деньги.
Источник
