Орви с абдоминальным синдромом код по мкб

В нашей статье мы расскажем, что представляет собой вирусная инфекция с абдоминальным синдромом. Также рассмотрим симптомы данного недуга и причины появления. Кроме этого, будут даны рекомендации по поводу лечения подобного состояния.
Что это за синдром? Причины появления
Абдоминальный синдром – это комплекс симптомов. Проявляется он в первую очередь болью в области живота. Главная причина его развития – спазмы в отделах ЖКТ либо перерастяжение желчевыводящих путей. Помимо этого, данный болевой синдром вызывает и вздутие кишечника. Также есть и другие причины. Их мы рассмотрим далее.

Итак, причины абдоминального болевого синдрома:
- неправильное питание;
- заболевание кишечника;
- сидячий образ жизни;
- прием антибиотиков;
- стресс.
Иногда боли возникают в результате раздражения диафрагмальных нервов, аллергической реакции и т. д.
Также абдоминальный синдром вызывается проблемами с легким, сердцем, а также с нервной системой. Помимо этого, подобное состояние может спровоцировать также воспалительный процесс в брюшине, который возник в результате воздействия токсических веществ.
В каких случаях развивается?
Достаточно сложную классификацию имеет данный синдром. Его можно условно соотнести с болезнями, на фоне которых он же и проявляется.
Например, это могут быть заболевания органов пищеварения (цирроз печени, гепатит). Также абдоминальный синдром возникает на фоне патологий органов грудной клетки (инфаркт миокарда, пневмония).

Замечено, что он проявляется и при инфекционных болезнях, таких как опоясывающий герпес, сифилис.
К отдельной группе патологий относятся недуги иммунной системы и болезни, которые вызваны нарушением обмена веществ. К примеру, ревматизм, порфирия, сахарный диабет и другие.
Боль при различных факторах. Как проявляется?
Абдоминальный синдром еще различаются по типам боли. Данный признак помогает докторам поставить правильный диагноз, выявить причину его появления. После чего делается осмотр пациента, происходит изучение результатов УЗИ, рентгена органов брюшной и грудной полости, а также биохимического анализа крови.
Итак, виды болей:
- Спастические. Возникают внезапно и так же исчезают, то есть проявляются приступами. Часто боли отдают в область лопатки, спины, нижних конечностей. Иногда сопровождаются тошной, рвотой. Как правило, их провоцируют отравления, воспалительные процессы в брюшной полости, нарушения работы ЖКТ.
- Ноющие и тянущие. Возникают обычно из-за растяжения полых органов.
- Перитонеальные. Возникают при повреждении органов или структурных изменениях. Такие боли считаются самыми опасными. Сопровождаются общим недомоганием, иногда – рвотой.
- Отраженные. Появляются при плеврите, пневмонии и т. д.
- Психогенные. Вызывают их стресс, а также невротические, депрессивные состояния.
Особенности проявления хронического синдрома
Абдоминальный синдром может быть недолгим (проявляться приступами) или носить затяжной характер.
В последнем варианте боль нарастает постепенно. Хронический болевой синдром формируется, в зависимости от психологических факторов.
Некоторые специалисты считают, что данный недуг частенько спровоцирован скрытой депрессией.

Обычно у таких пациентов болит везде (и голова, и спина, и живот).
Хотя подобные хронические боли также могут вызывать болезни суставов, онкологические заболевания, ишемическая болезнь сердца. Но в таких случаях болевой синдром четко локализирован.
Проявления синдрома, когда требуется срочная госпитализация
Как вы уже могли понять, в некоторых случаях острый абдоминальный синдром может являться признаком серьезных нарушений работы органов. Поэтому, дабы не подвергать себя лишний раз опасности при болях в области живота, нужно знать, когда требуется срочная медицинская помощь. Давайте рассмотрим симптомы, которые укажут на то, что нужна срочная госпитализация. К таким признакам относятся следующие:
- многократная рвота;
- боль в животе совместно с головокружением, апатией и сильнейшей слабостью;
- большое количество подкожных гематом;
- обильные выделения или же кровотечение (у женщин);
- перистальтические шумы отсутствуют, при этом не отходят газы;
- мышцы живота напряжены;
- сильно увеличивается объем живота, при этом выражена боль;
- лихорадка (причина ее возникновения неясна);
- кроме боли, снижается давление и возникает тахикардия.
Абдоминальный синдром. Лечение
Описанное состояние является не отдельной болезнью, а комплексом симптомов. Бороться с болевым синдромом стоит, устраняя причину, которая вызвала недуг.
Чтобы убрать дискомфорт, на фоне возникших проблем с ЖКТ, обычно назначают миотропные спазмолитики. Наиболее популярным из таких препаратов является «Дротаверин». Он обладает высоким избирательным действием. К тому же препарат никаким образом негативно не влияет на сердечно-сосудистую и нервную системы. Помимо того, что данное лекарство оказывает спазмолитическое воздействие, оно еще снижает вязкость крови. А это позволяет применять его не только при язве желудка (или же двенадцатиперстной кишки), дискинезии желчевыводящих путей, но и при ишемической болезни кишечника.

Также достаточно действенными препаратами являются те, которые относятся к блокаторам мускариновых рецепторов или к селективным и неселективным холиноблокаторам («Метацин», «Гастроцепин» т. п.).
ОРВИ с абдоминальным синдромом. Клиническая картина
ОРВИ с абдоминальным синдромом (в МКБ-10 Код: J00-J06) нередко наблюдают педиатры. Такая патология чаще диагностируется у детей. Взрослые редко страдают данным недугом. Детки заражаются в детских садах, школах. Особенно опасен для них ротавирус и «желудочный грипп». Такие недуги диагностируются, как ОРВИ с абдоминальным синдромом. Симптомы заболевания следующие:
- насморк;
- боль в животике;
- рвота;
- слабость
- тошнота;
- кашель;
- повышенная температура;
- понос;
- вялость.

Все эти симптомы могут указывать как на простуду, так и на кишечную инфекцию. Разграничить подобные недуги достаточно трудно, даже для специалистов. Диагностировать ротавирус еще сложнее. Для его определения применяются сложные методы (электронная микроскопия, иммуноферментный анализ и другие). Часто педиатры ставят диагноз без вышеназванных способов диагностики, лишь основываясь на анамнезе.
ОРЗ с осложнениями. Лечение
Проводиться лечение ОРЗ с абдоминальным синдромом должно на основе точного диагноза.
Если боль вызвана патологическими продуктами жизнедеятельности респираторных вирусов, то проводится лечения основного недуга, плюс к этой терапии добавляют прием сорбентов.

Если подтверждается диагноз ротавирус, то пациенту назначают прием активированного угля, а также сорбентов. Необходимо обильное питье и диета. Пробиотики назначаются при диарее.
Заключение
Теперь вы знаете, что представляет собой абдоминальный синдром, как он проявляется и каковы причины его возникновения. Надеемся, что данная информация была вам полезна.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Патогенез
- Симптомы
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
ОРВИ.
Названия
ОРВИ.
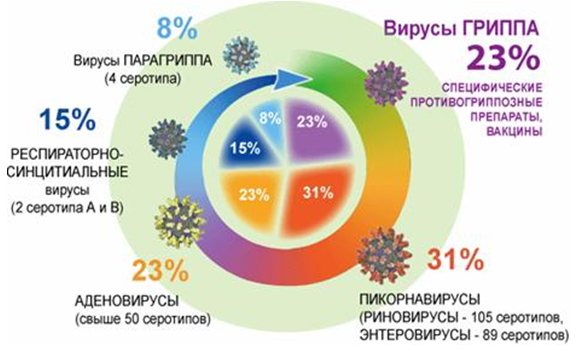
Структура заболеваемости ОРВИ
Описание
Острые респираторные вирусные инфекции (ОРВИ)- это группа острых заболеваний вирусной этиологии, вызываемых РНК- и ДНК-содержащими вирусами, с характерными поражениями дыхательных путей на различных уровнях, с явлениями интоксикации и частыми бактериальными осложнениями.
ОРВИ – это наиболее распространённое заболевание, особенно в детской возрасте. ОРВИ дает достаточно высокую заболеваемость в любое время года, даже при отсутствии эпидемиологической обстановки, и намного превышает уровень заболеваемости другими болезнями инфекционной природы. Около 30% населения в мире заболевают в условиях пандемии острой вирусной респираторной инфекции, при этом около половины заболевших – дети. Тип вирусной инфекции во многом определяется возрастной группой детей, заболевших ОВРИ. Самый высокий уровень заболеваемости ОРВИ регистрируется в возрастной группе детей от 3 до 14 лет. Чаще всего к ОРВИ присоединяются бактериальные осложнения – бронхиты, синуситы, пневмония. Заболеваемость ОРВИ может обострить уже имеющиеся хроническое заболевания. После выздоровления от респираторной вирусной инфекции обычно не остается стойкого иммунитета. Один и тот же ребенок может перенести ОРВИ в течение года много раз, что связано с отсутствием перекрестного иммунитета и разнообразием серотипов вирусов. Частые повторные заболевания ОРВИ способствуют снижению общей сопротивляемости организма, формированию вторичного иммунодефицита и аллергизации организма, а иногда – и задержке психомоторного развития ребенка. Кроме того, часто болеющие дети не могут быть вакцинированы согласно календарю прививок, что приводит к снижению иммунной прослойки населения. Столь высокая заболеваемость приводит к экономическим затратам – лечение, реабилитация ребенка, и затраты, связанные с нетрудоспособностью родителей на этот период. Перечисленные факты создают первоочередную приоритетность здравоохранения страны перед проблемой ОРВИ.
Причины
ОРВИ – это сборная группа вирусных заболеваний. Этиологическими агентами выступают вирусы, относящиеся к различным семействам и типам, объединяющиеся между собой общими свойствами – выраженным тропизмом к эпителиальным клеткам верхних дыхательных путей.
К группе ОРВИ относится грипп, парагрипп, рино-синцитиальныая инфекция, аденовирусная инфекция, реовирусная инфекция и Практически все эти вирусы содержат в своем составе РНК, только аденовирус относится к ДНК-содержащим. Все они облигатные внутриклеточные паразиты. Во внешней среде неустойчивы, погибают под действием УФ-облучения и дезсредств.
Источником заболевания является заболевший человек или носитель вируса без симптомов ОРВИ. Вирус передается воздушно-капельным путем, реже – бытовым путем через посуду и другие предметы обихода, а также при рукопожатии.
Пик заболеваемости ОРВИ приходится на очень и весну.
Клинические проявления ОРВИ
Патогенез
При ОРВИ поражается в первую очередь верхний отдел дыхательного тракта. Внедрение вируса в клетки макроорганизма сопровождается появлением катарального синдрома, с присущим ему кашлем и насморком. При последующем попадании вируса в кровь больного проявляются явления интоксикации – головная боль, слабость, боль в мышцах, суставах. Интоксикация начинает спадать при постепенной выработке антител к имеющемуся вирусу. При помощи неспецифических методов защиты – кашля и насморка- организм избавляется от пораженных эпителиальных клеток.
Каждый вирус проявляет тропность к определенному участку дыхательных путей. Например, при парагриппе больше поражаются гортань и трахея, при гриппе – бронхи и трахея, а носовая полость больше повреждается при риновирусной инфекции.
Симптомы
Начало ОРВИ характеризуется такими симптомами, как заложенность носа, насморк, зуд в носу, чихание и покраснение глаз. При этом выделяемый слизистый секрет жидкий и прозрачный.
Через сутки секрет становится вязким и густым, а его цвет приобретает желтоватый или зеленоватый оттенки. Температура тела начинает подниматься до 37,5-38 °С, что свидетельствует о начале борьбы иммунной системы с инфекцией.
Среди других признаков ОРВИ различают:
Першение и боль в горле, его покраснение и кашель;
Слезоточивость, боль в глазах;
Общая слабость, недомогание;
Увеличение лимфатических узлов;
Отсутствие аппетита;
Бессонница;
Головная боль;
Ломота в суставах;
Повышенная потливость;
Озноб.
ОРВИ у маленьких детей и грудничков может сопровождаться:
Диареей (понос);
Потерей веса;
Беспокойством, частым плачем;
Нежеланием кушать (плохим аппетитом);
Бессонницей;
Повышенной температурой.
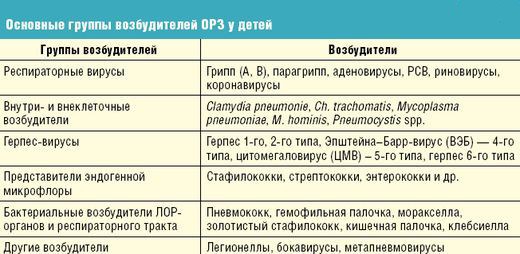
Группы возбудителей ОРВИ у детей
Дифференциальная диагностика
Для гриппа характерна фибрильная температура (до 39-40 С), которая в зависимости от иммунитета человека, может держаться 3-5 дней. Возможен нейротоксикоз. Для гриппа характерен сухой кашель, болезненные ощущения за грудиной, маловыраженный насморк. Лимфоузлы обычно не вовлекаются в патологический процесс. Грипп нередко сопровождается присоединением бактериальных осложнений.
Для парагриппа не характерно значительно повышение температуры или выраженность интоксикации, зато этот вид ОРВИ сопровождается насморком и вероятным крупом, возникающий в результате сужения гортани. Повреждаются также и бронхи.
Рино-синцитиальная инфекция не сопровождается температурной реакцией выше 38С. Больных беспокоит сухой непродуктивный кашель, одышка. Интоксикационный синдром маловыражен. Рино-синцитиальная инфекция также осложняется бактериальными поражениями, прежде всего бронхопневмонией.
Температура тела при аденовирусной инфекции может периодически снижаться и повышаться до 39С, интоксикация средней степени выраженности. Кашель с отхождением мокроты, а лимфоузлы сильно увеличены и болезненны.
Лечение
Для лечения ОРВИ проводят патогенетическую (противовирусную) и симптоматическую терапию. В период интоксикации пациент должен соблюдать постельный режим, придерживаться молочно-растительной диеты. Употребление жидкости предотвращается высушиванию пораженных слизистых оболочек дыхательного тракта, способствует снижению вязкости мокроты и способствует скорейшему выведению токсинов.
Наиболее эффективными препаратами признаны амиксин, арбидол и амизон.
Амизон стимулирует продукцию интерферона, оказывает жаропонижающее действие, снимает воспалительные проявления. Назначение амизона возможно с 6-тилетнего возраста. Широким спектром противовирусного действия обладает амиксин, стимулирующий выработку интерферонов всех видов, способствует активации иммунитета. Прямым противовирусным действием обладает арбидол, который можно назначать уже с 2-х лет.
Так называемые препараты группы иммуномодуляторов способствуют активации иммунитета. С целью повышения уровня лизоцима и интерферона назначают назальные капли человеческого интерферона или реаферона. Детям дошкольного возраста назначают ректальные суппозитории виферона, который выпускается в 4-х дозировках. Виферон 1 и 2 используют для детей, суппозитории с большей дозировкой (виферон 3 и 4) – у взрослых. Лизоцим, являющийся фактором защиты нарду с интерфероном, содержится в препарате лисобакт, применение которого возможно уже с 6-тимесячного возраста.
Гипертермический синдром при ОРВИ требует купирования при достижении отметки выше 38,5С. Однако, если в анамнезе отмечались фибрильные судороги, следует снижать даже субфибрильную температуру.
Жаропонижающие препараты следует применять очень осторожно. Бесконтрольное самолечение препаратами НПВС чревато развитием осложнений. К примеру, назначение аспирина у детей вовсе не рекомендуется из-за риска развития синдрома Рея, опасное высоким уровнем смертности. Препараты анальгина могут угнетать кроветворные ростки вплоть до развития агранулоцитоза. Поэтому лучше использовать производные нимесулида – найз, нимесил и другие. Препараты парацетамола можно использовать с 3-хмесячного возраста, разовая доза до 15 мг/кг, а суточная – до 60 мг/кг. Передозировка парацетамолом чревата поражением печени, поэтому необходимо следить за суточной дозой парацетамола во всех применяемых препаратах.
Развитие насморка затрудняет носовое дыхание. Препараты, улучшающие носовое дыхание путем сужения сосудов, называются деконгестанты. Формы приема деконгестантов различна – это спреи, аэрозоли или препараты для перорального приема. Назальные деконгестанты не рекомендуют принимать более 5 дней, так как при более длительном приеме они могут усилить насморк. Широкое применений нашли препараты нафазолин, оксиметазон, фенилэфрин и В состав назальных спреев могут входить эфирные масла (препараты пиносол, эквазолин и другие).
Для детей и взрослых показано использование увлажнение слизистой оболочки носа морской водой. Выпускают уже готовые стерильные растворы — аква-морис, хюмер. Микроэлементы, входящие в ее состав, способствуют улучшению носового дыхания.
Сухой или продуктивный кашель при ОРВИ является показанием к использованию муколитических препаратов. С этой целью используют как фитопрепараты (аним, солодка, тимьян, плющ, алтей, душица и ), так и синтетические муколитики (АЦЦ, амброксол, бромгексин и ).
При болезненности в горле необходимо часто полоскание раствором фурацилина в разведении 1: 5000.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Знание классификации бронхита, предложенной в Международной классификации болезней X пересмотра, необходимо любому врачу для ведения отчетной статистической документации, правильной регистрации диагнозов. Однако у нее есть некоторые недостатки. В частности, подходы для выделения категорий заболевания таковы, что применимость классификации в повседневной деятельности практикующего врача довольно спорна.
1
Острый и хронический бронхит
Бронхит — воспалительное заболевание слизистой оболочки, покрывающей бронхиальное дерево. В отличие от пневмонии, при бронхите происходит диффузное поражение бронхов, отсутствуют очаговые инфильтративные изменения. Согласно Международной классификации болезней, травм и причин смерти X пересмотра (МКБ-10), различают:
- острый бронхит;
- хронический бронхит.
Острый бронхит (ОБ) — остро возникающее распространенное воспаление слизистой бронхиального дерева, сопровождающееся повышенной продукцией бронхиальной слизи и образованием мокроты. Часто сочетается с поражением верхних дыхательных путей. Код бронхита по МКБ-10 — J20.
Хронический бронхит (ХБ) — длительно существующее распространенное воспаление выстилающей бронхиальное дерево слизистой. Заболевание склонно к прогрессии. Характеризуется постепенным стойким изменением механизмов секреторной активности слизистой бронхов, развитием нарушений мукоцилиарного клиренса. Хроническим бронхит считают при наличии кашля с мокротой на протяжении двух лет и более. При этом в каждом году продолжительность кашля минимум три месяца. Кодируется символами J40, J41, J42.
У некоторых людей, страдающих ХБ, формируются обструктивные нарушения. Обструкция — уменьшение просвета бронхов, сопровождающееся нарушением механизма выдоха, его удлинением.
В результате экспираторных нарушений в легких постоянно находится остаточный объем воздуха, превышающий нормальные значения (воздушные ловушки). Формируется эмфизема легких — патологическое состояние, характеризующееся повышением воздушности легких.
Возникновение обструкции возможно и при ОБ, но в этом случае она носит обратимый характер.
Сочетание ХБ с персистирующими (постоянными) обструктивными нарушениями и эмфиземой легких носит название хроническая обструктивная болезнь легких (ХОБЛ) — крайне распространенная патология у курильщиков. Кодируется символами J44. На современном этапе недопустимо при постановке диагноза использовать формулировку «хронический обструктивный бронхит, осложненный эмфиземой легких». Оба эти понятия включены в термин хроническая обструктивная болезнь легких.
2
Кодировка в соответствии с МКБ-10
Классификация бронхитов рассчитана как для детей, так и для взрослых. Для ОБ основным классификационным критерием является этиология заболевания. В большинстве случаев ОБ — вирусная инфекция. Однако определение возбудителя в клинической практике проводится крайне редко. Заболеванию чаще всего присваивают код J20. 9.
Острый бронхит может быть вызван:
- J20. 0 — M.pneumoniae;
- J20. 1 — H.influenzae;
- J20. 2 — стрептококком;
- J20. 3 — вирусом Коксаки;
- J20. 4 — вирусом парагриппа;
- J20. 5 — респираторным синцитиальным вирусом;
- J20. 6 — риновирусом;
- J20. 7 — эховирусом;
- J20. 8 — прочими уточненными агентами;
- J20. 9 — прочими неуточненными агентами.
Неуточненный (острый или хронический) бронхит J40 не классифицируется другим образом.
Хронический бронхит классифицируется в зависимости от характера мокроты:
- J41. 0 — простой ХБ;
- J41. 1 — слизисто-гнойный ХБ;
- J41. 8 — смешанный ХБ.
Неспецифический ХБ J42 может называться хроническим трахеитом или хроническим трахеобронхитом.
ХОБЛ разделяют в зависимости от периода болезни (обострение/ремиссия):
- J44. 0 — ХОБЛ с острой респираторной инфекцией нижних дыхательных путей;
- J44. 1 — ХОБЛ с обострением неуточненная;
- J44. 8 — другая уточненная ХОБЛ;
- J44. 9 — ХОБЛ неуточненная.
Заболевания легочной ткани, вызванные внешними агентами (химическими веществами, пылью и др.) не относятся к бронхитам и рассматриваются в других рубриках — J60-J70. Термин «аллергический бронхит» также не используется. Он полностью заменен понятием бронхиальная астма (код J45).
В повседневной практической деятельности для постановки диагноза российские врачи прибегают к отечественной классификации. В соответствии с ней выделяют острый бронхит (обструктивный или необструктивный), хронический. Отдельно рассматривается хроническая обструктивная болезнь легких.
Классификация воспалительных заболеваний бронхов по МКБ-10 с ее этиологическим подходом в России имеет небольшое практическое значение. В основном она применяется как источник статистических данных.
Source: lecheniegorla.com
Источник
