Ортодромная тахикардия при впв синдроме
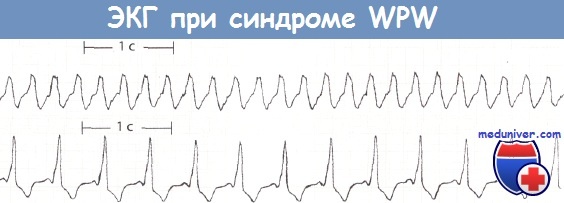
АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Наджелудочковая тахикардия, как уже было сказано, является наиболее часто встречающимся нарушением ритма сердца (70%) при синдроме WPW. Различают два механизма возникновения АВ-узловой тахикардии: ортодромный и антидромный.
I. Ортодромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
Эта форма АВ-узловой тахикардии встречается чаще (90%). Возбуждение сначала распространяется антеградно по АВ-узлу и затем ретроградно по дополнительному пути проведения (пучку Кента).
Направление и последовательность распространения возбуждения таковы: предсердия —> АВ-узел —> желудочки —> пучок Кента —> предсердия. В результате возникает круговое возбуждение.
Дельта-волна отсутствует. Узкие комплексы QRS быстро следуют друг за другом; зубец Р вследствие задержки возбуждения предсердий «попадает» на комплекс QRS и потому неразличим или появляется сразу после комплекса QRS, попадая на сегмент ST, что обусловливает феномен RP<PR.
Круговое возбуждение при синдроме Вольфа-Паркинсона-Уайта (WPW) является типичным примером механизма повторного входа волны возбуждения (re-entry).
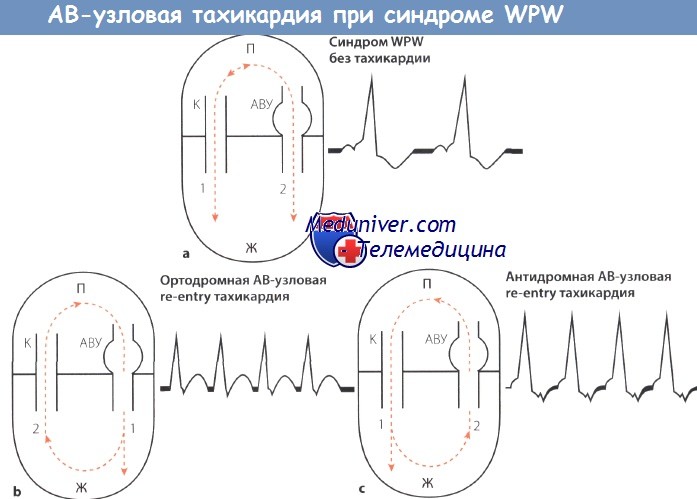
Схема АВ-узловой тахикардии при синдроме WPW.
АВУ — АВ-узел; П — предсердие, Ж -желудочек;
К — пучок Кента (дополнительный пучок проведения);
1,2- последовательность возбуждения; стрелки «вверх-вниз»- направление возбуждения.
II. Антидромная АВ-узловая тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
При другом механизме, который лежит в основе более редкой формы АВ-узловой тахикардии возбуждение распространяется в обратном направлении, т.е. сначала антеградно по дополнительному проводящему пучку (пучку Кента), затем ретроградно через АВ-узел, но только тогда, когда эффективный рефрактерный период пучка Кента оказывается короче, чем АВ-узла.
В этом случае направление и последовательность распространения возбуждения таковы: предсердия —> пучок Кента —> желудочки —> АВ-узел —> предсердия.
В целом появляются уширенные комплексы QRS, напоминающие блокаду ножки ПГ, но с дельта-волной, так что синдром WPW можно диагностировать, несмотря на тахикардию.
Как и при желудочковой тахикардии, зубец Р на ЭКГ в этих случаях трудно идентифицировать. Однако при тщательном анализе кривой его часто можно обнаружить на сегменте ST сразу после зубца S.
Из-за формального сходства эту форму синдрома Вольфа-Паркинсона-Уайта (WPW) ранее называли псевдожелудочковой тахикардией, хотя истинная желудочковая тахикардия при синдроме WPW наблюдается крайне редко.

Синдром Вольфа-Паркинсона-Уайта (WPW).
Вверху: пароксизмальная наджелудочковая тахикардия. Антидромная АВ-узловая тахикардия. Частота желудочковых сокращений 155 ударов в минуту. Комплекс QRS уширен и составляет 0,12 с.
Внизу: синусовый ритм при синдроме WPW. Скорость движения бумажной ленты 25 мм/с.
III. Мерцание предсердий при синдроме Вольфа-Паркинсона-Уайта (WPW)
Мерцание предсердий занимает особое место среди нарушений ритма при синдроме WPW и составляет по частоте примерно 20%. При быстрой форме мерцания предсердий (тахиаритмия) существует опасность быстрого распространения возбуждения по дополнительному пути проведения из предсердий в желудочки. Это может привести к уширению комплексов QRS, изменению их конфигурации, напоминающей таковую при блокаде ножек ПГ, и стать причиной развития фибрилляции желудочков и смерти.
При тахиаритмической форме мерцания предсердий назначать препараты наперстянки и верапамил нельзя, так как эти препараты, с одной стороны, замедляют проведение возбуждения, с другой — еще больше укорачивают рефрактерный период пучка Кента, что приводит к облегчению проведения частых импульсов от предсердий к желудочкам.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)

— Также рекомендуем «Признаки гипокалиемии на ЭКГ»
Оглавление темы «Расшифровка ЭКГ (электрокардиограммы)»:
- Расшифровка холтеровского мониторинга электрокардиограммы (ЭКГ)
- Признаки перикардита на ЭКГ
- Признаки миокардита на ЭКГ
- Признаки хронического легочного сердца на ЭКГ
- Признаки ТЭЛА (тромбоэмболии легочной артерии, острого легочного сердца) на ЭКГ
- Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ
- Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В
- АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
- Признаки гипокалиемии на ЭКГ
- Синдром удлиненного интервала QT на ЭКГ
Источник
WPW синдром (синдром Вольфа-Паркинсона-Вайта) — синдром предвозбуждения. Часто сочетается с пороками сердца.
Феномен WPW — электрокардиографические критерии есть, но приступы отсутствуют.
Синдром WPW — есть и электрокардиографические проявления, и приступы тахикардии.
Типы синдрома WPW
A тип WPW
- пространственный вектор электрической оси сердца направлен вправо
- максимальный комплекс QRS в отведениях II, III, aVF
- в отведениях I, aVL дельта волна может быть отрицательной
- в отведенрях V1, V2 признаки гипертрофии или блокады правой ножки пучка Гиса
B тип WPW
- электрическая ось сердца направлена влево
- максимальный комплекс QRS в отведениях I, aVL
- в отведениях II, III, aVF комплекс QS (тип QRS)
- максимальный комплекс QRS с положительной дельта волной в отведениях V5, V6
AB тип WPW
- по стандартным отведениям ось отклонена влево
- по грудным отведениям — блокада правой ножки пучка Гиса
Все эти типы временами могут меняться.

Рис.1. Формирование дельта-волны при синдроме WPW
Клинические формы синдрома WPW
- Манифестирующая форма — добавочный путь может функционировать как антероградно, так и ретроградно. Чаще всего работает пучок Кента.
- Интермиттирующая форма — характеризуется перезодящими признаками предвозбуждения.
- Скрытый вариант WPW — добавочные пути являются ретроградно проводящими, вследствие более продолжительного рефрактерного проведения в них. Но иногда ретроградные пути могу быть медленно ретроградно проводящими вместо быстрых.
- Латентная форма WPW — возникает при электрической стимуляции предсердий.
ЭКГ признаки синдрома WPW
- укорочение интервала P-R (P-Q)<0,12 сек
- дельта волна на восходящем колене комплекса QRS, что свидетельствует о предвозбуждении
- расширенный комплекс QRS≥0,12 сек
- дискордантное смещение сегмента ST-T
- выраженность дельта волны зависит от того, какая часть желудочков возбуждается по добавочному пути. Дельта волна может быть отрицательной и положительной.
Классификация добавочных путей
- АВ-соединение (правостороннее, левостороннее, двустороннее), пучок Кента
- Нодовентрикулярное соединение (соединяет дистальную часть АВ-узла с межжелудочковой перегородкой), волокна Махейма.
- Фасцикуловентрикулярное соединение — ствол пучка Гиса с сократительным миокардом, волокна Махейма и Лева.
- Атриофасцикулярный тракт — соединение правого предсердия со стволом пучка Гиса. Тракт Брашен-Моше.
- Атрионодальный тракт — задний межузловой тракт Джеймса. Связывает синусовый узел с дистальной частью АВ-узла с NH-зоной.
При нодовентрикулярном соединении
- интервал PR — нормальный (0,12-0,20 сек)
- дельта волна отсутствует или есть только намек на нее
- комплекс QRS нормальный
Фасцикуловентрикулярный вариант предвозбуждения желудочков
- интервал PR — нормальный
- дельта волна может быть
- комплекс QRS немного расширен
Синдром укороченного интервала PR
- функционирует атрионодальный и атриофасцикулярный тракт
- интервал PR ≤0,11 сек
- дельта волна отсутствует
- вторичные процессы реполяризации отсутствуют
Осложнения на фоне синдрома WPW
На фоне синдрома WPW могут быть следующие осложнения:
- пароксизмальная реципрокная АВ-тахикардия — 85%
- пароксизмальная фибрилляция предсердий — 15%
- трепетание предсердий — 5%
- сочетание у одного больного приступов реципрокной АВ-тахикардии и пароксизмальной формы фибрилляции или трепетания предсердий.
- внезапная смерть на фоне синдрома WPW наступает в 0,2% случаев
Пароксизмальная тахикардия на фоне WPW
- Пароксизмальная реципрокная АВ-тахикардия составляет более 80% случаев
- Фибрилляция предсердий 15%, трепетание — 5%
- Сочетание реципрокной АВ-тахикардии и фибрилляции/трепетания предсердий
- 0,2% внезапная смерть
Пароксизмальная реципрокная АВ-тахикардия при продольном разделении АВ-узла на 2 электрофизиологических канала — обычного и необычного типов.
Механизм развития АВ-узловой реципрокной тахикардии
Sloy Fast — наличие тахикардии с узкими комплексами QRS, суправентрикулярная тахикардия, R-R одинаковые, частота 150-180 и более импульсов в минуту.
Признаки
- зубец P позади комплекса QRS
- интервал RP’ короткий, 90 мсек и менее
- интервал PR длинный
- RP менее 50% от R-R

Рис.3. Формирование дельта волны при синдроме WPW.
Атипичная реципрокная АВ-тахикардия
или бысто-медленная реципрокная АВ-тахикардия
- сначала импульс идет по B-пути, затем по a-пути
- RP>1/2 от R-R
- RP>PR
- RP>90 мсек
Ортодромная тахикардия
Признаки
- узкий комплекс QRS, интервал R-P-одинаковый
- частота 180-250 в минуту
- происходит ретроградная активация предсердий, поэтому:
— дискретный отрицательный зубец P в отведениях II, III, aVF
— RP-P’R
— RP — 100 мсек и более
— RP<50% R-R
Добавочные пути являются ретроградно проводящими.
При возникновении экстрасистолы, экстрасистолический импульс пытается провестись через добавочный путь и АВ-соединение. По добавочному пути провестись не получается, поэтому проводится через АВ-узел. Вследствие этого возникает комплекс QRS. Далее экстрасистолический импульс застает функционирующим добавочный путь в ретроградном направлении. Ретроградно возбуждает предсердия, поэтому позади комплекса QRS появляется зубец P. Экстрасистолический импульс возвращается в АВ-узел. И если АВ-узел вышел из рефрактерного периода, то возникает круговой ритм с антероградным проведением через АВ-соединение, ретроградно по добавочному пути.
Возникает ортодромная реципрокная АВ-тахикардия. Ортодромная означает что она проходит по АВ-соединению, реципрокная — по добавочному пути. Выглядит такая тахикардия как Sloy-Fast.

Рис.4. Дельта-волна при синдроме WPW.
Атипичная ортодромная реципрокная АВ-тахикардия
Возникает вследствие того, что добавочные пути являются медленно ретроградно проводящими с затухающим (докрементным) вентрикуло-артериальным проведением, у детей имеет хроническое течение.
Проходит антероградно через АВ-соединение, затем медленно ретроградно по добавочному пути, воспринимается миокардом предсердий и возвращается в АВ-узел.
Признаки
- RP>PR
- RP>50% от R-R (похожа на Fast-Sloy)
На фоне синдрома WPW есть альтернация комплекса QRS, есть вовлечение добавочного пути на фоне тахикардии.
На фоне ортодромной АВ-тахикардии возможно присоединение блокады правой и левой ножек пучка Гиса.
-Если присоединилась блокада правой ножки, то этот добавочный путь ретроградно проводящий.
— ортодромная тахикардия + блокада левой ножки пучка Гиса
Антидромная реципрокная АВ-тахикардия при синдроме WPW
Добавочный путь обладает нормальным эффективным рефрактерным периодом. При антидромной реципрокной АВ-тахикардии происходит антероградное распространение импульса по добавочному пути и ретроградно через АВ-соединение.
Признаки
- комплексы QRS — широкие, продолжительность 0,12 сек и более
- морфология комплекса QRS напоминает желудочковую тахикардию, а именно левожелудочковую тахикардию. Но по клинической картине антидромная реципрокная АВ-тахикардия совсем не похожа на желудочковую тахикардию, пациент разговаривает и вообще ведет себя обычно.
- RP-PR
- частота 150-250 импульсов в минуту

Рис.5. Механизм возникновения ортодромной и антидромной тахикардий при синдроме WPW
Фибрилляция предсердий при синдроме WPW
Фибрилляция предсердий возникает вторично, после предшествующего приступа реципрокной АВ-тахикардии.
Отмечается неблагоприятный прогноз в течении заболевания. В предсердиях возникают дистрофические изменения из-за того, что все время происходит ретроградное возбуждение предсердий. Это способствует появлению приступов фибрилляции и трепетания предсердий.
Фибрилляция предсердий на фоне скрытого синдрома WPW
Фибрилляция предсердий на фоне скрытого синдрома WPW или на фоне продолжительного эффективного рефрактерного периода в добавочных путях.
Волны фибрилляции предсердий распространяются на желудочки через АВ-соединение. К этому добавляется функционирующие АВ-блокады. Далее волны фибрилляции распространяются на желудочки через антероградно функционирующие добавочные пути. Это может привести к внезапной смерти, возникновению тахиаритмий, которые могут трансформироваться в фибрилляцию желудочков.
При диагностике фибрилляции предсердий на фоне синдрома WPW на электрокардиограмме, нужно выбирать самый короткий интервал R-R:
- если интервал R-R 220 мсек и менее, то очевиден риск развития фибрилляции желудочков
- интервал R-R 250-300 мсек — возможен риск развития фибрилляции желудочков
- интервал R-R >300 мсек — незначительный риск
На фоне тахисистолии появляются узкие комплексы QRS. Объясняется это тем, что как только урежается частота сердечных сокращений, импульс проводится через АВ-соединение, появляется узкий комплекс QRS, который имеет суправентрикулярный вид. Также може быть частичный захват комплексов, он и не узкий и не широкий, такой комплекс называется сливным.
И узкий и сливной комплекс подтверждают фибрилляцию предсердий на фоне WPW.

Рис.6. ЭКГ при синдроме WPW
Лечение
В данном случае нужно назначать антиаритмики 1а или 1с классов — например, аймалин. Или проводить дефибриляцию.
Строго противопоказаны:
- сердечные гликозиды
- верапамил
Эти препараты противопоказаны, так как они увеличивают рефрактерный период в АВ-узле и укорачивают рефрактерный период в добавочных путях. Поэтому интервал R-R становится еще короче!
Может возникнуть фибрилляция предсердий на фоне синдрома WPW с высокой частотой желудочковых сокращений.
Трепетание предсердий на фоне синдрома WPW
На фоне синдрома WPW трепетание предсердий является неблагоприятным поворотом в развитии заболевания.
Трепетание предсердий осуществляется через АВ-соединение.
Трепетание предсердий с антероградным распространением импульсов по добавочному пути характеризуется высоким желудочковым ответом.
- ритм правильный
- комплексы QRS деформированы, широкие
- Частота 300 и более (у желудочковой тахикардии частота до 250)
Противопоказаны:
- сердечные гликозиды
- верапамил

Рис. 7. ЭКГ при синдроме WPW.
Метки: A тип WPW, AB тип WPW, B тип WPW, WPW, WPW-синдром, WPW-феномен, АВ-соединение, АВ-узловая реципрокная тахикардия, Аритмии, Атипичная реципрокная АВ-тахикардия, Атрионодальный тракт, Атриофасцикулярный тракт, волокна Махейма, волокна Махейма и Лева, добавочные пути, Нодовентрикулярное соединение, Ортодромная тахикардия, пароксизмальная тахикардия, пучок Кента, ретроградно проводящие пути, Тракт Брашен-Моше, трепетание предсердий на фоне WPW, Фасцикуловентрикулярное соединение, фибрилляция предсердий, ФП, ЭКГ
Источник
Синдром Вольфа-Паркинсона-Уайта (Wolff-Parkinson-White) или
синдром WPW
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
Определение
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
Что такое ДПЖС
При синдроме WPW субстратом аритмии является дополнительное предсердно-желудочковое соединение (ДПЖС). ДПЖС – аномальная быстро проводящая мышечная полоска миокарда, соединяющая предсердие и желудочек в области предсердно-желудочковой борозды в обход структур нормальной проводящей системы сердца.
По ДПЖС импульс распространяется более быстро, чем по нормальной проводящей системе сердца, что приводит к предвозбуждению (преэкзитации) желудочков. С возникновением предвозбуждения желудочков на ЭКГ регистрируется Δ-волна (дельта-волна).
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
Распространенность
По данным различных авторов, распространенность синдрома WPW в общей популяции колеблется от 0,15 до 0,25%. Соотношение между мужчинами и женщинами составляет 3:2.
Синдром WPW встречается во всех возрастных группах. В большинстве случаев клиническая манифестация синдрома WPW возникает в молодом возрасте (от 10 до 20 лет) и гораздо реже – у лиц старшей возрастной группы.
Синдром WPW не связан со структурной патологией сердца. В ряде случаев синдром WPW сочетается с врожденными пороками сердца (дефект межпредсердной и межжелудочковой перегородки, тетрада Фалло, аномалия Эбштейна).
Прогноз
Приступ тахикардии при синдроме WPW редко связан с угрозой развития остановки кровообращения.
Фибрилляция предсердий является жизнеугрожающей у пациентов с синдромом WPW. В этом случае при ФП проведение на желудочки осуществляется в соотношении 1:1 с высокой частотой (до 340 в минуту), что может привести к развитию фибрилляции желудочков (ФЖ). Частота случаев внезапной смерти среди пациентов с синдромом WPW варьирует от 0,15 до 0,39% в течение периода динамического наблюдения от 3 до10 лет.
Механизмы
В основе синдромов предвозбуждения лежит участие дополнительных проводящих структур, являющихся коленом макрориентри атриовентрикулярной тахикардии. При синдроме WPW субстратом патологии является дополнительное предсердно-желу-дочковое соединение (ДПЖС), представляющее, как правило, мышечную полоску миокарда, соединяющую предсердие и желудочек в области предсердно-желудочковой борозды.
Дополнительные предсердно-желудочковые соединения (ДПЖС) можно классифицировать по:
1. Расположению относительно фиброзных колец митрального или трикуспидального клапанов.
Анатомическая классификация локализации дополнительных предсердно-желудочковых соединений (ДПЖС) при синдроме WPW по F.Cosio, 1999 год. В правой части рисунка представлено схематичное расположение трехстворчатого и митрального клапанов (вид со стороны желудочков) и их соотношение с областью локализации ДПЖС.
Сокращения: ТК — трикуспидальный клапан, МК — митральный клапан.
2. Типа проводимости:
– декрементное – нарастающее замедление проведения по дополнительному пути в ответ на увеличение частоты стимуляции,
– не декрементное.
3. Способности на антеградное, ретроградное проведение или их сочетание. ДПЖС, способные только на ретроградное проведение, считаются «скрытыми», а те ДПЖС, которые функционируют антеградно – «манифестирующими», с возникновением предвозбуждения желудочков на ЭКГ в стандартных отведениях регистрируется Δ-волна (дельта- волна). «Манифестирующие» ДПЖС обычно могут проводить импульсы в обоих направлениях – антероградном и ретроградном. Дополнительные пути только с антероградной проводимостью встречаются редко, а с ретроградной – наоборот, часто.
Атриовентрикулярная реципрокная тахикардия (АВРТ) при синдроме WPW
Атриовентрикулярная тахикардия при синдроме WPW по механизму re-entry подразделяется на ортодромную и антидромную.
Во время ортодромной АВРТ импульсы проводятся антероградно по АВ узел и специализированной проводящей системе из предсердия в желудочки, а ретроградно – из желудочков на предсердия по ДПЖС.
Во время антидромной АВРТ импульсы идут в обратном направлении, с антероградным проведением из предсердий в желудочки через ДПЖС, и ретроградным проведением – через АВ узел или второй ДПЖС. Антидромная АВРТ встречается лишь у 5-10% пациентов с синдромом WPW.
Схема механизмов формирования антидромной и ортодромной атриовентрику-лярной тахикардии при синдроме WPW.
А – механизм формирования ортодромной атриовентрикулярной тахикардии при антеградной блокаде предсердной экстрасистолы (ЭС) в правостороннем дополнительном предсердно-желудочковом соединении. Возбуждение антеградно распространяется через предсердно-желудочковый узел (ПЖУ) и ретроградно активирует предсердия через дополнительный аномальный путь (ДПЖС);
Б – формирование антидромной атриовентрикулярной тахикардии при блокаде предсердной экстрасистолы в ПЖУ и антеградным проведением импульса по левостороннему дополнительному аномальному пути. Ретроградно импульс активирует предсердия через ПЖУ;
В – антидромная атриовентрикулярная тахикардия с участием двух дополнительных контралатеральных аномальных путей (правостороннего – ДПЖС1, левостороннего -ДПЖС2). Внизу представлены схемы электрограмм правого (ЭГ ПП) и левого (ЭГ ЛП) предсердий и ЭКГ во II стандартном отведении во время тахикардии.
Классификация синдрома WPW
Манифестирующий синдром WPW устанавливается пациентам при наличии сочетания синдрома предвозбуждения желудочков (дельта волна на ЭКГ) и тахиаритмии. Среди пациентов с синдромом WPW самая распространенная аритмия атриовентрикулярная реципрокная тахикардия (АВРТ). Термин «реципрокная» является синонимом термина «re-entry» – механизма данной тахикардии.
Скрытый синдром WPW устанавливается, если на фоне синусового ритма у пациента отсутствуют признаки предвозбуждения желудочков (интервал PQ имеет нормальное
значение, нет признаков ∆-волны), тем не менее имеется тахикардия (АВРТ с ретроградным проведением по ДПЖС).
Множественный синдром WPW устанавливается, если верифицируются 2 и более ДПЖС, которые участвуют в поддержании re-entry при АВРТ.
Интермиттирующий синдром WPW характеризуется преходящими признаками предвозбуждения желудочков на фоне синусового ритма и верифицированной АВРТ.
Феномен WPW. Несмотря на наличие дельта волны на ЭКГ, у некоторых пациентов возможно отсутствие аритмии. В этом случае ставится диагноз феномен WPW (а не синдром WPW).
Только у одной трети бессимптомных пациентов в возрасте моложе 40 лет, у которых имеет место синдром предвозбуждения желудочков (дельта волна) на ЭКГ, в конечном итоге появлялись симптомы аритмии. В то же время ни у одного из пациентов с синдромом предвозбуждения желудочков, впервые выявленном в возрасте после 40 лет, аритмия не развивалась.
Большинство бессимптомных пациентов имеют благоприятный прогноз; остановка сердца редко является первым проявлением заболевания. Необходимость проведения эндо-ЭФИ и РЧА у данной группы пациентов вызывает споры.
Клинические проявления синдрома WPW
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность приступа от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год. Приступ тахикардии сопровождается сердцебиением, головокружением, предобморочным состоянием, обмороком.
Как правило, вне приступов у пациентов не выявляются признаки структурной патологии сердца или симптомы каких-либо других заболеваний.
Диагностика синдрома WPW
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать синдром WPW.
ЭКГ проявления вне приступа тахиаритмии зависят от характера антеградного проведения по ДПЖС.
При синдроме WPW во время синусового ритма на ЭКГ могут регистрироваться:
1. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS. Этот вариант ЭКГ соответствует манифестирующей форме синдрома WPW, ДПЖС функционируют антеградно и характеризуется постоянным наличием Δ-волны на фоне синусового ритма.
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
2. Признаки предвозбуждения желудочков на фоне синусового ритма (Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS) могут носить преходящий характер. Чередование ЭКГ с Δ волной и ЭКГ без каких-либо изменений соответствует интермиттирующей форме синдрома WPW.
3. При нормальном синусовом ритме на ЭКГ не выявляется каких-либо изменений. Скрытые ДПЖС не функционируют в антеградном направлении, даже при проведении стимуляции вблизи от места их предсердного проникновения. Диагностика основывается на верификации эпизодов тахикардии АВРТ.
Электрокардиограмма во время тахикардии при синдроме WPW
Ортодромная тахикардия обычно имеет частоту в пределах 140-240 уд/мин. Комплекс QRS обычно узкий, и в этом случае зубцы Р видны после окончания желудочкового комплекса с характеристикой R-P
Синдром WPW. ЭКГ при ортодромной АВРТ. После комплекса QRS регистрируется ретроградные зубцы Р. Зубцы Р отрицательные в нижних отведениях. ДПЖС имеет левую нижнюю парасептальную локализацию.
Антидромная АВРТ имеет широкий комплекс QRS и зубцы Р или не видны, или предшествуют комплексу QRS.
Синдром WPW. ЭКГ при антидромной АВРТ. Комплекс QRS во время тахикардии широкий и имеет конфигурацию блокады ПНПГ. Зубцы Р не видны.
ЭхоКГ
Трансторакальную ЭхоКГ выполняют у пациентов с синдромом WPW с целью исключения врожденных аномалий и пороков развития сердца (синдром соедини-тельнотканной дисплазии, пролапс митрального клапана, дефект межпредсердной и межжелудочковой перегородки, тетрада Фалло, Аномалия Эбштейна).
Электрофизиологическое исследование (ЭФИ)
Перед катетерной абляцией ДПЖС выполняется ЭФИ, целью которого является подтверждение наличия дополнительного пути, определение его электрофизиологических характеристик и роли в формировании тахиаритмии. После определения локализации дополнительного пути выполняется РЧА ДПЖС с использованием управляемого абляционного катетера.
Лечение приступа тахиаритмии при синдроме WPW
Начальная помощь при эпизоде ортодромной АВРТ состоит из вагусных приемов.
Вагусные пробы: проба Вальсальвы (натуживание на высоте вдоха), массаж каротидного синуса (односторонне нажатие в области сонного треугольника продолжительностью не более 10 с), кашлевой и рвотный рефлексы, обкладывание лица кусочками льда. Эффективность вагусных проб при наджелудочковой тахикардии достигает 50%.
Если известно, что у пациента имеется синдром WPW, врач может предпочесть не использовать аденозин, поскольку он способен индуцировать ФП. Вместо этого можно использовать в/в пропафенон или прокаинамид.
В качестве альтернативы возможно выполнить сразу наружную электрическую кардиоверсию. При гемодинамически значимой симптоматики на фоне АВРТ (синкопэ, пресинкопэ, стенокардия, гипотензия, нарастание признаков сердечной
недостаточности) показана незамедлительная наружной электрическая кардиоверсия (100 Дж). Если не имеется ассоциированных факторов риска системной эмболизации электрическая кардиоверсия не требует антикоагуляции.
У пациентов при тахикардии с синдромом WPW не следует использовать препараты, действующие на АВ-узел! Использование β-адреноблокаторов, блокаторов кальциевых каналов и сердечных гликозидов противопоказано из-за того, что они замедляют проведение по АВУ и не влияют на проведение по ДПЖС антероградное или даже усиливают его. В конечном итоге это является потенциально опасным в отношении трансформации АВРТ в желудочковую тахикардию и/или ФЖ.
Лечение синдромa WPW
Методом выбора в профилактике рецидивов тахикардии у пациентов с WPW является катетерная абляция.
До проведения указанной процедуры или в случаях отказа от проведения операции могут использоваться препараты IC класса (флекаинид и пропафенон), амиодарон, соталол. На фоне их приема у 35% пациентов в течение года АВРТ не рецидивирует.
Медикаментозная терапия данной патологии не всегда может помочь этим больным, кроме того, резистентность к антиаритмическим препаратам развивается у 56—70% пациентов с синдромом WPW в течение 1—5 лет после начала терапии.
РЧА ДПЖС
Эпоха интервенционного устранения ДПЖС началась в 1982 году.
В большинстве наблюдений первичная эффективность катетерной абляции ДПЖС составила приблизительно 95%. Эффективность при катетерной абляции ДПЖС, локализованных в боковой стенке левого желудочка, немного выше, чем при катетерной абляции дополнительных путей другой локализации. Рецидивы проведения по ДПЖС возникают приблизительно в 5% случаев, что связано с уменьшением отека и воспалительных изменений, обусловленных повреждающим действием РЧ энергии. Повторная РЧА, как правило, полностью устраняет проведение по ДПЖС.
Осложнения при проведении эндо-ЭФИ и РЧА дополнительных путей можно разделить на 4 группы:
1) осложнения, обусловленные лучевой нагрузкой;
2) осложнения, связанные с пункцией и катетеризацией сосудов (гематома, тромбоз глубоких вен, перфорация артерий, артериовенозная фистула, пневмоторакс);
3) осложнения при катетерных манипуляциях (повреждение клапанов сердца, микроэмболия, перфорация коронарного синуса или стенки миокарда, диссекция коронарных артерий, тромбоз);
4) осложнения, обусловленные РЧ воздействием (артериовентрикулярная блокада, перфорация миокарда, спазм или окклюзия коронарных артерий, транзиторное нарушение мозгового кровообращения, цереброваскулярные осложнения).
Летальность, связанная с процедурой абляции дополнительных путей, не превышает 0,2%.
Более «частыми» серьезными осложнениями являются полная АВ блокада и тампонада сердца. Частота возникновения необратимой полной АВ блокады колеблется от 0,17% до 1,0%. Частота тампонады сердца варьирует от 0,13% до 1,1%.
Источник
