Операция при синдроме де кервена операция

Операция при болезни де Кервена. Хирургическое лечение стилоидитаОперация по поводу стилоидита может быть с успехом выполнена в амбулаторной обстановке при условии строгого соблюдения асептики. Во время ее больного следует уложить па спину, а руку, подвергаемую операции, положить на отдельный столик, проследив при этом, чтобы она лежала удобно и не подвергалась давлению острого края стола. До приобретения некоторого опыта рекомендуется для лучшей ориентации еще до обезболивания произвести обескровливание конечности (можно, конечно, обескровить руку и после обезболивания). Для обескровливания не следует пользоваться жгутом из-за его травматичности. Лучше всего попользовать манжетку аппарата Рива-Роччи, подняв в ней давление до цифры, равной максимальному давлению на лучевой артерии больного +30— 40 мм. Такой способ обескровливания менее травматичен. Хотя сам де Кореей считал возможным применять в некоторых случаях закрытое, подкожное рассечение тыльной связки, это предложение не нашло распространения (Махачек — Machacek, Месон— Mason, В. П. Горбунов). При подкожной лигаментотомии реальна опасность пересечения одного или двух сухожилий через I канал, и в то же время исключается какая-либо возможность ревизии канала и проходящих в нем сухожилии. Разрез следует вести осторожно, без излишнего нажима и размашистых движений ножом, чтобы избежать повреждения поверхностной ветви лучевого нерва. При правильном ведении разреза поверхностная ветвь лучевого нерва и I тыльная пястная вена (R. Superficialis n. radialis, v. cephalica pollicis) остаются дорзальней и опасность их повреждения невелика. Учитывая особенности прохождения ветви лучевого нерва, вены и сухожилий, следует признать, что при поперечном разрезе опасность ранения их более значительна, чем при продольном. Полукруглый разрез признается некоторыми хирургами приемлемым потому, что при нем исключается совпадение кожного и глубокого рубцов, сращение которых нежелательно. Мы полагаем, что усложнение разреза и, в особенности применение лоскутного разреза, нежелательно. При стенозирующем лигаментите тыльная связка в зоне I канала изменена, она плотна иногда до степени хряща, тускловата и утолщена в 2—4 раза против нормы. Под связку следует ввести 2—3 мл новокаина, после чего ее можно рассечь. Для правильного и наиболее безопасного рассечения связки рекомендуется подвести под нее зонд и вести разрез по нему. Иногда канал настолько стенозирован, что введение зонда неосуществимо. Тогда осторожными и экономными движениями ножа связка рассекается на глаз. Связка иногда настолько плотна, что при разрезе хрустит. После рассечения края связки широко расходятся и оба сухожилия выпячиваются в образовавшееся отверстие. Основная часть операции выполнена, но заканчивать операцию на этом нельзя — необходимо проверить, насколько радикально она выполнена. Для этого предлагают больному несколько раз согнуть, разогнуть, привести и отвести 1 палец; это позволяет выяснить, насколько полно рассечено ущемляющее кольцо и каков объем движений I пальца. Остается проверить, освобождены ли оба сухожилия и нет ли дополнительных сухожилий, лежащих в собственных каналах. Напомним, что в «норме» после вскрытия I канала должны быть найдены 2 сухожилия. Если в ране определяется I сухожилие, нужно найти и другое, лежащее в собственном канале. Когда обнаружены 2 сухожилия, их следует осторожно приподнять и осмотреть капал в глубине, для выявления возможного дополнительного сухожилия. Если последнее лежит в отдельном канале, то он также рассекается.
О том, можно ли ограничиться рассечением связки или нужно ее частично иссечь, существует два мнения. Иссечение части стенки канала (связки) рекомендуется некоторыми авторами (де Кервен; Нуссбаум — Nussbaum, Винтерштейн и др.) как известная гарантия против послеоперационного рубцового сужения и рецидива заболевания. Другие (Лапидус и Фентои, В. П. Горбунов и др.) считают резекцию сухожилия, так как после резекции края связки расходятся достаточно широко и последующее сдавление сухожилий исключается. Нам кажется, что иссечение участков стенки до 4 мм шириной, как это предлагает Винтерштейн, не только не нужно, но и нежелательно, ибо радикальность операции от этого вряд ли увеличится, но зато возрастает опасность соскальзывания сухожилий, удерживаемых в рассеченном канале как в естественном желобе. Никаких иссечений сухожилий, которые могут быть деформированы, производить не следует. Операция заканчивается снятием кровоостанавливающей манжеты, тщательным гемостазом, обкалыванием раны раствором пенициллина и наложением швов. Рекомендуется зашивать отдельно фасцию, клетчатку и кожу; для погружных лигатур применять рассасывающий материал. Во время наложения швов на подкожную клетчатку и кожу необходимо внимательно следить за тем, чтобы не захватить в узел веточку лучевого нерва. После операции на рану накладывается мягкая повязка, а иммобилизации I пальца не проводится. Предоставление в послеоперационном периоде возможно более ранних движе ний кисти и пальцу является профилактикой сращений. Опыт показывает, что уже через 2—3 дня после операции больные свободно двигают пальцем. Швы снимаются на 8—9 дней после операции, и если нет нагноения, больной на 12—14 день выписывается на работу, но, как правило, не на постоянную, а на облегченную (по профбольничному листу на 1—2 недели). Целесообразно привести некоторые материалы о результатах оперативного лечения. Лапидус и Фентон приводят следующие данные о результатах операции у 159 больных: отличный результат (полное восстановление) — 69 %, хороший результат (небольшая болезненность) — 12,5%, удовлетворительный результат (болезненный рубец) — 9%, плохой результат (выраженные остаточные явления) — 9,5%. Из 38 оперированных нами больных 31 вернулся к своей работе через 4—7 недель после операции, 4 временно перешли на другую работу и 3 из-за стойких болей в рубце и ограничения функции I пальца были переведены на инвалидность.
Примером успешного оперативного лечения после длительного и безрезультатного консервативного лечения может служить следующее наблюдение. В-в В., 35 лет. Работает сколотчиком тары 2 года, до этого 5 лет работал кочегаром. За смену сколачивает 150—170 ящиков. Для сколачивания одного ящика требуется не менее 30 гвоздей, а вбивание гвоздя требует не менее 2 ударов молотком, причем коротким ударом гвоздь фиксируется, а вторым, сильным ударом вгоняется по самую шляпку. В процессе работы яшик приходится поворачивать несколько паз. Иногда гвоздь сгибается, и тогра вытаскивается клещами, иногда требуется дополнительный удар. Таким образом, одних ударов молотком приходится делать около 10000, т. е. в среднем 25 в одну минуту. Через 15 месяцев после начала работы сколотчиком больной почувствовал боли в области шиловидного отростка правого луча, стало трудно удерживать в руке молоток и размахивать им. Через 2 месяца после начала заболевания он начал лечение (иммобилизация, парафинотерапия, повокаиновая блокада, ионофорез с новокаином), одновременно пребывая на больничном листе; после 2 месяцев лечения с освобождением от работы он получил на 2 месяца профбюллетень, продолжая лечение. Непрерывное четырехмесячное лечение не дало заметного улучшения. Через полгода после начала заболевания больному произведена операция рассечения тыльной связки запястья и через месяц после операции он вернулся к работе сколотчика, которую выполняет до настоящего времени, не жалуясь на боли и ограничение движений кисти и пальца. В приведенном случае выздоровление наступило в результате операции, которую следовало произвести значительно раньше. Можно не сомневаться, что чем раньше больные со стилоидитом будут оперироваться и чем совершенней будет техника операции, тем лучше будут результаты ее и меньше будет больных, вынужденных после длительного и безуспешного лечения переходить на инвалидность. — Также рекомендуем «Защелкивающийся палец. Стенозирующий лигаментит кольцевидной связки пальца» Оглавление темы «Лечение стилоидита — болезни де Кервена»:
|
Источник
Болезнь де Кервена (тендовагинит де Кервена) – это довольно редко встречающееся заболевание, описанное впервые де Кервеном в 1895 году и носящее его имя. Сущность данного заболевания состоит в воспалительном процессе каналов тыла лучезапястного сустава с последующим утолщением их стенок и ущемлением проходящих через каналы сухожилий.
Причины и условия возникновения
Болезнь де Кервена поражает главным образом женщин, зачастую в возрасте 40-60 лет. Обе руки поражаются одинаково часто; заболевание обеих рук встречаются редко.
Наличие травмы отмечается в подавляющем числе случаев, причем острая травма редко бывает значительной силы, и проявление болезни наблюдается не вскоре после нее, так что между ними трудно установить связь. В преобладающем числе случаев дело заключается в хронической травме с однообразными, повторяющимися движениями кисти и особенно в сочетании с перенапряжением разгибателей пальцев кисти, что наблюдается при выполнении некоторых физических работ (стирка белья, мытье полов, работа в саду, уход за ребенком и др.).
Часто повторяющиеся разгибания пальцев и кисти и их перенапряжение ведут к трению и давлению на эндотелиальный слой канала, что и приводит в итоге к патологическим изменениям.
Хотя травматизации подвергаются все тыльные каналы, но особенно неблагоприятные условия создаются в первом канале, заболевание которого и наблюдается в подавляющем большинстве случаев.
Обычно данное заболевание наблюдается у вполне здоровых в остальном людей.
Гистология
В наружных стенках каналов, образованных в результате слияния тыльной поперечной связки с синовиальной оболочкой, при нормальном гистологическом строении различают пять слоев. Внутренний состоит из эндотелия с однорядно или двухрядно расположенными плоскими или кубическими клетками с веретенообразными или овальными ядрами с нечеткими границами клеток. Во многих местах эндотелиальный слой расширяется, образуя лимфатические сосуды, регулирующие количество жидкости в сухожильных влагалищах. Под эндотелием заложен узкий рыхлый соединительнотканный слой с кровеносными сосудами и нервными волокнами. Соединительнотканный и эндотелиальный слои вместе образуют так называемую скользящую ткань Бизальского.
Кнаружи от скользящего слоя Бизальского находится средний соединительнотканный слой, который делится на две части: наружная часть имеет волокна, направленные поперечно к оси сухожилия, внутренняя состоит из соединительнотканных волокон, расположенных параллельно оси сухожилия. Наружная часть среднего слоя более широка, чем внутренняя. Самый наружный, т. е. пятый, слой представляет собой рыхлую соединительную ткань, в которой проходят сосуды и нервы. Таким образом, средний слой (третий и четвертый) вместе с пятым является тыльной поперечной связкой.
Изучение микроскопических препаратов, полученных из взятых при операциях кусочков измененных тканей, показывает преимущественно воспалительные изменения и только в небольшом числе случаев простое утолщение соединительной ткани без каких-либо воспалительных изменений.
При легком течении болезни де Кервена микроскопические изменения выражаются только в утолщении сухожильного влагалища, в чем принимает главное участие упругая соединительная ткань. В далеко зашедших случаях отмечается гибель эндотелия. Исчезающие упругие соединительнотканные пучки срединного слоя местами заменяются небольшими группами хрящевых клеток, которые располагаются рядами, следуя направлению соединительнотканных волокон. Утолщение захватывает преимущественно средний слой, который с развитием процесса постепенно погибает. Разрушение касается главным образом укрепляющей связки.
Симптомы
Ведущим симптомом болезни де Кервена является боль, которая зачастую появляется спонтанно на уровне шиловидного отростка лучевой кости, а в довольно редких случаях, когда причины болезни остаются неизвестными, появляется постепенно. Больных беспокоят приступы сильных болей, отдающих как в проксимальном направлении по ходу лучевой кости, так и в дистальном, в сторону большого пальца.
В тяжелых случаях боль сразу становится сильной и постоянной, особенно при движении I пальца и лучезапястного сустава, главным образом при разгибании I пальца и приведении его к локтевому краю кисти. Боль бывает столь интенсивной, что лишает больного возможности не только продолжать работу, но и обслуживать себя в быту. Женщина не может причесаться, выполнить простейшую домашнюю работу, так как любое движение в кисти из-за содружественного движения I пальца причиняет нестерпимую боль.
В легких случаях болезни де Кервена больные жалуются на непостоянную местную боль при некоторых движениях I пальца, главным образом при длительном напряжении кисти. Эти больные в течение длительного времени сохраняют работоспособность. Между легкими и тяжелыми формами имеется бесконечное количество переходных форм с различными проявлениями болезни, зависящими как от состояния изменений в тканях, так и от индивидуальных особенностей больного.
Вслед за жалобами больного на боль довольно быстро появляется припухлость в области шиловидного отростка у основания анатомической табакерки. Кожа не меняет свой цвет, припухлость же принимает вид вертикально расположенного гребешка. При локализации процесса в пятом и шестом каналах припухлость находится у головки локтевой кости.
В области шиловидного отростка луча есть особая точка, при надавливании на которую появляется сильная боль. Данная точка располагается над сухожилием длинной отводящей мышцы и короткого разгибателя большого пальца в том месте, где сухожилия выходят из первого канала. Этот симптом является патогномоничным для данного страдания и встречается во всех наблюдающихся случаях.
В начале болезни в сравнительно редких случаях может наблюдаться легкая крепитация, а иногда щелканье над шиловидным отростком при сгибании и разгибании I пальца.
Для данного заболевания характерно длительное хроническое течение, продолжающееся месяцами, а иногда и годами.
Дифференциальная диагностика
Те больные с болезнью де Кервена, которые длительное время лечились с ошибочными диагнозами артрита, периартрита и т. п., по-видимому, были под наблюдением врачей, которые не знают о существовании описываемой болезни.
Точно так же легко отличить болезнь де Кервена от болезни Кинбека и последствий переломов костей локтевой, лучевой и запястья. При тендовагините де Кервена возникает локализованная боль при надавливании на место выхода сухожилий из первого канала. Данный симптом отсутствует при перечисленных заболеваниях. У больных этими болезнями при надавливании возникает боль в любом отделе шиловидного отростка, а не только на его тыльной стороне. При этих страданиях нет усиления боли в случае приведения пальца к локтевой стороне ладони и разгибании I пальца.
Большие затруднения в диагнозе могут возникать у тех больных, у которых боль иррадиирует в верхние отделы руки. Дегенеративные изменения в межпозвоночных дисках, сдавление нерва передней лестничной мышцей (скаленус-синдром), сдавление нерва между ключицей и I ребром, добавочное шейное ребро могут быть источниками иррадиирующих болей.
Тщательно собранный анамнез и обследование, вдумчивое обсуждение полученных результатов помогают правильно распознать заболевание.
Лечение
Лечение болезни де Кервена может быть консервативным и оперативным. Консервативное лечение на ранних стадиях болезни и при незначительной боли может быть проведено тепловыми процедурами (тепловыми ваннами и парафиновыми аппликациями). Широкое распространение имеют физиотерапевтические методы, ультрафиолетовое облучение, УВЧ терапия и ионтофорез. Эти методы лечения могут быть рекомендованы только тем больным, которые не жалуются на значительную боль и могут продолжать работу.
Несмотря на большой выбор таких способов, все же приходится отметить их малую эффективность.
Большого внимания при болезни де Кервена заслуживает создание полноценного покоя, что достигается наложением прочной гипсовой лонгеты на 10-14 дней. Одна гипсовая лонгета в состоянии ликвидировать боль, и в тех случаях, когда есть возможность устранить этиологический фактор, выздоровление может быть стойким.
При неэффективности консервативного лечения показано оперативное вмешательство. Технически операция при болезни де Кервена не представляет затруднений и может быть выполнена под местной инфильтрационной анестезией. Стараются избегать продольных разрезов, чтобы предотвратить сращение кожи с сухожилиями или стенкой их влагалища, а также по косметическим соображениям, так как, рассекая перпендикулярно кожные складки, продольный разрез образует довольно широкий рубец.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!

Источник
Болезнь де Кервена – это сужение канала, в котором проходят сухожилия большого пальца. Сопровождается воспалением сухожильных влагалищ. Возникает вследствие постоянной повышенной нагрузки на кисть, нередко – в связи с выполнением профессиональных обязанностей. Обычно развивается постепенно. Течение хроническое. Для заболевания характерна боль в основании I пальца и небольшой местный отек. Из-за боли у пациентов снижается или утрачивается способность выполнять ряд движений с участием как I пальца, так и всей кисти. Диагноз выставляется на основании предъявляемых жалоб и осмотра больного, дополнительные исследования не требуются. Консервативная терапия обеспечивает эффект примерно в 50% случаев. Радикальным методом лечения является операция.
Далее более детально рассмотрим, что это за заболевание, какие причины, первые симптомы, методы диагностики и лечения.

Болезнь де Кервена: что это такое?
Болезнь де Кервена (тендовагинит) – это синдром, характеризующийся воспалением сухожилий большого пальца кисти. При данном заболевании возникает трение опухших сухожилий и их оболочек об узкий туннель, в котором они двигаются, вследствие этого возникают болевые ощущения в области основания первого пальца.
Синдром де Кервена – это патология, характеризующаяся воспалением сухожилий на большом пальце руки. Недуг проявляется постепенно, отличается достаточно медленным развитием. Иногда до обращения к врачу проходит несколько недель или даже месяцев.
- Код по МКБ 10: М65.4
Общая характеристика синдрома
Патология впервые была описана в конце 19 века ученым де Кервеном, поэтому получила такое название. Встречается болезнь довольно часто, хотя в последнее время человек реже выполняет тяжелую работу руками. Ведь синдром де Кервена считается профессиональным заболеванием. Развивается оно чаще всего у женщин, что связано с особенностями их деятельности. Возникнуть воспаление канала сухожилий может от частого выжимания белья, поднимания ребенка на руки. При этом сильно отклоняется и напрягается большой палец.
Развитие болезни де Кервена может происходить также из-за гормональной перестройки организма во время беременности или климакса.
Большой палец участвует почти во всех движениях кисти. С его помощью происходит поднятие предметов, фиксация инструментов. Он самый сильный, поэтому большие нагрузки на кисть чаще всего приходятся на него. Постоянные сгибательные, разгибательные движения большого пальца приводят к воспалению канала, по которому походят сухожилия, управляющие ими. Этот канал узкий, в нем находится много кровеносных сосудов и нервов. А из-за постоянных нагрузок на сухожилия они отекают. В результате сдавливаются нервы, сосуды, а сухожилия трутся при движении о стенки канала.
Причины развития
Факторами, провоцирующими развитие болезни де Кервена, являются механические действие или влияние низкой температуры. Данная патология прогрессирует при условии активного движения большим пальцем или повышенной нагрузки на мышцы предплечья.
Одновременно с тем врачи травматологи и ортопеды считают, что причиной развитие болезни де Кервена может быть:
- Травмы и механические повреждения кисти.
- Заболевания суставов воспалительной природы (артрит, артроз).
- Постоянная нагрузка на область лучезапястного сустава.
- Гормональная перестройка организма (чаще в период климакса).
- Анатомические особенности костно-мышечного аппарата.
- Развитие воспалительного процесса;
- Наследственность – генетически расположенный человек рискует заболеть болезнью де Кервена даже при
- Отсутствии физической активности большого пальца.
- Ослабление иммунной системы в результате снижения защитных функций организма;
- Повреждение запястья или большого пальца, что вызывает воспаление;
- Однообразные движения кисти, что способствует постоянному пережиманию канала, через которые проходят сухожилия;
- Инфекционные заболевания (сифилис, туберкулез) – распространяясь с кровью по всему организму, бьют по слабым участкам;
- Возрастные особенности – со временем уменьшается приток крови, возникают проблемы с костями и суставами;
- Болезни суставов могут спровоцировать синдром де Кервена.
Многолетняя медицинская практика и исследования подтверждают, что причины патологии напрямую связаны с профессиональной деятельностью пациента. Еще около ста лет назад были проведены исследования, в которых приняли участие группы таких работников, как скорняки, прачки, доярки, каменщики и пианисты.
Почти у каждого из них в той или иной степени наблюдались нарушения первого канала на тыльной стороне запястья. Примечательно, что если изменяется интенсивность нагрузок, это тоже провоцирует заболевание. Опыты, проведенные повторно с группами тех же людей спустя два десятка лет, подтвердили это.
Кто подвержен болезнью де Кервена?

Болезнь де Кервена кисти руки – обычно следствие профессиональной деятельности. Ею страдают люди уже с тридцати лет. Больше подвержены синдромом де Кервена женщины, особенно – перенесшие несколько родов. Во время ухода за ребенком им приходится много работать руками, что приводит к более интенсивному истиранию канала для сухожилий.
Кроме них в группу риска входят представители таких специальностей, как:
- маляры,
- доярки,
- пианисты,
- прачки,
- домработницы,
- каменотесы,
- плиточники,
- слесари,
- швеи,
- специалисты других рабочих специальностей.
Нередко болезнь де Кервена наблюдается у молодых мам, которые часто поднимают ребенка подмышки – большой палец при этом отклоняется и находится в большом напряжении. У женщин старшего возраста аналогичное явление называется «лигаментит бабушек». Они выполняют те же движения, когда играют с внуками и ухаживают за ними.
Первые признаки
- Основным симптомом этого недуга является боль в зоне лучезапястного сустава со стороны большого пальца. При повороте кисти неприятные ощущения могут усиливаться. Боль нередко отдает в предплечье и область шеи.
- Отличительным признаком болезни считается симптом Финкельштейна. Человек, сжимая руку в кулак, помещает внутрь его большой палец. Если очередная попытка отвести руку в сторону сопровождается резкой болью, можно подтвердить де Кервена (болезнь).
- При пальпации сустава отмечается незначительная припухлость, болезненность с пораженной стороны.
Главной ошибкой многих пациентов считается не обращение за квалифицированной помощью, а обыкновенное обездвиживание кисти. Для этих целей используются тугие повязки, специальные напульсники.
В этом случае начало недуга является причиной потери трудоспособности. Пациенты не могут выполнять даже самые привычные дела по дому (чистить картофель, стирать, расстегивать пуговицы и т. д.).
Болезнь де Кервена не имеет классификации. Можно выделить степень тяжести воспаления, в зависимости от запущенности заболевания:
- начальное воспаление сухожилий;
- нарушение подвижности кисти.
Заболевание может приобрести хронический характер, вплоть до полной потери подвижности конечности, если не предпринимать никакого лечения.
Симптомы болезни де Кервена + фото кисти руки
Для понимания клинической картины важно знать анатомическое строение руки. Выделяют несколько групп мышц — сгибателей и разгибателей. Они крепятся к пальцам с помощью сухожилия. Связки сгибателя проходят по ладони, разгибателя — по тыльной ее части. Они придают руке правильное положение, обеспечивают хватательные движения и мелкую моторику. Каждая располагается в индивидуальном канале.
Болезнь де Кервена — воспалительное поражение не только связки, но и окружающих тканей.
Симптомы:
- С началом развития заболевания боль возникает при резком разгибании пальцев, активных движениях кистью. Чем больше усугубляется состояние связочного канала, тем быстрее и легче инициируются болезненные ощущения в нем.
- При хронизации процесса появляются тянущие и ноющие боли во время удержания в руке предметов или нахождении ее в статическом положении. Они иррадируют в предплечье, плечо и шею.
- Характерны ночные боли, когда человек, не контролирующий свои движения, случайно помещает руку в неудобное положение. В ряде случаев воспаление канала сопровождается припухлостью в этой области.
- Практически всегда болезнь сопровождается нарушением функциональных способностей руки и снижением силы, особенно при выполнении хватательных движений. Вместе с тендовагинитом у больных часто отмечают эпикондилит локтя и миозит мышцы плеча.
На фото нижем показана локализация боли в кистях рук:


Этапы развития симптомов синдрома де Кервена кисти руки
Заболевание развивается постепенно. Обычно больные впервые приходят на прием через несколько дней или недель после возникновения симптомов. Примерно в 7% случаев наблюдается острое начало, связанное с предшествующей травмой кисти. При сборе анамнеза заболевания выясняется, что вначале пациентов беспокоила боль только при значительном разгибании и отведении большого пальца, а также при резком отведении кисти в сторону мизинца. В последующем болевой синдром прогрессирует и возникает даже при незначительных движениях.
Пациенты жалуются на боль в нижней части предплечья и проекции лучезапястного сустава на стороне большого пальца. Боли могут возникать исключительно во время движений или быть давящими, ноющими, постоянными, не исчезающими даже в покое. При случайных неловких движениях возможно также возникновение резкой боли во сне. Более чем в половине случаев боли отдают вниз, по наружной поверхности I пальца или вверх, по предплечью, локтевому суставу и плечу.
Характерный симптом болезни Кервена – боль по ходу воспалившегося сухожилия. Она начинается примерно у основания большого пальца и распространяется вверх по руке. При тяжелом течении боль может отдавать в шею или плечо. Из-за боли многие пациенты стараются бинтовать запястье или носить специальные напульсники.
Болевой синдром бывает ноющим и давящим. Этот симптом беспокоит человека практически постоянно, даже в состоянии покоя. Боль усиливается при случайных резких движениях. Другие яркие признаки синдрома де Кервена:
- ограничения в движении пальцем;
- отечность у основания большого пальца;
- усиление боли при надавливании на лучезапястный сустав.
Последствия синдрома
Последствия которые могут возникнуть в кисти руки:
- Если вовремя не начать лечение и запустить заболевание, то возможна полная парализация воспаленной кисти и, соответственно, потеря работоспособности.
- После проведения операции у больного могут появиться болезненные ощущения в районе рубца и частичное нарушение подвижности пальцев.
- Медикаментозное лечение может вызвать осложнения, которые на болезнь де Кервена никак не повлияют, а вызовут аллергию либо головные боли. Поэтому терапия подбирается индивидуально.
Диагностика
Для первичного установления диагноза определяется степень изменения больной конечности по сравнению со здоровой. Болезнь де Кервена в дальнейшем диагностируется с помощью специальных проб и тестов:
- Тест Филькенштейна – заключается в сжатии конечности в кулак и отведении ее к мизинцу или большому пальцу. Если при данной манипуляции возникают болевые ощущения, то тестирование считается положительным.
- Проба на напряженную абдукцию. При надавливании с тыльной стороны на большой палец кисти таким образом, чтобы палец был приведен к ладони, на больной стороне даже при незначительном давлении на палец будет возникать резкая боль, и палец практически без сопротивления будет приводиться к ладони, а на здоровой руке палец будет энергично противодействовать надавливанию.
- Проверяется способность удерживать предметы при помощи большого пальца и указательного, при этом наблюдаются боли и невозможность справиться с заданием.
Перед началом тестов больного могут направить на:
- рентген – покажет состояние сустава и исключит вывих или другие возможные травмы;
- МРТ – делается для исключения других патологий.
Также стандартной процедурой будет сдача крови параллельно с прохождением других исследований.
Лечение болезни де Кервена кистей рук
При обнаружении признаков такой болезни де Кервена обратиться к травматологу или ортопеду. В зависимости от степени поражения сухожилия может использоваться один из следующих методов лечения:
- Консервативный. Этот метод лечения используется первым. Суть терапии заключается в обездвиживании поврежденного пальца и снятии симптомов болезни.
- Хирургический. Показан при длительном патологическом воспалении канала, по которому проходят сухожилия большого пальца. После операции его двигательная способность восстанавливается.
Консервативная терапия
В первую очередь пациентам рекомендуется прекращение осуществляемой ранее деятельности с обязательной иммобилизацией пораженной области.
Обездвиживание кисти должно быть выполнено таким образом, чтобы большой палец постоянно пребывал в согнутом положении по отношению к указательному и среднему. Для этих целей оптимальным решением является использование гипсовой повязки, которая накладывается до середины предплечья. Такая иммобилизация только предотвращает сустав от возможной травматизации. Дополнительно должна проводиться соответствующая консервативная терапия.
Если дать руке отдохнуть и начать лечение, то лучших результатов можно добиться уже через 4 недели. Если вы заболели во время беременности, то боль может пройти сама после родов.
| Терапия | Описание |
| Прием лекарств | Для того чтобы облегчить боль врач назначает обезболивающие, а также проводит курс введения инъекций в пораженный сустав – все это поможет снять не только болевые ощущения, но и убрать воспаление. Многие пациенты после первой инъекции наблюдают явную положительную динамику |
| Хирургия | В тех случаях, когда уже бессмысленно проводить лекарственную терапию, врач назначает операцию. Это нужно для того чтобы облегчить давление на пораженное сухожилие. После проведения операции врач должен дать все необходимые рекомендации по поводу отдыха в первое время. |
Несколько советов для пациентов:
- Обязательно носите эластичный бинт, если это посоветовал ваш лечащий врач;
- Выполняйте специальные упражнения, которые помогут развить силу;
- Старайтесь избегать активной подвижности руки.
Вовремя начатое лечение способно свести к минимуму развитие осложнений.
Народные средства
Существуют народные методы, которые можно применять в домашних условиях, но только после разрешения лечащего врача.
Рецепты народной медицины:
- Мазь с календулой. Хороший способ терапии – цветки календулы. Измельченные цветки смешивают с детским кремом, чтобы получилось средство в виде мази. Ее втирают два раза в день в пораженную область.
- Примочки из лечебной глины. Смесь продается в аптеке. Примочки должны быть прохладными.
- Примочки из отвара арники. Растение заливается кипятком, настаивается в течение 2 часов. Бинт смачивается в прохладном отваре и прикладывается к болезненной области. Примочки ставятся на ночь, снимаются утром.
Операция

Если воспалительный процесс поврежденной кисти перешел в хроническую стадию и после медикаментозного курса он дает о себе знать болевыми ощущениями, тогда может назначаться операция. Называется такой вид хирургического вмешательства лигаментит. Проводится она под местным наркозом с применением Новокаина.
Как делают операцию при болезни де Кервена?
- Обезболивающий препарат на основе новокаина вводится в область лучезапястного сустава.
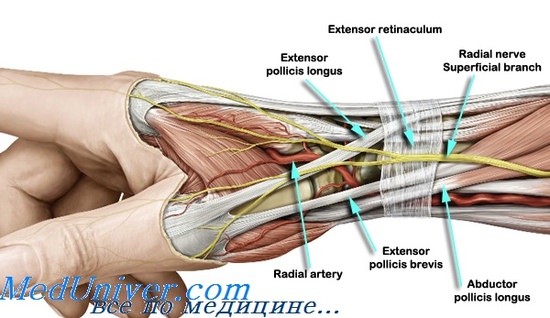
- Хирург делает косой или поперечный разрез, проходя через самую болезненную точку. Подкожная клетчатка, поверхностная ветвь лучевого нерва и вены выводятся наружу с помощью тупого крючка.
- Врач обнажает тыльную связку и частично иссекает ее.
В случае необходимости во время операции удаляют спайки. - После этого хирург послойно зашивает рану и производит наложение антибактериальной повязки.
Реабилитация после хирургического лечения
Период реабилитации может длиться от двух до трех недель. Обычно швы снимаются уже на восьмой день после проведения операции. Человек получает возможность снова с легкостью и без препятствий