Окружность головы при синдроме дауна
Развитие ребенка с синдромом Дауна до года, его темп роста и прибавка массы имеют огромное диагностическое значение и являются важнейшими показателями его соматического здоровья. Так, низкая прибавка массы тела может оказаться первым симптомом нарушений со стороны сердечно-сосудистой, пищеварительной или нервной системы. Известно, что у детей с трисомией-21 чаще встречаются врожденные аномалии развития. Более того, клинические проявления некоторых заболеваний у детей с синдромом Дауна часто носят «стертый» характер, могут протекать под маской других состояний или принимаются клиницистами за признаки самого синдрома. Так, диагностика гипотиреоза и целиакии у детей с синдромом Дауна на клиническом этапе может вызывать значительные трудности.
Как происходит физическое развитие ребенка с синдромом Дауна
Хорошо известно, что развитие ребенка с синдромом Дауна в целом имеет сниженный темп роста с рождения и до завершения всего периода роста. Причина задержки роста пока однозначно не ясна.
С другой стороны, нельзя недооценивать профилактику паратрофии и избыточной массы тела у детей с трисомией по 21-й паре хромосом начиная с самого раннего возраста.
Определять темпы роста детей возможно при анализе последовательных измерений ребенка, проводимых в определенные сроки, при этом оцениваются темповые изменения отдельных показателей (длины тела, массы тела, окружности головы). Существует несколько основных способов оценки антропометрических показателей, в том числе параметрический (сигмальный) и непараметрический (по перцентильным таблицам) методы [1, с. 37—57].
Очевидно, что оценивать темпы роста детей с трисомией по 21-й паре хромосом с помощью графиков, разработанных для обычных детей, не информативно. Для оценки физического развития этих детей необходимо применять таблицы, разработанные для детей с трисомией-21 с учетом расово-этнических особенностей конкретного региона.
Впервые перцентильные графики, разработанные для детей с синдромом Дауна, появились еще в 1988 году благодаря усилиям американских ученых [2] и долгое время успешно применялись во всем мире для оценки физического развития детей с синдромом Дауна. Позже подобные графики разрабатывались для детей с трисомией по 21-й паре хромосом и в других странах: Португалии, Швеции и т. д. В нашей стране до настоящего времени графиков для оценки физического развития детей с синдромом Дауна не существовало.
С целью разработки отечественных графиков для оценки массы, длины тела и окружности головы детей с синдромом Дауна первого года жизни нами были обследовано 514 детей с цитогенетически верифицированным синдромом Дауна, находящихся на воспитании в семье, рожденных в период с 2000 по 2011 год. Наблюдались 241 девочка и 273 мальчика. Из них родился доношенным 441 ребенок и 73 родились недоношенными на сроке 35 ±1 недель в среднем. Задержка внутриутробного развития отмечалась у 18,7 %, а морфофункциональная незрелость — у 19 % новорожденных с синдромом Дауна.
Врожденные пороки сердца были выявлены у 45,6 %. Аномалии желудочно-кишечного тракта, такие как болезнь Гиршпрунга, атрезия 12-перстной кишки и др., были диагностированы у 3,5 % исследуемых детей. Гипотиреозом, в том числе субклиническим, страдали 24,2 % младенцев с синдромом Дауна (рис. 1).
В возрасте от 0 до 1 года проводилось динамическое измерение длины, массы тела и окружности головы по стандартным методикам. Показатели физического развития недоношенных детей оценивались в соответствии со скорригированным возрастом.
Половина обследуемых детей (52,7 %) находилась на грудном вскармливании до трехмесячного возраста и только 28,6 % детей — до шести месяцев и дольше. Прикорм вводился по возрасту. При разработке таблиц учитывались данные детей, находящихся как на грудном, так и на искусственном вскармливании.
Статистическая обработка проводилась с помощью компьютерных программ Microsoft XL, SPSS.
Физическое развитие ребенка до года
Результаты
Проведено 4538 измерений. Средний вес девочек при рождении составил 3,132 ± 0,429 (M±d) кг (табл. 1), мальчиков – 3,236 ± 0,547 кг (табл. 2). Рост – 50,13 ± 2,41 см и 50,82 ± 2,73 см соответственно.
Средний вес девочек с синдромом Дауна в 1 год составил 8,275 ± 1,06 кг, а мальчиков — 9,356 ± 1,41 кг. К 12 месяцам жизни средний рост девочек достиг 72,29 ± 3,34 см, а мальчиков – 73,3 ± 3,89 см.
Среднее значение окружности головы при рождении у детей с синдромом Дауна соответствовало среднему значению окружности головы обычных детей. У девочек это 33,53 ± 1,47 см, у мальчиков – 34,04 ± 1,72 см. В возрасте 12 месяцев средний показатель окружности головы и девочек и мальчиков с синдромом Дауна находился ниже значений 1 стандартного отклонения окружности головы обычных детей (–1d).
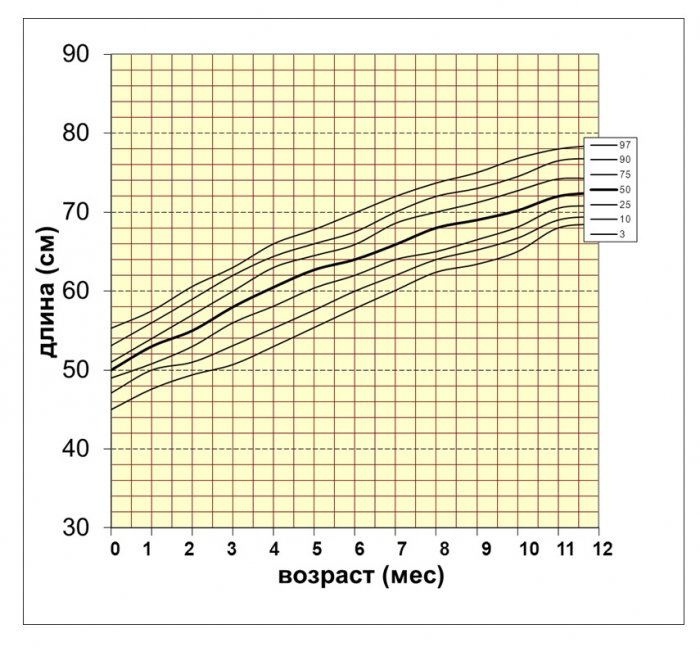
Поскольку качественная оценка роста возможна только при анализе динамических измерений ребенка, для оценки темповых изменений отдельных показателей (длины тела, массы тела, окружности головы) нами предложены перцентильные графики, так как они не только позволяют оценить антропометрические показатели в настоящий момент, но и дают представление о темпах роста ребенка в целом (рис. 2—7).
При сравнении медиан массы и длины тела детей с синдромом Дауна, полученных в ходе нашего исследования, с показателями, полученными в Америке и Португалии [2, 3], видно, что темпы физического развития российских детей несколько превышают соответствующие американские и португальские данные (рис. 8, 9). Вероятно, разница связана с расово-этническими отличиями исследуемых групп и временем исследования (американское исследование проведено в конце 80-х гг. XX в., португальское – в 2001 г.).
Разработанные нами графики с успехом могут применяться в практике амбулаторного наблюдения за детьми с синдромом Дауна. Это улучшит диагностику у этих пациентов сопутствующей патологии и позволит провести у них раннюю профилактику нарушений питания.
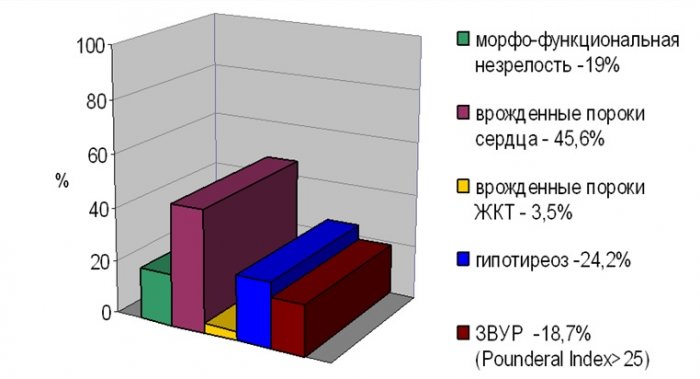
Рис. 1. Частота сопутствующих патологий в исследуемой группе детей с синдромом Дауна
Таблица 1
Показатели массы, длины тела и окружности головы девочек с синдромом Дауна
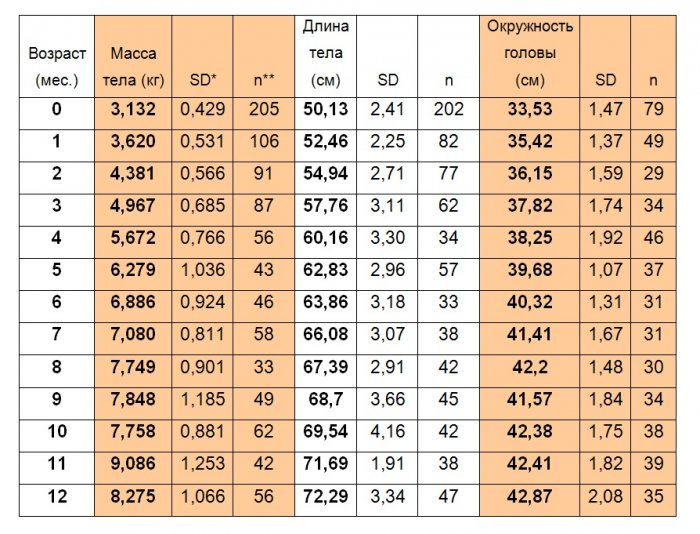
* стандартное отклонение,
** количество измерений.
Таблица 2
Показатели массы, длины тела и окружности головы мальчиков с синдромом Дауна
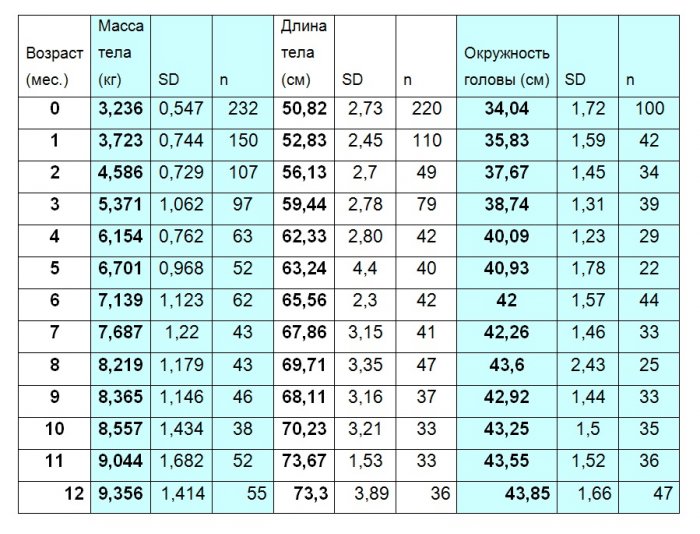
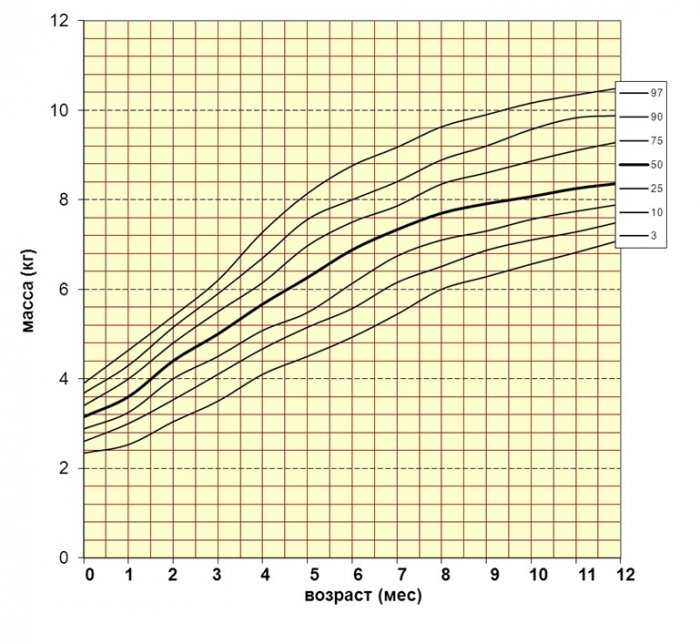 Рис. 2. Перцентильные графики массы тела девочек с синдромом Дауна первого года жизни.
Рис. 2. Перцентильные графики массы тела девочек с синдромом Дауна первого года жизни.
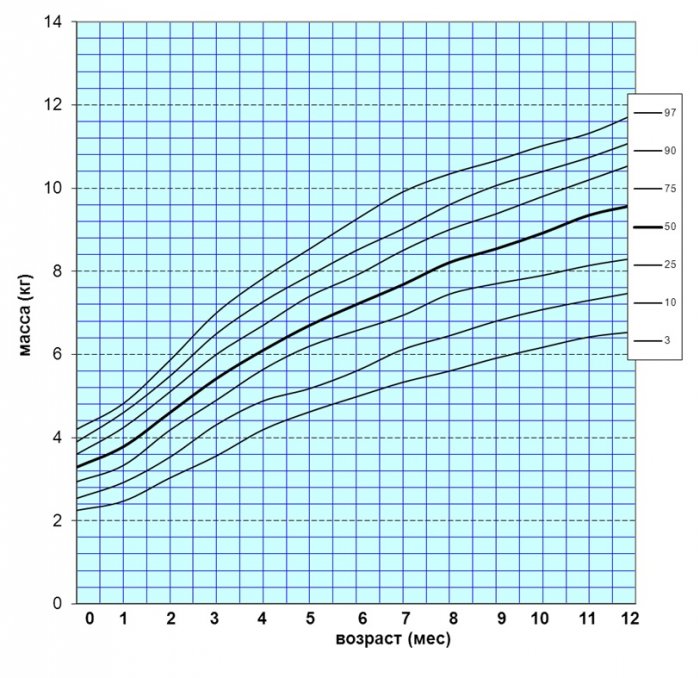
Рис. 3. Перцентильные графики массы тела мальчиков с синдромом Дауна первого года жизни

Рис. 4. Перцентильные графики длины тела девочек с синдромом Дауна первого года жизни
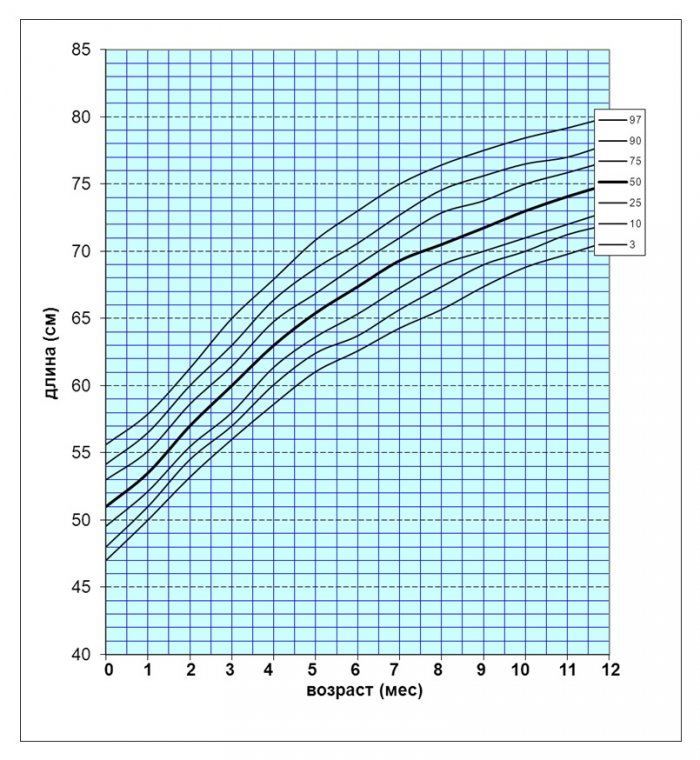
Рис. 5. Перцентильные графики длины тела мальчиков с синдромом Дауна первого года жизни
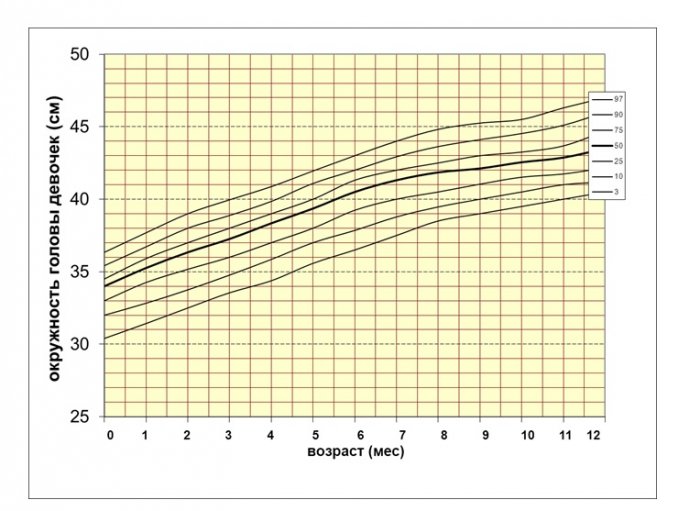
Рис. 6. Перцентильные графики окружности головы девочек с синдромом Дауна первого года жизни
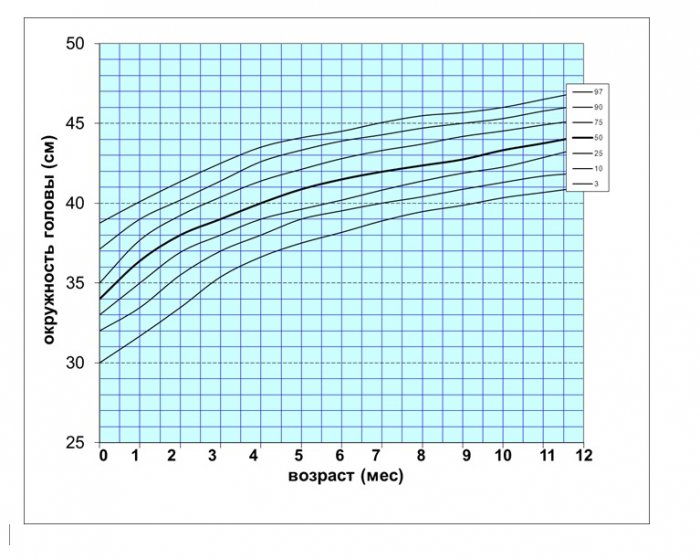 Рис.7. Перцентильные графики окружности головы мальчиков с синдромом Дауна первого года жизни
Рис.7. Перцентильные графики окружности головы мальчиков с синдромом Дауна первого года жизни
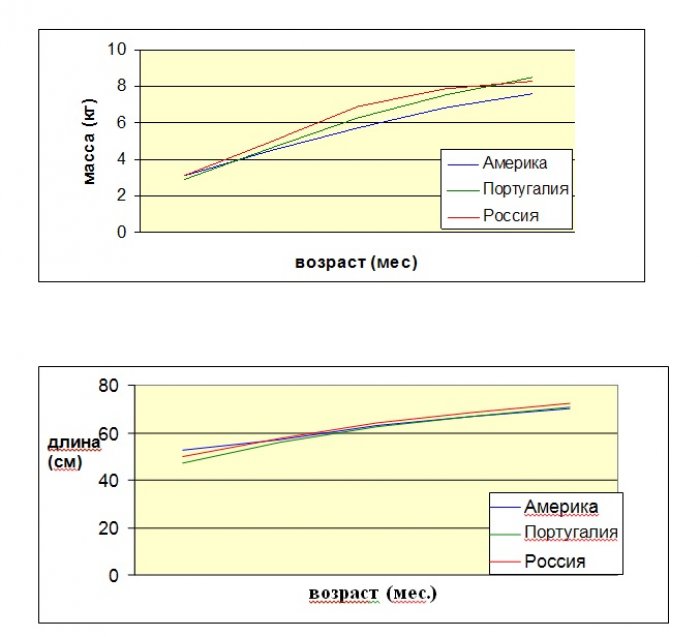
Рис. 8. Сравнительные графики медиан массы и длины тела девочек с синдромом Дауна в возрасте от 0 до 12 месяцев[1]
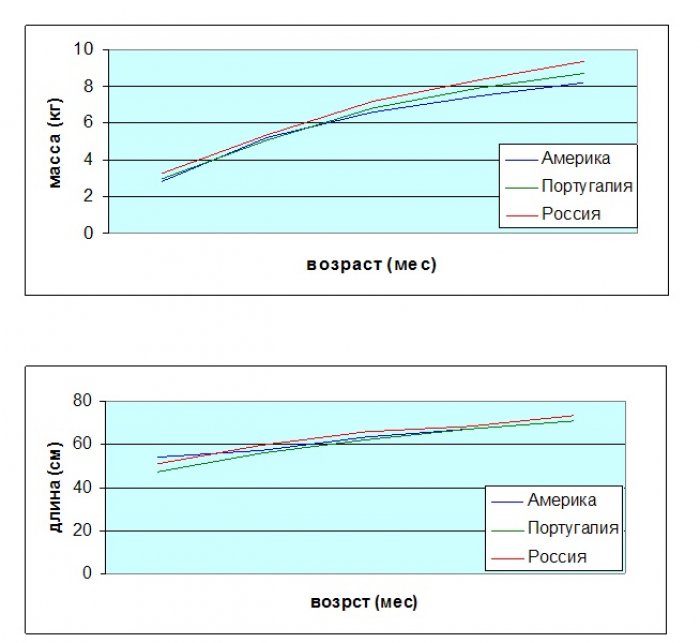
Рис. 9. Сравнительные графики медиан массы и длины тела мальчиков с синдромом Дауна в возрасте от 0 до 12 месяцев
Литература
- Шабалов Н. П. Педиатрия. М., 2003.
- Characterization of the somatic evolution of Portuguese children with Trisomy 21 — Preliminary results / A. Fernandes et al. // Down Syndrome Reseach and Practice. 2001. Vol. 6, № 3. P. 134—138.
- Growth charts for children with Down syndrome: 1 month to 18 years of age / C. Cronk, A. C. Crocker, S. M. Pueschel et al. // Pediatrics. 1988. Vol. 81. P. 102–110.
[1] В графиках на рис. 8 и 9 использованы данные зарубежных исследований [2, 3].
Источник
Синдром Дауна — самая распространённая генетическая аномалия. По статистике, один из семисот новорожденных появляется на свет с синдромом Дауна. Это соотношение одинаково в разных странах, климатических зонах, социальных слоях. Оно не зависит от образа жизни родителей, состояния их здоровья, вредных привычек, питания, достатка, образования, цвета кожи, национальности. Мальчики и девочки с синдромом Дауна рождаются с одинаковой частотой, их родители имеют нормальный набор хромосом.
Слово «синдром» подразумевает наличие определенных признаков или характерных черт. Синдром Дауна впервые описал в 1866 году британский врач Джон Лэнгдон Даун. Почти сто лет спустя, в 1959 году, французский ученый Жером Лежен обосновал генетическое происхождение этого синдрома, которое определяется наличием в клетках человека дополнительной хромосомы.
После слияния мужской и женской половых клеток образуется одна клетка, причем количество хромосом новой оплодотворенной яйцеклетки удваивается и достигает 46. Из них 23 хромосомы принадлежат материнской клетке и 23 — отцовской. Но иногда при зарождении новой жизни происходят отклонения. У людей с синдромом Дауна в 21-й паре присутствует дополнительная хромосома. Она появляется в результате генетической случайности и вследствие этого в клетках оказывается по 47 хромосом.
Наличие этой генетической аномалии обуславливает появление ряда особенностей , вследствие которых ребенок будет медленнее развиваться и позже своих ровесников проходить общие для всех детей этапы развития. Таким малышам труднее учиться. И все же подавляющее большинство детей с синдромом Дауна может научиться ходить, есть, одеваться, говорить, играть и дружить со сверстниками, ходить в школу и заниматься спортом, словом делать то, что умеют делать другие дети [6].
Синдром Дауна может возникнуть из-за влияния нескольких генетических механизмов, которые в свою очередь приводят к тому, что признаки и симптомы развития заболевания отличаются в каждом отдельном случае через влияние генетических факторов и окружающей среды. До рождения, невозможно предвидеть того, какие симптомы, будут развиваться у ребенка с синдромом Дауна.
Наличие дополнительной хромосомы, как правило, обуславливает ряд специфических черт, присущих большинству людей с синдромом Дауна. Однако, есть дети почти без проявлений внешних особенностей. Также как встречаются люди с обычным набором хромосом, но с внешними признаками, характерными для синдрома Дауна.
Больным с синдромом Дауна свойственен специфический физический фенотип, определяемый множеством стигм дизонтогенеза, что делает возможным диагностику этого состояния уже при рождении. Дети обычно небольшого роста; при рождении часто имеют низкую массу тела (до 2500 г). Окружность головы уменьшена. Лицо плоское, монголоидный разрез глаз (первое название синдрома «монголизм»), широкая переносица, нос короткий, изредка наблюдается пятнистая окраска центральной части радужки; нередки катаракты. Язык большой, исчерченный, рот полуоткрыт. Уши небольшие, прилегающие. Кисти широкие, пальцы короткие, на ладонной поверхности кисти поперечная борозда. Часто встречаются патология строения сердечно-сосудистой системы, эндокринные нарушения (гипофункция щитовидной железы, гипофиза, надпочечников, половых желез), мышечная гипотония. Характерна повышенная восприимчивость к инфекциям. Продолжительность жизни больных значительно снижена, не более 10% живут более 40 лет [3].
Обычно у людей с синдромом Дауна проявляется ряд физических характеристик, например икрогения (аномально маленький подбородок); эпикантус (вертикальная кожная складка, прикрывающая медиальный угол глазной щели) — 80%; гипотония мышц (слабый мышечный тонус) — 80%; плоская переносица; поперечная ладонная складка-45%; короткая, широкая шея — 45%; белые пятна на радужке, известные как пятна Брушфильда — 25%; «плоское лицо» — 90%; плоский затылок — 78%; короткие конечности — 70%; зубные аномалии — 65% и другие.
У большинства людей с синдромом Дауна проявляются отклонения интеллектуального развития — несущественные (IQ 50-70) или умеренные (IQ 35-50), а у тех людей, которые имеют мозаичный синдромом Дауна этот показатель, обычно на 10-30 пунктов выше. Кроме того, больные могут иметь широкую голову и очень круглое лицо.
Относительно речевых способностей, то понимание того, что говорят и способность сказать самому, существенно отличается, то есть у людей с синдромом Дауна эти способности обычно нарушены. Моторные навыки, направленные на осуществление точных движений часто отстают от общих моторных навыков (таких как хождение) и могут быть связаны с когнитивным развитием. Однако влияние заболевания на развитие общих моторных навыков тоже является существенным, однако очень отличается у каждого пациента. Так, например, некоторые дети начинают ходить примерно в 2 года, тогда как другие могут не ходить до 4 лет. Физиотерапия, и (или) участие в программах адаптированного физического воспитания, может улучшить развитие общих моторных навыков у детей с синдромом Дауна.
Такие параметры как рост, вес, окружность головы у детей с болезнью — меньше чем у здоровых детей того же возраста. Взрослые с синдромом Дауна, обычно имеют небольшой рост (средний рост мужчин составляет 157 см, а женщин — 144 см). У больных с синдромом Дауна существует повышенная предрасположенность к возникновению ожирения.
Люди с синдромом Дауна имеют более высокий риск возникновения многих болезней. Медицинские последствия дополнительного генетического материала является крайне изменчивыми, и могут повлиять на функции системы любых органов или на иные процессы организме. Некоторые проблемы возникают еще до рождения, а именно определенные пороки сердца. Другие проблемы становятся очевидными со временем, например эпилепсия.
Степень нарушения интеллектуального развития зависит от фомы заболевания.
У большинства людей с синдромом Дауна проявляются отклонения интеллектуального развития — несущественные (IQ 50-70) или умеренные (IQ 35-50), а у тех людей, которые имеют мозаичный синдромом Дауна этот показатель, обычно на 10-30 пунктов выше. Кроме того, больные могут иметь широкую голову и очень круглое лицо [8].

Рисунок 1 график распределения IQ при трисомии и мозаичной форме
Таким образом, синдром Дауна обусловлен трисомией по 21 хромосоме, степень проявления задержки умственного и речевого развития зависит как от врождённых факторов, так и от занятий с ребёнком. Дети с синдромом Дауна обучаемы. Занятия с ними по специальным методикам, учитывающим особенности их развития и восприятия, обычно приводят к неплохим результатам.
Источник
Захарова Л.В., доктор медицинских наук, профессор кафедры акушерства и гинекологии.
С каким трепетом каждая беременная ждет очередного ультразвукового исследования! Она хочет увидеть малыша, узнать, хорошо ли ему в утробе, разглядеть ручки и ножки, посмотреть, бьется ли сердечко. Но ожидание чуда часто не оправдывается. Во время исследования будущая мама видит экран с черно-белыми точечками и палочками, а в конце исследования — заключение на бумаге с непонятными цифрами и фразами. Давайте разберемся, что же написано в этом заключении.
Сначала о том, когда и зачем будущей маме нужно ходить на исследования.
Показания для ультразвукового исследования можно разделить на скрининговые и селективные.
Скрининг — это осмотр всех без исключения беременных в определенные сроки. Эти исследования проводятся в первую очередь для того, чтобы выявить, нет ли пороков развития у плода. Во время обследования плод измеряют, определяют, соответствуют ли размеры плода предполагаемому сроку беременности, осматривают матку, плаценту. Такие скрининговые исследования принято проводить 3-4 раза в течение беременности: в 10-14 недель, в 20-22 недели, в 32-36 недель (по протоколу это УЗИ — не обязательное).
Селективные исследования проводят при подозрении на какое-либо неблагополучие или осложнение. Поскольку необходимость таких исследований продиктована подозрением на патологию, то их количество не ограничено. В некоторых случаях УЗИ производят 2-3 раза в неделю.
Состояние плода
Во время первого исследования определяют, где расположен плод, исключая таким образом внематочное расположение плодного яйца. Позднее определяют положение плода в матке — головное или тазовое.
В момент первого же исследования определяют толщину воротниковой зоны. Судя по названию, понятно, что это зона, расположенная в области воротника — на задней поверхности шеи. Существуют определенные размеры, которые должны соответствовать определенным параметрам. Увеличение размеров воротниковой зоны — повод для генетической консультации, так как оно является признаком пороков развития плода. Большинство будущих родителей интересует вопрос, можно ли обнаружить синдром Дауна с помощью ультразвукового исследования. Хочется отметить, что поставить этот диагноз только на основании данных УЗИ очень сложно. Синдром Дауна на сроке до 14 недель позволяют предположить увеличение воротниковой зоны, (так, в 7-8 недель беременности воротниковая зона должна составлять не более 3 мм), отсутствие спинки носа. Косвенными признаками является увеличение межглазничного расстояния, раскрытый рот, высунутый язык и некоторые другие признаки. В 1/3 случаев болезни Дауна выявляются пороки сердца, чаще — в виде дефектов межжелудочковой перегородки. Может отмечаться также укорочение костей голени. При выявлении данных признаков проводят плацентоцентез — исследование, в ходе которого забирают кусочек плаценты. В полученном материале изучают хромосомный набор клеток. В протоколе ультразвукового исследования отражается информация о величине воротниковой зоны в первом триместре беременности.
Во втором и третьем триместрах беременности во время ультразвукового исследования могут быть выявлены признаки инфицирования плода, в том числе и изменения в структуре головного мозга.
В третьем триместре проводится оценка структур легких плода, это необходимо для установления степени зрелости легких при предположении или необходимости преждевременных родов. Структуру легких изучают и для исключения внутриутробной пневмонии.
Тщательному изучению подвергаются все внутренние органы плода (сердце, кишечник, печень и т. п.). Во время исследования, особенно — проводимого во втором триместре беременности, можно изучить лицевой череп плода, носик для диагностирования таких пороков, как волчья пасть и заячья губа. Можно также диагностировать и патологию закладки зубов.
Если при исследовании внутренних органов не обнаруживают никакой патологии, то это могут отметить отдельной фразой или же никак не отразить, однако в случае обнаружения тех или иных неполадок данные обязательно вносятся в протокол УЗИ.
В большинстве случаев во время ультразвукового исследования, проводимого в 12, 22 недели, можно определить пол ребенка. Эти данные не вносят в протокол исследования.
Уже начиная с первого исследования можно определить сердцебиения плода. В документации записывают наличие сердцебиения (с/б +), ЧСС — число сердечных сокращений (в норме ЧСС составляет 120-160 ударов в минуту). Отклонение показателей ЧСС при первом исследовании — увеличение или уменьшение числа сердечных сокращений — может служить признаком того, что у недавно зародившегося плода имеется порок сердца. Позднее, во втором и в третьем триместре, есть возможность подробно, детально различить и изучить сердечные клапаны и камеры. Изменение числа сердечных сокращений во втором и третьем триместре может говорить о страдании плода, нехватке кислорода и питательных веществ.
Размеры плода
Сокращения, которые можно встретить в протоколах УЗИ, имеют следующие значения.
В первом триместре беременности определяют диаметр плодного яйца (ДПР), копчико-теменной размер плода (КТР), то есть размер от темени до копчика. Измеряют также размеры матки. Эти измерения позволяют в первом триместре достаточно точно судить о сроке беременности, так как в это время размеры плода наиболее стандартны. Относительно определения срока беременности по размерам плода и плодного яйца есть небольшой нюанс. В заключении могут записать не акушерский срок, считающийся от первого дня последней менструации, согласно которому беременность длиться 40 недель, а срок беременности от зачатия — эмбриональный срок. Срок беременности от зачатия на 2 недели меньше, чем акушерский срок. Однако если будущая мама сравнит результаты УЗИ и результаты осмотра, у нее может возникнуть недоумение, т. к. срок беременности по разным данным может расходиться на 2 недели. Уточнив у своего доктора, какой срок указан в заключение первого УЗИ, вы разрешите свои сомнения.
Таблица 1: Копчико-теменной размер плода
При последующих исследованиях, во втором и третьем триместрах беременности, определяют следующие показатели развития плода:
Таблица 2: Бипариетальный и лобно-затылочный размеры головки плода
Таблица 3: Окружность груди и окружность живота плода
Таблица 4: Длина бедренной кости плода
Таблица 5: Длина плечевой кости и костей предплечья
Таблица 6: Кости носа плода
Если размеры плода меньше, чем предполагается на данном сроке беременности, то говорят о ВЗРП — внутриутробной задержке роста плода. Различают асимметричную и симметричную формы ВЗРП. Об асимметричной форме говорят, когда размеры головы и конечностей соответствуют сроку, а размеры туловища меньше предполагаемого срока беременности. При симметричной форме задержки роста плода все размеры уменьшены одинаково. При асимметричной форме ВЗРП прогноз более благоприятен, чем при симметричной. В любом случае при подозрении на внутриутробную задержку роста плода назначают лекарства, способствующие улучшению поступления питательных веществ плоду. Такое лечение проводят в течение 7-14 дней, после чего обязательно повторное ультразвуковое исследование. При задержке роста плода назначают кардиотокографическое исследование — процедуру, в ходе которой с помощью специального аппарата фиксируют сердцебиение плода, а также допплерометрическое исследование, с помощью которого определяют кровоток в сосудах плода, пуповины, матки. Допплерометрическое исследование производят в момент проведения УЗИ. Если степень задержки роста плода велика — если размеры плода уменьшены более чем на 2 недели, чем предполагаемый срок, или гипотрофия (задержка роста плода) обнаруживается рано — во втором триместре беременности, то лечение непременно проводят в стационаре.
Плацента
Плацента окончательно формируется к 16 неделям беременности. До этого срока говорят о хорионе — предшественнике плаценты. Хорион — наружная оболочка зародыша, которая выполняет защитную и питательную функции. Во время ультразвукового исследования оценивают место прикрепления плаценты — на какой стенке матки расположен хорион или плацента, насколько плацента удалена от внутреннего зева шейки матки — места выхода из полости матки. В третьем триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в первом и во втором триместрах, но до третьего триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
Во время ультразвуковых исследований оценивают также структуру плаценты. Существует четыре степени ее зрелости. Каждая степень соответствует определенным срокам беременности: 2-я степень зрелости должна сохраняться до 32 недель, 3-я степень — до 36 недель. Если плацента изменяет структуру раньше положенного времени, говорят о преждевременном старении плаценты. Такое состояние может быть связано с нарушением кровотока в плаценте, обусловленным гестозом (осложнение беременности, проявляющееся повышением артериального давления, появлением белка в моче, отеков), анемией (снижение количества гемоглобина), а может являться индивидуальной особенностью организма данной беременной женщины. Преждевременное старение плаценты — это повод для проведения допплерографического и кардиомониторного исследований.
В ходе ультразвукового исследования определяют толщину плаценты. В норме до 36 недель беременности толщина плаценты равна сроку беременности +/- 2 мм. С 36-37 недель толщина плаценты составляет от 26 до 45 мм, в зависимости от индивидуальных особенностей.
Таблица 7: Толщина плаценты
При изменении толщины и структуры плаценты делают предположение о плацентите — воспалении плаценты. Заключение УЗИ «плацентит» не является показанием для госпитализации. При подозрении на изменения в плаценте необходимо провести доплеровское исследование, которое подтверждает или опровергает предположение. Назначают и дополнительные лабораторные анализы, в частности обследование на инфекции, передающиеся половым путем.
По данным ультразвукового исследования можно подтвердить предположение об отслойке плаценты, поводом для которого являются кровянистые выделения из половых путей на любом сроке беременности. Участки отслойки видны на экране. Вся эта информация отражается в протоколе УЗИ.
Пуповина
Плаценту с плодом соединяет пуповина. В момент ультразвукового исследования определяют количество сосудов в пуповине (в норме их три). У 80% беременных петли пуповины расположены в области шеи или тазового конца — той части плода, которая предлежит к выходу из матки. Петли пуповины «падают» туда под силой тяжести. Обвитие пуповиной шеи плода можно диагностировать, только применив допплерографическое исследование. И хотя обвитие пуповиной не является темой данного разговора, хочется отметить, что даже факт обвития пуповины вокруг шеи не является показанием для операции кесарева сечения.
Околоплодные воды
При ультразвуковом исследовании измеряют амниотический индекс, который свидетельствует о количестве вод. Амниотический индекс (АИ) определяют путем деления матки на квадранты двумя перпендикулярными линиями (поперечная — на уровне пупка беременной, продольная — по средней линии живота) и суммирования показателей, полученных при измерении самого большого вертикального столба околоплодных вод в каждом квадранте. В 28 недель нормальные значения амниотического индекса — 12-20 см, в 33 недели — 10-20 см. Повышение амниотического индекса свидетельствует о многоводии, понижение — о маловодии. Значительное многоводие или маловодие могут свидетельствовать о фетоплацентарной недостаточности — нарушении кровоснабжения плаценты. Увеличение и уменьшение вод может возникать и при другой патологии, но встречается и изолированно.
Во время исследования оценивают также отсутствие или наличие посторонних примесей — взвеси в околоплодных водах. Наличие взвеси может быть свидетельством инфицирования или перенашивания беременности, но взвесь может содержать только первородную смазку, что является вариантом нормы.
Матка
В ходе ультразвукового исследования измеряют размеры матки, осматривают стенки матки на предмет наличия или отсутствия миоматозных узлов, на предмет повышенного тонуса мышечной стенки. Измеряют также толщину стенок матки.
Следует отметить, что диагноз «угроза прерывания беременности» нельзя поставить только в соответствии с данными УЗИ, подобный диагноз ставят только в том случае, когда клинические признаки — боли внизу живота, в пояснице, — сочетаются с ультразвуковыми, к которым относится уменьшение толщины нижнего маточного сегмента (мышц в нижней части матки) менее 6 мм, веретенообразные сокращения мускулатуры матки (увеличение толщины маточной стенки на том или ином участке), которые говорят о сокращении того или иного участка мышц матки. Механическое надавливание датчиком повышает тонус стенки матки. Это может обнаруживаться в момент исследования, но при отсутствии клинических проявлений (болей внизу живота, в пояснице) диагноз «угроза прерывания беременности» не ставят, говоря только о повышенном тонусе. Во время всех исследований, особенно когда имеется угроза прерывания беременности, измеряют длину шейки матки, диаметр шейки матки на уровне внутреннего зева, состояние цервикального канала (открыт, закрыт). Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз — истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
Итак, мы перечислили много, но далеко не все признаки, которые определяют во время ультразвукового исследования. Зачастую один признак может свидетельствовать о совершенно разных патологических или физиологических состояниях, поэтому полную ультразвуковую картину может оценить только специалист, а лечащий доктор сопоставит данные УЗИ с результатами наблюдений, жалоб, анализов, других исследований. Только так можно сделать правильные выводы.
Особенно хочется отметить, что при возникновении подозрения на неблагополучное течение беременности тем женщинам, у которых ранее, во время предыдущих беременностей, наблюдались те или иные осложнения (пороки развития плода и т.п.), необходимо проводить экспертное исследование — с применением прогрессивной техники, а самое главное — высококлассным специалистом.
Статья из журнала «9 Месяцев» и дополнена таблицами
Источник
