Околоушной свищ код мкб
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Преаурикулярная фистула, Ушная пазуха, Ушной синус.
Названия
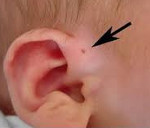
Название: Околоушный свищ.
Околоушный свищ
Синонимы диагноза
Преаурикулярная фистула, Ушная пазуха, Ушной синус.
Описание
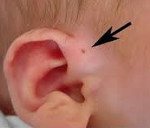
Это врожденная аномалия в формировании наружного уха, представляющего собой узкий извилистый канал, который открывается в начале искривления ушной раковины. С развитием нагноения это проявляется в снижении слуха, общем отравлении, выделении гнойного или серозного содержимого из устья свища. Диагноз основывается на физикальном обследовании, аудиометрии, фистулографии, ультразвуковом исследовании хода свища и бактериальной инокуляции биологического материала. Радикальное лечение — удаление свища, консервативная терапия (антибиотики, физиотерапия) — помощь.
Околоушный свищ
Дополнительные факты
Околоушная фистула (пазухи / пазухи уха, околоушная фистула) — это врожденный дефект наружного уха, возникающий во время эмбриогенеза. Впервые описан немецким врачом Карлом Гейзингером в 1864 году. Синус может быть двусторонним (до 50% всех случаев) или односторонним (чаще слева), одинаково затрагивая мужчин и женщин. Распространенность среди афроамериканцев и азиатов составляет 1-10%, среди европейцев — 0,6%. Врожденная ушная фистула выявляется в основном в раннем детстве. Патология может протекать бессимптомно вплоть до инфекции со свищевым течением.
Причины
Надежные причины формирования порока еще не определены. Известно, что праурикулярный свищ может возникать самопроизвольно при воздействии тератогенных факторов или входить в структуру наследственных заболеваний. На развитие аномалий в наружном ухе, включая околоушную фистулу, влияют:
• Физико-химические тератогены. Ионизирующее излучение и рентген, лучевая терапия неблагоприятно влияют на развитие плода, вызывая развитие различных дефектов. Опасные состояния включают контакт беременной женщины с тяжелыми металлами, растворами спирта, алкогольным, наркотическим и никотиновым отравлением. Среди лекарств ототоксическое действие оказывают антибиотики, гормоны и цитостатики на основе тетрациклина.
• Инфекционные заболевания матери. Все инфекции группы TORCH (токсоплазмоз, краснуха, цитомегаловирус, герпес) чрезвычайно опасны для плода. Потенциальные тератогены также включают вирус кори и бледную трепонему. Патогены способны проникать через гематоплацентарный барьер и оказывать негативное влияние на эмбриогенез (особенно в 1-м триместре беременности).
• Наследственные факторы. Черепно-лицевые аномалии, в том числе хрящевые свищи, характерны для ряда генетических патологий. Эти заболевания включают синдром Трихера-Коллинза, гемифациальную микросомию и брахио-торенальный синдром. Сообщалось об одном случае околоушного синуса, связанном с врожденной холестеатомой и сопровождающемся параличом Белла.
Патогенез
Независимо от причинного фактора, образование свища основано на нарушении слияния жаберных дуг на 5-6 неделе беременности. Жаберные дуги представляют собой мезодермальные структуры, выстланные эндодермой и покрытые эктодермой. Они ограничены жаберными разрезами и энтодермальными глоточными мешочками. Первая и вторая жаберные дуги каждый образуют 3 бугорка, которые должны объединиться в течение следующих 1-2 недель эмбриогенеза. При нарушении этого процесса возникает околоушный свищ.
При гистологическом исследовании выявляется свищевой проход, выстланный многослойным плоским или цилиндрическим эпителием. Он может продолжаться до кости или барабанной полости, воздействуя на околоушную железу. Соединительная ткань, окружающая околоушную фистулу, содержит волосяные фолликулы, сальные и потовые железы. Просвет свища заполнен клетками дескваматированного эпителия и казеозного содержимого, что создает условия для его закупорки. С развитием воспаления в тканях появляются лимфоциты, плазматические клетки, полиморфно-ядерные лейкоциты, которые образуют грануляционный стержень.
Симптомы
У большинства пациентов с праурикулярным свищом нет клинических проявлений. Устье свища не всегда можно обнаружить сразу после рождения ребенка: это связано с его небольшим размером. Открытие наружного свища у 90% пациентов расположено у основания серьги чуть выше козелка и выглядит как темное пятно. Реже устье фистулы находится в области анти-спирали, анти-трагуса или на доле.
Свищистое течение тонкое и извилистое, оно может достигать 3-4 см в глубину, проходит над и позади лицевого нерва, раскрывается в среднем или внутреннем ухе. Реже синус ушной раковины может сообщаться с тем же свищом, расположенным в боковой области шеи. Плотное беловатое содержимое — отмершие клетки кожи — может быть выделено из фистулы.
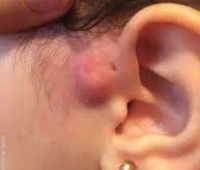
При проникновении бактерий в течение свища развивается воспалительный процесс. Это сопровождается локальными и общими изменениями. Сначала в кудрявой зоне развивается небольшая боль, она отекает, усиливается. Постепенно боль пульсирует в природе и усиливается, когда голова наклоняется при физической нагрузке. Отек и гиперемия распространяются на подлежащие ткани, деформируя ушную раковину. Желто-зеленое гнойное или кровянистое содержимое с неприятным запахом выходит из наружного отверстия фистулы.
В первые несколько дней отмечается небольшое субфебрильное состояние, которое по мере прогрессирования воспаления превращается в фебрильную температуру. Явления общего отравления усиливаются: потеря аппетита, головная боль, слабость. На фоне повреждения наружного уха происходит потеря слуха, при которой поражается околоушная железа, резко уменьшается поток слюны и возникает сухость во рту. Подчелюстной подбородок за ухом и задние шейные лимфатические узлы увеличиваются в размерах и становятся чрезвычайно болезненными при пальпации.
После того, как гнойно-воспалительный процесс разрешен, в устье свища образуется корочка, которая затем выбрасывается. Через 1,5-2 месяца в этой области образуется тонкий рубец. Инфекция ушной пазухи имеет тенденцию появляться вновь: у многих пациентов после начального развития гнойного воспаления рецидив возникает в течение нескольких лет.
Отсутствие аппетита. Сухость во рту.
Возможные осложнения
Длительное гнойное воспаление свищевого канала может способствовать развитию абсцесса или флегмоны. Поскольку очаг инфекции находится вблизи головного мозга, при преждевременном лечении развивается менингит или энцефалит. Если процесс распространяется на среднее и внутреннее ухо с расплавлением подлежащей ткани, пациент может потерять слух. У людей с иммунодефицитом нагноение предсердного синуса может привести к развитию сепсиса, даже смерти.
Диагностика
Диагностика заболевания проводится на основании жалоб пациентов, данных осмотра отоларинголога, инструментальных и лабораторных исследований. Неонатолог или педиатр также могут заподозрить дефект. Если околоушный синус сочетается с другими аномалиями развития, это обнаруживается благодаря ультразвуковому скринингу на 20, 31-32 неделе беременности. Наиболее информативные методы диагностики включают в себя:
• Физический экзамен. Когда видно в области основания завитка уха, обнаруживается отверстие, полное казеозных масс. Когда прикрепляется инфекция, ушная раковина гиперемирована, болезненна и опухшая. Из отверстия при нажатии зеленовато-желтый контент выделяется.
• Лабораторные исследования. Если в общем анализе крови возникает воспалительный процесс, уровень лимфоцитов, нейтрофилов увеличивается, СОЭ увеличивается. Бактериологическая культура отдельной околоушной фистулы позволяет выделить возбудителя и выбрать этиотропную терапию.
• Инструментальные исследования. УЗИ показывает ход свища, демонстрирует его связь с полостью среднего уха. Фистулография позволяет оценить расположение канала по отношению к сосудисто-нервным пучкам и околоушной железе, его толщину и длину. Магнитно-резонансная томография и КТ височной кости определяют наличие гнойного содержимого, а также предоставляют информацию о прогрессировании свища.
• Изучение функции органов слуха. Для диагностики потери слуха выполняются камертоны. При околоушном свище чаще всего обнаруживается кондуктивная потеря слуха, связанная с затруднением проведения звуковых волн. Аудиометрия используется для измерения остроты слуха, которая значительно снижается при заболевании.
Дифференциальный диагноз инфекции околоушного свища ставится при мастоидите, наружном отите, фурункулезе. Генетическая консультация необходима для исключения наследственных заболеваний. В этом случае семейный анамнез и дополнительные методы обследования могут определять другие патологии, связанные с пороком развития.
Лечение
Комплексное хирургическое и консервативное лечение врожденного околоушного свища используется в практической ЛОР. Операция планируется в больнице под общим наркозом. Классическая техника используется, чтобы изолировать фистулу от окружающих тканей и затем удалить их. Послеоперационная рана ушивается, через несколько месяцев образуется незаметный рубец.
Если канал заражен, его осушают и промывают антисептическим раствором, антимикробными средствами. Если нагноение повторяется, рубцовая ткань удаляется. На последнем этапе операции восстанавливается целостность ушной раковины и накладываются косметические швы. Для послеоперационного лечения инфицированных свищей используются:
• Этиотропная антибиотикотерапия. Антимикробные агенты отбираются на срок не более 10-14 дней с учетом разнообразия и стабильности возбудителя. Наиболее часто используются защищенные пенициллины и цефалоспорины, а препараты второго ряда — аминогликозиды и макролиды.
• Симптоматическая терапия. Для уменьшения отеков, ускорения процессов регенерации назначаются нестероидные противовоспалительные препараты, антиоксиданты и глюкокортикоиды. Если во время болезни развивается тяжелая потеря слуха, используются классические слуховые аппараты. Они позволяют полностью или частично компенсировать потерю слуха. Для устранения остаточных явлений широко используются ультрафиолетовое излучение, УВЧ-терапия и индуктотермия. Кроме того, используется электрофорез с антибиотиками и глюкокортикоидами.
Список литературы
1. Преаурикулярные свищи и кисты/ Тимен Г. Э. , Писанко В. Н. // Журнал болезней уха, носа и горла. – 2008 – №4.
2. Детская отоларингология. Учебное пособие/ Богомильский М. Р. , Чистякова В. Р. — 2002.
3. Врожденные околоушные свищи у детей: диагностика и хирургическое лечение/ Богомильский М. Р. , Иваненко А. М. , Мазур Е. М. , Булынко С. А. , Солдатский Ю. Л. // Вестник оториноларингологии. — 2016 — №81 (1).
Источник

Околоушной свищ – это врождённая аномалия формирования наружного уха, представляющая собой узкий извилистый канал, который открывается в начале завитка ушной раковины. При развитии нагноения проявляется снижением слуха, общей интоксикацией, выделением гнойного или серозного содержимого из устья свища. Диагностика осуществляется на основании данных физикального осмотра, аудиометрии, фистулографии, ультразвукового исследования свищевого хода и бактериального посева биологического материала. Радикальным методом лечения является иссечение свища, консервативная терапия (антибиотики, физиопроцедуры) носит вспомогательный характер.
Общие сведения
Околоушной свищ (ушной синус/пазуха, преаурикулярная фистула) — это врождённый порок развития наружного уха, возникающий в процессе эмбриогенеза. Впервые описан немецким врачом Карлом Гейзингером в 1864 году. Синус может быть двусторонним (до 50% всех случаев) или односторонним (чаще слева), одинаково поражает мужчин и женщин. У афроамериканцев и азиатов частота встречаемости составляет 1-10%, у европейцев – 0,6%. Врождённая преаурикулярная фистула выявляется преимущественно в раннем детском возрасте. Патология может протекать бессимптомно до момента инфицирования свищевого хода.
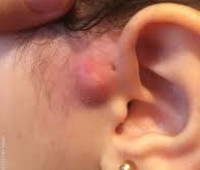
Околоушный свищ
Причины
Достоверные причины формирования порока на сегодняшний день не определены. Известно, что преаурикулярная фистула может возникать спонтанно при воздействии тератогенных факторов или входить в структуру наследственных заболеваний. На развитие аномалий наружного уха, в том числе околоушного свища, оказывают влияние:
- Физические и химические тератогены. Ионизирующее и рентгеновское излучение, лучевая терапия негативно воздействуют на формирующийся плод, вызывая развитие различных пороков. К опасным предпосылкам относят контакт беременной с тяжёлыми металлами, спиртовыми растворами, алкогольную, наркотическую и никотиновую интоксикацию. Из лекарств ототоксичным эффектом обладают антибиотики тетрациклинового ряда, гормональные средства, цитостатики.
- Инфекционные заболевания матери. Все инфекции группы TORCH (токсоплазмоз, краснуха, цитомегаловирус, герпес) крайне опасны для плода. К числу потенциально тератогенных агентов также принадлежат вирус кори, бледная трепонема. Возбудители способны проникать через гематоплацентарный барьер и оказывают негативное воздействие на эмбриогенез (особенно в 1-ом триместре беременности).
- Наследственные факторы. Черепно-лицевые аномалии, включая преаурикулярный свищ, характерны для ряда генетических патологий. К этим заболеваниям относятся синдром Тричера-Коллинза, гемифациальная микросомия, брахиооторенальный синдром. Зарегистрирован случай околоушного синуса, связанный с врождённой холестеатомой и сопровождавшийся параличом Белла.
Патогенез
Вне зависимости от причинного фактора в основе образования свища лежит нарушение слияния жаберных дуг на 5-6 неделе беременности. Жаберные дуги представляют собой мезодермальные структуры, выстланные энтодермой и покрытые эктодермой. Они ограничены жаберными щелями и энтодермальными глоточными мешочками. Первая и вторая жаберные дуги формируют каждая по 3 бугорка, которые должны объединиться в течение последующих 1-2 недель эмбриогенеза. При нарушении этого процесса и возникает околоушной свищ.
При гистологическом исследовании обнаруживается свищевой ход, выстланный многослойным плоским или цилиндрическим эпителием. Он может продолжаться до кости или барабанной полости, затрагивать околоушную железу. Соединительная ткань, окружающая околоушной свищ, содержит волосяные фолликулы, сальные и потовые железы. Просвет фистулы заполнен клетками слущенного эпителия и казеозным содержимым, что создаёт условия для его закупорки. При развитии воспаления в тканях появляются лимфоциты, плазматические клетки, полиморфно-ядерные лейкоциты, которые формируют грануляционный вал.
Симптомы околоушного свища
У большинства пациентов с преаурикулярной фистулой отсутствуют клинические проявления. Устье свища не всегда может быть обнаружено сразу же после рождения ребёнка: это обусловлено его небольшим размером. Наружное отверстие фистулы у 90% больных располагается у основания ушного завитка чуть выше козелка и имеет вид тёмной точки. Реже устье свища обнаруживается в области противозавитка, противокозелка или на мочке.
Свищевой ход тонкий и извилистый, может достигать 3-4 сантиметров в глубину, проходит сверху и сзади от лицевого нерва, открывается в среднее или внутреннее ухо. Реже ушной синус может сообщаться с таким же свищом, расположенным в боковой области шеи. Из фистулы может выделяться плотное белесоватое содержимое – клетки отмершей кожи.
При проникновении бактерий в свищевой ход развивается воспалительный процесс. Это сопровождается возникновением местных и общих изменений. Сначала развивается незначительная болезненность в зоне завитка, он отекает, увеличивается. Постепенно боль приобретает пульсирующий характер, усиливается при наклоне головы вниз, при физической активности. Отёчность и гиперемия распространяются на подлежащие ткани, за счёт чего деформируется ушная раковина. Из наружного отверстия свища выделяется жёлто-зелёное гнойное или кровянистое содержимое с неприятным запахом.
В первые несколько дней отмечается незначительный субфебрилитет, который по мере прогрессирования воспаления переходит в фебрильную температуру. Нарастают явления общей интоксикации: потеря аппетита, головные боли, слабость. На фоне поражения наружного уха происходит снижение слуха, при вовлечении околоушной железы резко снижается слюноотделение и возникает сухость во рту. Подбородочные, подчелюстные, заушные, задние шейные лимфатические узлы увеличиваются в размерах, становятся резко болезненными при пальпации.
После разрешения гнойно-воспалительного процесса на месте выходного отверстия свища формируется корочка, которая впоследствии отторгается. Через 1,5-2 месяца в этой области образуется тонкий рубец. Инфекция ушного синуса склонна к повторному появлению: у многих пациентов после первичного развития гнойного воспаления возникает рецидив в течение нескольких лет.
Осложнения
Длительно существующее гнойное воспаление свищевого канала может способствовать развитию абсцесса или флегмоны. Так как очаг инфекции находится в непосредственной близости от головного мозга, при несвоевременном лечении развивается менингит или энцефалит. Если процесс распространяется на среднее и внутреннее ухо с расплавлением подлежащих тканей, пациент может потерять слух. У людей с иммунным дефицитом нагноение ушного синуса может закончиться развитием сепсиса вплоть до летального исхода.
Диагностика
Диагностика заболевания проводится на основании жалоб пациента, данных осмотра врача-отоларинголога, инструментальных, лабораторных исследований. Заподозрить порок могут также неонатолог или педиатр. Если околоушной синус сочетается с другими аномалиями развития, это обнаруживается благодаря скрининговому ультразвуковому исследованию на 20, 31-32 неделях беременности. К наиболее информативным методам диагностики относят:
- Физикальное обследование. При осмотре в области основания завитка уха обнаруживается отверстие, заполненное казеозными массами. При присоединении инфекции ушная раковина гиперемирована, болезненна, отёчна. Из отверстия при нажатии выделяется зеленовато-жёлтое содержимое.
- Лабораторные исследования. При возникновении воспалительного процесса в общем анализе крови увеличен уровень лимфоцитов, нейтрофилов, повышена СОЭ. Бактериологический посев отделяемого околоушного свища позволяет выделить возбудителя и подобрать этиотропную терапию.
- Инструментальные исследования. Ультрасонография отображает ход свища, демонстрирует его связь с полостью среднего уха. Фистулография позволяет оценить расположение канала по отношению к сосудисто-нервным пучкам и околоушной железе, его толщину, протяжённость. Магнитно-резонансная томография и КТ височной кости определяют наличие гнойного содержимого и также дают информацию о ходе фистулы.
- Исследование функции органов слуха. Для диагностики тугоухости проводят камертональные пробы. При околоушном свище чаще выявляется кондуктивная тугоухость, связанная с затруднением проведения звуковых волн. Аудиометрия используется для измерения остроты слуха, значительно снижающейся при заболевании.
Дифференциальный диагноз при инфицировании околоушного свища проводят с мастоидитом, наружным отитом, фурункулёзом. Необходима консультация генетика, чтобы исключить наследственные заболевания. В этом случае семейный анамнез и дополнительные методики обследования позволяют определить другие сопряжённые с пороком патологии.
Лечение околоушного свища
В практической отоларингологии используется комплексное хирургическое и консервативное лечение врождённого околоушного свища. Операция проводится в условиях стационара в плановом порядке под общей анестезией. Используется классическая методика с выделением свища из окружающих тканей и последующим его иссечением. Послеоперационная рана ушивается, через несколько месяцев формируется незаметный рубец.
При инфицировании канала производится его дренирование и промывание антисептическим раствором, противомикробными препаратами. Если нагноение было многократным, удаляются рубцовые ткани. На последнем этапе хирургического вмешательства восстанавливается целостность ушной раковины, накладываются косметические швы. Для послеоперационного лечения инфицированной фистулы используются:
- Этиотропная антибактериальная терапия. Противомикробные средства подбираются с учётом разновидности и устойчивости возбудителя на срок не более 10-14 дней. Чаще всего используют защищённые пенициллины и цефалоспорины, препаратами второго ряда являются аминогликозиды и макролиды.
- Симптоматическая терапия. Для уменьшения отёка, ускорения процессов регенерации назначают нестероидные противовоспалительные средства, антиоксиданты и глюкокортикоиды. Если в процессе заболевания развивается тяжёлая тугоухость, применяют классические слуховые протезы. Они позволяют полностью или частично компенсировать потерю слуха.
- Физиотерапия. Для устранения остаточных явлений широко используют ультрафиолетовое облучение, УВЧ-терапию, индуктотермию. Также применяется лекарственный электрофорез с антибиотиками и глюкокортикоидами.
Прогноз и профилактика
В обычном состоянии околоушная фистула не приносит пациенту дискомфорта и не является поводом для беспокойства. Инфицирование околоушного свища часто рецидивирует, что может привести к снижению слуха различной степени. При своевременном удалении фистулы прогноз благоприятный, в то время как необоснованный отказ от хирургического вмешательства может обернуться тяжелыми осложнениями. Профилактика развития свища состоит из рационального планирования беременности, прекращения воздействия вредных физических и химических факторов на организм женщины, диагностики и лечения инфекционных заболеваний группы TORCH.
Источник
