Охп пяточной кости код по мкб

Остеохондропатия пяточной кости также имеет второе название – болезнь Хаглунда-Шинца. Поражает преимущественно бугор пяточной кости.
В отличие от многих других патологий такого рода, это заболевание чаще всего поражает преимущественно девочек подросткового возраста.
Особенность заболевания
 Хондропатия пяточной кости или болезнь Шинца – заболевание, при котором поражается бугристый апофиз указанного сустава. В МКБ-10 классифицируется по коду М92.
Хондропатия пяточной кости или болезнь Шинца – заболевание, при котором поражается бугристый апофиз указанного сустава. В МКБ-10 классифицируется по коду М92.
Проявляется обычно данная патология у девочек возрастом 10-16 лет. У мальчиков же ее обнаруживают гораздо реже, а во взрослом возрасте встречается у единиц.
Примечательной чертой хондропатии пяточной кости является тот факт, что достаточно часто она поражает обе пятки.
Со временем болезнь сама проходит, хотя боли в пораженной области могут давать о себе знать достаточно долго. Поражает чаще всего остеохондропатия спортсменок, но и у малоактивных детей ее также обнаруживали.
В стопе пяточная кость является самой большой и имеет губчатую структуру. Учитывая, что на нее оказывается наибольшая нагрузка при ходьбе, беге, прыжках, то страдает она достаточно часто.
Но конкретно при данной патологии поражается выступающий участок, называемый также бугром пяточной кости. В процессе развивается асептический некроз. Из-за него часть тканей отторгается, а на их месте образовывается соединительная ткань.
Болезнь Шинца

Причины
Причин у такого заболевания может быть много. Помимо нарушения питания тканей, это могут быть:
- Частые травмы;
- Интенсивные нагрузки;
- Нарушения кровообращения;
- Неправильно подобранная обувь;
- Гормональные скачки;
- Наследственный фактор;
- Перенесенные инфекции;
- Нейротрофические расстройства.
Запускает процесс обычно повышенная механическая нагрузка на пяточную кость и сухожилия. За счет генетического фактора в отделе находится либо малое число сосудов, либо они сужены.
Дополнительным стимулом для начала асептического некроза становится инфекция или травмы, которые также неблагоприятно воздействуют на артерии и капилляры, нарушая их тонус.
В результате участок кости перестает получать в достаточном количестве необходимые питательные вещества и начинает отмирать. Примечательной чертой развивающегося процесса является отсутствие инфекционных агентов или воспалительного процесса в период прогрессирования заболевания.
Симптомы остеохондропатии пяточной кости

Результатом такого заболевания становится нарушение функциональности сустава, достаточно сильный болевой синдром и некоторая хромота.
Чаще всего заболевание развивается в период пубертатного созревания, но фиксировались как более ранние (7-8 лет), так и более поздние случаи проявления болезни.
Болезнь начинает проявляться себя рано. При этом боль может как сразу появиться с повышенной остротой, так и прогрессировать постепенно. Развивается данный симптом после нагрузок и может иметь сопутствующие проявления в виде припухлости.
В ночное время и во время отдыха симптоматика отсутствует, а вот в дневное время проявляется при принятии вертикального положения. Развивается, как правило, либо сразу, либо в течение нескольких минут после осуществления опоры на пятку.
По тяжести заболевание может различаться. Если у одних пациентов боль незначительна и хромота практически не проявляется, то другие могут испытывать настолько интенсивную симптоматику, что приходится пользоваться тростью или костылем. В последнем случае видно сразу желание пациента опираться только на переднюю и среднюю части стопы, избегая при этом пяток.
Чаще всего отмечался небольшой отек именно в области поражения. Проявлялись также признаки атрофии кожи также часто фиксировалась умеренно или слабовыраженная атрофия мышечных тканей в области голени.
Пораженная область имеет повышенную тактильную чувствительность и некоторые проявления парестезии кожи. процесс сгибания и разгибания стопы затруднен из-за боли.
Диагностика и анализы, к кому обратиться

Обращаются в случае проявления симптоматики сперва к терапевту или педиатру (в зависимости от возраста пациента), а позже идут на прием к профильным специалистам – хирургу, ортопеду, травматологу. Они, как правило, направляют на:
- Рентген;
- КТ;
- МРТ;
- Анализы крови и мочи.
В процессе обследования важно исключить другие заболевания такого типа.
К таковым относятся периостит, бурсит пятки, костный туберкулез, остеомиелит, злокачественные опухоли, острые воспалительные процессы. Если случаи сомнительны, то больной также может быть направлен к онкологу и фтизиатру.
Лечение
Лечение преимущественно консервативное. Применяется в основном медикаментозная терапия, а также лечение с помощью ЛФК. Важно понимать, что из-за специфичности хондропатии необходимо подходить к процессу в индивидуальном порядке.
Медикаментозно
Медикаментозная терапия в целом направлена на устранение симптомов заболевания. Для этого применяются обезболивающие препараты и НПВС.
Также обязательно в курс включаются те средства и БАДы, которые помогут пополнить дефицит питательных веществ в организме. Как правило, к ним относятся витамины (особенно группы В), минералы, другие вещества такого типа.
Если говорить о других типах лечения, то в зависимости от конкретной стадии и проявлений врачи могут принять решение о ношении больным некоторое время гипсового сапожка. Также применяются при данном заболевании ортопедические стельки и гелевые подпяточники.
Дополнительным лечением служит также физиотерапия. Обычно используется лечение озокеритом, электрофорезом, ультразвуком, микроволновой терапией. Если воздействие в комплексе не помогло, то врач принимает решение о проведении операции – невротомию большеберцового и подкожного нервов и их ответвлений. Такое вмешательство не только избавит от боли, но также лишит чувствительности отдел.
Физ. нагрузки
 Как было указано выше, пока присутствует острый болевой синдром, физнагрузки не применяются, а даже те, которые есть, уменьшают с помощью той же лангеты на ногу.
Как было указано выше, пока присутствует острый болевой синдром, физнагрузки не применяются, а даже те, которые есть, уменьшают с помощью той же лангеты на ногу.
После снятия симптоматики врачи обычно прописывают курс ЛФК, который поможет разработать сустав и улучшить его подвижность без травматизации.
О беге, прыжках, длительной ходьбе на время течения заболевания придется забыть.
Более того, врачи рекомендуют не носить обувь на плоской подошве, а потому ношение кроссовок – обязательного атрибута спортивных занятий – запрещено. Также нельзя заниматься силовыми нагрузками, если идет массивное давление на всю стопу, включая пятки.
Осложнения
Осложнений, как правило, нет после завершения цикла болезни. В редких случаях возможно сохранение болевого синдрома до периода окончания роста стопы.
Данная патология, как правило, проходит без последствий для пациента, что позволяет говорить об относительно благоприятном исходе.
Тем не менее никто не отменял правильное лечение, так как болезнь обычно продолжается около 1,5-2 лет, а за этот период при интенсивном синдроме есть риск выработки привычки неправильного хождения, что может спровоцировать другие патологии ОДА.
Прогноз
Прогноз в любом случае у заболевания благоприятный. Как правило, спустя 1,5-2 года от начала проявления симптоматики остеохондропатия пяточной кости завершает свой цикл и наступает полное выздоровление.
В редких случаях боль может сохраняться уже после восстановления, но по мере взросления больного все равно пройдет, особенно если осуществлять правильное лечение.
Почему болят пятки, смотрите в нашем видео:
Загрузка…
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Патогенез
- Классификация
- Симптомы
- Лечение
Другие названия и синонимы
Перелом пятки.
Названия
Название: Перелом пяточной кости.
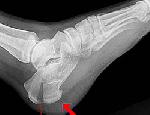
Перелом пяточной кости
Синонимы диагноза
Перелом пятки.
Описание
Переломы пяточной кости составляют около 4 % от общего числа переломов. Практически всегда возникают в результате падения с высоты в положении стоя вследствие удара пятками о землю. Часто сочетаются с переломами поясничных и грудных позвонков, переломами и переломовывихами лодыжек. В 15% случаев наблюдаются двухсторонние переломы пяточных костей. Симптомы перелома пяточной кости включают боли и отечность пяточной области, расширение и уплощение пятки, невозможность оперы на пятку при сохранности объема движений голеностопного сустава. Диагностика перелома пяточной кости производится травматологом по данным рентгенографии стопы в 3-х проекциях. Лечение включает наложение гипсовой лонгеты от пальцев до колена, затем проведение ЛФК и массажа.
Дополнительные факты
Переломы пяточной кости составляют около 4 % от общего числа переломов. Практически всегда возникают в результате падения с высоты в положении стоя вследствие удара пятками о землю. Часто сочетаются с переломами поясничных и грудных позвонков, переломами и переломовывихами лодыжек. В 15% случаев наблюдаются двухсторонние переломы пяточных костей.
Анатомия и патанатомия
Пяточная кость – самая крупная кость стопы, несущая основную часть нагрузки при стоянии и ходьбе. Выделяют две основные части пяточной кости: тело и расположенный сзади бугор. Сверху пяточная кость соединяется с таранной костью, спереди – с кубовидной. Таранная кость выполняет функцию связующего звена между пяточной костью и костями голени.
Патогенез
При падении на пятки сила тяжести всего тела передается через кости голени на таранную кость, которая вклинивается в пяточную кость и раскалывает ее на части. Вид перелома пяточной кости и направление смещения ее отломков зависят от высоты падения и положения стопы в момент удара о землю.
Классификация
Выделяют внутри- и внесуставные переломы пяточных костей.
Внесуставные переломы составляют 20% от общего числа переломов пяточной кости, подразделяются на переломы тела и бугра пяточной кости. Переломы бугра, в свою очередь, делятся в травматологии на горизонтальные и вертикальные переломы, отрывы срединного бугорка и переломы по типу «клюва».
В группу внутрисуставных переломов включают переломы пяточной кости, линия которых распространяется в область подтаранного сустава. Переломы пяточных костей могут быть компрессионными, изолированными и краевыми, без смещения и со смещением отломков.
Симптомы
Пациент предъявляет жалобы на боли в области пятки. При осмотре выявляется отек пятки, распространяющийся до ахиллова сухожилия, уплощение и расширение пятки, гематома в центре подошвы. Пальпация места повреждения резко болезненна, опора на ногу невозможна. Движения в голеностопном суставе сохранены.
Лечение
Переломы пяточной кости без смещения лечатся травматологом консервативно. Проводится иммобилизация гипсовой лонгетой от колена до пальцев стопы сроком на 3-8 недель. Вне зависимости от отсутствия или наличия смещения фрагментов при поступлении пациенту строго запрещают наступать на ногу, поскольку ранняя нагрузка может вызывать вторичное смещение отломков. В последующем назначают ЛФК, физиолечение, массаж. Больному рекомендуют носить ортопедическую обувь с супинаторами, как минимум, в течение 6 месяцев.
При переломе пяточной кости со смещением выполняют репозицию под местной анестезией. Особую трудность представляет лечение многооскольчатых компрессионных переломов тела пяточной кости, сопровождающихся большим смещением костных фрагментов, повреждением суставных поверхностей таранной и пяточной костей. При неэффективности закрытой репозиции выполняют остеосинтез с использованием аппарата Илизарова. Применять накостные и внутрикостные металлоконструкции следует с осторожностью из-за большой опасности осложнений.
В отдаленном периоде после переломов пяточной кости часто развивается посттравматическое плоскостопие, деформации стопы, артрозы сустава Шопара и подтаранного сустава. Возможно образование костных выступов, нарушающих опорную функцию конечности.
Источник

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Если начал развиваться артроз голеностопного сустава, симптомы и лечение заболевания нужно знать, чтобы избежать серьезных осложнений.

Симптомы развития заболевания
Сначала болезнь практически никак не дает о себе знать, и первый этап может незаметно проходить на протяжении какого-то времени. У каждого человека заболевание проявляется по-разному, а от стадии болезни будет зависеть степень выраженности воспалительной реакции. Признаки заболевания могут проявляться в следующем:
- Грубый хруст. Он возникает при движении. Это связано с неровностью поверхности суставов.
- Болевые ощущения. Они возникают при физических нагрузках. Появляется боль во время отдыха. Она непостоянная и тупая, может усиливаться при нахождении ног в воде или при сырой погоде.
- Тугоподвижность голеностопа. Обычно проявляется по утрам, вместе с напряжением мышц и скованностью.
- Костные разрастания. За весь период развития заболевания суставы подвергаются деформации, вследствие чего появляются затруднения при ходьбе, а впоследствии меняется положение тела.
- Отечность. Над местом поражения образуется припухлость и отечность, красные пятна.
- Повышенная температура. Этот симптом является общим и может указывать не только на это заболевание суставов.
- Мозоли. При артрозе могут появляться мозоли, снижается работоспособность. Кроме того, человек утомляется значительно быстрее.
- Нарушение функций сустава. На поздней стадии заболевания функции сустава нарушаются, появляются узелки Гебердена, а в некоторых областях наблюдается утолщение. Спустя какое-то время костные разрастания могут повлиять на внешний вид.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Степени артроза
Артроз 1 степени — это начальная стадия, во время которой едва ли может замечаться боль в области стопы. При этом физические нагрузки, даже самые минимальные, вызывают быстрое утомление.
Артроз 2 степени — это следующая стадия, при которой болевые ощущения усиливаются. На этом этапе некоторые телодвижения даются с трудом, а в области головки первой плюсневой кости наблюдаются разрастания, отсутствующие ранее.
Если вовремя не начать лечение, то дегенерация процессов усиливается, а болевой синдром становится нормой на протяжении всего дня.
Артроз 3 степени — это самая опасная стадия, на которой голеностоп деформируется, а движения этой областью становятся невозможными или сильно затрудненными.
После внутренней или наружной травмы может развиться посттравматический артроз сустава. Кроме того, это заболевание может развиваться на фоне травм таранной и большеберцовой кости голеностопа. При этом костная поверхность деформируется и становится неровной, а на области суставов образуется опухоль.

Первая помощь и тактика лечения
Лечение артроза направлено в первую очередь на то, чтобы:
- Снять болевой синдром.
- Исключить воспалительный процесс или уменьшить его.
- Восстановить функционирование сустава.
- Привести в норму трофический обмен.
Если приложить все силы к лечению на начальной стадии заболевания, то процесс будет проходить значительно быстрее, а все методы смогут действовать эффективнее. Поэтому при первых симптомах необходимо обратиться за помощью к специалисту.
Зачастую такая проблема возникает у людей с лишним весом, поэтому свое физическое состояние тела необходимо всего держать в тонусе. Если появились лишние килограммы, то необходимо соблюдать диету. Подбор обуви тоже играет не последнюю роль. Обувь на шпильках и с узким носом является не самым подходящим вариантом, лучше всего остановить свой выбор на устойчивых туфлях на каблуках средней высоты.
Кстати, первый симптом при остеоартрите голеностопа — это деформация большого пальца на ноге. Если случай более запущенный, то видоизменения коснутся всех пальцев, в этом случае все фаланги искривляются одновременно. Привычная обувь становится не впору, а в некоторых местах появляется дискомфорт. В этом случае потребуется выбрать более подходящую обувь, хотя этот процесс станет значительно проблематичнее.

Кроме того, в самом начале заболевание ухудшает психологическое состояние. В основном это касается модниц, ведь изящные и красивые туфли придется сменить на менее презентабельную обувь с низким каблуком и широким носом.
Главные аспекты терапии ДОА
В лечении артроза применяется целый комплекс методов. Их задача заключается в следующем:
- Физиотерапия и лечебная физкультура. Пациенту подбирается индивидуальный комплекс упражнений. Возможно направление на лазер, магнитотерапию, электрофорез, УВЧ и фонофорез.
- На сегодняшний день существуют группы, которыми используется гимнастика. Применяется мануальная терапия и лечебный массаж.
- Артроз голеностопа убирают при помощи консервативного лечения. При этом применяются нестероидные препараты, которые способны снять болевые ощущения в области суставов и остановить развитие воспалительного процесса.
- Артроз лечат при помощи медикаментозных средств. В основном используют препараты-стероиды. Вводятся они непосредственно в сустав. В основном используется пироксикам, ортофен, индометацин, ибупрофен. Эти средства направлены на то, чтобы улучшить в хрящевых тканях обмен веществ.
- Хирургическое вмешательство необходимо при неэффективности предыдущих методов.
В настоящее время активно применяются гликозаминогликаны.

Это препараты, получаемые из хрящей животных. Считается, что именно в них содержатся вещества, которые отвечают за восстановление работоспособности голеностопа.
Чтобы восстановить и улучшить кровообращение, врач назначает биостимуляторы.
Массаж как метод коррекции патологии
Чтобы начать целебный массаж, пациент укладывается спиной на кушетку или принимает сидячее положение. Далее вытягивается нога, а под ахиллово сухожилие помещается валик для поддержания на весу пятки. При этом пораженный сустав расслабляется.
Начинается массаж с поглаживания передней части голеностопа, которое переходит в растирающие движения. Движения постепенно усложняются и переходят в прямолинейное растирание, при котором используются бугры больших пальцев и основания ладоней. Каждое движение выполняется не менее 4 раз и не более 6. В завершение массажа применяется концентрическое поглаживание.
Таким же образом проводится массаж задней части голеностопа. Причем движения выполняются от нижней части к икроножной мышце через ахиллово сухожилие.
В конце массажируют стопу растирающими движениями.

Лечебная гимнастика
Чтобы вылечить артроз голеностопного сустава, нередко используют упражнения. Чтобы этот метод был действительно эффективным, необходимо уделять физкультуре в сутки от часа. Только тогда будет заметен хороший результат. Для закрепления результата лучше всего соблюдать диету, которую может порекомендовать врач.
Лечение физкультурой предполагает использование следующих упражнений:
- Первое упражнение подразумевает вращения стоп на себя в положении лежа на спине. Движения должны быть глубокими. Лучше сделать качественно, но мало.
- Второе упражнение подразумевает движения стопами в разные стороны.
- Чтобы гимнастика была эффективной, необходимо сесть на стул и поставить ноги плотно на пол. Носки и пятки поочередно поднимать и опускать, не отрывая стоп от поверхности.
Используется и упражнение, в котором понадобится помощь еще одного человека. Помощник должен ударить по пяточной и таранной кости. Для этого нужно к стопе подставить ладонь. Такие движения выполняются от лодыжки.
Дополнительные способы
Восстановление функционирования стопы при помощи физиотерапии. Для восстановления нормальной работоспособности стопы нередко используются тепловые процедуры. Они позволяют сохранить хрящи суставов и предотвратить их разрушение. Кроме того, таким способом снимается воспалительный процесс. Нередко такой вид терапии используется в комплексе с медикаментозными препаратами.

Физиотерапия при артрозе подразумевает лечение при помощи:
- УЗИ;
- микроволновой терапии;
- тепловых аппликаций;
- электрофореза;
- баротерапии.
Применение лазера. Артроз голеностопа лечится также и лазеротерапией. Но к такому методу прибегают только в том случае, когда лечению подвергается лишь отдельный участок. Так снимается болевой синдром, но только на первой и второй стадии развития заболевания. Чтобы почувствовать облегчение, необходимо провести терапию лазером в комплексе:
- Очень часто для ускоренного эффекта применяется лазер в комплексе с медикаментозными средствами. Такой комплекс применяется для того, чтобы снизить вред лекарственных средств.
- Лазер сочетается и с физическими нагрузками, а также массажем и мануальной терапией. Ни в коем случае нельзя производить самостоятельное лечение лазером.
Каким должно быть питание при артрозе? Согласно МКБ 10, при артрозе голеностопа нужна специальная диета. Такой способ не только сделает лечение эффективным, но и позволит держать тело в тонусе.
Если во время лечения применяется диета, то воспаление в области хрящевых тканей уменьшается, а в суставах боль проходит значительно быстрее. Такой метод позволяет избавиться от опухоли и приостановить процесс старения.
Суть диеты состоит в применении фруктов, особое место занимает гранат. Его сок способен предотвратить воспалительный процесс и образование опухоли. Также полезно употреблять в пищу рыбу, сладкий перец и ананасы.
В дни диеты необходимо употреблять рыбий жир. Так состояние тканей улучшается, воспаление уменьшается, при этом не образуется опухоль. Кроме того, рыбий жир положительно влияет на кости, хрящи и суставы. Рекомендуется употреблять именно свежие овощи, т.к. в них содержится большое количество антиоксидантов, отвечающих за борьбу со свободными радикалами, которые запускают процесс старения.
О том, как лечить артроз, можно узнать только у доктора, ни в коем случае не следует заниматься самолечением. Только врач сможет указать, какие мази, способы лечения и диету необходимо применять.
Врачи рекомендуют в сутки выпивать хотя бы стакан натурального свежевыжатого апельсинового сока. Его употребление позволит снизить развитие заболевания не менее чем на 16%.
Что такое болезнь Пертеса: симптомы (фото, стадии), лечение у взрослых, причины возникновения у детей
Болезнь Легга Пертеса является патологией, при которой в костных тканях происходит расстройство сосудистой сети. Происходит этот процесс в зоне головки бедра с ее дальнейшим омертвением (некрозом).
Это заболевание относится к самым распространенным болезням тазобедренного сустава, которые развиваются не только у детей (3-14 лет), но и у взрослых. Больше всех такой патологии подвержены мальчики, однако у девочек также может быть обнаружено наличие болезни Пертеса, протекающей в очень тяжелой форме.
Ранние стадии болезни определить практически невозможно, так как их симптомы незаметны. У 5% людей развитие болезни Пертеса имеет двухсторонний характер. При отсутствии своевременного лечения последние стадии заболевания могут протекать очень тяжело.
Более того у больного может возникнуть деформация (укорочение) конечности, анкилоз, вторичный коксартроз и хромота, что часто приводит к инвалидности как в детском, так и во взрослом возрасте.
Важно! Расстройство сосудистой сети тазобедренного сустава может стать причиной возникновения инвалидности.
Диагностировать болезнь Легга Пертеса врач может, основываясь на возраст пациента, результаты проведения рентгенодиагностики, симптомы и характерные жалобы. Процесс лечения патологии довольно длительный, а при наличии тяжелых последствий делается реконструктивно – восстанавливающая операция тазобедренного сустава.
Междун ародная классификация заболеваний 10 пересмотра (МКБ 10), детская остеохондропатия головки бедра располагается под шифром М91.1.
ародная классификация заболеваний 10 пересмотра (МКБ 10), детская остеохондропатия головки бедра располагается под шифром М91.1.
Причины возникновения и механизм прогрессирования
На сегодняшний день единого механизма прогрессирования болезни Пертеса у детей и взрослых не имеется. Предположительно причины появления этой болезни полиэтиологические. Другими словами, она связана с врожденной склонностью организма и влиянием неблагоприятных факторов окружающей среды.
Самая популярная гипотеза происхождения заболевания гласит, что своим развитием оно обязано патологическим процессам, развивающимся внутриутробно – миелодисплазия легкой степени.
Эта болезнь представляет собой недоразвитие поясничных сегментов спинного мозга, симптомы которой в основном не проявляются в течении множества лет. Однако миелодисплазия ассоциируется с различными ортопедическими заболеваниями, при этом остеохондропатия (юношеская) головки бедра также не является исключением.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Итак, причины развития болезни Пертеса могут быть следующими:
- воспаление (аллергическое, бактериальное, вирусное) тазобедренного сустава;
- механическое повреждение тазобедренного сустава, причем даже минимальное (резкие действия, прыжки, падение и прочее);
- расстройство минерального обмена;
- гормонально нарушение, происходящее в детском организме, к примеру, во время гормональной перестройки у подростков.
Как правило, многие родители относят причины возникновения болезни Пертеса с перенесенной в недавнем времени острой респираторной инфекцией.
К тому же в некоторых случаях можно проследить генетическую предрасположенность, при которой развивается болезнь Пертеса.
Стадии и симптомы
Различают пять этапов протекания болезни Легга-Кальве-Пертеса. Заболевание, протекающее на начальной стадии остеонекроза, характеризуется такими признаками, как прекращение снабжения кровью головки бедренной кости, в следствие чего развивается очаговый некроз.
При этом участок поражается не часто и достигает 10% костной массы тазобедренного сустава. Этот этап проходит без каких-либо клинических проявлений хотя иногда появляются незначительные нарушения походки (приволакивание ноги, пропадание на одну ногу). Изредка возникают минимальные болевые ощущения в зоне бедра, как при врожденном вывихе тазобедренного сустава у новорожденных.
На второй стадии (импрессионный перелом головки бедра) болезни Пертеса даже обычные нагрузки приводят к частичной деструкции костных тканей – появляется вдавленный прелом и развивается деформирование головки тазобедренного сустава, а зона структурных изменений составляет от 10 до 30%.
На такой стадии возникают такие симптомы, как боль и некомфортные ощущения в зоне колена и бедра в процессе движения, из-за чего ребенок прихрамывает при ходьбе.
На этапе фрагментации болезнь Пертеса прогрессирует и часть отмерших костных тканей фрагментируется и распадается. Участок повреждения увеличивается – он составляет 30-50%.
 На этой стадии симптомы заключаются в сильной и постоянной боли. Функции тазобедренного сустава ограничиваются, мягкие ткани отекают. Более того, болезнь Пертеса у детей проявляется изменением походки, выраженной хромотой, а в некоторых случаях опорные функции ног нарушаются, возникает высокая температура и другие симптомы интоксикации.
На этой стадии симптомы заключаются в сильной и постоянной боли. Функции тазобедренного сустава ограничиваются, мягкие ткани отекают. Более того, болезнь Пертеса у детей проявляется изменением походки, выраженной хромотой, а в некоторых случаях опорные функции ног нарушаются, возникает высокая температура и другие симптомы интоксикации.
На стадии репарации над дегенеративными процессами преобладают процессы регенерации. Между некоторыми местами костной ткани образовываются соединительные ткани и развиваются кровеносные сосуды. Состав новообразованной кости похож на обычную, однако ее прочность гораздо меньше.
Кроме того, на этапе репарации восстанавливается рост головки бедра. Если не будет проведено правильное лечение болезни Пертеса, то развитие головки будет способствовать дельнейшему деформированию, по причине того, что ее форма станет аномальной, к примеру, грибовидной. Такие патологии приводят к возникновению вторичного коксартроза и подвывиха.
На стадии исхода болезнь Пертеса становится хронической, поэтому развиваются последствия. Однако, вероятно абсолютное выздоровление без возникновения осложнений.
Немаловажным фактором является единство хрящевой области роста. У ребенка она обеспечивает рост бедренной кости вдоль. При обширном некрозе область может абсолютно либо частично разрушиться в следствие чего происходят нарушения в образовании верхнего конца бедренной кости, формируется укорочение ноги, опорная функция ноги нарушается, а походка изменяется.
При развитии деформирования головки бедра на четвертом этапе возникают симптомы деформирующего прогрессирующего артроза тазобедренного сустава.
Основным способом диагностики остеохондропатии головки бедра является рентгенография тазобедренного сустава.
Лечение болезни Пертеса
 Болезнь Пертеса у детей, как правило, лечится консервативным способом. Терапия достаточно продолжительная – она занимает от 1 до 2.5 годов. Но иногда продолжительность лечения длится до 4 лет.
Болезнь Пертеса у детей, как правило, лечится консервативным способом. Терапия достаточно продолжительная – она занимает от 1 до 2.5 годов. Но иногда продолжительность лечения длится до 4 лет.
Операционное вмешательство проводится только в случае осложнений. К тому же хирургические методы лечения болезни Пертеса можно использовать только, когда ребенок достигнет шестилетнего возраста.
Консервативная терапия, в основном, проводится в специальных ортопедических центрах. После чего ребенок должен постоянно наблюдается у ортопеда в местной поликлинике.
Болезнь Пертеса лечится с помощью:
- Использования гипсовых повязок, вытяжения, сложных ортопедических конструкций и специальных кроватей, предотвращающих деформацию головки бедра, которые можно увидеть на фото ниже.
- Стимуляции регенерации здоровой структуры костных тканей;
- Активизации кровотока в зоне бедра с применением медикаментозных и немедикаментозных способов терапии.
- Полной разгрузки тазобедренного сустава на определенный период времени.
- Образования и последующего укрепления мышечной системы бедра посредством ЛФК и лечебной гимнастики.
В случае необходимости использования скелетного вытяжения либо обездвиживания с применением шин, гипсовых повязок, распорок для поддерживания мышц скелета применяют электромиостимуляцию.
Как правило, болезнь Пертеса лечится при помощи хондропротекторов, витаминов, ангиопротекторов, микроэлементов. Двигательные возможности развиваются на четвертой стадии заболевания.
Лечебные упражнения подбирать должен лишь специалист, который должен тщательно контролировать их выполнение.
Хирургическая терапия
Чтобы устранить симптомы и последствия заболевания Петерса (используется реконструктивно-восстановительная операция. Однако делать ее можно только, когда ребенок достигнет шестилетнего возраста. Показания к проведению хирургического вмешательства – обширная область остеонекроза, вывих и прогрессирование сильной деформации головки бедра, как показано на фото.
Зачастую делаются такие операции, как медиализирующая корригирующая остеотомия бедренной кости и ротационная транспозиция вертлужной впадины согласно Солтеру. После операционного вмешательства обязательно следует пройти продолжительный курс реабилитации.
Источник
