О и синдром красного глаза
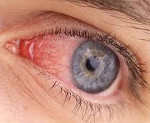

Синдром красного глаза – это симптомокомплекс, который развивается при воспалительном поражении век, слезных протоков, конъюнктивы или роговой оболочки. Клинически заболевание проявляется гиперемией, повышенной слезоточивостью, отеком, болью, зрительной дисфункцией. Для установления причин развития проводится биомикроскопия, визометрия, периметрия, УЗИ, гониоскопия, тонометрия, офтальмоскопия. Консервативная терапия включает применение антибактериальных препаратов, НПВС, глюкокортикостероидов, антигистаминных средств, мидриатиков и антисептиков.
Общие сведения
Синдром красного глаза – распространенная патология в практической офтальмологии. Точные статистические данные об эпидемиологии болезни отсутствуют, что обусловлено большим количеством фоновых заболеваний, которые приводят к ее развитию. Установлено, что более 75% населения имели симптоматику данной патологии физиологического или патологического генеза. При поражении переднего отдела глазного яблока этот показатель достигает 95-98%. Болезнь может развиваться в любом возрасте. Мужчины и женщины страдают с одинаковой частотой. Патология распространена повсеместно.
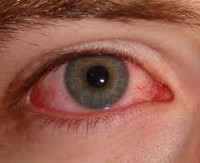
Синдром красного глаза
Причины синдрома красного глаза
Данную офтальмопатологию рассматривают как симптомокомплекс, характеризующий течение патологического процесса в области переднего сегмента глаз. Факторы риска развития болезни – длительное использование контактных линз, аутоиммунные и метаболические расстройства, артериальная гипертензия, отягощенный аллергологический анамнез. В число основных причин развития входят:
- Воспаление структур глазного яблока. Синдром красного глаза – распространённое проявление блефарита, абсцесса века, дакриоаденита, дакриоцистита, конъюнктивита, кератита.
- Воздействие химических веществ. Инъекция сосудов конъюнктивальной оболочки – частая реакция на декоративную косметику, средства по уходу за глазами, повышение содержания хлора в воде, химические реагенты.
- Попадание инородного тела в глазничную полость. Патология возникает при раздражении конъюнктивы посторонними телами – частицами пыли, косметическими средствами или дымом.
- Зрительное переутомление. Перенапряжение глазных мышц приводит к нарушению кровоснабжения и возникновению гиперемии. Это физиологическое явление, которое проходит самостоятельно.
- Аллергические реакции. Развитие клинических проявлений провоцирует аллергия на пыльцу, шерсть домашних животных, цветение растений.
- Инфекционные заболевания глаз. Инъекция сосудов конъюнктивы – характерный симптом токсоплазмоза, сифилиса, хламидиоза.
- Заболевания крови. Клинические проявления могут свидетельствовать о гемофилии, тромбоцитопенической пурпуре, идиопатической тромбоцитопении, болезни Виллебранда, синдроме дессименированного внутрисосудистого свертывания крови (ДВС).
- Синдром сухого глаза. Развитие патологии обусловлено нарушением процесса слезообразования, что лежит в основе ксерофтальмии.
Патогенез
Ключевое значение в механизме возникновения синдрома красного глаза отводят повышению проницаемости сосудистой стенки. К этому приводит выброс в кровеносное русло вазоактивных веществ: гистамина, брадикинина, интерлейкинов 1, 2, 6, 8, тромбоксана А2. Реже гиперемия является следствием аномалии развития сосудов, проявляющейся истончением стенки или изменением реологических свойств крови. В результате на поверхности глазного яблока четко визуализируется сосудистая сеть. При нарушении целостности стенок капилляров развивается кровотечение с формированием обширных зон кровоизлияния.
Симптомы синдрома красного глаза
Первое проявление патологии – гиперемия конъюнктивальной поверхности, к которой позже присоединяются небольшие участки кровоизлияния, располагающееся по периферии лимба. Начало обычно стремительное, продромальные явления присутствуют только при инфекционном генезе болезни. При односторонней форме может наблюдаться сужение зрачка на стороне поражения. Пациенты предъявляют жалобы на появление «мушек» или «плавающих помутнений» перед глазами. Возникает ощущение «песка в глазах», развитие которого обусловлено расширением сосудов конъюнктивы. Интенсивность болевого синдрома варьируется от чувства легкого дискомфорта до выраженной боли, сопровождающейся невозможностью разомкнуть веки, иррадиацией в надбровные дуги, височную область.
Больные отмечают появление зуда, отечности, повышенного слезотечения. Характерный признак болезни – фотофобия. При осложненном течении из медиального уголка глаза интенсивно выделяются белесоватые, желтые или зелёные массы. Зрительная дисфункция проявляется появлением «тумана» или «пелены» перед глазами, снижением остроты зрения. Возникает выраженный косметический дефект. Рецидивирующее течение синдрома у детей нарушает процесс социальной адаптации. При аллергическом генезе симптоматика нарастает в момент воздействия аллергенов, отмечается осенне-весенняя сезонность.
При развитии болезни на фоне конъюнктивита изменения роговой оболочки визуально не определяются, однако отмечается ее повышенная чувствительность. При дакриоцистите, наряду со всеми вышеописанными симптомами, из нижней слезной точки при надавливании на слезный мешок выделяются патологические массы сыроподобной консистенции. В дополнение к общей симптоматике у пациентов на фоне иридоциклита изменяется цвет радужной оболочки, деформируется зрачок. Болезненность наиболее выражена в зоне проекции цилиарного тела. При возникновении заболевания на фоне блефарита симптомы представлены покраснением век, наличием чешуек между ресницами и на коже, язвенными дефектами на кожных покровах век, выпадением ресниц.
Осложнения
При низкой эффективности лечебных мероприятий со стороны роговой оболочки могут наблюдаться такие осложнения как бактериальный кератит, дегенеративно-дистрофические изменения или помутнение. Острое течение воспалительных процессов конъюнктивы, слезных протоков, век или роговицы часто сменяется хроническим. Дакриоцистит нередко осложняется флегмоной слезного мешка. При длительном течении иридоциклита возможно заращение зрачкового отверстия, что ведет к нарушению циркуляции внутриглазной жидкости и развитию вторичной глаукомы. Острота зрения снижается из-за помутнения оптических сред, спазма аккомодации. Наиболее редкие осложнения патологии – орбитальный целлюлит, образование соединительнотканных шварт. Чаще отмечается развитие воспалительного процесса с возникновением пан- и эндофтальмита.
Диагностика
Для постановки диагноза проводится визуальный осмотр, применяется специальный комплекс офтальмологических обследований. Невооружённым глазом выявляется гиперемия передней поверхности глаз. Основные методы диагностики включают:
- Биомикроскопию глаза. Методика дает возможность визуализировать расширение сосудистой сети конъюнктивы, зоны кровоизлияния, помутнение хрусталика.
- Визометрию. Определяется снижение остроты зрения. При подозрении на спазм аккомодационного аппарата рекомендуют дополнительное проведение пробы с мидриатиками.
- Периметрию. Вспомогательный метод, позволяющий выявить концентрическое сужение поля зрения.
- УЗИ глаза. Ультразвуковое исследование применяется для визуализации органических изменений (инородное тело), которые могут приводить к развитию патологии. Методика также используется для обнаружения объективных признаков осложнений (помутнение хрусталика, передние и задние синехии).
- Офтальмоскопию. Осмотр глазного дна проводится с целью изучения состояния диска зрительного нерва и сетчатки для оценки обратимости зрительной дисфункции.
- Гониоскопию. Может определяться незначительное количество мутной жидкости в передней камере.
- Тонометрию. Внутриглазное давление повышается вторично у лиц с поражением увеального тракта в анамнезе.
Лечение синдрома красного глаза
Ведущую роль в лечении патологии занимает этиотропная терапия, проводимая для устранения клинических проявлений основного заболевания. Хирургические вмешательства эффективны при травматических повреждениях глазного яблока и дакриоцистите (дакриоцисториностомия). В раннем детском возрасте рекомендовано зондирование слезно-носового канала. Консервативная терапия базируется на применении:
- Антибактериальных препаратов. Назначению курса антибиотикотерапии должно предшествовать изучение чувствительности возбудителя к применяемому средству (антибиотикограмма). Показаны частые инстилляции препаратов (не менее 6-8 раз в сутки). При тяжелом течении используют системную антибактериальную терапию.
- Нестероидных противовоспалительных средств (НПВС). Применяются с целью купировать признаки воспаления, уменьшить проявления отека и болевого синдрома.
- Глюкокортикостероидов. Инстилляции гормональных препаратов назначаются при неэффективности НПВС. При идиопатическом варианте заболевания глюкокортикостероиды строго противопоказаны.
- Мидриатиков. Используются у пациентов с иридоциклитом для расширения зрачка и нормализации внутриглазной гидродинамики. Доказана целесообразность применения этой группы пр епаратов для профилактики сращения зрачкового отверстия.
- Антигистаминных средств. Назначаются при аллергической природе заболевания в форме капель. При системных проявлениях аллергии показан пероральный прием или внутримышечное введение.
- Антисептических растворов. Растворы антисептиков используются для промывания конъюнктивальной полости с целью удаления патологических масс.
- Витаминотерапии. Витамины группы А, С и Р применяются дополнительно к основному лечению.
Прогноз и профилактика
Прогноз для жизни и трудоспособности благоприятный. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к соблюдению правил гигиены глаз, предупреждению контакта пыли и токсических веществ с конъюнктивой. Пациентам с отягощённым офтальмологическим анамнезом следует два раза в год проходить обследование у офтальмолога с обязательным проведением биомикроскопии глаз. При работе на производстве рекомендовано использовать средства индивидуальной защиты (очки, маски). С профилактической целью назначаются инстилляции увлажняющих средств, препаратов искусственной слезы.
Источник
Офтальмологическая патология, известная как синдром красного глаза, встречается у пациентов различного пола и возраста. Согласно медицинской статистике, с подобным состоянием сталкивается не менее 75% населения.
При развитии синдрома имеет место нарушение микроциркуляции в органе зрения, вызванное расширением сосудов в склере. Подобное происходит как при общих заболеваниях или негативном внешнем воздействии, так и на фоне различных патологий зрительного аппарата.
В некоторых случаях синдром красного глаза свидетельствует о развитии серьёзных болезней и требует комплексного лечения под контролем врача.
Причины развития патологии
Синдром красного глаза в основном рассматривается как симптом, сопровождающий некоторые заболевания. Такое нарушение может вызываться:
- Воспалением глазных структур, происходящим у пациентов с блефаритом, конъюнктивитом, дакриоциститом, кератитом.
- Инфекционным поражением органов зрения, вызванным сифилисом, хламидиозом, токсоплазмозом.
- Синдромом сухого глаза, ассоциирующимся с нарушенным слезообразованием.
- Зрительным переутомлением, вызывающим нарушение кровоснабжения и возникновение гиперемии.
- Аллергическими реакциями, возникающими при контактах с растительной пыльцой, шерстью домашних животных, химическими веществами.
- Заболеваниями крови (гемофилией, тромбоцитопенической пурпурой).
Покраснение глазных яблок представляет собой распространённую реакцию на травмы, попадание в глаза инородных предметов, воздействие яркого света, дыма, ветра, смога. Синдром может быть спровоцирован применением некачественной декоративной косметики, повышенным содержанием хлора в воде.
Симптомы и стадии нарушения
Начальная стадия патологии проявляется гиперемией конъюнктивы, появлением небольших областей кровоизлияния. Дальнейшая симптоматика определяется причиной развития синдрома. Пациентов могут беспокоить:
- болезненность;
- ощущение зуда;
- чувство, напоминающее попадание песка в глаза;
- ненормированное слезотечение;
- повышенная чувствительность роговицы;
- светобоязнь.
Если нарушение приобретает осложнённый характер, из уголков глаз появляются выделения (белесоватые, жёлтые, зелёные). В поле зрения могут присутствовать «туман» или «пелена».
Специалисты выделяют не менее трёх стадий синдрома:
| Первая | Этот этап протекает с поверхностным ухудшением состояния и незначительным покраснением. Патологический процесс чаще всего наблюдается в периферии конъюнктивального мешка. |
| Вторая | Данная стадия имеет название глубокой (цилинарной). Участки красноты приобретают чётко обозначенные границы, воспаление охватывает внутреннюю часть глаза. |
| Третья | Завершающая стадия именуется смешанной. Она протекает с поражением сосудов склеры и конъюнктивы. |
Если патология проявилась на фоне иридоциклита, может произойти деформация зрачка или измениться цвет радужной оболочки. При развитии нарушения, связанного с блефаритом, наблюдается покраснение век, выпадение ресниц, появление чешуек на коже, формирование язвочек.
Диагностика
При постановке диагноза обязателен общий офтальмологический осмотр. Основные проявления синдрома определяются даже невооружённым глазом.
Для уточнения важных сведений относительно патологии применяются информативные диагностические методы:
- Биомикроскопия, направленная на визуализацию расширенной сосудистой сети конъюнктивы, зон кровоизлияния, возможного помутнения хрусталика.
- Визометрия, определяющая уровень остроты зрения, нередко требующая введения в глаз мидриатиков.
- Офтальмоскопия, позволяющая получить сведения о состоянии глазного дна, сетчатки и зрительного нерва.
- УЗИ органов зрения, выявляющее органические изменения, помогающее обнаруживать имеющиеся осложнения.
- Тонометрия, определяющая показатели внутриглазного давления.
К вспомогательным процедурам относят периметрию, позволяющую обнаруживать сужение полей зрения, гониоскопию, благодаря которой у некоторых пациентов обнаруживается мутная жидкость в передней глазной камере.
Лечение синдрома красного глаза
Тактика лечения зависит от первопричины развития патологии. Облегчить состояние больного помогают медикаментозные средства, физиотерапевтические процедуры, методы народной медицины. В осложнённых случаях проводится хирургическое вмешательство.
Основные медикаменты
Если нарушение ассоциируется с протеканием вирусного конъюнктивита, пациентам назначают препараты интерферона (Офтальмоферон), аналоги человеческой слёзной жидкости (Систейн, Оксиал). Бактериальная инфекция требует использования Левомицетина, Альбуцида, глазных мазей (Тетрациклиновой). Если покраснение органов зрения вызвано аллергической реакцией, эффективными становятся Аллергодил, Азеластин, Опатанол. Прежде чем закапывать глаза, проводятся промывания дезинфицирующими составами (отваром ромашки, заваркой чёрного чая).
Усилить основной медикаментозный курс помогает назначение витаминно-минеральных комплексов, антиоксидантов.
Физиотерапевтическое лечение
Физиотерапевтические процедуры способствуют лечению общих заболеваний, вызвавших синдром. Наиболее результативными считаются:
- ультразвук;
- диадинамотерапия;
- электрофорез с антибиотиками.
При наличии выраженного воспалительного процесса после основного курса физиотерапии назначается электрофорез с витаминами С и В. Этот метод направлен на стимуляцию метаболизма тканей, уплотнение капиллярных стенок, снятие болезненности и дискомфорта.
Народные методы
В домашних условиях могут быть приготовлены средства, быстро и легко снимающие напряжение глаз, нормализующие циркуляцию крови в глазных капиллярах, устраняющие красноту и отёчность:
- Компрессы с цветками дикой вишни. 60 г сырья заливают двумя стаканами кипятка, выдерживают в течение 6 часов. Далее средство фильтруют и применяют по назначению.
- Состав с тмином. Полную чайную ложку семян заваривают стаканом вскипевшей воды. Остывшее средство фильтруют, используют для примочек в области век.
- Настой из фенхеля. Одну столовую ложку измельчённых семян заливают кипятком (200 мл). Спустя час процеживают и выполняют компрессы (лучше всего на ночь).
Прежде чем проводить терапию нетрадиционными методами, следует убедиться в отсутствии аллергии к используемым компонентам.
Гомеопатия
Из числа гомеопатических средств пациентам назначаются:
- Арника;
- Гепар сульфур;
- Аконитум.
Арника (Arnica) – популярный продукт гомеопатии, помогающий бороться с краснотой глаз при конъюнктивите. Также этот препарат эффективно устраняет синдром красного глаза, возникший в результате полученной травмы.
Гепар сульфур (Hepar sulfur) обеспечивает улучшение при наличии гнойного отделяемого. Аконитум (Aconitum) помогает лечить заболевания зрительной системы, вызванные механическим поражением, воспалением глаз, перенесенным ОРВИ.
Хирургическое вмешательство
К операции прибегают, если покраснение глаз имеет выраженный характер, возникает на фоне кератита, глаукомы. При таких нарушениях могут потребоваться пересадка роговицы или иридотомия (процедура, помогающая снизить показатели ВГД).
Вероятные осложнения
Если эффективность лечебных мероприятий, проводимых при синдроме красного глаза, недостаточно высока, со стороны роговой оболочки могут возникать осложнения. Чаще всего они принимают форму:
- бактериального кератита;
- помутнения;
- дегенеративно-дистрофических изменений
Когда синдром вызван наличием воспалительных процессов в области конъюнктивы, роговицы, век или слёзных протоков, подобные нарушения способны становиться хроническими. Дакриоцистит может обернуться развитием флегмоны слёзного мешка. В случае длительного течения иридоциклита может произойти заращение зрачкового отверстия, нарушение циркуляции внутриглазной жидкости, поражение вторичной глаукомой.
В единичных случаях осложнения проявляются в виде орбитального целлюлита, образования соединительнотканных шварт.
Прогноз и профилактика
Незначительная симптоматика синдрома, вызванная воздействием внешних факторов, может быть устранена даже в домашних условиях. Выраженная патология требует обязательного обращения к врачу, однако и в этом случае прогноз чаще благоприятный.
Предупредить развитие нарушения помогают качественная гигиена органов зрения, своевременное лечение офтальмологических заболеваний, снижение зрительных нагрузок, предупреждение травм глазных яблок. Поддерживать зрительный аппарат в норме позволяет периодический приём витаминно-минеральных комплексов, согласованных с врачом.
Даже протекая со слабо выраженными признаками, синдром красного глаза не должен оставаться без внимания. Несвоевременно принятые лечебные меры могут стать причиной ухудшения зрительной функции или развития других нежелательных последствий.
Источник
