Ножное предлежание код мкб
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Течение и стадии
- Диагностика
- Возможные осложнения
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Тазовое предлежание плода.
Тазовое предлежание плода
Описание
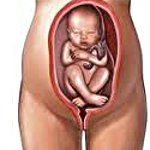
Тазовое предлежание плода. Продольное расположение плода в матке с обращенными ко входу в малый таз ножками или ягодицами. Беременность при тазовом предлежании плода нередко протекает в условиях угрозы прерывания, гестоза, фетоплацентарной недостаточности, гипоксии плода, родовых травм. Диагностика тазового предлежания плода производится с помощью наружного и влагалищного исследования, эхографии, допплерографии, КТГ. Лечение тазового предлежания включает комплексы корригирующей гимнастики, проведение профилактического наружного поворота плода, заблаговременный выбор способа родоразрешения.
Дополнительные факты
Тазовые предлежания плода в акушерстве и гинекологии встречаются в 3-5 % случаев от всех беременностей. Ведение беременности и родов при тазовом предлежании плода требует квалифицированной и высокопрофессиональной помощи женщине и ребенку. При тазовом предлежании плода во время родов первыми по родовым путям проходят ягодицы или ножки ребенка. При этом шейка матки находится еще в недостаточно сглаженном и раскрытом состоянии, поэтому продвижение головки, как наиболее крупной и плотной части плода, оказывается затруднительным. При тазовом предлежании роды могут протекать неосложненно, однако существует повышенная опасность асфиксии, мертворождения плода, родовых травм ребенка и матери.
Ведение беременности и родов.
У пациенток, относящихся к группам повышенного риска по формированию тазового предлежания, в ходе беременности проводятся мероприятия по предотвращению фетоплацентарной недостаточности, нарушений сократительной активности матки, осложнений со стороны плода. Беременной рекомендуется соблюдение щадящего режима с полноценным ночным сном и дневным отдыхом, сбалансированная диета для профилактики гипертрофии плода.
С беременными проводится психопрофилактическая работа, направленная на обучение приемам мышечной релаксации и снятия нервной возбудимости. С 35-ой недели гестации назначается корригирующая гимнастика по Дикань, Грищенко и Шулешовой, Кайо, способствующая изменению тонуса миометрия и мышц брюшной стенки, переводу плода из тазового предлежания в головное. В ряде случаев назначаются спазмолитические препараты прерывистыми курсами.
Проведение наружного профилактического поворота плода на головку по Архангельскому в ряде случаев оказывается неэффективным и даже опасным. Рисками такого акушерского приема может служить наступление преждевременной отслойки плаценты, разрыва плодных оболочек, преждевременных родов, разрыва матки, травм и острой гипоксии плода. Данные обстоятельства в последние годы ограничивают применения наружного акушерского пособия в практике лечения тазовых предлежаний плода.
Беременная с тазовым предлежанием плода на 38-39-ой неделе гестации госпитализируется в акушерский стационар для планирования тактики родов. При неосложненной акушерской ситуации (удовлетворительном состоянии плода и роженицы, соразмерности таза и плода, биологической готовности материнского организма, чисто ягодичном предлежании и тд ) возможны роды через естественные родовые пути. При этом осуществляется профилактика преждевременного вскрытия плодного пузыря, постоянный мониторный КТГ-контроль за плодом и сокращениями матки, медикаментозное предупреждение аномалий родовой деятельности и гипоксии плода, обезболивание (эпидуральная анестезия в родах), акушерская помощь для скорейшего рождения головки.
Кесарево сечение при тазовом предлежании плода планируется при отягощенном акушерском анамнезе матери (длительном бесплодии, мертворождении, гестозах, переношенной беременности, резус-конфликте, привычном невынашивании), возрасте первородящей старше 30 лет, наступлении данной беременности вследствие ЭКО, крупном плоде, предлежании плаценты, рубце на матке и тд показаниях. Экстренное кесарево сечение также показано в случае нестандартных ситуаций при самостоятельных родах.

Тазовое предлежание плода
Классификация
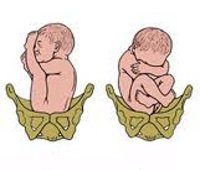
К вариантам тазового предлежания плода относятся ножные и ягодичные предлежания. На долю ножных предлежаний приходится 11-13% случаев всех тазовых предлежаний плода. Ножное предлежание может быть полным (обеими ножками), неполным (одной ножкой) или коленным (коленями плода). Ягодичные предлежания встречаются наиболее часто. В 63-75% случаев диагностируется неполное (чисто ягодичное) предлежание, при котором ко входу в малый таз прилежат только ягодицы, а ножки плода оказываются вытянутыми вдоль туловища. При смешанном ягодичном предлежании (20-24%) ко входу в малый таз обращены не только ягодицы, но и ножки плода, согнутые в коленных или тазобедренных суставах.
При различных вариантах тазового предлежания плода развитие биомеханизма родов имеет свои особенности. При чисто ягодичном предлежании, некрупном плоде и нормальных размерах таза матери возможны неосложненные самостоятельные роды. При ножном и смешанном предлежании роды через естественные родовые пути сопряжены со значительными рисками для новорожденного – асфиксией, выпадением пуповины и отдельных частей плода.
Причины
Факторы, обусловливающее тазовое предлежание плода, многочисленны и изучены не до конца. Препятствовать установлению головки ко входу в малый таз может наличие у женщины фибромы матки, опухолей яичников, анатомического сужения или неправильной формы таза, аномалий строения матки (внутриматочной перегородки, гипоплазии, двурогой или седловидной матки).
Тазовое предлежание может наблюдаться при повышенной подвижности плода, вызванной многоводием, гипотрофией или недоношенностью, гипоксией, микроцефалией, анэнцефалией, гидроцефалией и другими факторами, связанными с патологией ребенка. С другой стороны, ограниченная подвижность плода в полости матки при маловодии, короткой пуповине или ее обвитии также способствует формированию неправильного предлежания.
К тазовому предлежанию плода может приводить акушерско-гинекологический анамнез матери, отягощенный неоднократными выскабливаниями матки, эндометритами, цервицитами, многократными беременностями, абортами, осложненными родами. Данные состояния часто приводят к развитию патологического гипертонуса нижних сегментов матки, при котором головка стремится занять положение в верхних, менее спазмированных отделах полости матки. Изменение тонуса миометрия также может быть вызвано рубцом на матке, нейроциркуляторной дистонией, неврозом, переутомлением беременной, перенесенным стрессом Тазовое предлежание плода нередко сочетается с низким расположением или предлежанием плаценты.
В многочисленных наблюдениях, которые проводит акушерство и гинекология, отмечается, что тазовое предлежание плода развивается у тех женщин, которые сами были рождены в аналогичной ситуации, поэтому рассматривается вопрос о наследственной обусловленности ножных и ягодичных предлежаний.
Течение и стадии
При тазовом предлежании плода течение беременности, гораздо чаще, чем при головном, сопряжено с угрозой или самопроизвольным прерыванием, развитием гестоза и фетоплацентарной недостаточности. Эти состояния, в свою очередь, негативно влияют на созревании нервной, эндокринной и других систем плода. При тазовом предлежании у плода с 33-36 недели гестации происходит замедление процессов созревания структур продолговатого мозга, что сопровождается перицеллюлярным и периваскулярным отеком. При этом нейросекреторные клетки фетального гипофиза начинают работать с повышенной активностью, приводя к преждевременному истощению функции коркового слоя надпочечников, снижению защитно-адаптационных реакций плода.
Изменения в фетальных половых железах представлены гемодинамическими расстройствами (венозным стазом, мелкоточечными кровоизлияниями, отеком ткани), что в дальнейшем может проявиться патологией гонад – гипогонадизмом, синдромом истощения яичников, олиго- или азооспермией При тазовых предлежаниях повышается частота развития врожденных пороков сердца, ЦНС, ЖКТ, опорно-двигательного аппарата у плода. Нарушения маточно-плацентарного кровотока проявляются гипоксией, высокой частотой сердцебиений, снижением двигательной активности плода. Во время родов при тазовом предлежании плода нередко развивается дискоординированная или слабая родовая деятельность. Наиболее грубые изменения наблюдаются в случаях смешанного ягодичного или ножного предлежания.
Диагностика
Об устойчивом тазовом предлежании плода следует говорить после 34-35-ой недели гестации. До этого срока расположение предлежащей части может быть изменчивым. Тазовое предлежание плода определяется благодаря проведению наружного акушерского и влагалищного исследований.
Тазовое предлежание плода характеризуется более высоким стоянием дна матки, не отвечающим сроку гестации. Приемы наружного исследования позволяют определить в области лона мягковатую, неправильной формы, малоподвижную часть плода, не способную к баллотированию. В области дна матки, напротив, удается пальпировать крупную, округлую, твердую и подвижную часть — головку плода. Сердцебиение прослушивается выше или на уровне пупка.
При внутреннем гинекологическом исследовании в случае чисто ягодичного предлежания прощупывается объемная мягковатая часть, в которой можно различить крестец, копчик, паховый сгиб. При ножном или смешанном ягодичном предлежании удается различить стопы плода с пяточными буграми и короткими пальчиками.
Позиция и ее вид при тазовом предлежании устанавливаются по расположению спинки, крестца и межвертельной линии плода. Ягодичное предлежание плода необходимо отличать от таких вариантов головного предлежания, как лицевое и лобное. Уточнение данных в отношении тазового предлежания плода производится с помощью УЗИ, в частности, трехмерной эхографии. Функциональное состояние плода оценивается с помощью допплерографии маточно-плацентарного кровотока и кардиотокографии.
Возможные осложнения
У детей, рожденных в тазовом предлежании, нередко определяются внутричерепные травмы, энцефалопатия, травмы позвоночника, дисплазия тазобедренных суставов. При выявлении асфиксии плода или аспирации околоплодных вод требуются соответствующие реанимационные мероприятия. Новорожденные в ранний неонатальный период подлежат тщательному обследованию невролога. К типичным для тазового предлежания плода родовым травмам у женщин относятся разрывы промежности, шейки матки, влагалища и вульвы, повреждения костей таза.
Профилактическое направление предусматривает тщательное обследование и коррекцию нарушений у женщин, планирующих беременность; выявление беременных групп риска по развитию тазового предлежания плода и проведение своевременной и адекватной подготовки к родам; заблаговременный выбор тактики родов и их ведение под непрерывным контролем акушера-гинеколога.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: O32.1
МКБ-10 / O00-O99 КЛАСС XV Беременность, роды и послеродовой период / O30-O48 Медицинская помощь матери в связи с состоянием плода, амниотической полости и возможными трудностями родоразрешения / O32 Медицинская помощь матери при установленном или предполагаемом неправильном предлежании плода
Определение и общие сведения[править]
Тазовое предлежание (praesentatio pelvica) — предлежание, при котором ягодицы или ножки плода находятся над входом в малый таз.
Эпидемиология
Частота возникновения тазовых предлежаний варьирует в пределах 3-5% случаев. Роды в тазовом предлежании считаются патологическими из-за большого числа осложнений, особенно у плода.
Классификация
• Чистое ягодичное предлежание.
• Смешанное ягодичное предлежание.
• Ножные предлежания (полное и неполное).
Редкая разновидность ножного предлежания — коленное.
При чистых ягодичных предлежаниях ко входу в малый таз предлежат ягодицы плода; ножки вытянуты вдоль туловища (тазобедренные суставы согнуты, коленные — разогнуты). При смешанном ягодичном предлежании ко входу в малый таз предлежат ягодицы плода вместе с ножками.
Частота чисто ягодичного предлежания 63,2-68%, смешанного ягодичного 20,6-23,4%, ножного 11,4-13,4%. В родах возможно изменение одного типа тазового предлежания в другой.
Этиология и патогенез[править]
Факторы, способствующие возникновению тазовых предлежаний, разделяют на анатомические (и/или органические) и функциональные:
— сужение таза, аномальная форма таза;
— пороки развития матки;
— чрезмерная или ограниченная подвижность плода при многоводии, маловодии, многоплодии;
— миоматозные узлы в нижнем сегменте матки, опухоли придатков матки;
— предлежание плаценты;
— пороки развития плода;
— дискоординация родовой деятельности.
Клинические проявления[править]
Признаки тазовых предлежаний при наружном и влагалищном исследовании:
— высокое стояние дна матки, так как тазовый конец плода высоко расположен над входом в таз;
— головка плода (округлое плотное баллотирующее образование) расположена в дне матки, а ягодицы (крупная, неправильной формы, не баллотирующая предлежащая часть) — над входом в таз, что определяют при пальпации живота беременной;
— сердцебиение плода выслушивают на уровне пупка или выше.
Во время родов данные влагалищного исследования:
— при ягодичном предлежании предлежащая часть мягкая, можно прощупать щель между ягодицами, крестец, половые органы плода;
— при чистом ягодичном предлежании можно найти паховый сгиб;
— при смешанном ягодичном предлежании рядом с ягодицами прощупывают стопу, по локализации крестца уточняют позицию и вид;
— при ножных предлежаниях определяется ножка плода.
К 34-36-й неделе беременности окончательно формируется вариант предлежания плода. До 28-й недели беременности тазовое предлежание не требует лечения, достаточно динамического наблюдения. У 70% повторнобеременных и у 30% первобеременных женщин с тазовым предлежанием поворот на голову происходит спонтанно до родов.
Диагноз тазового предлежания следует установить до 32-34-й недели на основании данных УЗИ, наружного и внутреннего акушерского исследования.
Ягодичное предлежание плода, требующее предоставления медицинской помощи матери: Диагностика[править]
Наиболее информативно проведение УЗИ, позволяющее определить не только предлежание, но и размеры плода.
Позиции плода и виды позиций плода определяются по общим правилам. Для определения тактики родоразрешения определяют:
— вид тазового предлежания;
— расположение нижних конечностей при ягодичном предлежании;
— согнута головка или разогнута;
— расположение пуповины.
Дифференциальный диагноз[править]
Ягодичное предлежание плода, требующее предоставления медицинской помощи матери: Лечение[править]
Течение беременности и родов
В случаях тазового предлежания существует ряд особенностей течения беременности и родов.
• В 2-2,5 раза чаще, чем при головном, обнаруживают врожденные пороки развития плода.
• В 2,5-3 раза чаще происходят преждевременные роды. 35-40% случаев роды при сроке беременности менее 34 нед. в тазовом предлежании.
• Высокая перинатальная смертность, превышающая смертность детей при родах в головном предлежании — в 4-5 раз. При родоразрешении через естественные родовые пути у первородящих женщин с тазовым предлежанием плода перинатальная смертность повышена в 9 раз.
Тактика ведения беременности
Беременные с тазовым предлежанием, согласно приказу Министерства Здравоохранения РФ №572н от 1 ноября 2012 г., направляются в консультативно-диагностические отделения перинатальных центров.
После подтверждения тазового предлежания в сроке 30-32 нед беременности рекомендованы мероприятия, направленные на перевод тазового предлежания в головное.
В женской консультации. Для перевода тазового предлежания в головное рекомендуется комплекс гимнастических упражнений по методу Грищенко И.И., Шулешовой А.Е. или по Диканю И.Ф. Эффективность обусловлена изменением тонуса мышц передней брюшной стенки и матки в результате раздражения механо- и барорецепторов миометрия, а также в некоторой степени тренировкой вестибулярного аппарата плода.
Противопоказания к назначению корригирующей гимнастики:
— угроза прерывания беременности;
— возраст первородящей старше 30 лет;
— наличие рубца на матке;
— уродства плода;
— бесплодие и невынашивание беременности в анамнезе;
— токсикоз беременных;
— предлежание плаценты;
— аномалии развития матки;
— мало- и многоводие;
— многоплодная беременность;
— тяжелые экстрагенитальные заболевания.
При высоком тонусе матки и сроке беременности 29-37 нед показаны гимнастические упражнения по методике Диканя И.Ф. Беременная, лежа на кровати 34 раза попеременно поворачивается на правый и левый бок и лежит на каждом из них по 10 минут. Такие занятия проводятся 3-4 раза в сутки в течение 7-10 дней. После поворота плода его фиксируют бандажом.
При низком или нормальном тонусе матки за пациенткой наблюдают до 3334 нед беременности. При сохранившемся до этого срока тазовом предлежании амбулаторно до 37-38 нед рекомендуется гимнастика по методу Фомичевой В.В.
При неравномерном тонусе матки с 34 по 38 нед назначают упражнения по методике Е.В. Брюхиной.
Попытка наружного профилактического поворота плода на головку на сроке 37-38 нед проводится:
— под контролем УЗИ и КТГ;
— проведение токолиза с использованием β-адреномиметиков;
— после завершения процедуры повторить нестрессовый тест в течение 20 мин и УЗИ.
Противопоказания к проведению наружного профилактического поворота плода на головку:
а) абсолютные:
— кесарево сечение показано по другим показаниям;
— патологическая КТГ (кардиотокография);
— аномалии матки, препятствующие повороту;
— дородовое излитие вод;
— многоплодие (кроме поворота второго плода);
— рубец на матке;
— аномалии плода;
— отказ пациентки;
б)относительные:
— синдром задержки роста плода с нарушением плодово-плацентарного кровотока при допплеровском исследовании;
— преэклампсия;
— маловодие;
— аномалии плода;
— неустойчивое положение плода.
Плановая госпитализация на сроке 37-39 нед беременности.
Согласно приказу Министерства Здравоохранения РФ №572н от 1 ноября 2012 г., тазовое предлежание — критерий направления беременных женщин в акушерские стационары второго или третьего уровней.
В стационаре проводятся:
— изучение акушерского анамнеза и экстрагенитальной патологии;
— УЗИ при тазовом предлежании помимо общепринятого обследования должно включать определение следующих параметров:
— аномалии развития плода;
— определение степени разгибания головки плода (согнута, разогнута, нейтральное положение).
— рентгенопельвиметрия (компьютерная томографическая пельвиметрия, магнитно-резонансная пельвиметрия) проводится по показаниям;
— оценка состояния плода (нестрессовый тест и др.);
— оценка готовности организма женщины к родам;
— прогнозирование родов и выбор акушерской тактики.
Тактика ведения самопроизвольных родов
Роды при тазовом предлежании ведутся врачом.
I период родов:
— мониторный контроль состояния плода, аускультация плода в родах каждые 30 мин;
— оценка сократительной деятельности матки, ведение партограммы;
— своевременное обезболивание и введение спазмолитических препаратов;
— своевременная диагностика осложнений, их коррекция и определение дальнейшей тактики.
II период родов:
— мониторный контроль, аускультация плода после каждой потуги;
— внутривенное введение утеротонических средств для профилактики слабости потуг;
— рассечение промежности;
— ручное пособие в зависимости от типа тазового предлежания.
При родах в чистом ягодичном предлежании используют ручное акушерское пособие по Цовьянову после прорезывания ягодиц. В основе пособия по Цовьянову — сохранение нормального членорасположения плода и предупреждение развития таких серьезных осложнений, как запрокидывание ручек и разгибание головки. Ножки при рождении плода прижимают к туловищу, не давая тем самым им родиться раньше времени. Кроме того, ножки плода прижимают к груди скрещенные ручки, что предупреждает их запрокидывание. Поскольку на уровне грудной клетки объем туловища вместе со скрещенными ручками и ножками больше, чем объем головки, она рождается без затруднений. При прорезывании ягодиц их захватывают обеими руками так, чтобы большие пальцы легли на прижатые к животу бедра плода, а остальные пальцы — на поверхности крестца. Благодаря такому расположению рук удобно способствовать физиологическому течению механизма родов — движению рождающегося туловища вверх, по оси родового канала. По мере рождения туловища плода врач, держа руки у вульварного кольца, придерживает корпус плода, осторожно прижимая большими пальцами вытянутые ножки к животу, а остальные пальцы, перемещая по спинке. Следует стремиться к тому, чтобы ножки плода не выпали раньше, чем родится плечевой пояс.
Следующая после прорезывания ягодиц потуга обычно приводит к быстрому рождению плода до пупочного кольца, а затем и до нижних углов лопаток. В это время поперечник плода переходит в один из косых размеров, а к моменту рождения плечевого пояса — в прямой размер выхода. Ягодицы плода необходимо направлять в этот момент несколько на себя, чтобы облегчить рождение ручки, обращенной кпереди. В момент рождения ручки, обращенной кзади, плод приподнимают. Одновременно с рождением задней ручки обращенной кзади, выпадают ножки плода, из половой щели прорезывается подбородок.
Для последующего рождения головки по методу Цовьянова туловище плода приподнимают вверх и постепенно укладывают на живот роженицы.
Рождение головки по Брахту напоминает метод Цовьянова. Дополнительно ассистент производит умеренное давление на головку плода, чтобы исключить ее разгибание. При затрудненном рождении головка плода может быть выведена по методу Морисо-Левре.
При смешанном ягодичном предлежании ручное пособие оказывают с момента появления из половой щели нижних углов лопаток. Далее выполняют классическое ручное пособие при тазовых предлежаниях (освобождение плечевого пояса и освобождение последующей головки плода).
При ножных предлежаниях ножки не расширяют родовые пути настолько, чтобы по ним беспрепятственно прошли плечевой пояс и головка плода, поэтому высок риск возникновения таких осложнений, как запрокидывание ручек, разгибание головки и ущемление плода в маточном зеве. Единственный способ предотвращения этих осложнений — достижение полного открытия шейки матки к моменту изгнания плечевого пояса и головки. Для этого необходимо задержать рождение ножек до полного открытия шейки матки.
С этой целью применяют метод, предложенный Цовьяновым. Пособие выполняют следующим способом: стерильной салфеткой покрывают наружные половые органы роженицы и ладонной поверхностью правой руки противодействуют преждевременному выпадению ножек из влагалища. В результате плод во влагалище «садится на корточки» и ножное предлежание переходит в смешанное ягодичное предлежание. Происходит сильное раздражение тазового сплетения, в результате чего усиливаются схватки и потуги.
После полного раскрытия маточного зева прекращают оказание ручного пособия, роды ведут как при чистом ягодичном предлежании. На сегодняшний день данное пособие практически не применяется в связи с высоким риском интранатального травматизма.
Классическое ручное пособие при тазовых предлежаниях (освобождение плечевого пояса и последующей головки) оказывают после рождения туловища до нижних углов лопаток при нарушении физиологического членорасположения плода.
При наличии условий операцию экстракции плода за тазовый конец целесообразно заменить абдоминальным родоразрешением из-за высокого риска травмы матери и плода. Во время родов показания к кесареву сечению те же, что и во время беременности. Кроме того, может появиться необходимость производства кесарева сечения при следующих осложнениях родов:
— выпадение пульсирующей петли пуповины и/или мелких частей плода при тазовом предлежании и неполном открытии шейки матки;
— не корригируемые нарушения сократительной деятельности матки (слабость, дискоординация);
— ножное предлежание плода, образующееся в родах после излития околоплодных вод.
Профилактика[править]
Прочее[править]
Механизм родов при тазовых предлежаниях
1. Первый момент — внутренний поворот ягодиц. Он начинается при переходе ягодиц из широкой части полости таза в узкую и происходит таким образом, что в выходе таза поперечный размер ягодиц стоит в прямом размере таза, ягодица обращенная кпереди подходит под лонную дугу, а ягодица обращенная кзади устанавливается над копчиком. Туловище плода совершает незначительное боковое сгибание выпуклостью вниз в соответствии с изгибом оси таза.
2. Второй момент — боковое сгибание поясничной части позвоночника плода. Дальнейшее поступательное движение плода приводит к большему боковому сгибанию позвоночника плода. Ягодица обращенная кзади выкатывается над промежностью и вслед за ней из-под лонного сочленения окончательно выходит ягодица обращенная кпереди. Плечики вступают своим поперечным размером в тот из косых размеров входа в таз, через который прошли и ягодицы. Туловище поворачивается несколько кпереди.
3. Третий момент — внутренний поворот плечиков и связанный с этим наружный поворот туловища. Этот поворот завершается установлением плечиков в прямом размере выхода. Плечико обращенное кпереди подходит под лонную дугу, а заднее устанавливается перед копчиком над промежностью.
4. Четвертый момент — боковое сгибание шейногрудной части позвоночника. В этот момент происходит рождение плечевого пояса и ручек.
5. Пятый момент — внутренний поворот головки. Головка вступает малым косым размером в косой размер входа в таз, противоположный тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого стреловидный шов оказывается в прямом размере выхода, а подзатылочная ямка — под лонным сочленением.
6. Шестой момент — сгибание головки и ее прорезывание: над промежностью последовательно выкатываются подбородок, рот, нос, лоб и темя плода. Прорезывается головка малым косым размером, как и при затылочном предлежании. Реже происходит прорезывание головки подзатылочно-лобным размером, что приводит к сильному растяжению и разрыву промежности.
Механизм родов при ножных предлежаниях отличается тем, что первыми из половой щели вместо ягодиц показываются ножки (при полном ножном предлежании) или ножка (при неполном ножном предлежании), разогнутой (предлежащей) ножкой бывает, как правило, передняя.
Родовая опухоль при ягодичных предлежаниях расположена на ягодицах (при первой позиции — на левой ягодице, при второй — на правой), при ножных — на ножках, которые от этого становятся отечными и сине-багровыми. Часто родовая опухоль переходит с ягодиц на наружные половые органы плода, что выглядит как отек мошонки или половых губ.
Источники (ссылки)[править]
Акушерство [Электронный ресурс] : национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — (Серия «Национальные руководства»). — https://www.rosmedlib.ru/book/ISBN9785970433652.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
