Норма риск по синдрому дауна норма
Высокий риск синдрома Дауна?

Синдром Дауна не является болезнью, это патология которую невозможно предотвратить и вылечить. У плода с синдромом Дауна в 21-й паре хромосом имеется третья дополнительная хромосома, в итоге их количество составляет не 46, а 47. Синдром Дауна наблюдается у одного из 600-1000 новорожденных от женщин в возрасте после 35. Причина, по которой это происходит, до конца не выяснена. Врач из Англии Джон Лэнгдон Даун первым описал этот синдром в 1866 году, а в 1959 году французский профессор Лежен доказал, что это связано с генетическими изменениями.
Известно, что половину хромосом дети получают от матери, а половину – от отца. Поскольку нет ни одного эффективного метода лечения синдрома Дауна, болезнь считается неизлечимой, можно принять меры и при желании родить ребенка здоровым, обратиться в медико-генетическую консультацию, где на основании хромосомного анализа родителей будет определено, родится ребенок здоровым или с синдромом Дауна.
В последнее время такие дети рождаются чаще, связывают это с поздним замужеством, с планированием беременности в возрасте 40 лет. Также считается, что если бабушка родила свою дочь после 35, то внуки могут родиться с синдромом Дауна. Хотя дородовая диагностика – сложный процесс обследования, её проведение очень необходимо для того, чтобы была возможность прервать беременность.
Что же являет собой синдром Дауна. Обычно он может сопровождаться задержкой моторного развития. Такие дети имеют врожденные пороки сердца, патологию развития органов желудочно-кишечного тракта. 8% больных с синдромом Дауна болеют лейкемией. Медикаментозное лечение может стимулировать психическую деятельность, нормализовать гормональный дисбаланс. С помощью физиотерапевтических процедур, массажа, лечебной гимнастики можно помочь ребенку приобрести навыки необходимые для самообслуживания. Синдром Дауна связан с генетическим нарушением, но не всегда это приводит к нарушению физического и умственного развития ребенка. Такие дети, а в будущем взрослые люди могут участвовать во всех сферах жизни, некоторые из них становятся актерами, спортсменами и могут заниматься общественными делами. Как будет развиваться человек с данным диагнозом зависит во многом от того окружения в котором он растет. Хорошие условия, любовь и забота способствуют полноценному развитию.
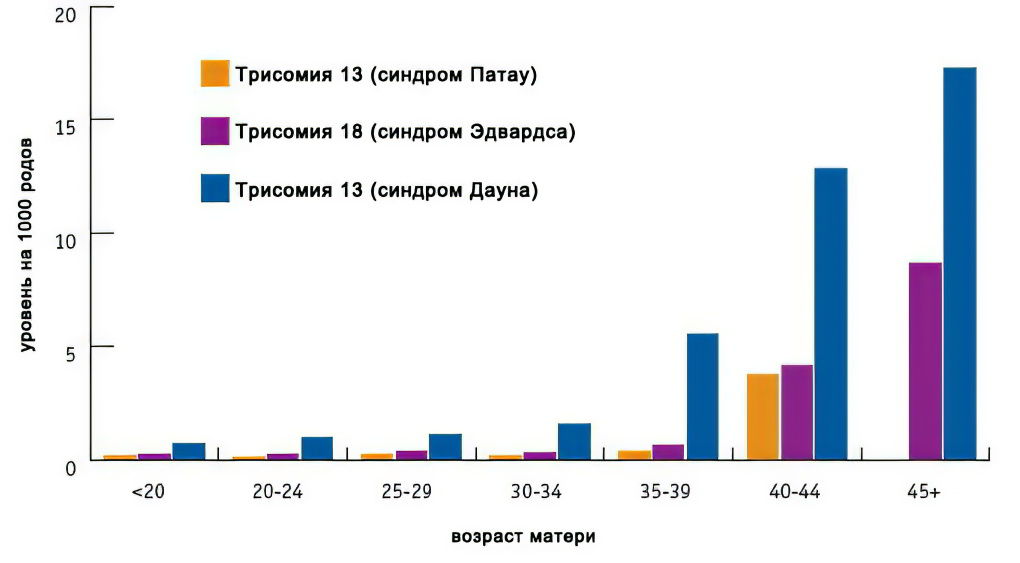
Таблица риска синдрома Дауна, по возрастам
Вероятность синдрома Дауна зависит от возраста матери, но его можно выявить генетическим тестом на ранних стадиях беременности, а в некоторых случаях ультразвуком. Вероятность наличия у ребенка синдрома Дауна при рождении ниже, чем на более ранних стадиях беременности, т.к. некоторые плоды с синдромом Дауна не выживают.
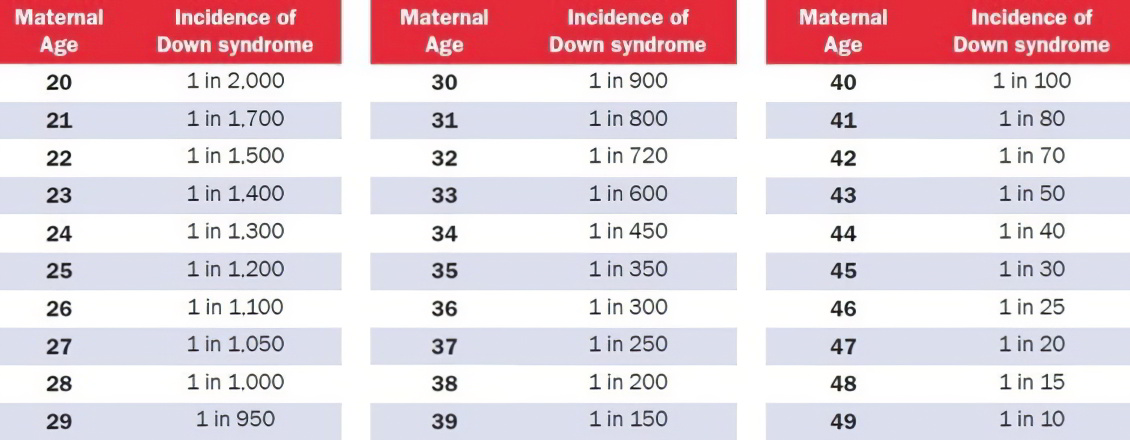
Какой риск считается низким, а какой – высоким?
В Израиле риск синдрома Дауна считается высоким, если он выше, чем 1:380 (0.26%). Всем, кто находится в этой группе риска нужно пройти проверку околоплодных вод. Этот риск приравнивается к риску у тех женщин, которые забеременели в возрасте 35 лет и старше.
Риск ниже, чем 1:380 считается низким.
Но надо учитывать, что эти границы могут быть плавающими! Так, например, в Англии, высоким уровнем риском считается риск выше 1:200 (0.5%). Это происходит по той причине, что одни женщины считают риск 1 к 1000 – высоким, а другие 1 к 100 – низким, так как при таком риске у них шанс на рождение здорового ребенка равен 99%.
Факторы риска синдрома Дауна, Эдвардса, Патау
Основными факторами риска являются возраст (особо значимо для синдрома Дауна), а также воздействие радиации, некоторых тяжелых металлов. Следует учитывать, что даже без факторов риска плод может иметь патологию.
Как видно из графика, зависимость величины риска от возраста наиболее значима для синдрома Дауна, и менее значима для двух других трисомий:

Скрининг риска синдрома Дауна
На сегодняшний день всем беременным, кроме полагающихся анализов рекомендуется проходить скрининговый тест для выявления степени риска синдрома Дауна по рождению ребенка и врожденным порокам плода. Наиболее продуктивное обследование бывает на 11 неделе + 1 день или на 13 неделе + 6 дней при копчико-теменном размере эмбриона от 45 мм до 84 мм. Беременная женщина может пройти обследование, и использовать для этого специфическое УЗИ.
Более точный диагноз ставится при помощи биопсии ворсин хориона и исследования амниотической жидкости, которая забирается с помощью специальной иглы непосредственно из плодного пузыря. Но каждая женщина должна знать, что такие методы сопряжены с риском осложнений беременности таких как выкидыш, инфицирования плода, развития тугоухости у ребенка и многое другое.
Полный комбинированный скрининг I – II триместра беременности позволяет выявить врожденные пороки у плода. Что же включает данный тест? Во-первых, необходимо ультразвуковое исследование в 10-13 недель беременности. Расчет риска производится по определению наличия носовой кости, по ширине шейной складки плода, где скапливается подкожная жидкость в первом триместре беременности.
Во вторах берется анализ крови на хорионический гонадотропин в 10-13 недель и на Альфа-фетопротеин в 16-18 недель. Данные комбинированного скрининга обрабатываются по специальной компьютерной программе. Учеными предложена новая методика скрининга – объединение оценки результатов, полученных в ходе исследований в первом и во втором триместрах. Это позволяет обеспечить единую оценку риска возникновения синдрома Дауна при беременности.
Для первого триместра используются результаты определения РАРР-А и измерения толщины воротникового пространства, а для второго триместра – используются сочетания АФП, неконъюгированного эстриола, ХГ и ингибина-А. Применение интегральной оценки для скринингового обследования позволяет после инвазивных вмешательств снижать частоту прерывания беременности для плодов с нормальным кариотипом по результатам цитогенетической диагностики.
Интегральное и биохимическое тестирование для скрининга синдрома Дауна позволяет дополнительно выявлять больше случаев хромосомных аномалий. Это способствует предотвращению нежелательных прерываний беременности, возникающих в результате амниоцентеза или биопсии ворсин хорион.
 Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Источник
Мне сорок лет, четвертый ребенок. Во время беременности на скринингах мне поставили высокий риск Синдрома Дауна у малыша — сначала 1:6, потом 1:4 и 1:2.
Высокий риск считается уже от 1:250, поэтому, когда я увидела эти цифры, у меня потемнело в глазах.
На УЗИ носовую кость сначала не видели, а потом она была значительно меньше нормы: в два раза меньше самого минимального значения.
Я бросилась искать информацию о синдроме, рисках и вообще всем, что с этим связано. Информацию собирала в интернете на сайтах и форумах, что-то мне рассказывали люди, которые воспитывали или общались с детками, у которых такой синдром.
Я хочу поделиться своим опытом, потому что возможно кто-то также, как и я, окажется в ситуации, когда не знаешь, что делать, у кого спрашивать, и от этого незнания голова разрывается на части. Эмоциональную сторону я намеренно опущу, потому что то напряжение, в котором я была эти полгода, описать невозможно.
Первый скрининг делается на сроке 11-13 недель и включает в себя УЗИ и анализ крови на ряд показателей. На УЗИ смотрят воротниковую зону, носовую кость, кровоток.
У меня носовую кость на тринадцатой неделе не обнаружили и отправили в ЦПСИР переделать через неделю. Через неделю кость также не увидели. Все другие показатели были в норме. В анализе крови при учете первого УЗИ ХГЧ была чуть выше нормы (2,57 при норме 0,5- 2,5 моль), при учете второго УЗИ – 2,7 моль. Повышенный ХГЧ также считается маркером СД у ребенка. Меня отправили к генетику тут же в соседний кабинет. Генетик очень сухим языком еще раз повторила цифры и рекомендовала сделать амниоцентез, то есть анализ, когда иглой берется амниотическая жидкость и считают хромосомы.
На более ранних сроках, 9-13 недель, делают биопсию хориона, но я уже не успевала. На более позднем – после 22 недель – кардоцентез, когда берут кровь из пуповины ребенка.
Что я поняла уже постфактум: после 35 лет коэффициент риска с каждым годом сильно возрастает. То есть в мои 40 лет он уже 1:75 просто априори без анализов и УЗИ. А в 48 лет он будет гораздо больше. При норме УЗИ на чуть повышенный хгч никто бы не обратил внимания, но 40 лет, отсутствие носовой кости и 2,7 вместо 2,5 моль в итоге превратились в риск 1:4.
Я сделала неинвазивный тест — сдала анализ крови Пренетикс на определение распространенных хромосомных аномалий. Результат пришел отрицательный. Я решила не делать амниоцентез, хотя сдала все анализы и была готова. На следующий день мы улетали, а это все-таки маленькая операция, рекомендуется покой и есть небольшая, но угроза выкидыша. Я читала о таких случаях, причем, когда женщина теряла здорового ребенка. Плюс я приняла решение оставить малыша в любом случае, и результат бы уже ничего не решил.
Первый раз носовую кость увидели на экспертном УЗИ в 16 недель, она была 2 мм и отставала где-то на месяц.
Все это время я мониторила интернет и искала информацию. На одном из форумов был опрос мам, у которых родились дети с СД, о том, когда они узнали о диагнозе. Результаты получились примерно такие: 40% мам имели риски на скрининге или даже знали о диагнозе, сдав анализ, но решили рожать. У 40% и скрининг, и УЗИ были в норме. И 20% не делали никаких исследований.
В интернете я нашла несколько ложноположительных результатов неинвазивных тестов, но ни одного ложноотрицательного. У одной моей знакомой были плохие целых два анализа – биопсия хориона и неинвазивный тест, показавший не СД, но другую патологию. Только амниоцентез снял все риски.
Когда я пришла в ЦПСИР на второй скрининг в 21 неделю, меня отругали, что я отказалась от амниоцентеза, сказали, что неинвазивные тесты — это ерунда и таких ложноотрицательных результатов бывает достаточно. В частности, есть мозаичная форма СД, когда часть клеток имеют дополнительную 21ую хромосому, а часть нет, и эту форму могут не диагностировать, если в анализ попадут клетки с обычным рядом хромосом. На этом скрининге носовая кость была 5,1 мм при минимуме 5,7, и риск уже 1:2. В 32 недели носовая кость была в два раза меньше допустимого минимума.
В роддоме на УЗИ уже перед родами меня стали пугать, что у ребенка гиперэхогенный кишечник, что является одним из маркеров генетических патологий, но срок уже был 41 неделя и, скорее всего, в кишечнике у ребенка был меконий.
Также говорили, что неинвазивный тест надо было делать развернутый, не на четыре распространенные патологии, так как гипоплазия носовой кости (слишком маленькая кость) — это маркер не только СД, но и других генетических отклонений.
Первой моей фразой после рождения ребенка была: «Есть ли у него нос?».
Нос был, причем вполне приличный.
Родился обычный ребенок.
Я сейчас задаю себе вопрос: а нужны ли эти скрининги? Я понимаю, что есть другие патологии, кроме Синдрома Дауна, более сложные и опасные, и, возможно, для их диагностики на раннем сроке скрининг очень важен. Но сколько женщин с риском СД у ребенка решили не ждать 16 недель и амниоцентеза и сделали аборт, чтобы не упустить время?
Амниоцентез делается на сроке 16-18 недель, какое-то еще время нужно для получения результата. В итоге срок уже большой и женщину отправляют на искусственные роды. Я даже писать не буду о том, как они происходят: это страшно.

Что бы я точно добавила в том же ЦПСИРЕ или консультациях — это должность психолога, который должен сидеть в кабинете рядом с генетиком и по-человечески объяснять и рассказывать женщине все за и против в любом решении, которое она примет.
Мне повезло — рядом оказались люди, которые поддержали меня, рассказали, что даже если риск подтвердится и у ребенка будет СД — это не так страшно, как описывают врачи по старым исследованиям, проводившимся в интернатах, где и обычные дети не будут психологически здоровыми. Но скольких женщин, особенно в глубинке, убеждают делать аборт при риске, значительно меньшем, чем у меня?
Что касается финансовой стороны исследований: все скрининги, инвазивные анализы, амниоцентез и другие делаются бесплатно в рамках ОМС, неинвазивный пренатальный тест «Пренетикс» стоил 29 000 рублей, периодически на него бывают скидки до 10 000 рублей. Расширенный анализ будет стоить около 60 000 рублей. Также и неинвазивные, и инвазивные анализы определяют пол ребенка.
За экспертное УЗИ я заплатила 5500 рублей.
Очень надеюсь, что все, написанное выше, поможет не унывать женщинам, которые оказались в ситуации, похожей на мою. Риск — это всего лишь риск, а не диагноз. И машина, и люди могут ошибаться.
Анастасия А.
Источник
Скрининговые обследования помогают выявить риск хромосомных заболеваний у ребенка еще до его рождения. В первом триместре беременности проводят УЗИ и биохимический анализ крови на ХГЧ и РАРР-А. Изменения этих показателей могут указывать на повышенный риск синдрома Дауна у будущего ребенка. Посмотрим, что означают результаты этих анализов.
На каком сроке?
Скрининг 1 триместра делают на сроке от 11 недель до 13 недель и 6 дней (срок рассчитывают от первого дня последней менструации).
Признаки синдрома Дауна на УЗИ
Если у ребенка есть синдром Дауна, то уже на сроке 11-13 недель УЗИст может обнаружить признаки этого заболевания. Есть несколько признаков, которые указывают на повышенный риск синдрома Дауна у ребенка, но наиболее важным является показатель, который называется Толщина Воротникового Пространства (ТВП).
Толщина воротникового пространства (ТВП) имеет синонимы: толщина шейной складки, шейная складка, воротниковое пространство, шейная прозрачность и др. Но все эти термины обозначают одно и то же. Замечено, что если шейная складка плода толще 3 мм, то риск синдрома Дауна у него повышен.
Для того чтобы данные УЗИ были действительно правильными, нужно соблюдать несколько условий:
УЗИ первого триместра производится не раньше 11 недели беременности (от первого дня последней менструации) и не позднее 13 недель и 6 дней.
Копчико-теменной размер (КТР) должен быть не менее 45 мм.
Если положение ребенка в матке не позволяет адекватно оценить ТВП, то врач попросит вас подвигаться, покашлять, либо легонько постучать по животу – для того, чтобы ребенок изменил положение. Либо врач может посоветовать прийти на УЗИ чуть позже.
Измерение ТВП может проводиться с помощью УЗИ через кожу живота, либо через влагалище (это зависит от положения ребенка).
Хоть толщина воротникового пространства является наиболее важным параметром в оценке риска синдрома Дауна, врач также учитывает другие возможные признаки отклонений у плода:
Носовая косточка в норме определяется у здорового плода уже после 11 недели, однако отсутствует примерно в 60-70% случаев, если у ребенка есть синдром Дауна. Тем не менее, у 2% здоровых детей носовая кость может не определяться на УЗИ.
Кровоток в венозном (аранциевом) протоке должен иметь определенный вид, считающийся нормой. У 80% детей с синдромом Дауна нарушен кровоток в аранциевом протоке. Тем не менее, у 5% здоровых детей также могут обнаружиться такие отклонения.
Уменьшение размеров верхнечелюстной кости может указывать на повышенный риск синдрома Дауна.
Увеличение размеров мочевого пузыря встречается у детей с синдромом Дауна. Если мочевой пузырь не виден на УЗИ в 11 недель, то это не страшно (такое бывает у 20% беременных на этом сроке). Но если мочевой пузырь не заметен, то врач может посоветовать вам прийти на повторное УЗИ через неделю. На сроке 12 недель у всех здоровых плодов мочевой пузырь становится заметен.
Частое сердцебиение (тахикардия) у плода также может говорить о повышенном риске синдрома Дауна.
Наличие только одной пупочной артерии (вместо двух в норме) повышает риск не только синдрома Дауна, но и других хромосомных заболеваний (синдром Эдвардса и др.)
Норма ХГЧ и свободной β-субъединицы ХГЧ (β-ХГЧ)
ХГЧ и свободная β (бета)-субъединица ХГЧ – это два разных показателя, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для ХГЧ в зависимости от срока беременности в неделях можно посмотреть тут.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
9 недель: 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ
10 недель: 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ
11 недель: 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ
12 недель: 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ
13 недель: 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если ХГЧ не в норме?
Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.
Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
8-9 недель: 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ
9-10 недель: 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ
10-11 недель: 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ
11-12 недель: 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ
12-13 недель: 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ
13-14 недель: 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ
Внимание! Нормы в мЕД/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если РАРР-А не в норме?
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства. Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что такое риск и как он рассчитывается?
Как вы уже могли заметить, каждый из показателей биохимического скрининга (ХГЧ и РАРР-А) может измеряться в МоМ. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
Но все же, на ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так:
Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
Тест положительный – высокий риск синдрома Дауна у ребенка. Значит, вам необходимо более тщательное обследование для уточнения диагноза. Вам может быть рекомендована биопсия ворсин хориона или амниоцентез.
Тест отрицательный – низкий риск синдрома Дауна у ребенка. Вам понадобится пройти скрининг второго триместра, но дополнительные обследования не нужны.
Что делать, если у меня высокий риск?
Если в результате скрининга у вас был обнаружен высокий риск рождения ребенка с синдромом Дауна, то это еще не повод впадать в панику, и уж тем более, прерывать беременность. Вас направят на консультацию к врачу генетику, который еще раз посмотрит результаты всех обследований и при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез.
Как подтвердить или опровергнуть результаты скрининга?
Если вы считаете, что скрининг вам был проведен неверно, то вы можете повторить обследование в другой клинике, но для этого нужно будет повторно сдать все анализы и пройти УЗИ. Это будет возможно, только если срок беременности на этот момент не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
Источник
