Неврома мортона код мкб
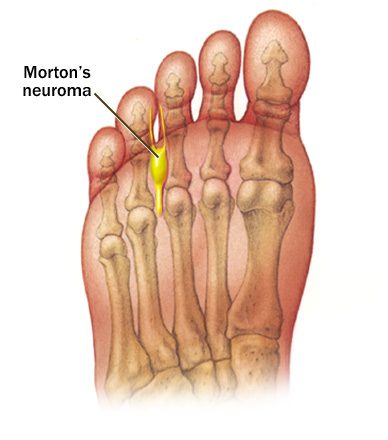
Неврома Мортона — это доброкачественное утолщение, представляющее собой разрастание фиброзной ткани на стопе в области подошвенного нерва стопы. Данное заболевание упоминается как метатарзалгия Мортона, синдром Мортона, болезнь Мортона, межпальцевая неврома, неврома стопы, периневральный фиброз и синдром мортоновского пальца.
Развивается патологическое новообразование в основном в области третьего межплюсневого промежутка (область основания между третьим и четвёртым пальцами на стопе). В основном встречается одностороннее поражение нерва, но крайне редко наблюдается и двухстороннее.
Этиология[править | править код]
Патогенез[править | править код]
Механизм развития невромы Мортона изучен недостаточно, однако предложен ряд гипотез. При изучении морфологического материала были сделаны выводы о том, что при данной патологии на межплюсневой веточке большеберцового нерва возникает утолщение, при этом исследователь полагал, что это не истинная неврома, а псевдоневрома, подобная той, которая развивается в стволе срединного нерва выше места его компрессии при синдроме запястного канала. Позже были описаны изменения, которые колебались от утолщения стенки до полной облитерации просвета артерии, питающей нерв и прилегающие ткани на данном участке стопы, было сделано заключение об ишемической природе патологического процесса [7]. В настоящее время считают, что пусковым моментом являются повторные, множественные микротравмы и компрессия нерва, который проходит между 3-й и 4-й плюсневыми костями, вследствие чего происходят утолщение поперечной межплюсневой связки стопы, разделение ее на волокна и формирование отека. Так называемая патологическая межплюсневая связка стопы ведет к постоянному сдавлению и смещению медиального подошвенного нерва и сопровождающих его сосудов, вызывая его ишемию [8]. Современные исследования показали, что средний размер невромы в длину составляет 0,95–1,45 см, а в ширину — 0,15–0,65 см, т. е. это образование вытянутой, веретенообразной формы.
Клиника[править | править код]
Бессимптомное протекание метатарзалгии Мортона возможно в случае, если размер невромы менее 5 мм [2]. Прогрессирование заболевания ведет к появлению сначала стреляющих, ноющих болей в области 3–4-го пальцев стопы, возникающих после физической нагрузки[1], в сочетании с парестезиями, аллодинией и другими расстройствами чувствительности. В ночное время дискомфортные ощущения в стопе практически не появляются. Если пациент вовремя не обращается за медицинской помощью, симптомы заболевания нарастают. С течением времени увеличиваются частота и интенсивность болей, сокращается временной промежуток от момента начала нагрузки и до возникновения симптомов. В итоге боли приобретают острый, жгучий характер, начинают появляться в состоянии покоя, часто формируется ощущение присутствия чужеродного предмета в обуви, но при этом внешних изменений в стопе не наблюдается. При пальпации болевые ощущения резко усиливаются. Параллельно с прогрессированием болевого синдрома возможно нарастание сенсорных расстройств, вплоть до анестезии.
Диагностика[править | править код]
Клиническая диагностика данного патологического состояния несложна. Прежде всего она основывается на характерной локализации болевого синдрома. При пальпаторной компрессии 3-го межплюсневого промежутка в течение 30–60 с пациент, как правило, начинает испытывать онемение и ощущение жжения. Двигательные расстройства нехарактерны. Сенсорные нарушения подтверждают невральное поражение.
Говоря об инструментальных исследованиях метатарзалгии Мортона, необходимо отметить, что магнитно-резонансная томография, к сожалению, не всегда подтверждает клинический диагноз и в ряде случаев дает сомнительные результаты. Выполнение компьютерной томографии стопы редко дает какую-либо информацию в связи с отсутствием отложения минералов в данном мягкотканном образовании. Однако благодаря методам рентгенографии иногда можно определить узурацию кости в месте сдавления невромой.
Ультразвуковое исследование является одним из ведущих методов диагностики состояния мягкотканных структур стопы. Однако в нашей стране использование УЗИ для диагностики заболеваний периферических нервов недостаточно развито.
Регресс болевого синдрома после лечебно-диагностической блокады межплюсневого нерва раствором местного анестетика является убедительным признаком, свидетельствующим в пользу невромы.
Боль в стопе и пальцах часто наблюдается в клинической практике, в большинстве случаев она вызвана деформацией стопы, отмечающейся при различных патологических состояниях, в частности при плоскостопии или хроническом тендините ахиллова сухожилия. Вместе с тем при существенной деформации стоп не всегда развивается выраженный болевой синдром, как, например, у пациентов при наследственной спастической параплегии [14].
Дифференциальная диагностика невромы Мортона проводится с такими заболеваниями, как синовит плюснефалангового сустава, стресс-переломы плюсневых костей, артрит плюснефаланговых суставов, остеонекроз головок плюсневых костей, опухолевые поражения кости, заболевания поясничного отдела позвоночника с иррадиацией боли в область межплюсневых промежутков.
Лечение[править | править код]
На начальных этапах развития заболевания проводится консервативное лечение. Первыми рекомендациями лечащего врача являются: разгрузка стоп, периодическое использование плюсневых прокладок и подъемников, ношение обуви с ретрокапитальной опорой. Суть этих методов заключается в снижении давления на нервный ствол. Использование ортопедических стелек, изготовленных по индивидуальному заказу, повышает эффективность консервативного лечения. С их помощью удается, во‑первых, уменьшить нагрузку на переднюю область стопы и привести в норму состояние поперечного свода; во‑вторых, снизить давление костей и связок на поврежденный нерв, что позволяет остановить развитие болезни; в‑третьих, устранить воспалительный процесс в нервных волокнах и тканях, что значительно уменьшает или полностью ликвидирует болевые ощущения; в‑четвертых, восстановить строение стопы, обеспечив тем самым правильную походку.
В случае если болевой синдром не выражен, возможно применение многокомпонентных компрессов с димексидом, нестероидными противовоспалительными препаратами и местными анестетиками в комплексе с мышечными релаксантами и мануальной терапией. При недостаточном эффекте выполняются инъекции глюкокортикостероидов в межплюсневый промежуток с тыльной стороны стопы, что в половине случаев приводит к улучшению течения заболевания, а в трети случаев — к полному выздоровлению. При наличии у пациента деформирующего артроза возможно назначение профилактической терапии хондропротекторами.
В случае резистентности к консервативным методам лечения больным предлагается оперативное лечение. При этом имеется несколько различных подходов к лечению синдрома Мортона хирургическим путем.
Наиболее распространенная операция, выполняемая под местной анестезией, — удаление невромы. Поскольку она является частью нерва, гипертрофированный и воспаленный его участок иссекается. В большинстве случаев это устраняет болевой синдром, но, как правило, на стопе остается небольшой участок невыраженного онемения, который почти всегда не ощущается, пока пациент не дотронется до него. Двигательная и опорная функции стопы не страдают. Процесс реабилитации в среднем составляет 2–4 нед., в течение которых больному рекомендуют уменьшить нагрузку на стопу.
Некоторые хирурги считают, что иссечение воспаленного участка нерва в качестве первичного хирургического метода слишком радикально. Операция по рассечению (релизу) поперечной связки между плюсневыми костями устранит сдавление нерва. Одним из преимуществ этого метода является отсутствие сенсорных расстройств. В том случае, если эта операция не приводит к успеху, возможно иссечение невромы.
Остеотомия 4-й плюсневой кости является наименее используемым методом оперативного лечения рассматриваемой патологии. Суть вмешательства состоит в том, чтобы за счет смещения головки 4-й плюсневой кости после остеотомии (искусственного перелома) достичь декомпрессии нерва. Такая манипуляция выполняется под рентгеновским контролем через разрез или прокол кожи, не превышающий 2 мм.
Анализ эффективности хирургического лечения невромы Мортона показал наличие отличных результатов (полное отсутствие болевого синдрома и другой симптоматики) в 45% случаев, хороших (значительное уменьшение болевого синдрома и почти полный регресс неврологической симптоматики) — в 32%, в 15% случаев исходы были удовлетворительными (болевой синдром уменьшился незначительно, неврологическая симптоматика сохраняется), в 8% — неудовлетворительными (операция не принесла какого-либо улучшения). Низкая эффективность оперативных вмешательств связывается с формированием истинной ампутационной невромы в области проксимальной части межплюсневого нерва.
История[править | править код]
Впервые описана американским хирургом Томасом Джорджем Мортоном (1835—1903)
Примечания[править | править код]
- ↑ Издание для практикующих врачей «Русский медицинский журнал». Неврома Мортона. www.rmj.ru. Дата обращения 28 января 2019.
Источник
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Межпальцевая неврома, Метатарзалгия Мортона Синдром мортоновского пальца.
Названия
Неврома Мортона.

Неврома Мортона
Синонимы диагноза
Межпальцевая неврома, Метатарзалгия Мортона Синдром мортоновского пальца.
Описание
Неврома Мортона является болезненным состоянием, которое возникает в области стоп, чаще всего между третьим и четвертым пальцами. Неврома Мортона может быть болезненной, пациенты это описывают ощущение, «слово камешекв ботинке».
Симптомы
Неврома Мортона представляет собой утолщение ткани вокруг одного нервов, ведущих к пальцам ног. В некоторых случаях, неврома Мортона вызывает острые, жгучие боли в стопе. Также бывает онемение.
Неврома Мортона может возникать в ответ на раздражение, травму или давление. Общие методы лечения невриномы Мортона включать в себя ношение ортопедической обуви и прменени специальных стелек. Иногда могут быть необходимыми инъекции кортикостероидов или хирургическое вмешательство.
Как правило, нет никаких внешних признаков невромы Мортона. Однако, у пациента могут возникнуть следующие симптомы:
1. Ощущение, как будто Вы стоите «на камешке в ботинке».
2. Жгучая боль в стопе, которая отдает в пальцы.
3. Покалывание или онемение в пальцах ног.
Лучше не игнорировать любую боль в ногах, которая длится дольше, чем несколько дней. Обратитесь к врачу, если Вы испытываете жгучую боль в стопе, которая не уменьшается, несмотря на смену обуви и изменение действий, которые могут вызвать дискомфорт ног.
Причины
Причина развития невромы Мортона доподлинно неизвестна. Существует связь между развитим этой патологии и раздражением стопы, давлением или травмой одного из нервов, которые ведут к пальцами ног. Рост утолщенной нервной ткани (невриномы) является частью ответа организма на раздражение или травму.
Факторы, которые способствуют развитиюневромы Мортона, включают в себя:
1. Высокие каблуки. Ношение обуви на высоких каблуках, которая плотно или, наоборот, слишком свободно сидит на ноге, способствует возникновению подошвенной невриномы.
2. Некоторые виды спорта. Особенно опасным в этом плане является бег. Тесная обувь, используемая при катании на лыжах или скалолазании, может оказать давление на пальцы ног.
3. Деформации стопы. Люди, которые имеют так называемую косточку, имеют более высокий риск развития невриномы Мортона.
Лечение
Лечение зависит от тяжести симптомов. Вначале рекомендуются консервативные подходы в лечении плантарной невриномы.
Специальные подушечки, подкладываемые под стопы в обувь, помогут снизить давление на нерв.
Положительный результат дают инъекции глюкокортикостеноидов в болезненную область.
Криогенная нейроабляция. Это минимально инвазивная процедура предоставляет собой «замораживание» нерв, что препятствует передаче болевых сигналов. Результаты процедуры не являются постоянными.
Декомпрессия. В некоторых случаях можно облегчить давление на нерв, пересекая близлежащие структуры, такие как связки, создавая при этом декомпрессию.
Хирургическое удаление невриномы может быть необходимостью, если другие методы лечения не могут обеспечить облегчение боли. Хотя операция, как правило, дает хороший эффект, врачи часто прибегают к хирургии в качестве последнего средства, так как во время процедуры удаляются и нервы, что может привести к постоянному онемению в пораженной стопе.
Чтобы облегчить боли, связанные с невромой Мортона, можно применять следующиеспособы: 1. Противовоспалительные препараты, такие как аспирин и ибупрофен, могут уменьшить отек и облегчить боль.
2. Массаж льдом. Регулярный массаж с кубиком льда может помочь уменьшить боль.
3. Смена обуви. Избегайте высоких каблуков и тесной обуви. Выберите обувь с широким носком.
4. Сделайте перерыв в занятиях спортом. Ограничьте на некоторое время такие виды деятельности, как бег трусцой, занятия аэробикой или танцами.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: G57.6
МКБ-10 / G00-G99 КЛАСС VI Болезни нервной системы / G50-G59 Поражения отдельных нервов, нервных корешков и сплетений / G57 Мононевропатии нижней конечности
Определение и общие сведения[править]
Метатарзалгия Мортона
Еще в 1845 году Durlaclier описал синдром, который проявлялся болью в одной из стоп при ходьбе. Боль начиналась в межпальцевом промежутке и распространялась на смежные с ним пальцы. Большинство авторов связывают этот синдром с именем Мортона (Morton, 1876). Он называл это заболевание метатарзалгией и не только подробно изложил клинику, но и объяснил его сдавлением межпальцевого нерва.
Этот вид невропатии называют по-разному: болезнь Мортона, подошвенный пальцевой неврит, неврома Мортона, межпальцевая неврома стопы, невралгия Мортона, метатарзалгия, неврит Мортона, метатарзальная неврома и метатарзалгия Мортона. Все названия не лишены недостатков, но последнее нам кажется более удачным.
Ветвями наружной части медиального подошвенного нерва являются I, II и III общие подошвенные пальцевые нервы. Уровень, на котором поражаются общие подошвенные пальцевые нервы, соответствует промежутку между головками плюсневых костей. Здесь натянута плотная глубокая поперечная плюсневая связка.
Этиология и патогенез[править]
Предложен ряд гипотез, объясняющих возникновение метатарзалгии Мортона. McElvenny (1943) предположил, что «неврома» пальцевых нервов является опухолью типа нейрофибромы. Но позже Nathan (1960) пришел к выводу, что при этом заболевании возникает не истинная неврома, а псевдоневрома, подобная той, которая развивается в стволе срединного нерва тотчас выше места его компрессии при синдроме запястного канала.
В настоящее время стало очевидным, что невропатия Мортона, как правило, возникает в тех случаях, когда имеется необычно высокое давление на плюсневую область. В норме при ходьбе и стоянии давление веса на плоскость опоры передается преимущественно через пяточную область и согнутые пальцы. Давление на пятку уменьшается, а на переднюю часть ноги нарастает у женщин, носящих обувь на высоком каблуке. Сгибатели пальцев у многих женщин слабые. Поэтому, когда они носят обувь с высоким каблуком, пальцы разгибаются в плюснефаланговых суставах. К тому же обувь часто имеет жесткий носок, препятствующий сгибанию пальцев. Это объясняет преобладание женщин среди больных (более 80%).
Когда имеется укорочение ноги, например после неправильно сросшегося перелома, а также при сгибательной контрактуре коленного или тазобедренного суставов, чтобы приблизить стопу к поверхности опоры, ногу сгибают в голеностопном суставе. Если согнутые пальцы не могут противостоять весу тела, они разгибаются в плюснефаланговых суставах. В этом случае давление веса тела почти полностью переносится на область плюсны. Давление на область плюснефаланговых суставов нарастает, если уплощен или отсутствует поперечный свод стопы при поперечном плоскостопии.
Среди пальцев стопы наиболее важную роль в отталкивании от опоры играет I палец. Сила его сгибания снижается или же он вообще разгибается при hallus valgus, ревматоидном полиартрите и пр.
По мнению Кореи, Thompson (1963), при ходьбе или стоянии, если пальцы разогнуты, общие подошвенные пальцевые нервы не только придавливаются к жесткой глубокой поперечной плюсневой связке, но и натягиваются вслед за собственными подошвенными пальцевыми нервами.
Действие профессионального фактора сказывается при работе сидя на корточках, когда пальцы разогнуты (в овощеводстве, цветоводстве и пр.).
Очевидно, что многие заболевания могут способствовать возникновению метатарзалгии Мортона, действуя через вышеприведенные механизмы.
Клинические проявления[править]
Метатарзалгией Мортона преимущественно болеют женщины, в группах больных их — 96% (Hauser, 1971), 78% (Grenfeld et al., 1984). По нашим наблюдениям, 62% больных были в возрасте от 40 до 60 лет, что приблизительно соответствует литературным данным.
Hauser (1971) отмечал поражение нерва II межкостного промежутка (52% случаев), III (44%) и IV (4%). Мы также наблюдали, что главным образом поражаются нервы II и III межкостных промежутков и так же часто — нервы двух межкостных промежутков на одной стороне или по одному нерву на каждой стопе.
Постоянным симптомом является боль в области дистальных головок плюсневых костей. Боль распространяется на прилежащие к ним пальцы. Здесь же часто бывают ощущения типа парестезии и онемения. В отличие от парестезии, боль часто распространяется атипично, и не только на всю стопу, но и более проксимально — на голень и даже на бедро. В последнем случае ее принимают за ишиалгию. Проксимальное распространение боли зависит не только от тяжести невропатии, но и от ее локализации. Это чаще бывает, когда поражается II общий подошвенный пальцевой нерв (Kopell, Thompson, 1963). Вначале пациенты жалуются на невралгические стреляющие боли в пальцах, часто жгучего характера. Боли возникают при ходьбе или длительном стоянии (в транспорте). После снятия обуви и растирания подошвенных поверхностей стоп болезненные ощущения проходят. Со временем боли становятся постоянными. Они могут быть тупыми и пульсирующими в покое, но значительно усиливаются при ходьбе и иногда доводят больного до обморока (Kopell, Thompson, 1963; Mumenthaler, 1972; Seddon, 1975; Neundorfer, 1979; Munzenberg, 1981 и др.).
Иногда выявляется гипестезия, которая может сочетаться с гиперпатией на всей подошвенной поверхности и тыле концевых фаланг смежных половин пальцев, снабжаемых пораженным нервом (Seddon, 1975 и др.). У значительной части больных, особенно в поздней стадии, при пальпации обнаруживается припухлость по ходу нерва в межплюсневом промежутке между дистальными головками костей плюсны или чуть проксимальнее этих головок (Betts, 1940; Nissen, 1984 и др.).
Поражение подошвенного нерва: Диагностика[править]
Если при ходьбе возникают боли в области смежных плюсневых костей, которые распространяются на пальцы и проходят после снятия обуви, следует предположить метатарзалгию Мортона. Далее пальцы стопы больного пассивно переразгибают, чтобы было легче пальпировать межплюсневые промежутки, и врач надавливает на подошвенную поверхность стопы в промежутке между головками плюсневых костей. Если здесь выявляется резкая местная болезненность, и вдобавок боль иррадиирует в смежные с этим межкостным промежутком пальцы, диагноз становится весьма вероятным. То, что больной страдает метатарзалгией Мортона, дополнительно подтверждает исследование чувствительности, когда выявляется гипестезия на всей подошвенной поверхности и на тыле концевых фаланг смежных половин пальцев. Нередко удается обнаружить припухлость («псевдоневрому») в межплюсневом промежутке, обычно болезненную. Пассивно двигая пальцы и переднюю часть стопы обследуемого, можно вызвать скольжение «псевдоневромы» над концом глубокой поперечной плюсневой связки и пальпаторно ощутить щелкание или звон (Mulder, 1948; Kopell, Thompson, 1963).
Можно также предположить диагноз болезни Мортона, если появляется жгучая боль, когда сдавливают пальцами дистальные головки III и IV плюсневых костей или их сближают (Neundorfer, 1979 и др.).
Диагностика становится затруднительной, если чувствительные выпадения и псевдоневрома отсутствуют, а боли в стопе распространяются атипично. Например, когда поражается II общий подошвенный пальцевой нерв, а боль ощущается в I межпальцевом промежутке, а также если она иррадиирует выше стопы. В таких неясных случаях, чтобы уточнить диагноз, вводят местный анестетик (новокаин, прокаин) или гидрокортизон в дистальную часть болезненного межплюсневого промежутка (Kopell, Thompson, 1963; Mumenthaler, 1972; Neundorfer, 1979 и др.). При метатарзалгии Мортона такая блокада временно прекращает боли, чего не происходит при более проксимальных поражениях нервной системы.
Помимо общего подошвенного пальцевого нерва, могут самостоятельно поражаться и его производные. В редких случаях наблюдали так называемую «неврому Джоплина» (Joplin’s neuroma) — невралгию стопы, при которой утолщается внутренний подошвенный собственный пальцевой нерв. Патология описана как дегенеративный процесс нерва, проявляющийся периневральным фиброзом. Эту клиническую разновидность связывают с такими причинными факторами, как травма, нарушение биомеханического баланса, компрессия и наличие добавочной кости внутри межфалангового сустава (Merritt, Subotnick, 1982).
Дифференциальный диагноз[править]
Поражение подошвенного нерва: Лечение[править]
Еще в 1893 году Hoadley при метатарзалгии Мортона обнаружил и удалил «неврому» пальцевой ветви наружного подошвенного нерва, что полностью избавило его пациента от болей. Вылечил больного резекцией «невромы» общего подошвенного пальцевого нерва и Betts (1940). В дальнейшем появился ряд сообщений об успешных операциях удаления сегмента этого нерва при «невроме» и без нее и даже о том, что такая резекция является единственным эффективным методом лечения метатарзалгии Мортона. Действительно, при этом заболевании применялись 150 физических и химических методов лечения, включая электрокоагуляцию и криотерапию, но ни один из них не обеспечивает постоянного успеха. Однако с развитием представлений о механизмах метатарзалгии Мортона выяснилось, что патогенетически обоснованные методы лечения могут помочь значительной части больных. По мнению Kopell, Thompson (1963), «воспалительный ответ нерва» может быть уменьшен местной коррекцией, путем изменения положения стопы, ответственного за механизм раздражения и его центральный болевой ответ. Если невропатия не достигает степени необратимости, она подвергается регрессу.
Среди самых важных мероприятий при консервативном лечении Kopell, Thompson называют способы, которые увеличивают или вызывают подошвенное сгибание в плюснефаланговых суставах. Плюсневые прокладки или подъемники способствуют увеличению этого сгибательного положения. Они могут комбинироваться с поддерживающей прокладкой под срединной продольной дугой.
Munzenberg (1981) рекомендует вводить в дистальную часть болезненного межкостного промежутка смесь гидрокортизона с новокаином. Как полагает Milgram (1980), если консервативная терапия включает в себя приемы, увеличивающие положение сгибания пальцев, метатарзальные прокладки и подъемники, а также периодические местные инъекции глюкокортикоидов, она оказывается эффективной в 80% случаев. По мнению Hardy (1977), периневральные инъекции местного анестетика являются диагностической пробой, хотя и могут временно облегчить боль. Если к анестетику добавить глюкокортикоид, эффективность лечения резко возрастает. Некоторые авторы рекомендуют выполнять периневральные инъекции с тыльной стороны межкостного промежутка (Mumenthaler, 1967; Munzenberg, 1981). Greenfield et al. (1984) вводили в межплюсневый промежуток 2 мл 1% раствора ксилокаина и 1 мл глюкокортикоида (преднизолона, бетаметазона или триамсинолона). Инъекции выполнялись в точке максимальной болезненности, обычно проксимальнее дистальных головок плюсневых костей или между ними, глубже глубокой поперечной плюсневой связки. Из 60 больных 16 вводили препараты 1 раз, 22 — 2-3 раза и еще 22 — более 4 раз. Общий процент больных с хорошим лечебным эффектом повышался с увеличением количества инъекций. Ближайшими исходами были выздоровление (30% случаев), ослабление боли (50%), отсутствие эффекта (20%). Через 2 года проверялись 47 пациентов, у которых вначале боль прошла или уменьшилась. У 65% из них болей не было, а еще у 28% имелся легкий дискомфорт.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Туннельные компрессионно-ишемические моно- и мультиневропатии [Электронный ресурс] : руководство / А. А. Скоромец, Д. Г. Герман, М. В. Ирецкая, Л. Л. Брандман. — 3-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970431511.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
