Неотложная помощь при синдроме желтухи
Желтуха. Первая помощь при желтухе
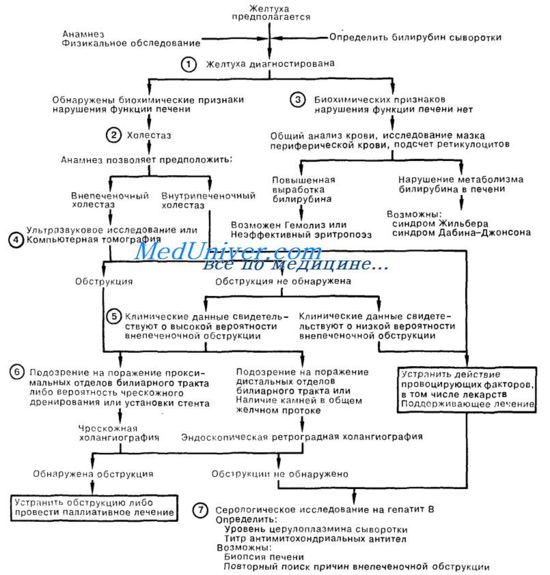
1. Характерным признаком желтухи является необычно яркий желтый оттенок склер, слизистых покровов кожи или мочи в связи с повышением содержания билирубина в сыворотке крови более 50 мкмоль/л ( > 3 мг%). О наличии холестаза свидетельствуют некоторые клинические и биохимические показатели; они включают кожный зуд, темный цвет мочи (указывает на конъюгированную гипербилирубинемию), а также обесцвеченный стул. Биохимические показатели функции печени (повышение активности трансаминаз и щелочной фосфатазы сыворотки) подтверждают наличие холестаза. Среди других показателей следует назвать увеличение содержания в сыворотке желчных кислот, повышение активности гаммаглутамилтрансферазы, 5′-нуклеотидазы, а также лейцинаминопептидазы. Последние тесты особенно полезны в дифференциальной диагностике (поражение печени или костей) причин повышения активности щелочной фосфатазы. Определение фракций прямого или непрямого билирубина имеет ограниченное диагностическое значение.
2. При наличии холестаза — желтухи необходимо быстро исключить внепеченочную обструкцию желчевыводящих путей, так как неотложная декомпрессия последних приобретает самостоятельное значение. Даже при подозрении на внутрипеченочный холестаз показано обследование желчных путей с помощью неинвазивных методов исследования. Наличие лихорадки, озноба, боли в животе, а также перенесенное оперативное вмешательство на желчных путях позволяют предположить внепеченочную обструкцию билиарного тракта.

3. Если при желтухе не обнаружены биохимические сдвиги при лабораторном исследовании функции печени, следует выполнить общий анализ крови, подсчет ретикулоцитов, исследование мазка периферической крови; результаты позволяют заподозрить либо гемолиз и неэффективный эритропоэз (дефицит витамина В12 или фолие-вой кислоты), либо селективный дефект транспорта билирубина (болезнь Жильбера, приводящая к неконъюгированной гипербилирубинемии; синдром Дабина—Джонсона, при котором встречается конъюгированная гипербилирубинемия).
4. При подозрении на внепеченочную обструкцию, как причины желтухи, можно рекомендовать проведение обследования с помощью неинвазивных визуализирующих методик, предпочтительнее — ультразвукового исследования, как наименее дорогого и не создающего в отличие от компьютерной томографии лучевой нагрузки. Компьютерная томография чаще всего является методом выбора для определения уровня обструкции; однако следует учитывать, что ни одна из методик не обладает абсолютной информативностью для обнаружения обыкновенных желчных камней. В некоторых случаях (например, при рецидивирующей желтухе у больного после холецистэктомии) имеет смысл сразу приступить к прямой визуализации желчевыводящих путей, не прибегая к неинвазивным методам исследования билиарного тракта.
5. Ложноотрицательные результаты исследований встречаются у желтушных больных с циррозом, склерозирующим холангитом или холедохолитиазом. Если имеется подозрение на одно из этих расстройств или у врача есть основания подозревать обструкцию, следует провести прямую визуализацию протоков.
6. Выбор между чрескожной или эндоскопической ретроградной холангиопанкреатографией при желтухе (ЭРХП) нередко зависит от относительной доступности каждой из этих процедур. Обе методики высокоспецифичны, чувствительны и безопасны (менее 5% осложнений) при выполнении опытным персоналом. При одинаковой доступности этих процедур предпочтение отдается ЭРХП в отсутствие дилатированных желчных протоков или подозрений на наличие желчных камней; ЭРХП также выполняют, если в ходе процедуры может потребоваться проведение эндоскопической сфинктеротомии. При необходимости наружного дренирования желчных путей и/или чрескожной дилатации для прямой холангиографии следует предпочесть чрескожный доступ.
7. Из лабораторных методов исследования желтухи для дифференциальной диагностики внутрипеченочного холестаза наибольшее значение имеют серологические тесты на наличие гепатита В, определение уровня сывороточного церулоплазмина (обычно снижен при болезни Вильсона), а также определение титра антимитохондриальных антител (положительный результат у более чем 85% больных с первичным циррозом печени на определенной стадии заболевания). Биопсия печени не показана в ходе рутинного обследования по поводу желтухи, но может быть полезна при дифференциальной диагностике в более сложных случаях внутрипеченочного холестаза. Если диагноз остается неясен, следует провести повторный анализ имеющихся данных для выявления возможной внутрипеченочной обструкции.
— Также рекомендуем «Печеночная недостаточность. Первая помощь при печеночной недостаточности.»
Оглавление темы «Неотложные ситуации и первая помощь при них.»:
- Фибробронхоскопия. Показания и техника проведения фибробронхоскопии
- Желтуха. Первая помощь при желтухе
- Печеночная недостаточность. Первая помощь при печеночной недостаточности
- Гепатит. Тактика при гепатите у больного
- Кровотечение из верхнего отдела ЖКТ. Первая помощь при кровотечении из пищеварительного тракта
- Кровотечение из нижнего отдела ЖКТ. Первая помощь при кровотечении из жкт
- Острая боль в животе. Первая помощь при острой боли в животе
- Острый панкреатит. Первая помощь при остром панкреатите
- Маточное кровотечение. Первая помощь при маточном кровотечении
- Эклампсия. Эмболия околоплодными водами
Источник
4.3. Острая желтуха
Желтуха – синдромы различного происхождения, характеризующиеся желтушным окрашиванием кожи и слизистых оболочек, обусловленные накоплением в тканях и крови билирубина.
Патофизиология
Желтуха развивается при накоплении в организме желтого пигмента билирубина – продукта распада гемоглобина и связанных с ним белков, метаболизм и выведение которого в норме осуществляет печень. Причинами желтухи у пациентов отделения неотложной терапии являются либо острое повреждение печени при вирусном или токсическом (обычно алкогольном) гепатите, либо закупорка желчных протоков конкрементами или опухолью.
Для дебюта острого гепатита характерны так называемые «летучие» симптомы: боли в суставах, тошнота, дискомфорт в правом верхнем квадранте живота. Большинство симптомов проходят одновременно с внезапным появлением желтухи, хотя тошнота и рвота могут даже усилиться. В редких случаях острый гепатит может стать причиной острой печеночной недостаточности, однако у большинства больных постельный режим, легкая с ограничением жиров диета и прекращение приема алкоголя приводят к полному выздоровлению.
В половине случаев инфекционного гепатита причиной заболевания является вирус гепатита А. Этот гепатит передается фекально-оральным путем при тесном бытовом контакте и может быть предотвращен путем вакцинации. Гепатит В встречается реже, его распространение происходит через передачу физиологических жидкостей: при гемотрансфузии, использовании зараженных инъекционных игл, образе жизни с высоким риском заражения. При тесном контакте с больным гепатитом В от заражения может защитить вакцинация.
Первичный осмотр
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
• Оцените цвет, температуру и влажность кожных покровов, отметьте возможную их желтушность.
• Оцените уровень сознания пациента.
• Уточните, имело ли место кровотечение
• Выясните у пациента наличие заболеваний, которые могли бы спровоцировать развитие желтухи.
• Уточните, какие лекарственные препараты принимает пациент.
• Выясните, не принимал ли пациент накануне алкоголь.
• Расспросите о количестве выделяемой мочи.
• Осмотрите больного на предмет выявления асцита.
Первая помощь
• Возьмите кровь на анализ (уровень гемоглобина, гематокрита).
• Возьмите анализ крови на свертываемость (коагулограмму) и печеночные пробы.
• Установите катетер в периферическую вену.
• Подготовьте пациента к катетеризации центральной вены.
• Проведите термометрию.
• Проведите контроль водно-электролитного баланса.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Контролируйте уровень билирубина плазмы и печеночных ферментов.
• По назначению врача проведите инфузионную и антибактериальную терапию.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Контролируйте диурез пациента.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
Желтуха
Общие сведенияЖелтуха – синдром, характеризующийся желтушным окрашиванием кожи и слизистых оболочек, обусловленный избыточным накоплением в крови и отложением в тканях билирубина.Билирубин образуется в здоровом организме при разрушении гемоглобина
Желтуха
Желтуха — синдром, характеризующийся желтушным окрашиванием кожи и слизистых оболочек, обусловленный избыточным накоплением в крови и отложением в тканях билирубина.Билирубин образуется в здоровом организме при разрушении гемоглобина эритроцитов в
Желтуха
Желтуха – синдром, характеризующийся желтушным окрашиванием кожи и слизистых оболочек, обусловленный избыточным накоплением в крови и отложением в тканях билирубина.Билирубин образуется в здоровом организме при разрушении гемоглобина эритроцитов в
Желтуха
Желтуха (Icterus) – так называется наблюдаемая при различных болезнях более или менее распространенная, различной силы, желтая окраска кожи и соединительной оболочки глаз, сопровождающаяся окрашенной в желто-бурый цвет мочой, дающей при взбалтывании желтую пену,
ЖЕЛТУХА
Желтуха характеризуется повышенным содержанием в организме билирубина — оранжево-коричневого пигмента желчи. При желтухе билирубин откладывается в тканях, придавая желтоватую окраску коже, слизистым оболочкам и склерам глаз. Желтуха часто сопровождается
Желтуха
Желтое окрашивание кожи, склер, слизистых оболочек, которое возникает при накоплении желчного пигмента (билирубина) в крови и тканях
Печеночная (паренхиматозная) желтуха
Возникает при нарушении работы клеток печени (гепатоцитов). Развивается при остром вирусном гепатите, обострении хронического гепатита, циррозе печени, алкогольном гепатите, воздействии токсических веществ и некоторых лекарств
Механическая (подпеченочная) желтуха
Развивается при обтурации (закупорке) внепеченочных желчных протоков, что приводит к препятствию тока желчи из желчных ходов в двенадцатиперстную кишку. Наблюдается при желчнокаменной болезни, опухоли поджелудочной железы,
Желтуха (вирусный гепатит)
Вирусное заболевание, поражающее печень. Заражение происходит через немытые овощи и фрукты, воду, грязные руки, плохую стерилизацию шприцев и других медицинских инструментов.Скрытый период заболевания может длиться от 7
11.1.3. Желтуха и желтизна листьев
Две эти болезни обыкновенно смешиваются, потому что листья при них одинаково желтеют, как при осеннем листопаде, но причины, вызывающие эти явления, бывают противоположные, отчего и меры для спасения растений различны: желтуха происходит
Источник
Патологический процесс, который характеризуется высокой концентрацией в крови билирубина. Диагностировать недуг могут как у взрослых, так и у детей. Вызвать такое патологическое состояние могут самые разные заболевания.
Причины возникновения. Причина может заключаться в нарушении работоспособности следующих органов и систем:
Кровеносная система, функция которой состоит в выработке билирубина из отработанных кровяных телец;
Печень, которая служит местом для скопления и перехода билирубина в часть жёлчи;
Жёлчный пузырь, в котором накаливается жёлчь и поражает толстый кишечник.
Виды и формы. В зависимости от причины образования патологии, выделяют следующие её виды: гемолитическая; паренхиматозная; механическая (обтурационная, почечная желтуха); неонатальная; физиологическая; почечная; конъюгационная.
Симптомы.
Желтизна кожных покровов. Кроме кожи, патологическим изменениям подвергаются глаза, склеры, слизистые оболочки.
Потемнение урины – если имеет место истинная желтуха
Обесцвечивание каловых масс, связанное с тем, что билирубин не попадает в толстый кишечник.
С учётом первопричины патологии, симптомы желтухи могут проявляться в виде болевого синдрома в правом подреберье, жёлчной отрыжки. Хроническая форма заболевания у детей и взрослых вызывает интоксикацию организма. В результате появляется головная боль, слабость, чувство тошноты. Для определённых форм желтухи свойственен зуд.
Возможные осложнения. В запущенной стадии –нарушение функционирования печени, жёлчного пузыря и остальных систем организма. Билирубин – своего рода яд для организма. Если он содержится в большом количестве, то создаёт сильную интоксикацию, насыщает ядом кровь и отрицательно воздействует на нервную систему. Если желтуха вовремя не лечилась у маленького ребёнка, то это вызовет такое осложнение, как задержу умственного развития.
Диагностика. В обязательном порядке проводится исследование на маркеры вирусных гепатитов, а также УЗИ печени, желчного пузыря и желчевыводящих путей. В подавляющем большинстве случаев дифдиагностика желтухи не вызывает затруднений и занимает не более нескольких часов.
Лечение. Эффект от назначенной терапии будет заметен только в случае обнаружения причины, поэтому суть лечения желтухи сводится к устранению первопричины ее формирования.
Пациентам назначают курс медикаментозной терапии, цель которой заключается в разрушении остатков билирубина в плазме. Очень часто для устранения патологии задействуют фототерапию, так как билирубин отлично распадается под влиянием УФ-лучей. Желтуха у только что родившихся детей не лечится при помощи медикаментов. Как правило, восстановление работоспособности печени у новорожденных происходит без вмешательства, а физиологическая форма патологии исчезает бесследно.
Диета при желтухе.
Мягкий, щадящий рацион.
Обилие молочных продуктов с нулевым процентом жирности,
Овощные блюда,
Нежирными сортами рыбы и мяса.
Нельзя употреблять на момент болезни овощи, в составе которых имеется грубая сырая клетчатка.
Профилактика. Подразумевает профилактику болезней, которые её вызывают, а именно:
Нужно тщательно следить за личной гигиеной,
Не принимать пищу в антисанитарных условиях,
Часто мыть руки,
Избегать случайных половых связей.
Желтуха не является самостоятельным заболеванием, поэтому вакцины от желтухи как таковой не существует. Однако разработаны прививки от вирусного гепатита, который зачастую и является причиной желтухи.
Источник
Желтуха – синдромы различного происхождения, характеризующиеся желтушным окрашиванием кожи и слизистых оболочек, обусловленные накоплением в тканях и крови билирубина.
Патофизиология
Желтуха развивается при накоплении в организме желтого пигмента билирубина – продукта распада гемоглобина и связанных с ним белков, метаболизм и выведение которого в норме осуществляет печень. Причинами желтухи у пациентов отделения неотложной терапии являются либо острое повреждение печени при вирусном или токсическом (обычно алкогольном) гепатите, либо закупорка желчных протоков конкрементами или опухолью.
Для дебюта острого гепатита характерны так называемые «летучие» симптомы: боли в суставах, тошнота, дискомфорт в правом верхнем квадранте живота. Большинство симптомов проходят одновременно с внезапным появлением желтухи, хотя тошнота и рвота могут даже усилиться. В редких случаях острый гепатит может стать причиной острой печеночной недостаточности, однако у большинства больных постельный режим, легкая с ограничением жиров диета и прекращение приема алкоголя приводят к полному выздоровлению.
В половине случаев инфекционного гепатита причиной заболевания является вирус гепатита А. Этот гепатит передается фекально‑оральным путем при тесном бытовом контакте и может быть предотвращен путем вакцинации. Гепатит В встречается реже, его распространение происходит через передачу физиологических жидкостей: при гемотрансфузии, использовании зараженных инъекционных игл, образе жизни с высоким риском заражения. При тесном контакте с больным гепатитом В от заражения может защитить вакцинация.
Первичный осмотр
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
• Оцените цвет, температуру и влажность кожных покровов, отметьте возможную их желтушность.
• Оцените уровень сознания пациента.
• Уточните, имело ли место кровотечение
• Выясните у пациента наличие заболеваний, которые могли бы спровоцировать развитие желтухи.
• Уточните, какие лекарственные препараты принимает пациент.
• Выясните, не принимал ли пациент накануне алкоголь.
• Расспросите о количестве выделяемой мочи.
• Осмотрите больного на предмет выявления асцита.
Первая помощь
• Возьмите кровь на анализ (уровень гемоглобина, гематокрита).
• Возьмите анализ крови на свертываемость (коагулограмму) и печеночные пробы.
• Установите катетер в периферическую вену.
• Подготовьте пациента к катетеризации центральной вены.
• Проведите термометрию.
• Проведите контроль водно‑электролитного баланса.
Последующие действия
• Постоянно контролируйте жизненно важные параметры пациента.
• Контролируйте уровень билирубина плазмы и печеночных ферментов.
• По назначению врача проведите инфузионную и антибактериальную терапию.
• Измеряйте водный баланс, отражайте его в специальной карте.
• Контролируйте диурез пациента.
Источник
